Как сделать толще плаценту
Добавил пользователь Владимир З. Обновлено: 27.09.2024
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Диагностическая ценность массы плаценты как критерия функционального состояния фетоплацентарного комплекса
Журнал: Российский вестник акушера-гинеколога. 2010;10(5): 3-6
Баринова И. В., Котов Ю. Б., Скляренко Г. А., Гурьева В. М., Бурумкулова Ф. Ф., Мельников А. П., Шидловская Н. В. Диагностическая ценность массы плаценты как критерия функционального состояния фетоплацентарного комплекса. Российский вестник акушера-гинеколога. 2010;10(5):3-6.
Barinova I V, Kotov Iu B, Skliarenko G A, Gur'eva V M, Burumkulova F F, Mel'nikov A P, Shidlovskaia N V. Diagnostic value of placental mass as a criterion for the functional state of the fetoplacental complex. Russian Bulletin of Obstetrician-Gynecologist. 2010;10(5):3-6.
Московский областной НИИ акушерства и гинекологии





На основании анализа массы 2208 плацент, полученных при поздних абортах и родах, разработаны перцентильные значения массы плаценты, определена диагностическая ценность числового показателя массы плаценты при артериальной гипертензии, гестационном сахарном диабете и при применении репродуктивных технологий. Установлено, что существуют клинико-морфологические соответствия между массой плаценты, структурными особенностями ворсинчатого дерева, патологией матери, течением беременности и состоянием плода. Масса плаценты является одним из диагностических и прогностических критериев при оценке морфофункционального состояния фетоплацентарного комплекса не только патологоанатомом, но, прежде всего, акушером и неонатологом.
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Многие вопросы, касающиеся состояния фетоплацентарной системы, могут быть решены в ходе квалифицированного макроскопического исследования последа [7]. Одним из основных параметров является масса плаценты (МП). Строгая стандартизация подготовки плаценты к взвешиванию необходима для анализа ее массы как ценного органного показателя и использования соответствующих нормативов [12]. По данным НИИ морфологии человека РАМН, в раннефетальном периоде (13-20 нед) регистрируются последовательный рост массы плода и плаценты - эти показатели выравниваются к 16-17-й неделе; в среднефетальном периоде (21-28 нед) происходит быстрое увеличение массы плода от 325 до 500-570 г при незначительной прибавке МП, а именно от 130 до 188 г (21-24 нед), а затем при сохраняющихся больших темпах прироста массы плода (637-1003 г) МП увеличивается всего на 50-55 г (от 195 до 240 г). Позднефетальный период (29-32 нед) характеризуется небольшим увеличением МП от 260 до 315 г, в то время как прирост массы плода составляет 400-420 г, в последующем (33-36 нед) рост МП замедляется на 22% (от 320 до 390 г), в то же время масса плода увеличивается на 35% (от 1700 до 2300 г). Последний этап развития плаценты (37-40 нед) характеризуется увеличением ее массы всего на 15% (с 390 до 415 г), а массы плода - на 48% (с 2300 до 3400 г) [6].
Диагностическая ценность числового показателя МП является дискуссионным вопросом. H. Fox [15] полагает, что определение МП сопряжено со множеством ошибок, а полученные результаты не имеют большого значения. Установить истинную массу плацентарной ткани крайне сложно из-за депонирования различных объемов крови в межворсинчатом пространстве (от 50 до 100 г), кроме того, она зависит от времени пересечения пуповины. Отсроченное исследование плаценты и ее фиксация также влияют на числовой показатель массы - он уменьшается на 10% через 48 ч после родов [15]. По данным других авторов, масса фиксированной в формалине плаценты больше, чем нефиксированной [14]. Остаются вопросы, в чем же заключена полезная информация: в истинной МП, величине плацентарно-плодового коэффициента или клинико-анатомических соответствиях.
Целью исследования явились разработка перцентильных значений МП и установление клинико-морфологических соответствий между МП, ее функциональным состоянием, структурными особенностями ворсинчатого дерева, патологией матери, течение беременности и состоянием плода.
Материал и методы исследования
Созданную нами таблицу перцентильных уровней МП мы сравнили с предшествующей системой оценки ее массы [9]. Ранее при формулировании патологоанатомического заключения массу плаценты мы сопоставляли с имеющимися в методических рекомендациях [9] средними показателями МП в разные сроки беременности, вычисляли дефицит МП для данного периода беременности в процентах, делали выводы о наличии гипоплазии плаценты или плацентомегалии.
Результаты исследования и обсуждение
С помощью методов непараметрической статистики оценивали МП при артериальной гипертензии (АГ), гестационном сахарном диабете (ГСД) и при применении репродуктивных технологий - экстракорпоральном оплодотворении (ЭКО).
При ГСД медиана распределения МП оказалась достоверно выше, чем у всех обследованных пациенток и соответствовала значению 72,9 П. Значительное увеличение МП отмечено и другими исследователями при инсулиннезависимом ГСД, корригируемом диетой и физической нагрузкой (694,8±152,1 г), по сравнению с МП как при нормально протекающей беременности (610,2±116,6 г), так и при отклонении одного из показателей глюкозотолерантного теста (622,2±105,3 г) [17].
При применении репродуктивных технологий нами не выявлено достоверной разницы в МП - медиана распределения массы плацент при ЭКО была лишь незначительно больше - 56,7 П против 49,9 П.
При сравнении перцентильных значений МП на изучаемом материале с используемыми нами ранее средними показателями [9] мы выявили, что последние соответствуют 50-75-му перцентилям нашей таблицы. Какие же значения МП считать низкими и высокими, что называть гипоплазией плаценты и плацентомегалией? Как относиться к дефициту и избытку МП?
При клинико-анатомическом исследовании в 94,6% плацент МП (дефицит массы - 20-55% от средних показателей во всей выборке исследований нормативных значений) нами были выявлены патологические изменения ворсинчатого дерева: в 80% случаев имели место распространенные хронические гипоксические изменения, в 20% - незрелость ворсин, в 22% - хронический виллузит, патология прикрепления пуповины с аплазией и гипоплазией одной из артерий - в 7,6%. У большинства беременность имела осложненное течение, особенно на фоне экстрагенитальной патологии, протекала с клиническим синдромом фетоплацентарной недостаточности, СЗРП I-III степени отмечен в 40,2%, в том числе с гипотрофией I-III степени и перинатальной гипоксией (44%) [1].
МП с морфологической картиной гематогенной инфекции была пониженной в 54,1% случаев, в том числе со значительным дефицитом от 20 до 45% в каждом четвертом случае [5].
При диффузном токсическом зобе (ДТЗ) частота тяжелых форм плацентарной недостаточности со снижением МП (40-60% от средних значений) и плода, значимыми по площади очаговыми изменениями плаценты возрастала с 7,1% при компенсированном ДТЗ до 23,5% при декомпенсированном ДТЗ и 25% при рецидиве ДТЗ [3, 4].
При клинически выраженном синдроме фетоплацентарной недостаточности (гипотрофия плода по асимметричному типу с задержкой внутриутробного роста на 3-4,5 нед, маловодие, высокая резистентность в сосудах фетоплацентарного комплекса по данным допплерометрии, низкие показатели его гормональной функции - по данным исследования альфа-фетопротеина, плацентарного лактогена, эстриола, кортизола) масса всех плацент при доношенной беременности была низкой (300-375 г), с дефицитом не менее 25-30% средних значений, плацентарно-плодовый коэффициент - на нижней границе нормы [9] или ниже (0,12-0,13). В ворсинчатом дереве плацент отмечены однотипные изменения на всех уровнях: выраженный фиброз стромы стволовых, промежуточных и якорных ворсин, гипертрофия мышечного слоя артерий с фиброзными изменениями его, наличие многочисленных мелких ворсин, в том числе с дистрофическими и некробиотическими изменениями стромы, слабо васкуляризованных, с малой протяженностью синцитиокапиллярных мембран, многочисленные синцитиальные узлы - универсальная реакция стромы и эпителия ворсин на снижение маточно-плацентарного кровообращения различного генеза [11].
В литературе указывается на ассоциацию между значением МП ниже 10-го П и дистрессом плода [16]. Отдельные исследователи, учитывая 3 параметра роста плаценты: массу, толщину диска и площадь хориальной поверхности, определяют гипоплазию плаценты при этих показателях ниже 10-го П и гипертрофию плаценты при значениях показателей выше 90-го П [13]. В связи с этим не вызывает сомнения необходимость дальнейшего проведения клинико-анатомических сопоставлений и расчетов для объективизации таких давно известных понятий как гипоплазия плаценты, плацентомегалия, дефицит и избыток МП, значимых для плода и новорожденного.
Выводы
1. Существуют клинико-морфологические соответствия между МП, структурными особенностями ворсинчатого дерева, патологией матери, течением беременности и состоянием плода. Результаты морфологического исследования и клинико-анатомические сопоставления убедительно свидетельствуют о взаимосвязи низкой МП, патологии ворсинчатого дерева (преждевременное созревание, фиброз стромы ворсин, облитерационная ангиопатия, синцитиальные узлы и т.п.), осложненного течения беременности, синдрома задержки роста плода, гипотрофии плода и перинатальной гипоксии.
2. МП как критерий функционального состояния фетоплацентарного комплекса должна учитываться в совокупности с другими морфологическими и функциональными составляющими: состоянием ворсинчатого дерева и межворсинчатого пространства, массоростовыми и функциональными показателями плода и новорожденного. МП является одним из диагностических и прогностических критериев при оценке морфофункционального состояния фетоплацентарного комплекса не только патологоанатомом, но, в первую очередь, акушером и неонатологом во время родов.
Преждевременное созревание плаценты — состояние, которое характеризуется угасанием функциональной активности плацентарной ткани раньше срока. В норме плацента обеспечивает ребенка всеми необходимыми питательными веществами и кислородом на протяжении беременности. Однако при преждевременном созревании (старении) детского места этого не происходит в должном объеме, и плод начинает ощущать нехватку соответствующих биокомпонентов. Результатом подобных изменений может стать нарушение функции внутренних органов и систем ребенка.
Записаться на прием
Причины преждевременного созревания плаценты
Плацента — орган, который во время вынашивания ребенка в утробе проходит несколько природных стадий развития. Постепенное исчерпывание ресурсов детского места — нормальное явление. Но если этот процесс прогрессирует слишком быстро, акушеры говорят о преждевременном старении плаценты.
Возможные причины преждевременного старения плаценты:
колебания массы тела женщины (гипотрофия или выраженное ожирение);
наличие хронических эндокринных или соматических заболеваний (диабет, неконтролируемая артериальная гипертензия, патология щитовидной железы);
хирургическое прерывание беременности (аборт) в анамнезе;
травмы, сопровождающиеся нарушением целостности стенок матки, в т.ч. операции на матке;
прием алкоголя, курение или употребление наркотиков во время беременности;
негативное воздействие факторов внешней среды, бытовой химии;
различные вирусные и бактериальные заболевания, возникшие в период вынашивания ребенка;
тяжелое течение токсикоза;
резус-конфликт между материнским и детским организмом.
На фоне воздействия указанных факторов нарушается нормальная функция плаценты. Детское место работает с чрезмерной нагрузкой, которая со временем приводит к декомпенсации, что и является непосредственной предпосылкой раннего старения.
Классификация
0 степень — сохраняется до 29-30-й недели;
1 степень — до 30-32-й;
2 степень — до 32-36-й;
3 степень — с 37-й по 40-ю неделю.
Патогенез
Второе плановое УЗИ при беременности (20-24-я неделя) в большинстве случаев не является показательным для диагностики соответствующей проблемы. Впервые выявить раннее созревание органа удается преимущественно в сроке 27-28 недель, когда степень развития детского места меняется с 0 на 1.
В норме структура плаценты однородна, без волнистостей. На первой стадии зрелости тело органа становится толще. При УЗИ видны зоны гиперэхогенности. Возникают первые неровности на хориальной пластине.
При воздействии негативных факторов происходит преждевременный переход плаценты во вторую степень зрелости. Увеличивается количество зон гиперэхогенности, появляются мелкие включения, неровности на хориальной пластине углубляются.
Третья степень характеризуется долевым строением плаценты, кровоток по сосудам к плоду снижается, могут формироваться кальцинаты в паренхиме органа. Описанные изменения можно диагностировать, когда делают третье УЗИ при беременности (32-34 неделя).
Симптомы преждевременного созревания плаценты
Специфических симптомов преждевременного созревания детского места со стороны будущей матери не существует. Женщина клинически никак не ощущает слишком быстрого старения плаценты, чего нельзя сказать о ребенке.
Из-за снижения поступления кислорода и питательных веществ в организм малыша, меняется функциональная активность его внутренних структур.
чрезмерная подвижность ребенка в утробе или ее резкое снижение, которое является более неблагоприятным прогностическим признаком;
ускорение частоты сердцебиения малыша, которое при прогрессирования патологии состояния замедляется.
Третье плановое УЗИ при беременности часто становится первым обследованием, которое демонстрирует наличие возможной проблемы. Для подбора адекватного лечения требуется дальнейшая диагностика с применением кардиотокографа и ультразвукового аппарата. Оценка качества кровотока по сосудам от матери к ребенку проводится, когда делают Доплер УЗИ при беременности. Методика позволяет визуализировать движение крови с установлением адекватности соответствующего процесса.
Профилактика
Для того чтобы УЗИ в третьем триместре беременности не продемонстрировало раннее старение плаценты, нужно заняться профилактикой проблемы. Для этого стоит минимизировать негативное воздействие указанных причинных факторов.
Как лечат преждевременное созревание плаценты?

Плацента (детское место) – орган, участвующий в эмбриональном развитии зародыша, обеспечивающий его физиологическое развитие за счет поставки кислорода и питательных веществ от матери к плоду. На скрининговых УЗИ при беременности часто обнаруживаются патологии плаценты. Все ли они опасны?

Что такое плацента и зачем она нужна
Плацента – это сеть трубок, включающих 2 кровеносные системы — женщины и плода. Орган полностью обеспечивает жизнь малыша в матке, выполняя жизненно важные функции:
- Питательная . Благодаря плаценте эмбрион получает от мамы все питательные вещества, витамины, электролиты.
- Выделительная. С током крови из плаценты удаляются продукты жизнедеятельности плода: (мочевина, креатин).
- Дыхательная . Ребенок получает от мамы кислород и выделяет углекислый газ.
- Защитная или иммунная . Антитела матери, проникающие через плаценту, защищают еще не родившегося ребенка от разных иммунных заболеваний.
- Эндокринная . В плаценте формируются эстрогены, прогестероны, серотонин и другие гормоны, способствующие развитию органа и вынашиванию ребенка.
Без плаценты плод погибнет, так как он не сможет дышать и питаться.
Как происходит старение плаценты
Беременность проходит в несколько этапов, которые принято разделять на триместры. С каждым этапом развития ребенка видоизменяется и плацента. В конце беременности ее сосуды уже не могут выполнять свою роль в достаточной степени, происходит старение плаценты или созревание.
Вес плаценты — 1/6-1/7 от веса плода. К родам вес органа достигает 500-600 г. С материнской стороны она имеет около 20 долек. Пуповина обычно прикрепляется по центру детского места, и в редких случаях в других местах плаценты.
ВОЗ разделяет степень зрелости старения плаценты на 4 стадии:
- 0 стадия . С 12 до 25 недель. Период нормального активного созревания плаценты. Кровеносные сосуды хорошо снабжают плод необходимыми веществами.
- 1 стадия . От 26 до 35 недель. Плацента продолжает выполнять все функции, кровенаполнение в норме, но ее стенки уплотняются и на них появляются небольшие отложения кальцинатов.
- 2 стадия . От 36 до 38 недель. Степень полного созревания плаценты. Она уже достигла своих максимальных размеров, ее стенки становятся тоньше, кальцинируются, снижается выполнение всех функций органа.
- 3 стадия . От 37 до 40 недель. Начинается старение плаценты, характеризующиеся значительным снижением коронарного кровотока, отложением солей, дегенеративным изменением сосудов и тканей, угнетением всех функций.
Факторы, влияющие на раннее созревание плаценты:
- Плохая экология . Особенно это касается женщин, проживающих в мегаполисах и крупных городах.
- Курение . Плацентарный барьер не защищает малыша от вредного воздействия никотина и сигаретного дыма, что приводит к спазму сосудов и отмиранию тканей.
- Непролеченные заболевания мочеполовой системы (уреаплазмоз, микоплазмоз, хламидиоз).
- Эндокринные заболевания будущей мамы (сахарный диабет, гормональные нарушения щитовидной железы) могут привести к тромбозу сосудов, питающих плацентарное место).
- Гестоз . Проявление позднего токсикоза (после 20 недель беременности) вызывает раннее старение органа.
- Аборты . Хирургический аборт вызывает нарушение формирования эпителия в матке, в связи с чем плацента не может нормально развиваться и выполнять свои функции.
Как проводится диагностика плаценты
Диагностика проводится при ультразвуковом исследовании плаценты с использованием допплера. Он необходим для выявления степени плацентарной недостаточности, нарушения в кровеносных сосудах, определения работы сердца плода, присутствует ли обвитие пуповиной.
Если на УЗИ плода определено ранее старение плаценты, но исследование доплером не показывает нарушение коронарного кровотока, врач назначает дополнительный метод исследования – кардиография плода.
Стоит ли переживать, если на УЗИ обнаружились нарушения плаценты?
Плацента развивается из клеток плодного яйца, а не из материнских клеток, поэтому идеальным орган быть не может. Нарушения бывают легкие, умеренные и значительные. При обнаружении отклонений ставится диагноз недостаточность плаценты.
Гинекологи считают, что опасны для плода только значительные изменения, так как благодаря обширной сосудистой сети, орган может выполнять все функции даже при частичном повреждении либо отслойке.
Чтобы понять, насколько опасны изменения, недостаточно оценить степень проблем в плаценте, важно учитывать качество развития плода. Если наблюдаются несоответствие параметров роста и развития, нормам по сроку, нужно бить тревогу и принимать меры. Если малыш развивается нормально, можно ограничиться наблюдением. Для этого делаются внескрининговые (внеплановые) УЗИ.
Лечение раннего старения
Созревание плаценты до 25 недель способно привести к замершей беременности или формированию пороков развития у ребенка. Если ее старение происходит на более поздних сроках, то используются препараты с антигипоксическим действием (Актовегин, Дезоксинат, Деринат).
Кроме того, необходимо лечение сопутствующих заболеваний (уреаплазмоза, хламидий, герпеса).
Профилактика
Профилактические мероприятия сводятся к устранению влияния вредных факторов (отказ от курения) и уменьшения гипоксии плода (активные прогулки на свежем воздухе, плавание в бассейне, занятие йогой).

Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?

Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Чем грозит низкое плацентарное расположение?

Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики - они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.

Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода. К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
Схема структуры плаценты и маточно плацентарного кровообращения
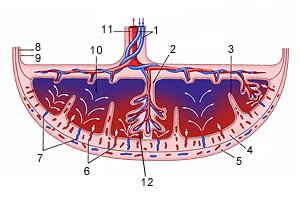
1 - артерии пуповины
2 - стволовая ворсина
3 - децидуальная перегородка
4 - децидуальный слой
5 - миометрий
6 - вены
7 - спиральные артерии
8 - хорион
9 - амнион
10 - межворсинчатое пространство
11 - вена пуповины
12 - котиледон
Зрелая плацента представляет собой дискообразную структуру диаметром 15-20 см и толщиной 2,5 - 3,5 см. Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования - котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка - крупными и мелкими ветвями, промежуточные ворсины - маленькими ветками, а терминальные ворсины - листьями. Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
Схема циркуляции крови в организме плода
1 - верхняя полая вена
2 - овальное отверстие
3 - нижняя полая вена
4 - венозный проток
5 - портальный синус
6 - воротная вена
7 - вена пуповины
8 - артерии пуповины
9 - плацента
10 - надчревные артерии
11 - артериальный проток
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
1 - эндотелий капилляров терминальных ворсин
2 - капилляр ворсины
3 - строма ворсины
4 - эпителиальный покров ворсин
Плацента осуществляет важную защитную (барьерную функцию) посредством плацентарного барьера, который обладает избирательной проницаемостью в двух направлениях. При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название "вартонов студень". Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Читайте также:

