Паутинка на руке ощущение как сделать
Добавил пользователь Дмитрий К. Обновлено: 05.10.2024
В этом материале приводится информация о том, что такое периферическая нейропатия, каковы причины ее возникновения и симптомы.
Периферическая нейропатия — это термин, используемый для описания изменений, которые происходят при поражении периферических нервов. Периферические нервы — это все нервы вне головного и спинного мозга. По ним сигналы от головного и спинного мозга поступают в остальные части тела. Существует 3 типа периферических нервов:
- Сенсорные нервы, которые помогают вам чувствовать боль, температуру, вибрацию, а также осязать что-либо и ориентироваться в пространстве (осознавать положение ног и рук в пространстве).
- Двигательные нервы, которые помогают вам двигаться и держать мышцы в тонусе.
- Вегетативные нервы, которые контролируют процессы внутри вашего организма, происходящие естественным путем, например, как быстро бьется сердце, и как сильно вы потеете.
Причины периферической нейропатии
Самая распространенная причина периферической нейропатии — диабет (такую нейропатию также называют диабетической). В список других причин входят:
Если у вас есть какие-либо из перечисленных возможных причин возникновения периферической нейропатии, расскажите о них вашему медицинскому сотруднику. Скажите, какие лекарства вы принимаете в настоящее время, а какие принимали в прошлом. Это также относится к безрецептурным лекарствам и пищевым добавкам.
Иногда нет очевидной причины возникновения периферической нейропатии.
Симптомы периферической нейропатии
У многих людей с периферической нейропатией наблюдаются изменения ощущений в пальцах ног, ступнях, пальцах рук, ладонях или лице. Эти изменения ощущений могут не распространяться выше запястий или лодыжек.
Симптомы периферической нейропатии различаются в зависимости от того, какие периферические нервы поражены. Иногда поражен только один тип нервов. Чаще всего бывают поражены сразу несколько типов. Также возможны и другие симптомы. Вот примеры некоторых лекарств:
Обязательно обсудите эти симптомы с вашим медицинским сотрудником. Вам могут предложить способы избавления от этих симптомов.
Симптомы периферической нейропатии могут возникать быстро или развиваться постепенно. Они могут возникать и пропадать или проявляться в большей либо меньшей степени в определенное время. В зависимости от того, что вызвало периферическую нейропатию, симптомы могут со временем ослабнуть или сопровождать вас на протяжении всей жизни. Эти симптомы не представляют опасность для жизни.
Химиотерапевтические агенты
Некоторые распространенные виды химиотерапевтических лекарств также могут вызывать периферическую нейропатию. В этом разделе мы перечислим их, а также симптомы, которые эти лекарства могут вызвать.
- Бортезомиб, карфилзомиб
- Могут вызывать онемение, боль или жжение в ногах или руках.
- Могут вызывать затруднения в осознании положения рук и ног в пространстве. Это называется позиционной чувствительностью. При этом вы можете выскользнуть из туфель или тапочек, если они не зашнурованы или не закрыты до середины верхней части (подъема) вашей ступни.
- При ходьбе вы можете не чувствовать поверхность под ногами. Может появиться чувство, будто на ваших босых ногах надеты носки, или как будто вы идете по битому стеклу.
- Могут вызвать проблемы, связанные с осязанием формы предмета в руке или манипуляциями с мелкими предметами.
- Могут вызвать проблемы в ощущении отличия между теплом и холодом.
При употреблении любого из перечисленных препаратов у вас также могут возникнуть проблемы при выполнении действий, которые требуют мышечной силы и координации. Например, вы можете испытывать затруднения при переносе ноги с педали газа на педаль тормоза во время управления автомобилем. У некоторых пациентов также возникают ощущения мышечных спазмов, тяжести, припухлости, которой фактически нет, а также слабости в руках или ногах.
Эти симптомы невозможно предотвратить, пока вы проходите курс химиотерапии. При усилении симптомов ваш медицинский сотрудник может прекратить лечение или уменьшить дозу препарата для химиотерапии.
Проявления некоторых из этих симптомов могут пройти в течение первых 6–18 месяцев после лечения.
Лечение пациентов с периферической нейропатией
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онемение лица: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Онемение лица происходит при нарушении чувствительности рецепторов кожи и мышц к воздействию различных импульсов. Этот симптом может развиваться постепенно или появиться внезапно. Нарушение чувствительности лица описывают как жжение, покалывание, иногда боль, а в некоторых случаях как полное отсутствие ощущений. При онемении лица может поменяться цвет кожи над пораженным участком в виде бледности или покраснения.
В тяжелых случаях нарушение чувствительности сопровождается снижением двигательной функции мышц лица.
Разновидности онемения лица
Любое внешнее воздействие, будь то тепло или холод, легкое прикосновение или сильное нажатие, ведет к активации рецепторов кожи и мышечных структур. Каждый рецептор связан с определенным типом нервных волокон, передающих конкретный вид чувствительности (ощущение давления на кожу, вибрации, растяжения кожи, а также температурная чувствительность). В рецепторе образуется импульс, который по нервным волокнам с высокой скоростью направляется в нервные узлы, представляющие собой совокупность чувствительных нейронов. Здесь происходит первичная обработка информации для активации жизненно важных рефлексов. В дальнейшем импульс идет в головной мозг, где в специальных нервных центрах обрабатывается, и человек чувствует боль, давление, вибрацию и т.д. Таким образом, мы можем говорить о следующих разновидностях нарушения чувствительности:- Нарушение поверхностной чувствительности возникает при поражении рецепторов (температурных, тактильных, болевых и т.д.) и нервных волокон кожи лица.
- Нарушение глубокой чувствительности возникает при поражении рецепторов и нервных волокон мышц лица.
- Нарушение сложных видов чувствительности. Подобный вид нарушения возникает при поражении коры головного мозга. Отсутствует узнавание двух различных раздражителей, которые одновременно воздействуют на кожу, или человек не может определить место прикосновения.
Это происходит из-за сдавливания нервных волокон и временного нарушения проводимости импульса. Появляется ощущение жжения и покалывания в пораженной области. Частичная потеря чувствительности наблюдается при длительном нахождении на холоде из-за спазма сосудов. После постепенного согревания кожи чувствительность восстанавливается.
Однако онемение лица может быть симптомом серьезного заболевания.
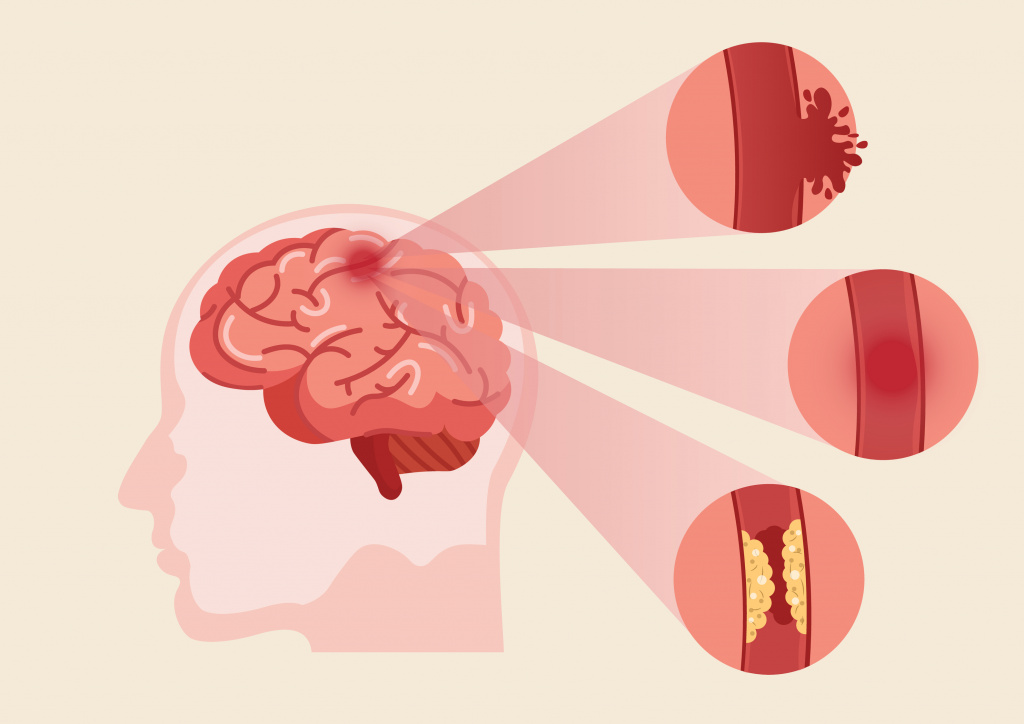
Острое нарушение мозгового кровообращение, или инсульт – частая причина внезапного онемения лица в сочетании с нарушением мимической активности. Происходит кровоизлияние или закупорка тромбом (кровяным сгустком) сосудов головного мозга, развивается острый дефицит кислорода и повреждение нейронов с нарушением их функций. Симптомы развиваются неожиданно, иногда сопровождаются головной болью.
![Инсульт.jpg]()
Основными признаками инсульта являются: онемение лица, конечностей с одной или двух сторон, внезапная слабость, нарушение речи (невозможность четко выговорить слова), опущение уголка / уголков рта, раскоординация движений. При появлении этих симптомов необходимо срочно обратиться за медицинской помощью.
Аневризма сосудов головного мозга может быть причиной онемения лица при сдавлении нервных волокон и чувствительных центров головного мозга. Обычно развивается постепенно, в дебюте заболевания симптомы могут вовсе отсутствовать. Онемение сначала затрагивает одну область лица (например, периоральную), а при дальнейшем росте аневризмы площадь поражения постепенно расширяется. Также могут изменяться ощущения: от покалывания, жжения вначале – до полного отсутствия ощущений впоследствии.
Существует опасность разрыва аневризмы сосуда головного мозга, в этом случае симптомы схожи с признаками инсульта и появляются быстро.
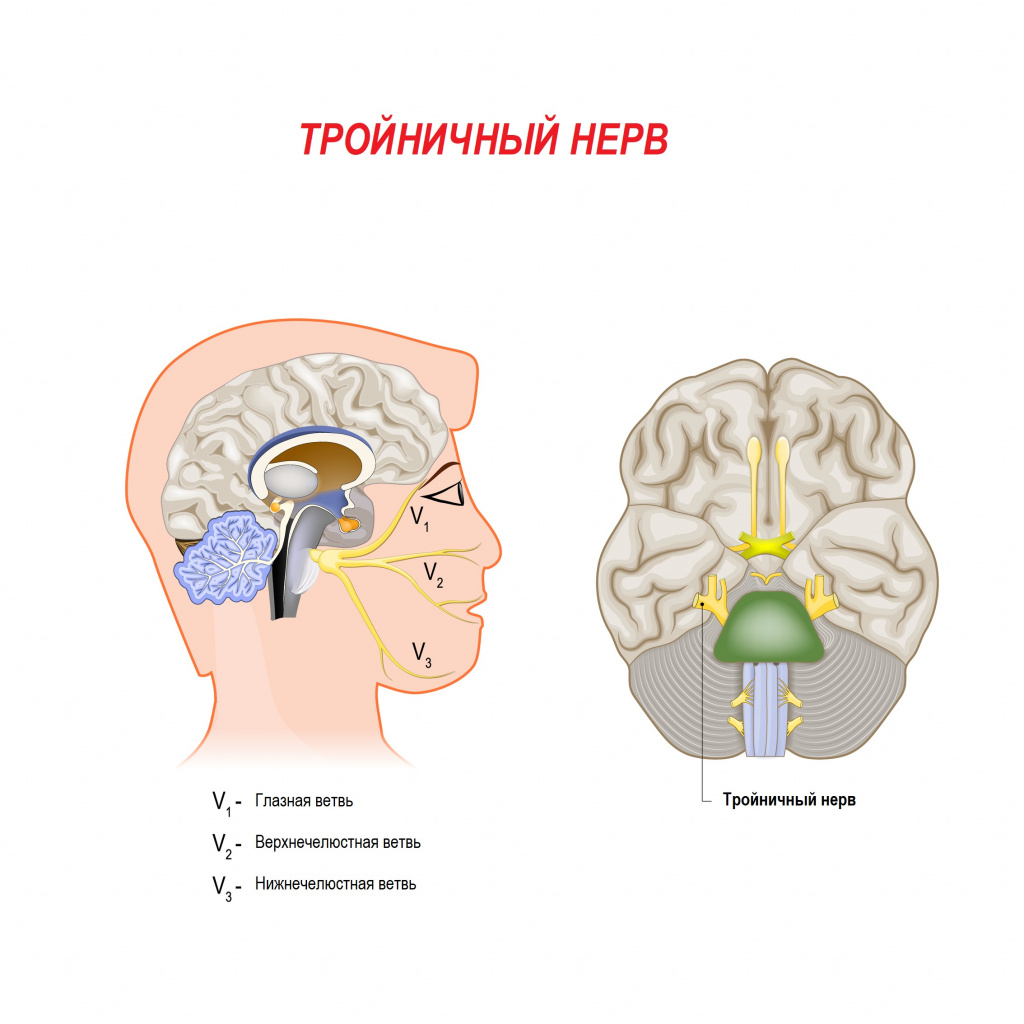
Неврит тройничного нерва часто сопровождает воспалительные заболевания полости рта (кариес, пародонтит), уха (отиты), околоносовых придаточных пазух носа (гайморит, фронтит, этмоидит), околоушных желез (паротит). Происходит раздражение ветвей тройничного нерва, которое чревато онемением соответствующих зон лица.
![Тройничный нерв.jpg]()
Нарушение чувствительности при повышенном тонусе жевательных мышц возникает из-за сдавления ветвей тройничного нерва мышечными волокнами. Гипертонус жевательных мышц характерен для поражения височно-нижнечелюстного сустава при артритах и артрозах, неправильно подобранных брекетах, некоторых заболеваниях глотки, например при паратонзиллярном абсцессе.
Сахарный диабет – при этом заболевании нарушается процесс утилизации глюкозы из крови, что приводит к повреждению сосудистой стенки и нарушению питания нервных пучков. При отсутствии поддерживающей терапии может наблюдаться покалывание и частичная потеря чувствительности тех зон, где нарушено кровоснабжение.
Онемение лица при рассеянном склерозе возникает вследствие демиелинизации (исчезновения наружной оболочки) нервных волокон тройничного нерва. Часто онемению предшествует выраженная боль не только в области лица, но и в конечностях.
Опухоли головного мозга и его оболочек приводят к нарушению чувствительности в области лица вследствие сдавления сосудисто-нервных пучков или прорастания в них опухоли.
К каким врачам обращаться при онемении лица?
При онемении лица следует обратиться к неврологу или терапевту. В некоторых случаях может потребоваться консультация отоларинголога, эндокринолога, стоматолога.Диагностика и обследования при онемении лица
В зависимости от предполагаемой причины, вызвавшей онемение лица, могут потребоваться следующие лабораторно-инструментальные исследования:-
клинический анализ крови;
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Образование тромба в глубоких венах нижних конечностей является опасным заболеванием, так как существует риск опасного для жизни осложнения. Тромб может оторваться от сосудистой стенки, а венозная система достигает сердца и легочной артерии — возникает легочная эмболия. Когда легочная артерия полностью блокируется тромбом, возникает внезапная смерть.
Повышенный риск тромбоза глубоких вен происходит у курильщиков, беременных женщин, пожилых людей, пациентов с ожирением, опухолей и заболеваний крови.
Каковы факторы риска формирования кровяного сгустка (тромба)?
Факторы, способствующие формированию тромба:
- обезвоживание;
- длительная иммобилизация, например, воздушные перевозки;
- наличие варикозных вен;
- беременность;травмы, операции;
- расстройства крови;
- медикаменты — контрацептивы;
- ожирение.
Существует три основных механизма формирования тромбов:
- повреждение стенки кровеносного сосуда. Если повреждение сосудистой стенки (разрыв, травма, покалывание), адреналин, норадреналин и серотонин высвобождаются, вызывая спазм сосуда. Тромбоциты, а затем белые и красные кровяные клетки цепляются за поражение — образуется тромб;
- венозное провисание — задержка кровотока и застой в крупных сосудах благоприятствуют тромбозу;
- повышенное свертывание крови — Повышенное свертывание крови происходит при травмах, операциях, опухолях, ожогах, обезвоживании.
Каковы симптомы тромба (кровяного сгустка) в венах нижних конечностей?
На ранней стадии, когда тромб небольшой и не полностью блокирует просвет пораженной вены, воспаления нет, симптомы могут отсутствовать.
![]()
Какие бывают мушки перед глазами
Мушки, которые появляются на фоне деструктивных процессов в стекловидном теле, имеют четкие описания, не исчезают из поля зрения. Различают:
- колечки с ободком или точкой внутри. Они находятся в поле зрения в большом количестве, могут свидетельствовать о зернистой деструкции стекловидного тела;
- нити (смотрятся, как полоски с маленькими кругами внутри) разной прозрачности, могут свидетельствовать о нитчатой деструкции стекловидного тела.
Возможные причины появления
Когда человек видит плавающие пятна (белые и черные мушки перед глазами), часто это связано с возрастными изменениями в зрительных органах, глазными заболеваниями.
Деструкция стекловидного тела — причина постоянного нахождения в поле зрения дополнительных включений. Появляется на фоне уменьшения соотношения жидкости и иных составляющих геля стекловидного тела при естественном старении или после механических повреждений, оперативных вмешательствах на глазах.
Другая причина — отслойка сетчатки или стекловидного тела. В такой ситуации помимо мушек, возникает резкое ухудшение остроты зрения. Если своевременно не обратиться к специалисту, велика вероятность слепоты. Риск отслойки существенно повышен у людей, которые страдают высокой степенью близорукости.
Среди других возможных причин отмечают хориоидит (воспаление сосудистой оболочки), ретинит (воспаление сетчатки). В таких случаях кроме плавающих пятен человек ощущает вспышки света, у него снижается острота зрения и нарушается зрение в темноте. Болезни инфекционной природы в запущенных клинических случаях приводят к слепоте.
Также, состояние может быть вызвано и различными патологиями, расстройствами разных систем. Среди них:
Чтобы выявить точную причину и поставить достоверный диагноз, потребуется диагностика.
Когда необходима консультация специалиста
Если перед глазами появляются мушки, но они не двигаются, нет причин для паники. Консультация врача-офтальмолога необходима в следующих клинических случаях:
- резкое увеличение численности мушек;
- резкое ухудшение зрения;
- вспышки света перед глазами;
- утрата периферического зрения;
- болезненные ощущения в области глаз.
Поскольку проблему способны спровоцировать не только глазные заболевания, но и различные болезни внутренних органов и систем, дополнительно может потребоваться консультация других специалистов (в частности, невролога, эндокринолога, кардиолога). Лечение будет назначено на основании поставленного диагноза.
В качестве профилактики стоит пересмотреть образ жизни, уделять больше внимания здоровому сбалансированному питанию (в рацион должны входить продукты, содержащие большое количество витаминов и минералов). Следует регулярно проходить осмотры у специалистов, чтобы выявить патологии на ранней стадии (к примеру, остеохондроз шейного отдела позвоночного столба).
Также, важны регулярные физические нагрузки (занятия умеренными видами спорта, утренняя гимнастика, пешие прогулки на свежем воздухе). Доказано, что гиподинамия — одна из причин раннего ухудшения зрительной функции.
Не рекомендуется много времени проводить перед монитором (максимум — 6 часов в сутки). Как показывает практика, при усталости глаз часто появляются плавающие помутнения. Если профессия напрямую связана с работой на компьютере, стоит приобрести специальные очки.
Еще одна профилактическая мера — отказ от злоупотребления табачной и спиртосодержащей продукцией. Вредные привычки отрицательно сказываются на состоянии различных органов и систем.
Кроме того, каждый день следует выполнять простые упражнения для глаз. Для профилактики появления мушек переводят взгляд в разные стороны (влево, вправо), после чего двигают глазными яблоками вверх и вниз. Такие несложные движения способствуют перераспределению жидкости, за счет чего мушки сместятся за пределы зрительного поля.
Читайте также: