Что значит анализ имени как его сделать
Добавил пользователь Cypher Обновлено: 18.09.2024
Для чего нужен анализ на чувствительность к антибиотикам
Микроорганизмы по отношению к конкретному виду антибиотика могут характеризоваться как чувствительные, условно-устойчивые и устойчивые. Чувствительными патогенными микроорганизмами являются те, что подавляются рекомендованными дозами антибактериального препарата. Условно-устойчивые для подавления требуют увеличение дозы. Активность устойчивых патогенных микроорганизмов не подавляется даже повышенными дозами антибиотика.
Чувствительность микрофлоры к антибиотикам индивидуальна: у разных людей бактерии могут реагировать на одни и те же антибиотики по-разному. Поэтому назначение антибактериальных препаратов на основании лишь среднестатистической картины не всегда дает желаемый лечебный эффект. Между тем любой антибиотик – это серьезное лечебное средство, обладающее побочными действиями. В частности, при его применении гибнут не только патогенные бактерии, но и полезные микроорганизмы. Может получиться ситуация, когда антибиотик уничтожит полезную микрофлору, а возбудитель заболевания не пострадает – по причине его устойчивости к данному антибиотику.
Чтобы обеспечить эффективность проводимого курса антибактериальной терапии, врач должен быть уверен, что назначаемый им антибиотик действительно справится с выявленным возбудителем заболевания. Для этого и нужен анализ на чувствительность к антибиотикам.
Когда назначается анализ на чувствительность к антибиотикам
Анализ на чувствительность микрофлоры к антибиотикам назначается, если необходимо:
Как делается анализ на чувствительность к антибиотикам

АО Семейный доктор - Определение чувствительности бактерий к антибиотикам
Для анализа используется различный биологический материал – в зависимости от заболевания это может быть моча, кал, мазок (из влагалища, уретры, с задней стенки глотки), грудное молоко, мокрота, слюна, и т.д.
Анализ на чувствительность к антибиотикам относится к культуральным (микробиологическим) исследованиям. Поэтому другое его название – посев на чувствительность к антибиотикам.
Сколько времени занимает анализ на чувствительность к антибиотикам

Автоматический анализатор
В зависимости от метода анализа результаты анализа поступают к врачу через 2-3 дня после сдачи материала в лабораторию.
Как долго действительны результаты анализа на чувствительность к антибиотикам
Анализ на чувствительность к антибиотикам действителен только в период заболевания, по поводу которого он был назначен, и до начала антибиотикотерапии. То есть пока не началось лечение антибиотиками, картина остаётся та же, но само лечение может сказаться на чувствительности патогенных организмов к применяемым антибиотикам. Поэтому в случае повторного заболевания анализ может быть назначен снова.
Подготовка к анализу на чувствительность к антибиотикам
Необходимо соблюдать стандартные требования для сдачи каждого вида биологического материала:
- при сдаче мочи собирается средняя порция (первая порция мочи пускается в унитаз). Моча собирается в стерильный контейнер. Перед сбором мочи обязательны гигиенические процедуры;
- грудное молоко собирается до кормления ребенка. Первая порция молока из каждой груди сбрасывается, следующие 0,5-1 мл молока из каждой груди собираются в отдельный стерильный контейнер;
- перед забором мазка из зева и носоглотки не следует есть (в течение 4-5 часов до сдачи анализа);
- если вы сдаете мазок из влагалища, уретры или секрет простаты, желательно воздержаться от половой жизни (в течение 1-2 дней до сдачи анализа).
Где сдать анализ на чувствительность к антибиотикам в Москве
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
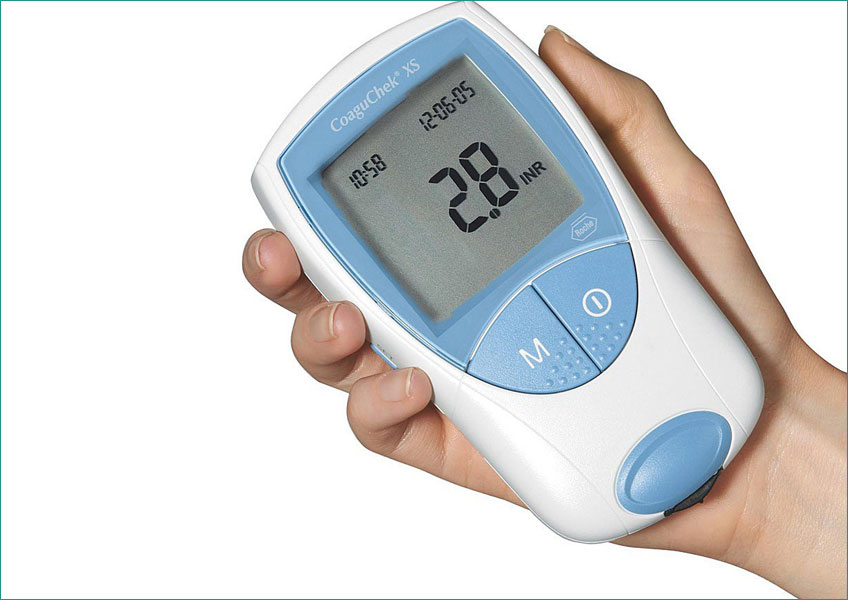
Качественная медицинская помощь в современном мире невозможна без многих диагностических тестов, которые помогают определить состояние пациента, дают представление о работе его органов и систем, а также определяют диагностический поиск на этапе постановки диагноза.
МНО (международное нормализованное отношение) — метод исследования, который многое может сказать об особенностях свертываемости крови у пациента.
Доктора нередко используют анализ МНО как для оценки функции свертывающей системы крови пациента, так и в ходе терапии непрямыми антикоагулянтами для своевременной корректировки лозы препарата. Нередко исследование применяется перед оперативным вмешательством для оценки риска кровотечения у пациента.
МНО — что это?
МНО крови в комплексе с таким лабораторным показателем, как ПТВ (протромбиновое время), дает врачу полные данные о состоянии свертывающей системы крови пациента. По факту, МНО — это числовое, искусственное значение, расчет которого производится лабораторией с помощью ПТВ и других диагностических критериев. ПТВ — это значение, которое показывает, за какое время происходит свертывание крови пациента. Затем специалисты в лаборатории сравнивают полученный показатель ПТВ со значениями, принятыми за норму, и высчитывают отклонение ПТВ пациента от нормального значения.
Расчет МНО крови происходит следующим образом: лаборатория определяет соотношение ПТВ пациента к стандартному ПТВ, принятому за норму. Затем полученный результат умножают на международный индекс чувствительности, который является стандартным показателем и не меняется в зависимости от лаборатории.
Существует также такой показатель, как ПТИ (протромбиновый индекс). В медицине он и является прямым отношением ПТВ пациента к стандартному ПТВ.
Таким образом, чем ниже показатель МНО, тем сильнее риск тромбообразования у человека. Формирование тромбов угрожает серьезными осложнениями — к примеру, тромбоз вен нижних конечностей может привести к критическому состоянию — тромбоэмболии легочной артерии.

Если показатель МНО существенно повышен, значит, повышается риск кровотечения и геморраргических осложнений. Пациент в этом случае страдает от внезапных обильных кровотечений, которые очень долго останавливаются. У здорового человека показатель МНО колеблется в пределах 0,85—1,15 единиц. У пациентов, принимающих антикоагулянтную терапию, нормы слегка меняются — стандартным показателем считается 2—3 единицы.
Так, лечащий врач получает полную картину о работе и активности функций свертывающей системы крови пациента. Доктор имеет полные основания для диагностики патологии и расчета дозировки терапевтических препаратов при заболеваниях сердечно—сосудистой системы.
Когда назначают исследование?
Анализ МНО может понадобиться врачу любой специальности для постановки окончательного диагноза и выбора тактики лечения пациента. Нередко направление на диагностику выдают кардиологи, акушеры—гинекологи, гепатологи, терапевты общей практики.
МНО крови необходимо определить в следующих тревожных ситуациях:
- обильные, частые и длительные носовые кровотечения у пациента, которые могут возникать внезапно и беспричинно;
- появление гематом непонятного происхождения в различных областях тела человека;
- наличие у пациента тромбоза крупных сосудов;
- анемические состояния;
- подозрение на развитие синдрома диссеминированного внутрисосудистого свертывания;
- наличие стойкой тахикардии неизвестной этиологии;
- наличие подтвержденной патологии сердечно—сосудистой системы;
- патология беременности — наличие у женщины в анамнезе нескольких самопроизвольных абортов, эпизодов прерывания беременности;
- особенности менструального цикла женского организма — длительные, обильные менструации, которые приносят значительную боль;
- наличие данных о патологии системы свертывания крови у ближайших родственников.
Расчет МНО крови у пациента необходим также перед оперативным вмешательством. При патологических изменениях в анализе МНО в некоторых случаях запрещено хирургическое вмешательство, потому что на операционном столе у пациента может развиться интенсивное кровотечение.
Кроме того, расшифровка МНО необходима для назначения пациенту антикоагулянтной терапии в индивидуальной дозировке. При использовании антикоагулянтов МНО необходимо оценивать регулярно — для коррекции схемы лечения при необходимости.
Для чего используется исследование?

МНО крови в комплексе с другими параметрами системы свертывания крови дает возможность провести анализ состояния различных звеньев цепи коагуляционной системы. Нередко главным показанием к выполнению анализа МНО становится диагностика патологий пациента, связанных с повышенным тромбообразованием или, наоборот, повышенной кровоточивостью.
Кроме того, МНО довольно пристально и серьезно врачи контролируют у пациентов, принимающих антикоагулянты (препараты, препятствующие избыточному свертыванию крови), что позволяет своевременно и регулярно контролировать дозировку лекарственного средства. Пациенты, принимающие непрямые антикоагулянты (например, Варфарин), регулярно сдают анализ МНО, чтобы доктор имел полное представление о состоянии крови пациента. Как правило, в назначении дозировки лекарственного средства врач пользуется международными рекомендациями, куда входит, в частности, показатель МНО, потому что от нормы МНО зависит назначаемая доза антикоагулянта.
Исследование также проводят для оценки степени поражения печени при тяжелых заболеваниях этого органа — например, во время цирроза печени или вследствие развития гепатита. Дело в том, что исключительно печень отвечает за производство многих факторов, обеспечивающих правильную работу системы свертывания крови.
Анализ МНО — доступное и эффективное исследование, которое показывает наличие у пациента следующих заболеваний:
- патологии печени;
- нарушения системы свертывающей системы — коагулопатий потребления, которые сопровождаются активным формированием тромбов, что нарушает стабильность во всей коагуляционной системе крови пациента;
- недостаток в периферической крови пациента фибриногена, протромбина, которые запускают последовательные этапы свертывания крови человека;
- дефицит важнейшего фактора свертывания крови — витамина К;
- прием некоторых лекарственных средств, которые влияют на компоненты свертывающей системы.
Если показатель МНО пациента составляет менее 0,5 единиц, то доктору стоит насторожиться: существует высокий риск тромбоза у человека. Нередко анализ МНО показывает снижение показателя на поздних сроках беременности пациентки.
При использовании в терапии человека антикоагулянтов непрямого действия анализ проводят 1 раз в 14—21 день. Как только доктор подбирает для пациента требуемую терапевтическую дозировку лекарственного средства, исследование пациенту назначают 1 раз в 6—8 недель.
Методика определения
Стандартизированная методика оценки нормы МНО была принята профильной международной организацией в 1983 году.
Во время исследования забор крови у пациента проводят из любой периферической вены, как и при других методах диагностики — общем анализе крови, биохимическом анализе крове и прочих исследованиях. В пробирке происходит смешивание крови со специальным реагентом, который выполняет функцию консерванта (цитрата). Цитрат в пробирке необходим для того, чтобы связать ионы кальция и не дать крови быстро свернуться. Затем происходит отделение плазмы от клеток, в ней находящихся. На следующем этапе проводят исследование исключительно чистой сыворотки.
В лабораторных условиях к исследуемой плазме добавляют кальций для того, чтобы нейтрализовать консервант. Затем специалист оценивает время, которое понадобилось для того, чтобы произошла реакция свертывания. Таким образом, полученное время — это показатель протромбинового времени. Затем, на основании ПТВ, специалист проводит расчет МНО.
МНО = (ПТВ пациента/ПТВ контрольной плазмы)*МИЧ, где:
*ПТВ контрольной плазмы — это стандартный показатель ПТВ капиллярной крови человека, имеющего нормальное количество факторов свертывания.
Исключительно благодаря анализу МНО можно без погрешности сравнить данные, говорящие о работе свертывающей системы крови человека, полученные в разных лабораториях и в разные промежутки времени. Норма МНО — это классический стандарт, который используется в лабораториях всех стран мира, оценивается одинаково всеми врачами.
Норма МНО
Стандартизированная норма МНО — 0,85—1,15 единиц. Если человек принимает антикоагулянты, то его показатель МНО повышен, что закономерно: кровь пациента содержит меньше факторов свертывания. В этом случае норма МНО для пациента составляет 2—3 единицы.
На показатель МНО крови влияет множество факторов, начиная от пола и возраста пациента, заканчивая особенностями его анамнеза. В зависимости от возраста пациентов выделяют следующие границы нормы МНО крови:
Таблица 1. Показатель МНО в зависимости от возраста пациента
| Возраст пациента | Нормальный показатель МНО (в единицах) |
| Период новорожденности, а также первый год жизни | 0,9— 1,25 |
| 1 год— 6 лет | 0,95— 1,1 |
| 12— 16 лет | до 1,35 |
| более 16 лет | 0,85— 1,3 |
Как видно, МНО крови по возрастам — показатель, который существенно меняется в зависимости от категории, в которой относится пациент.
Расшифровка анализа МНО
Интерпретацию анализа МНО проводит исключительно лечащий врач пациента, потому что он знает особенности его организма, анамнез заболевания и лекарственные препараты, которые принимает человек, что может влиять на показатель МНО.
Таблица 2. Показатели МНО и их возможная интерпретация
| Полученный показатель | Расшифровка |
| 0,85—1,15 | Норма МНО пациента, не имеющего заболеваний свертывающей системы крови: коагуляционные процессы находятся в норме. |
| 2—3 | Повышенный показатель МНО: вероятно, пациент принимает антикоагулянтную терапию (Варфарин) в связи с наличием определенной патологии — к примеру, мерцательной артитмии; человек находится на терапии тромбоэмболии легочной артерии; пациенту назначено лечение в связи с возникновением тромбоза или для профилактики тромбоза крупных вен. |
| 2,5—3,5 | Такие данные наблюдаются после установки механического протеза митрального клапана у пациента. |
| 3,0—4,5 | Такой показатель МНО говорит о развитии заболеваний сосудистого русла пациента, а также об инфаркте миокарда. |
Делать выводы о состоянии свертывающей системы крови по анализу МНО рекомендовано в динамике, после ряда исследований. Именно таким путем доктор получает максимально полную картину здоровья пациента.
МНО при беременности
МНО норма у женщин слегка меняется во время вынашивания ребенка. Изменения связаны с тем, что во время беременности в организме женщины появляется новый элемент — плацентарный круг кровообращения. Кроме того, во время беременности наблюдаются значительные гормональные перестройки, изменение объема циркулирующей крови, что влияет на изменение МНО. Из—за этого МНО повышен у беременной женщины, но повышение не достигает критических значений: как правило, показатель не выходит за пределы верней границы нормы. ПТВ у беременных женщин составляет 17—20 секунд, в то время как у обычного взрослого здорового человека показатель ПТВ колеблется в пределах 24—25 секунд.
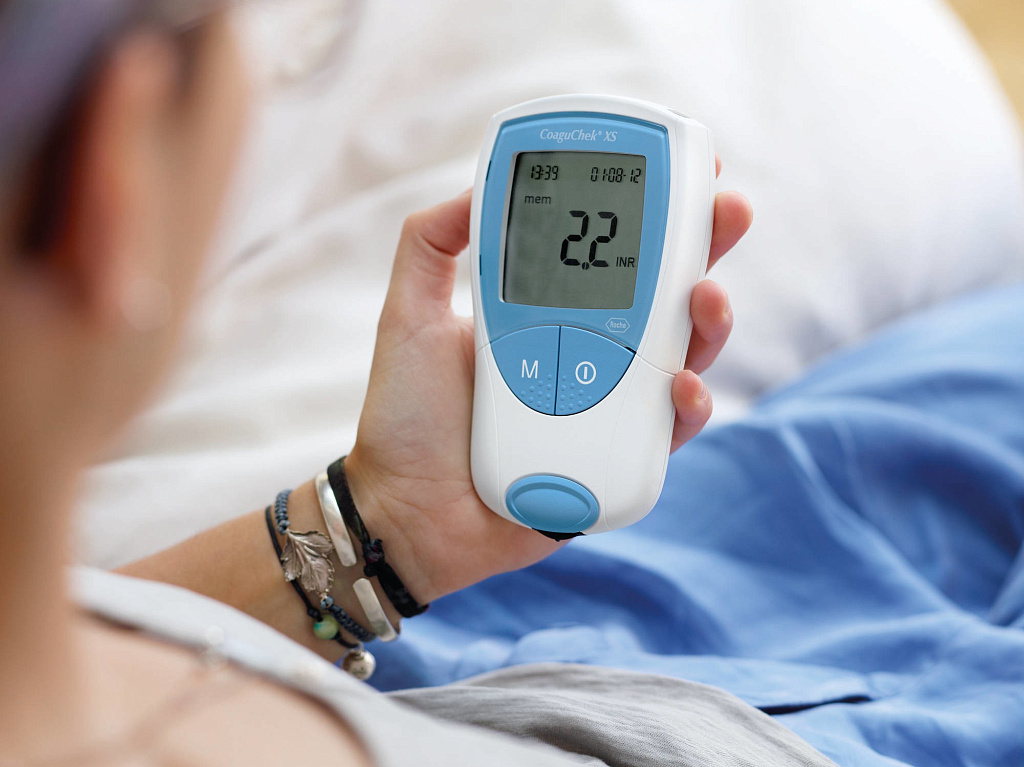
У беременных женщин диагностику МНО проводят 3 раза натощак в различные триместры беременности. Если доктор обратил внимание на изменения показателя МНО, то при назначении терапии выполнять анализ необходимо более часто.
Определять норму МНО у женщин во время беременности чрезвычайно важно: значение показателя влияет на способность женщины к вынашиванию ребенка и прохождению этапа естественных родов. МНО перед родами особенно необходимо проверить с целью оценки возможности женщины к самостоятельному рождению ребенка. В случае возникновения кровотечения возможно возникновение ситуации, когда женщине необходимо введение дополнительных лекарственных средств или препаратов при сильной кровопотере в родах, для остановки кровотечения.
МНО понижен
Если анализ МНО показывает сниженные значения, то у пациента существует высокий риск образования тромбов в периферических сосудах. Причины понижения МНО могут быть следующими:
- длительное хранение исследуемого материала при температурном режиме до 4 градусов по Цельсию;
- забор крови из катетера, который стоит в центральной вене пациента;
- изменение показателя гематокрита (соотношение клеточной фракции крови к жидкой ее части);
- повышение уровня антитромбина III или АЧТВ в исследуемом образце крови;
- прием некоторых лекарственных препаратов — мочегонных средств, противосудорожных лекарств, глюкокортикоидов, а также пероральных противозачаточных средств (что касается женщин).
Если МНО понижен, то необходимо проводить диагностический поиск для обнаружения причин этого явления. Кроме того, не лишним будет провести повторную диагностику для исключения варианта возникновения ошибки при выполнении исследования.
МНО повышен
Анализ МНО может показать повышенные значения, если пациент принимает некоторые лекарственные средства, к примеру, нестероидные противовоспалительные препараты — Диклофенак.
МНО крови может повышаться при следующих патологических состояниях:
- заболевания одного или нескольких звеньев свертывающей системы крови;
- патология гепатобилиарной системы;
- нарушения в работе желудочно—кишечного тракта, плохое усваивание жиров;
- язвенное поражение пищеварительной системы, наличие воспалительных изменений в стенке желудка или кишечника;
- патология сердечно—сосудистой системы — гипертоническая болезнь, прединфрактное состояние, развитие инфаркта миокарда;
- патология сосудов головного мозга, церебральные нарушения;
- заболевания почек;
- наличие злокачественных новообразований;
- полицитемия;
- нарушение синтеза витамина К.
Подготовка к анализу

Подготовка к исследованию требует от пациента ответственности и соблюдения всех рекомендаций лечащего врача.
Во—первых, взятие крови для выполнения анализа МНО проводится натощак. Поэтому за 6—8 часов до забора материала запрещено принимать пищу или пить сладкую воду. Правда, не следует совсем голодать до исследования. Если пациент не ел до исследования в течение 10 часов, то может произойти искажение лабораторных данных. Оптимальное время последнего приема пищи — за 8 часов до диагностики.
За 24 часа до анализа не следует выполнять тяжелые физические упражнения или заниматься повышенными нагрузками. Даже утреннюю пробежку перед забором крови следует отменить: спортивные упражнения существенно влияют на насыщение крови кислородом, скорость тока крови, ее составные компоненты. Кроме того, в день забора крови следует отказаться от физиотерапевтических процедур и массажа: интенсивное влияние на организм может слегка исказить результаты исследования.
При приеме лекарственных средств следует обсудить с лечащим врачом время последнего приема препаратов до исследования. Как правило, вечернюю дозу лекарственного препарата необходимо принять не позже 17 часов вечера в день до забора крови. Утреннюю дозу лекарства рекомендовано употребить уже после выполнения диагностики. Существенно исказить результаты анализа МНО может прием оральной контрацепции. Именно поэтому лечащего врача следует предупредить об употреблении этих лекарственных средств: доктор назначит анализ крови на МНО примерно на 4 сутки после завершения классического курса приема оральной контрацепции.
Средний объем тромбоцитов (MPV), фл
Ширина распределения тромбоцитов по объему, (PDW), %
Скорость оседания эритроцитов (СОЭ), мм/ч
Как сдавать общий анализ крови и что для этого нужно?
Никаких сложных, строгих предписаний по поводу этого тестирования нету, но некоторые правила имеются:
- Для данного обследования используют капиллярную кровь, которую берут из пальца. Реже, по указаниям доктора,могут использовать кровь из вены.
- Анализ осуществляют утром. Пациенту запрещено употреблять пищу, воду за 4 ч. до взятия образца крови.
- Основные медицинские принадлежности, которые применяют для взятия крови – скарификатор, вата, спирт.
Что показывает общий анализ крови?
Общий (клинический) анализ крови показывает:
- количество эритроцитов,
- скорость оседания эритроцитов (СОЭ),
- содержание гемоглобина,
- количество лейкоцитов,
- лейкоцитарную формулу
- и другие показатели, на каждом из которых мы остановимся подробно.
Эритроциты так же известны под названием красные кровяные тельца. У человека в 1 мм³ крови содержится 4,5—5 млн. эритроцитов. Эритроциты крови содержат гемоглобин, переносят кислород и углекислоту. Повышение количества эритроцитов является признаком таких заболеваний, как лейкоз, хронические заболевания легких, врожденных пороков сердца. Анемия (снижение количества эритроцитов) может быть вызвана стрессом, повышенной физической нагрузкой, голоданием. Если же сразу определить причину снижения количества эритроцитов не удается, то лучше сходить к врачу-гематологу и пройти дополнительное обследование.
Значительное повышение содержания эритроцитов может говорить об эритремии (одно из заболеваний крови). Кроме того, повышение числа эритроцитов (эритоцитоз, полицитемия) наблюдается при острых отравлениях, когда из-за сильной рвоты и поноса наблюдается большой дефицит жидкости в организме; при ацидозах (из-за нарушения обмена веществ при обострении некоторых заболеваний); при потере жидкости по разным причинам (жара, болезнь, большая физическая нагрузка); при длительных сердечно-сосудистых или легочных заболеваниях, когда организм недостаточно снабжается кислородом и увеличивает количество эритроцитов в попытке все-таки доставить кислород к тканям; или при нахождении человека в высокогорье, когда ему перестает хватать кислорода.
Цветовой показатель - нормальное его значение у людей любого возраста составляет 0,85-1,15. Цветовой показатель крови является показателем степени насыщения эритроцитов гемоглобином и отражает соотношение между количеством эритроцитов и гемоглобина в крови. Когда его значения отличаются от нормы, то в основном это свидетельствует о наличии анемии. В данном случае анемии делятся на:
- гипохромные - цветной показатель меньше 0,85;
- гиперхромные - цветной показатель больше 1,15.
Однако анемии могут быть и нормохромные - когда цветовой показатель остается в пределах нормы.
Ретикулоциты - это молодые формы эритроцитов. У детей их больше, у взрослых меньше, потому что формирование и рост организма уже завершены. Увеличение количества ретикулоцитов может наблюдаться при анемиях или малярии. Снижение количества ретикулоцитов или их отсутствие является неблагоприятным признаком при анемиях, показывая, что костный мозг утратил способность производить эритроциты.
Скорость оседания эритроцитов (СОЭ) определяет, как быстро оседают эритроциты в пробирке, отделяясь от плазмы крови. У женщин норма СОЭ немного выше, чем у мужчин, при беременности СОЭ повышается. В норме величина СОЭ у мужчин не превышает 10 мм/час, а у женщин — 15 мм/час. Показатель СОЭ может меняться в зависимости от различных факторов, в том числе вследствие различных болезней.
Повышение СОЭ в анализе крови является одним из показателей, который заставляет врача предположить у пациента наличие острого или хронического воспалительного процесса (пневмония, остеомиелит, туберкулез, сифилис), а также повышение СОЭ характерно для отравления, инфаркта миокарда, травм, переломов костей, анемии, заболеваний почек, рака. Наблюдается оно и после проведенных операций, и вследствие приема некоторых лекарственных препаратов. Снижение СОЭ происходит при голодании, при снижении мышечной массы, при приеме кортикостероидов.
Гемоглобин - сложный железосодержащий белок, содержащийся в красных кровяных клетках – эритроцитах - животных и человека, способный обратимо связываться с кислородом, обеспечивая его перенос в ткани. Нормальным содержанием гемоглобина в крови человека считается: у мужчин 130—170 г/л, у женщин 120—150 г/л; у детей — 120—140 г/л. Гемоглобин крови участвует в транспорте кислорода и углекислого газа, поддерживает рН-баланс. Поэтому определение гемоглобина – одна из самых важных задач общего анализа крови.
Низкий гемоглобин (анемия) может быть результатом большой кровопотери, понижение гемоглобина происходит при нехватке железа, необходимого материала для строительства гемоглобина. Также пониженный гемоглобин (анемия) является следствием заболеваний крови и многих хронических заболеваний, с ними не связанных.
Уровень гемоглобина выше нормы может быть показателем многих заболеваний крови, при этом общий анализ крови также покажет увеличение эритроцитов. Повышенный гемоглобин характерен для людей с врожденными пороками сердца, легочно-сердечной недостаточностью. Повышение гемоглобина может быть вызвано физиологическими причинами – у летчиков после полетов, альпинистов, после значительной физической нагрузки уровень гемоглобина выше нормы.
Лейкоциты – это защитники нашего организма от чужеродных компонентов. В крови взрослого человека лейкоцитов содержится в среднем 4-9х10 9/л. Лейкоциты борются с вирусами и бактериями и очищают кровь от отмирающих клеток. Различают несколько видов лейкоцитов (моноциты, лимфоциты и др.). Подсчитать содержание этих форм лейкоцитов в крови позволяет лейкоцитарная формула.
У женщин некоторое повышение лейкоцитов в крови наблюдается также в период перед менструацией, во второй половине беременности и при родах.
Понижение числа лейкоцитов, которое может показать анализ крови, может быть свидетельством вирусных и бактериальных инфекций (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД), ревматоидного артрита, почечной недостаточности, лучевой болезни, некоторых форм лейкоза, заболеваний костного мозга, анафилактического шока, истощения, анемии. Снижение количества лейкоцитов ожжет наблюдаться также на фоне приема некоторых лекарственных препаратов (анальгетиков, противовоспалительных средств).
Тромбоциты - эти клетки еще называют кровяными пластинами. Они самые маленькие по размеру клетки крови. Основная роль тромбоцитов - участие в процессах свертывания крови. В кровеносных сосудах тромбоциты могут располагаться у стенок и в кровотоке. В спокойном состоянии тромбоциты имеют дисковидную форму. При необходимости они становятся похожими на сферу и образуют специальные выросты (псевдоподии). С их помощью кровяные пластинки могут слипаться друг с другом или прилипать к поврежденной сосудистой стенке.
Снижение числа тромбоцитов наблюдается у женщин во время менструации и при нормально протекающей беременности, а увеличение происходит после физической нагрузки. Также количество тромбоцитов в крови имеет сезонные и суточные колебания. Обычно контроль тромбоцитов назначают при приеме некоторых лекарств, когда у человека беспричинно лопаются капилляры, часты носовые кровотечения, или при обследовании по поводу различных заболеваний.
Увеличение числа тромбоцитов в крови (т.н. тромбоцитоз) происходит при:
- воспалительных процессах (острый ревматизм, туберкулез, язвенный колит);
- острой кровопотере;
- гемолитической анемии (когда эритроциты разрушаются);
- состояний после удаления селезенки;
- отмечается при лечении кортикостероидами;
- некоторых более редких заболеваниях.
Понижение числа тромбоцитов (тромбоцитопения) наблюдается при целом ряде наследственных заболеваний, но гораздо чаще появляется при заболеваниях приобретенных. Снижается число тромбоцитов при:
- тяжелой железодефицитной анемии;
- некоторых бактериальных и вирусных инфекциях;
- заболеваниях печени;
- заболеваниях щитовидной железы;
- применении ряда лекарственных препаратов (винбластин, левомицетин, сульфаниламиды и др.);
- системной красной волчанке.
Гематокрит - это доля (в процентах) от общего объема крови, которую составляют эритроциты. В норме этот показатель составляет у мужчин - 40-48 %, у женщин - 36-42 %.
Объем эритроцитов по сравнению с плазмой увеличивается при:
- обезвоживании (дегидратации), что бывает при токсикозах, поносах, рвоте;
- врожденных пороках сердца, сопровождающиеся недостаточным поступлением кислорода к тканям;
- нахождении человека в условиях высокогорья;
- недостаточности коры надпочечников.
Объем эритроцитов по отношению к плазме уменьшается при разжижении крови (гидремии) или при анемии.
Гидремия может быть физиологической, если человек сразу выпил много жидкости. После значительной кровопотери возникает компенсаторная гидремия, когда восстанавливается объем крови. Патологическая гидремия развивается при нарушении водно-солевого обмена и возникает при гломерулонефрите, острой и хронической почечной недостаточности, при сердечной недостаточности в период схождения отеков.
Формула крови. Исследование лейкоцитарной формулы имеет важное диагностическое значение, показывая характерные изменения при ряде болезней. Но эти данные всегда должны оцениваться вместе с другими показателями системы крови и общего состояния больного.
Биохимический анализ крови
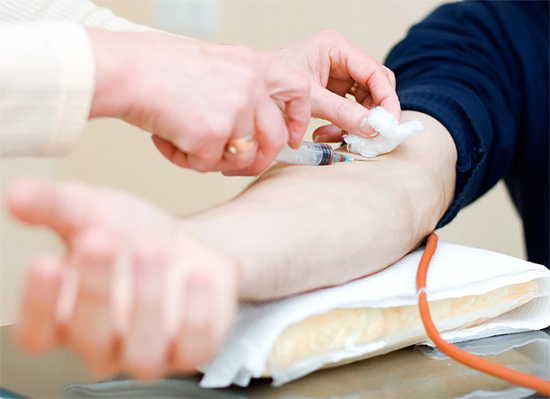
Его проводят с целью оценки функционального состояния организма, работы его внутренних органов, а также обмена веществ. Этот анализ крови может проверить содержание в крови белка, сахара, железа, холестерина, билирубина, триглицеридов, различных ферментов, кальция, магния, натрия, фосфора и различных газов. Любое отклонение от нормы может сигнализировать о том, что в организме могут идти какие-то процессы, незаметные со стороны (паразитарные инфекции, опухоли, аллергия). У пациентов с плохими результатами биохимического анализа могут быть заболевания щитовидной железы, печени, а также возможен сахарный диабет и атеросклероз. В зависимости от вида биохимического анализа подготовка к забору крови может изменяться, вплоть до соблюдения диеты в течение нескольких дней.
Как подготовиться к биохимическому анализу крови?
За сутки до взятия крови на биохимию необходимо исключить прием алкоголя, за 1 час – курение. Взятие крови желательно производить натощак в утренние часы. Между последним приемом пищи и взятием крови должно пройти не менее 12 часов. Сок, чай, кофе, жевательная резинка не допускаются. Можно пить воду. Необходимо исключить повышенные психоэмоциональные и физические нагрузки.
Как оценивают результаты биохимического анализа крови?
Использование различных методов диагностики разными клиниками приводит к неодинаковым результатам, могут также отличаться единицы измерения. Поэтому для правильной расшифровки результата биохимического анализа крови требуется консультация лечащего врача.
Какие показатели включены в стандартный биохимический анализ крови?
1) Глюкоза (в крови) - основной тест в диагностике сахарного диабета. Этот анализ очень важен при подборе терапии и оценки эффективности лечения диабета. Понижение уровня глюкозы наблюдается при некоторых эндокринных заболеваниях и нарушениях функции печени.
Нормальные показатели глюкозы в крови:
Уровень глюкозы, ммоль/л
2) Билирубин общий - желтый пигмент крови, которыйобразуется в результате распада гемоглобина, миоглобина и цитохромов. Основные причины повышения количества общего билирубина в крови: поражение клеток печени (гепатиты, цирроз), усиленный распад эритроцитов (гемолитические анемии), нарушение оттока желчи (например, желчнокаменная болезнь).
Нормальные значения общего билирубина: 3,4 - 17,1 мкмоль/л.
3) Билирубин прямой (билирубин конъюгированный, связанный) - фракция общего билирубина крови. Прямой билирубин повышается при желтухе, развившейся из-за нарушения оттока желчи из печени.
Нормальные значения прямого билирубина: 0 - 7,9 мкмоль/л.
4) Билирубин непрямой (билирубин неконъюгированный, свободный) - разница между показателями общего и прямого билирубина. Этот показатель повышается при усилении распада эритроцитов – при гемолитической анемии, малярии, массивных кровоизлияниях в ткани и т.п.
Диагностика в онкологии постоянно развивается. Поскольку большинство видов опухолей может расти незаметно в течение длительного периода, необходимо применять эффективные способы их своевременного выявления. В современной медицине повсеместно используют скрининг на онкологические заболевания. Это определенные тесты, дающие возможность найти предрасположенность к опухолевому росту или признаки бессимптомной патологии. Тест на онкомаркер РЭА входит в список таких исследований. Его выявление помогает определить индивидуальный риск появления злокачественного новообразования у пациента.

Что значит анализ крови на онкомаркер РЭА?
Это раково-эмбриональный антиген, относящийся к онкофетальным антигенным структурам. Обычно он выделяется в значительном количестве специальными клетками во время эмбрионального развития человека. У взрослых мужчин и женщин выделение такого химического соединения незначительно. РЭА — разнородная группа близких по своей природе белковых соединений, обнаруживаемых с помощью лабораторной диагностики. Разнородность обуславливает различия при выполнении анализов с помощью разных лабораторных технологий, поэтому врачи рекомендуют проводить оценку состояния больного только в одном заведении с применением конкретной методики.
Уровень раково-эмбрионального антигена повышается при карциномах пищеварительного тракта, легочной ткани, молочной железы, яичников и матки. Его концентрация увеличивается при воспалении кишки, инфекционном поражении легких и на фоне табакокурения. РЭА распадается в печеночной ткани, поэтому его концентрация повышается при патологиях этого органа, особенно при циррозе. Скорость повышения уровня и максимальное значение этого онкомаркера в подобных случаях гораздо меньше, чем при онкологических заболеваниях. При иных болезнях его временное повышение постепенно проходит.
Норма и отклонение
В норме показатель раково-эмбрионального антигена не превышает 3 нг/мл, но иногда может быть в пределах 5-10 нг/мол, если пациент страдает от доброкачественной опухоли. До 10 нг/мл уровень РЭА повышается при злоупотреблении алкоголем. При табакокурении нередко наблюдается рост маркера до 20 нг/мл.
Значительный рост уровня химического соединения наблюдается при карциноме толстого кишечника. При новообразованиях этого органа результат исследования соотносится со стадией, прогностическими данными и другими факторами. При локальной патологии возможно повышение маркера на 25%, а при метастазировании — до 80%.
Значительные первичные уровни РЭА до хирургического вмешательства свидетельствуют о распространении злокачественного новообразования в близлежащие лимфатические узлы. Низкодифференцированные опухоли не выделяют этот маркер. Значимость этого исследования повышается при обследовании пациентов после окончания курса лечения. Снижение показателя указывает на эффективность терапии. Если уровень вещества растет, врач делает вывод об неэффективности подобранных мер. Также рост концентрации связан с повышенным риском рецидивирования за несколько месяцев до обнаружения симптомов.
Повышение РЭА
Причины увеличения:
- Табакокурение. Врачи обязательно спрашивают пациента о вредных привычках перед интерпретацией исследования.
- Воспаление. Такой процесс в любой анатомической структуре может вызвать повышение РЭА.
- Неонкологические заболевания. Это цирроз печени, ее узелковое увеличение, муковисцидоз, болезнь Крона, гемангиома и прочие.
- Доброкачественные новообразования. Результат может быть обусловлен полипами, невриномами и иными патологическими структурами.
- Злокачественные новообразования и их метастазы. По уровню вещества врач может предположить, с каким типом болезни имеет дело.
Обязательно выполняется комплексная диагностика для исключения неонкологических причин получения подобных результатов. В большинстве случаев у здоровых людей наблюдается рост концентрации на 5–10 миллиграммов в течение короткого периода времени без дальнейшего изменения показателя в большую сторону. Если концентрация значительно выше, нужна дополнительная диагностика.
Цель исследования
Анализ проводится в рамках скрининга для выявления предрасположенности к патологии или ранней стадии онкологического процесса. Также его могут назначить во время лечения для оценки его эффективности и после завершения курса терапии. Результаты помогают исключить рецидив. Наибольшей информативностью анализ на РЭА обладает в случае онкологии толстого кишечника. В этом случае результат точно показывает, какая стадия у пациента.
Совместно с другими методами диагностики онкологический маркер РЭА определяется для выявления злокачественных новообразований в молочной железе, легочной ткани, яичника, предстательной железе.
Подготовка и проведение
Перед проведением лабораторного теста нужна подготовка. Примерно за 8 часов до процедуры следует отказаться от приема пищи. Можно пить только воду. За 30 минут до забора крови нужно избегать физического и психоэмоционального напряжения. Рекомендуется избавиться от любых раздражителей. За день до исследования необходимо отказаться от табакокурения и употребления алкогольных напитков. Перечисленные рекомендации не отличаются от правил подготовки к анализу крови.

Материал для проведения диагностики (кровь) берут из локтевой вены. Медицинский работник протирает место прокола спиртом, использует жгут и вводит иглу. Полученную жидкость направляют в лабораторию для получения результатов. Исследование может быть проведено за 1–3 дня.
Расшифровка у женщин и мужчин
В норме у людей без вредных привычек показатель раково-эмбрионального антигена остается в пределах 3,8 нг/мол. При постоянном курении, употреблении алкогольных напитков и наличии определенных заболеваний наблюдается умеренный рост концентрации. В отличие от онкологии, этот результат — временный. При этом врач учитывает, что у пациента повышен риск онкологической болезни и проводит дополнительные обследования. Нужно проводить контроль на протяжении года. Если РЭА продолжает расти в течение этого периода, следует немедленно провести диагностические процедуры.
Онколог не ограничивается только анализом на РЭА. Это неспецифический тест, который используют в качестве уточнения клинической информации. Дополнительно врач может назначить общий анализ мочи, биохимическое и клиническое исследование крови, анализ на бета-3-микроглобулины в моче. Исключается наличие других онкологических маркеров. Также проводится инструментальная диагностика с помощью МРТ, УЗИ и других процедур.
Приглашаем Вас пройти ПЦР-тестирование на COVD-19.
Вы можете сдать анализ в удобное для Вас время!
В рабочие дни – с 8:00 до 20:00
В субботу и в воскресенье – с 8:00 до14:00
Результат в течение 24 часов
Стоимость исследования 1200 рублей.
Телефон для справок 227-00-00
Справки об оплате медицинских услуг для предоставления в налоговые органы Российской Федерации будут выдаваться с 12-00 до 17-00. Перерыв с 13-30 до 14-30. Выходные - суббота, воскресенье. С уважением, администрация.

Детский врач-хирург ОКДЦ бесплатно примет маленьких пациентов

Министр здравоохранения Ростовской области посетил с рабочим визитом ГАУ РО "ОКДЦ"
Юрию Викторовичу Кобзеву показали новое оборудование Лаборатории клинической микробиологии, которое центр ввёл на вооружение в преддверии Нового года. Средства на переоснащение были выделены решением Губернатора Ростовской области Василием Юрьевичем Голубевым.

Конференция ДиаМА: перспективы развития
С 31 декабря 2021 года по 9 января 2022 года Центр временно прекратит работать в связи с новогодними праздниками!
10 января ждем Вас для посещения!
С наступающим Новым годом! Желаем Вам приятных и незабываемых впечатлений от новогодних каникул!
Берегите свое здоровье!
В связи с ремонтными работами в помещениях Приемного отделения проведение инъекций приостановлено до конца 2021 года.
Приносим извинения за доставленные неудобства.

На базе ОКДЦ пройдёт конференция по вопросам реабилитации после COVID-19

На базе ОКДЦ пройдет конференция неврологов с международным участием

ОПРЕДЕЛЕНИЕ АНТИТЕЛ К НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ SARS-COV-2 (COVID-19).


Шкала дневной сонливости Эпворта
Шкала тяжести бессонницы
Меры по поддержке граждан и экономики в условиях пандемии коронавируса

Анкета для пациентов по удовлетворенности качеством медицинских услуг
Противодействие коррупции
График выдачи результатов
иммунологических и биохимических исследований
Июль 2021
Обращаем Ваше внимание на то, что в соответствии с п. 10.ст.16 Федерального Закона "Об обязательном медицинском страховании" №326-ФЗ от 29.11.2010 года, при каждом обращении за медицинской помощью в ОКДЦ, вы должны предъявить свой полис ОМС в регистратуре центра.
Как узнать результаты исследований?
В приемном отделении ОКДЦ с 8.00 до 15.00 работает процедурный кабинет, где по назначению врача, на платной основе выполняются инъекции, включая:
-внутривенно-капельную инфузию,
-внутривенно-струйную инъекцию,
-внутримышечную инъекцию,
- подкожную инъекцию,
-премедикацию (обезболивание) перед проведением исследований МРТ. СКТ, коронарографии, ФГДС, ФКС и бронхоскопии.
Если Вы хотите получить эту медицинскую услугу, Вам необходимо обратиться в регистратуру ОКДЦ, имея при себе заключение Вашего лечащего врача и его рекомендации.
Запись на повторный прием проводится только через телефон Вашего лечащего врача ОКДЦ, информация об этом имеется в маршрутном листе.
Читайте также:

