Как сделать укол в шею
Обновлено: 07.07.2024
Внутримышечная инъекция – это простой и популярный метод введения медикаментов в организм человека. Однако при неаккуратном проведении этой процедуры могут возникнуть осложнения, избежать которых можно, если владеть правильной техникой ее выполнения.
Знание алгоритма процедуры внутримышечных инъекций нужно не только врачам. В жизни каждого человека может произойти ситуация, когда необходимо проколоть курс уколов самостоятельно. Прежде, чем отрабатывать внутримышечные инъекции на практике, нужно тщательно изучить теорию, касающуюся этой манипуляции. Соблюдение всех норм позволит избежать осложнений.
Места для инъекций
Наилучшие места для внутримышечных уколов – это верхняя часть ягодицы, широкая мышца бедра и дельтовидная мышца плеча. При выполнении инъекции в ягодицу ее нужно зрительно разделить на 4 квадранта. Укол делается в верхний наружный квадрант – это самый безопасный участок без крупных нервов и сосудов. В случае бедра так же на 4 квадранта делят его переднюю поверхность. Колют во внешний наружный квадрант.
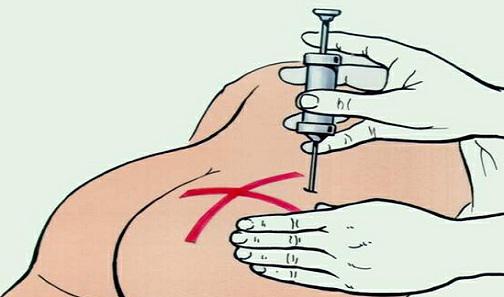
Правильное место для укола в плечо можно найти так: мысленно разделить руку от локтевого до плечевого сустава на 3 одинаковых участка. Центр средней области будет наиболее подходящим местом. Однако сделать укол в плечо без чьей-либо помощи сложнее, чем в бедро или ягодицу.
- Совет: если в/м инъекции назначены курсом, а не единичной процедурой, каждый раз выбирайте другое место, а также старайтесь не попадать в точки предыдущих уколов, чтобы не провоцировать воспаления и уплотнения.
- Важно: перед выполнением инъекции в любую мышцу ее нужно максимально расслабить, чтобы не допустить поломки иглы в процессе.
Этапы проведения уколов
Процедура внутримышечных инъекций делится на следующие этапы:
- Готовятся медицинские расходные материалы. Нужны: стерильный шприц, лекарственный препарат в ампуле, салфетки спиртовые для инъекций (или спирт + ватные диски). Шприц нужно проверить на свободную проходимость иглы, пропустив через нее воздух посредством движением поршня. Если медикамент находится не в готовом растворе, а в порошке, то его нужно развести в правильных пропорциях специальным растворителем.
- Проводятся асептика ампулы и набор лекарства. Ампула дезинфицируется спиртовой салфеткой в месте вскрытия, после чего раствор набирается внутрь шприца. Нужно стараться, чтобы игла не касалась стенок ампулы.
- Выбирается место укола на теле пациента. После оно обрабатывается проспиртованной салфеткой – круговыми движениями наружу от центра. Это обязательная манипуляция в целях предотвращения осложнений внутримышечных инъекций.
- Шприц очищается от воздуха. Шприц поднимается иглой вверх и из него выпускается воздух. Надавливать на поршень нужно, пока из иглы не появится маленькая капля препарата.
- Делается инъекция. Она выполняется быстрым движением, под прямым углом. Лекарство нужно вводить постепенно, с равной силой надавливая на поршень шприца.
- Шприц извлекается. После введения лекарства иглу резко достают под тем же углом, под которым она была введена, приложив к месту укола салфетку со спиртом и слегка помассировав ею кожу. Это так же важно сделать после укола, как и до него.

Возможные осложнения
Некорректное выполнение внутримышечного укола может спровоцировать появление различных осложнений: от незначительных до болезненных. Поэтому лучше ознакомиться с возможными из них еще до того, как они появятся:
- Гематома. Образуется, когда игла затрагивает кровеносный сосуд, либо в том случае, когда препарат вводят слишком быстро. Профилактикой небольших кровоизлияний является использование для уколов достаточно острых игл и соблюдение правильной техники. Если гематома уже образовалась, к ней нужно приложить спиртовой компресс. Для ускорения рассасывания гематом нужно наносить специально предназначенные для этого мази.
- Инфильтрат. Признак инфильтрата – это уплотнение и болезненность на месте укола. Они возникают при многочисленных инъекциях в одно и то же место и из-за неправильной техники введения лекарства. Чтобы не провоцировать возникновение инфильтрата, необходимо внимательно выбирать места для инъекции, менять их, контролировать температуру вводимых препаратов и правильно проводить все манипуляции. Если инфильтрат возник, рекомендуется приложить к нему согревающий компресс. Также ускоряет рассасывание уплотнений сетка из йода.
- Поломка иглы. Это может произойти из-за сильной напряженности в мышцах в процессе инъекции, из-за плохого качества иглы, а также из-за введения иглы до самой канюли. Чтобы не сломать иглу, ее нужно вводить на глубину не более 2/3 ее длины. Во время процедуры пациент должен лежать. Если игла сломалась, чтобы ее вытащить, нужно воспользоваться пинцетом. Если обломок попадет слишком глубоко под кожу, необходимо обратиться к врачу для его хирургического извлечения.
- Абсцесс. Если не следовать правилам обеззараживания, может развиться абсцесс – гнойное воспаление. Признаками являются покраснение кожи, боль, повышение общей температуры. Чтобы не допустить абсцесса, необходимо соблюдать правила асептики. Если осложнение уже произошло, назначается оперативное вмешательство.
Если от постинъекционного осложнения не удается избавиться самостоятельно, обязательно покажитесь медицинскому работнику.
Желаем, чтобы необходимые уколы проходили для вас всегда легко и безболезненно.

Препарат мильгамма широко применяют в комплексной терапии многих неврологических заболеваний. Лекарственное средство содержит витамины группы В в оптимальном соотношении. Выпускается в виде раствора для инъекций и таблеток.
Для чего применяют мильгамма
- Невралгий, невритов;
- Пареза лицевого нерва;
- Ганглионита, в том числе опоясывающего лишая;
- Ретробульбарного неврита;
- Плексопатии;
- Мононейропатии, диабетической, алкогольной полинейропатии.
После курса лечения у людей прекращаются ночные судороги ног. Лекарственное средство способствует нормализации когнитивных функций у пациентов, страдающих заболеваниями головного мозга различного происхождения. Мильгамма незаменима в восполнении дефицита витаминов В1, В6 и В12.
Противопоказания, побочные эффекты
Препарат не назначают детям, беременным и кормящим грудью женщинам, пациентам с повышенной чувствительностью к ингредиентам лекарственного средства и при декомпенсированной сердечной недостаточности.
- Аллергические реакции (высыпания на коже и слизистых оболочках, затруднённое дыхание, отек Квинке, анафилактический шок);
- Головокружение, редко спутанность сознания;
- Нарушение ритма, ускорение или замедление частоты сердечных сокращений;
- Тошнота, рвота;
- Повышенное потоотделение, кожный зуд, крапивница, акне;
- Судороги.
Иногда в месте введения препарата возникает раздражение. О развитии побочных реакций следует поставить в известность своего лечащего врача.
Как часто можно колоть мильгамму
Чтобы быстро купировать болевой синдром, в течение десяти дней ежедневно выполняют инъекции двух миллилитров препарата. После стихания боли и при лёгком течении заболевания пациенты в течение двух или трёх недель принимают лекарственное средство внутрь или им выполняют инъекции раствора препарата с интервалом в два или три дня.
С чем колят мильгамму в комплексе
Неврологи назначают лекарственное средство мильгамма в комплексе с нестероидными противовоспалительными средствами и центральными миорелаксантами. Что лучше – уколы или таблетки мильгамма? Это две формы лекарственного средства, которые врачи назначают последовательно. Вначале пациентам ставят инъекции мильгаммы, а затем он принимает таблетки. При лёгком течении заболевания проводят лечение таблетированной формой лекарственного средства.
Что лучше – нейробион или мильгамма
Как свидетельствуют результаты проведенных исследований, эффективность лекарственного средства мильгамма больше, чем нейробиона. В инструкции к обоим препаратам указаны одинаковые противопоказания и похожие побочные эффекты. К лекарственным средствам не развивается привыкание. После прекращения приёма препаратов не возникает синдромы отмены. Какое лекарственное средство лучше подходит пациенту, решает лечащий врач.
Мильгамма, мовалис и мидокалм: схема уколов
Комплексная терапия боли при корешковом синдроме, поражении позвоночника, периферических нервов и сплетений включает витамины группы В, нестероидные препараты и центральные миорелаксанты. К первой фармакологической группе относится мильгамма, ко второй – мовалис, к третьей – мидокалм.
Обычно вначале терапии врач назначает уколы мильгаммы, мовалиса и мидокалма. Затем пациент продолжает лечение, принимая таблетки. Все три инъекции выполняют в один день, но в разные места. При применении препаратов следует учитывать, что в состав мильгаммы входит лидокаин. Инъекции безболезненные, но лекарственного средство нельзя применять больным, у которых ранее возникали аллергические реакции к местным анестетикам.
Мильгамма и алфлутоп одновременно
Курс лечения остеохондроза с корешковым синдромом, ущемления нервных корешков у больных позвоночной грыжей включает назначение препаратов мильгамма и алфлутоп. Они дополняют друг друга: снимают воспаление, обезболивают. После лечения восстанавливается оболочка нервных волокон. В них нормализуются обменные процессы.
Длительность терапевтического курса варьирует от одного до трех месяцев. Во время обострения ежедневно выполняют инъекции обоих препаратов. После стихания боли пациентам вводят лекарственные средства один раз в неделю. В инструкции отсутствует информация о несовместимости этих лекарственных средств. Тем не менее, их надо набирать в отдельные шприцы и ставить инъекции в разные места.
Мильгамма и алкоголь: совместимость
В инструкции нет указаний насчет употребления алкоголя во время лечения препаратом мильгамма. Но врачи акцентируют внимание на том, что препарат применяется для лечения заболеваний нервной системы, а алкоголь является веществом, которое токсически воздействует на клетки головного мозга, черепных и периферических нервов. Алкоголь нивелирует действие препарата мильгамма, поэтому не стоит ожидать улучшения. Поэтому врачи рекомендуют отказаться от употребления напитков, в состав которых входит алкоголь, на время лечения мильгаммой.
В процессе лечения пациенты часто сталкиваются с необходимостью постановки курса инъекций. Конечно, они сразу задаются вопросом, сколько стоит внутримышечный укол на дому, но точную цену может назвать только специалист, ориентируясь на тип препарата, укола и длительность курса.

Какие типы уколов бывают
В зависимости от того, с какой целью специалисты назначают инъекции, выделяются также типы уколов:
- внутрикожные;
- подкожные;
- внутримышечные;
- внутривенные;
- внутриартериальные;
- внутрикостные;
- парабульбарные.
Ответить однозначно, сколько стоит сделать укол на дому, нельзя, потому что все они различаются по сложности введения, а также по типу лекарственных растворов.
Выезд оплачивается отдельно - от 550 рублей
Подкожные инъекции более эффективны, чем, например, приём препаратов через рот, поскольку легко всасывается через рыхловатую клетчатку под кожей, а также не наносит никакого вреда. В основном это область плеч, под лопатками, нижняя зона подмышечной впадины, бёдра, а также некоторые участки брюшной полости.
Внутримышечные инъекции ― это популярный способ инъекционной терапии. Мышцы позволяют равномерно и быстро распределять растворы по организму, поскольку они оплетены сетью сосудов, а препарат, попадая в кровь, сохраняет равную концентрацию в течение нескольких часов, а значит обеспечивает достаточно длительный эффект. Из-за особенностей введения инъекции выбираются места со значительным мышечным слоем, как правило, ― это ягодичные зоны, передняя поверхность бедра или дельтовидная мышца.
Внутривенные уколы ставятся так, чтобы раствор попал прямо в кровь. Специалисты часто выбирают локтевые вены, так как они располагаются достаточно близко к поверхности, а также кистевые, предплечные вены, реже ― в нижних частях тела. Во время этих инъекций особенно важно соблюдать антисептические правила и санитарные нормы.

Все ли виды уколов можно поставить самостоятельно?
Многие пациенты, когда сталкиваются с необходимости постановки курса инъекций, полагают, что уколы на дому ― это лёгкий процесс, но это не так. Если, к примеру, внутримышечные уколы не несут серьёзной опасности, сделать их достаточно просто даже самому себе, то вот внутривенные инъекции стоит доверить только специалистам. Прежде всего, потому что они требуют профессионального подхода: не всегда легко найти вену и очень легко оставить синяки, а также внутривенные уколы несут гораздо большую опасность в плане вероятности заражения и занесения инфекций.
Чтобы обезопасить себя, лучше доверить любой укол медицинскому работнику, к тому же необязательно ехать в больницу, можно воспользоваться услугой фельдшеров по постановке уколов на дому.

Подготовка к уколу
Для того, чтобы сделать укол дома, стоит заранее взять всё необходимое:
- ватные шарики или диски;
- шприц;
- препарат с нормальным сроком годности.
Для уколов внутримышечного типа специалисты рекомендуют выбирать длинные иглы, потому что короткие варианты могут стать причиной воспалений, поскольку вещество будет введено не в мышцы, а подкожно.
Ряд требований выдвигается к тому, кто будет ставить укол. Прежде всего это гигиенические нормы:
- тщательно вымыть руки с мылом и обработать антисептиком или специальными спиртовыми салфетками, воспользоваться перчатками;
- запрещено использовать шприц и иглы повторно;
- подготовить рабочее место: следует расположить весь инструментарий рядом, чтобы можно было легко воспользоваться при необходимости.

Далее начинает следующий этап ― работа с препаратом. Как правило, ампулу нужно встряхнуть перед использованием и желательно протереть спиртом. Для открытия такого вида упаковки используются специальные пилочки, а отламывать наконечник удобнее с помощью кусочка ваты.

Ели у вас хороший невролог, он вам честно скажет, что во многих случаях ярковыраженные дегенеративные изменения в шейном отделе позвоночника повернуть вспять нельзя. Однако у медиков в арсенале есть много способов, чтобы:
- снять болезненные ощущения;
- убрать воспалительный процесс в нервных корешках;
- замедлить развитие процесса дистрофии костных структур позвоночника;
- улучшить питание межпозвонковых дисков;
- повысить качество жизни.
Что такое остеохондроз шейного отдела позвоночника
Название остеохондроз было впервые предложено немецким врачом Гильденбрантом в 30-х годах 20 века для общего описания возрастного поражения опорно-двигательной системы. В России оно было популяризовано невропатологом доктором Папелянским в середине 20 века и с тех пор прочно вошло в лексикон врачей и людей, страдающих болями в спине. К сожалению, из-за своего обширного применения этот термин, зачастую, используется не совсем правильно. Что же такое шейных остеохондроз, и можно ли его лечить? — этому посвящена данная статья.
Симптомы шейного остеохондроза
Опытные неврологи вам скажут, что по сути шейным остеохондрозом можно назвать любую дегенеративную трансформацию шейного отдела позвоночника, включая межпозвонковые суставы, межпозвонковые диски и позвонковые тела. В неврологической практике изменения, которые подходят под это определение, можно найти у 85% жителей старше 35 лет. В принципе, остеохондроз шеи — это не заболевание, а фоновое состояние. Но оно вызывает мышечный спазм, который проявляется симптомами боли, головокружения и снижения качества жизни.
Причинами остеохондроза в шеи могут выступать очень различные неблагоприятные для позвоночных структур ситуации:
- избыточное напряжение позвоночных структур тяжелый физический труд;
- статическая нагрузка (сидячая работа);
- неблагоприятна наследственность;
- возраст.
Малоподвижный образ жизни тоже очень плохо влияет на позвоночник и его диски, поэтому пациентам неврологи всегда говорят, что нужно двигаться, заниматься физической активностью, но так что бы она не приносила травм. Травмы, которые получает наш позвоночник очень плохо сказываются на межпозвоночных дисках, они теряют выносливость, начинают стираться и перестают защищать позвонки от касаний друг с другом, а также приводят к увеличению хрящевой ткани и дистрофии дисков.
Наличие, равно как и отсутствие болевых ощущений в области позвоночника или суставов зависят в первую очередь от состояния организма. Для того, чтобы поддержать свой позвоночник или суставов в хорошем состоянии и как можно реже сталкиваться с необходимостью лечения, следует постоянно тренировать суставы, давать посильную работу мышцам и укреплять общее состояние организма.
Если неправильно следовать правилам режима труда и отдыха, не лечиться во время простуды, допускать нервное перенапряжение, то остеохондроз может обостриться и дать сильную боль в шеи - цервикалгию или онемение конечностей.
Шейный остеохондроз - лечение
Чтобы не допускать обострений, как правило, неврологи рекомендую пациентам проходить один-два раза в год профилактический курс лечения остеохондроза. Он может включать:
Плазмотерапия позвоночника при остеохондрозе
Одним из способов замедления развития шейного остеохондроза и улучшения питательных и обменных процессов в межпозвонковых дисках являются инъекции плазмы или же процедура плазмолифтинга (по другому её еще называют плазмотерапия, уколы плазмы, процедура PRP). Эта одна из наиболее инновационных форм лечения многих форм дегенеративных изменений в межпозвонковых дисках и суставах. Лечебный эффект, лежащий в основе метода плазмотерапии, связан со способностью тромбоцитов нашей крови высвобождать факторы роста или цитокины и заставлять работать мембранные молекулы, которые способны ускорить восстановление тканей и стимулировать регенерацию здоровых клеток. Применение PRP курсом 3-7 уколов способно активировать и ускорить процессы восстановления соединительной ткани позвоночника.
Основной целью использования плазмотерапии при шейном остеохондрозе является: быстрое ослабление или полное устранение боли;
- снижение воспаления;
- восстановление функции позвоночных суставов.
Ключевое преимущество PRP заключается в её абсолютной безопасности, органичности и ценовой доступности.
Лечение плазмой шейного остеохондроза продемонстрировало наличие эффективного обезболивающего действия и обеспечение симптоматических и функциональных улучшений в 80% случаев. PRP также может стать прекрасной альтернативой более токсичным и агрессивным методам лечения позвоночника. В большинстве случаев плазмотерапия позвоночника оптимально принимается пациентами, у которых по окончании курса появляется шанс снизить или полностью отменить употребление таблеток.
Сеанс фармакопунктуры (лекарственный препарат на усмотрение врача)
Блокада шейного отдела позвоночника при остеохондрозе
Обезболивающие уколы в область шейного отдела позвоночника (или блокада позвоночника) — это экстренная мера, которую применяют неврологи, чтобы сразу снять сильный болевой синдром. Иногда это необходимо сделать, чтобы успешно осуществить неврологический осмотр или пройти МРТ позвоночника. Боль при обострении шейного остеохондроза может быть настолько интенсивной, что доктор просто не может дотронуться или сделать любые лечебные манипуляции без обезболивающего укола. Медикаментозный укол в шейный отдел позвоночника также помогает снять первичное воспаление в зоне нервных корешков, а значит имеет лечебный эффект.
Как правило, лечение остеохондроза шейного отдела позвоночника никогда не ограничивается просто уколами или блокадой позвоночника. После того как невролог снял болевой синдром, в зависимости от результатов МРТ шеи, он может предложить варианты лечения:
Читайте также:

