Как сделать сложные капли для ушей
Обновлено: 08.07.2024
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Второе мнение
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Консультация ЛОРа со скидкой 20%!
Замучил хронический гайморит? Страдаете от постоянного насморка? Уже потеряли всякую надежду вздохнуть свободно? Воспалительные процессы в окол.
Балашова Юлия Вячеславовна
Варнель Ольга Леонидовна
Высшая квалификационная категория, заведующая отделением оториноларингологии
Капустина Анна Александровна
Пономарева Лариса Викторовна
Высшая квалификационная категория
Пышный Дмитрий Владимирович
Высшая квалификационная категория, кандидат медицинских наук
Рамазанова Гюнай Альнияз-кызы
Кандидат медицинских наук
"Доктор И", ТВ-программа, ТВЦ (сентябрь 2018г.)
"MediaMetrics", радиостанция, программа "Онлайн-приём" (август 2018г.)
"MediaMetrics", радиостанция, программа "Медицинские гаджеты" (февраль 2018г.)
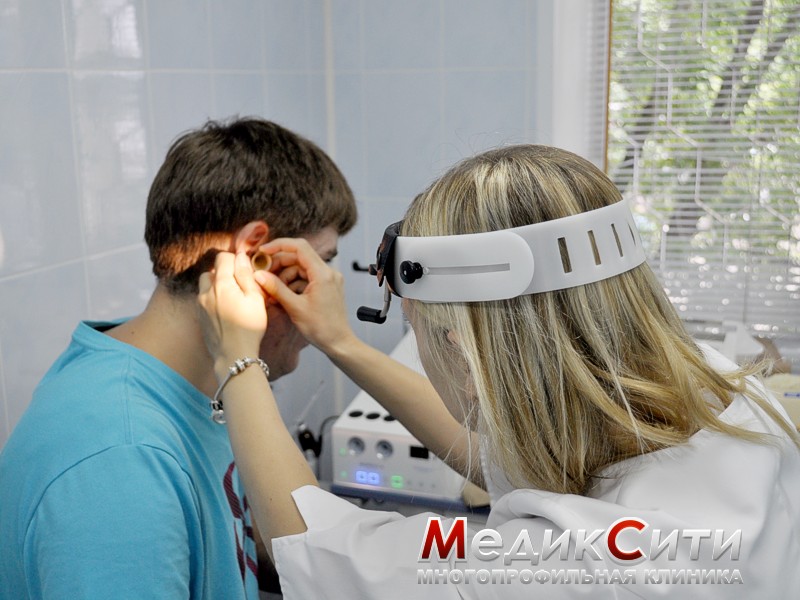
Отит – заболевание, сопровождающееся сильными (как стреляющими, так и пульсирующими или ноющими) болями в ушах. Боль при отите может иррадиировать в зубы, висок, в соответствующую сторону головы и затылок. У больного возникает слабость, бессонница, пропадает аппетит.
В зависимости от характера заболевания, отит может протекать в острой и хронической форме.
Острый отит имеет выраженный характер, характеризуется наличием сильной боли.

Аудиометрия в МедикСити
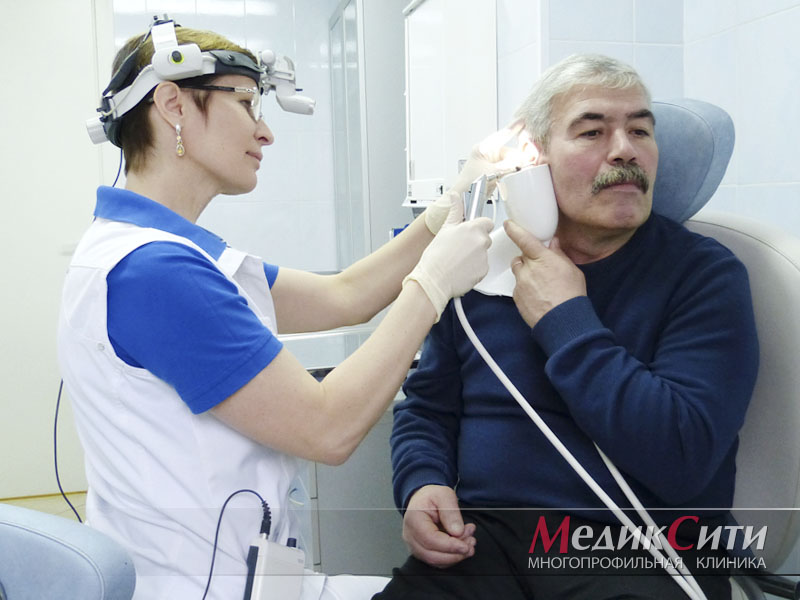
Промывание слуховых каналов

Диагностика отита в МедикСити
Острый отит - сигнал для больного, что необходимо срочно обратиться к врачу! Острую ушную боль терпеть нельзя, это может стать причиной глухоты! Хронический отит уха имеет менее выраженный характер, но также очень опасен! Отит не проходит сам по себе, после отита у пациента может навсегда пропасть слух, поэтому при первых же признаках заболевания нужно срочно обратиться к специалистам.
Виды отита
В зависимости от направленности боли, принято различать 3 вида отита: наружный, средний и внутренний отит.
Наружный отит появляется чаще всего в результате механических повреждений ушной раковины или наружного слухового прохода. Для наружного отита уха характерны следующие симптомы: ноющие, тупые боли, отек уха, небольшое повышение температуры.
Отит среднего уха – это воспалительное заболевание воздухоносных полостей среднего уха: барабанной полости, слуховой трубы и сосцевидного отростка.
Внутренний отит - это недолеченный отит среднего уха. При внутреннем отите происходит воспаление внутреннего уха и поражение всего вестибулярного аппарата.
Острый средний отит
По статистике заболевания острой формой среднего отита уха составляют 30% от всего количества ЛОР-заболеваний. Чаще всего оно встречается у детей дошкольного возраста.
Симптомы острого среднего отита
Для заболевания характерно острое начало с появлением следующих признаков:
- боль в ухе;
- заложенность уха или снижение слуха;
- повышение температуры тела;
- беспокойство;
- нарушение аппетита, сна;
- головная и зубная боль.
Причины развития острого среднего отита
В большинстве случаев заболевание может быть вызвано различными патогенными микроорганизмами – вирусами, микробами, грибами и др. В экссудате, полученном из среднего уха, в 30-50% случаев обнаруживаются респираторные вирусы. Чаще всего причиной отитов становятся вирусы парагриппа, гриппа, риновирусы, аденовирусы, энтеровирусы, респираторно-синцитиальные вирусы и др.
У 50-70% пациентов с острым средним отитом в экссудате из среднего уха выявляются бактерии (чаще всего - Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis).
Нередко причиной отита становится смешанная (вирусно-бактериальная) инфекция.
При постановке диагноза проводится дифференциальная диагностика с мирингитом (воспаление барабанной перепонки) и экссудативным средним отитом.
Возникновение отитов напрямую связано с состоянием носа и носоглотки: риниты и ангины нередко провоцируют воспаление среднего уха.
Отиты часто возникают на фоне снижения иммунитета, иммунодефицитных состояний.

Диагностика отита в МедикСити

Диагностика отита в МедикСити

Диагностика отита в МедикСити
Пути проникновения инфекции
Самый распространенный путь инфекции в среднее ухо - через слуховую трубу при рините, гайморите.
Возможно проникновение инфекции через кровь при гриппе, скарлатине и других инфекционных заболеваниях.
В редких случаях инфекция попадает в среднее ухо через слуховой проход при травме (разрыве) барабанной перепонки.
Стадии острого отита
Существует 5 стадий заболевания:
Лечение отита
Если у Вас отит, лечение может назначить только врач-отоларинголог. Лечение отита зависит от стадии заболевания и состояния больного.
При остром евстахиите лечение отита направлено на восстановление функций слуховой трубы. Проводится санация околоносовых пазух, носа и носоглотки с целью устранения инфекции - ринита, синуита или др.).
Назначаются сосудосуживающие капли в нос (отривин, називин и т.д.), при обильном слизистом отделяемом из носа – препараты с вяжущим эффектом (колларгол, протаргол). Проводится катетеризация слуховой трубы с помощью водных растворов кортикостероидов, пневмомассаж барабанных перепонок.
Гнойный отит в до перфоративной острой стадии требует проведения такого же комплекса процедур, как и во второй стадии, однако дополненного следующими мерами:
- назначение антибиотиков пенициллинового ряда (амоксициллин и др.), цефалоспоринов или макролидов;
- парацентез (разрез барабанной перепонки) при появлении выбухания барабанной перепонки.
Важно не допустить на этой стадии осложнения заболевания. После самопроизвольного вскрытия барабанной перепонки или проведения парацентеза заболевание переходит в следующую стадию.
Постперфоративная стадия острого гнойного среднего отита предполагает следующую схему лечения:
- продолжается начатая антибактериальная терапия;
- проводится катетеризации слуховой трубы с введением кортикостероидов и антибиотиков;
- ежедневно проводится тщательный туалет наружного слухового прохода - очистка его от гнойного содержимого;
- назначается транстимпанальное вливание капель с антибактериальным и противоотечным эффектом (капли на спиртовой основе (отипакс, 3% раствор борной кислоты) в данном случае не применяются).
В стадии рубцевания ОСО происходит самопроизвольное восстановление целостности перепонки, а также полностью восстанавливаются все функции уха. Однако этот период требует обязательного наблюдения у врача-отоларинголога: существует опасность хронизации воспаления в среднем ухе, перехода его в гнойную форму или развития адгезивного рубцового процесса в барабанной полости. Возможно также развитие мастоидита.
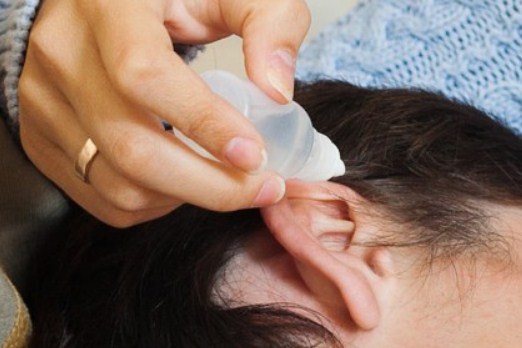
Для снятия боли и заложенности в ушах у детей и взрослых используются специальные капли. Такая болезнь, как отит, довольно распространенное явление. Для его лечения применяются капли для лечения ушей. Эти средства считаются безопасными и продаются в аптеках без рецепта. Однако назначать конкретный лекарственный препарат все-таки должен врач.
Ушные капли позволяют вылечить инфекционные заболевания уха, воспаления, нагноения и некоторые травмы. Врач-отоларинголог назначает капли в зависимости от заболевания, поскольку каждые из них обладают определенным действием.
Преимущества капель для лечения ушных заболеваний
Капли – удобная форма лекарственных препаратов для лечения отитов. Преимущества их в следующем:
- Системного влияния на организм не оказывают;
- Воздействуют непосредственно на зону поражения уха;
- Быстро устраняют воспаления и болезненные симптомы заболевания или снижают их проявление;
- Не вызывают побочных эффектов;
- Наличие небольшого числа противопоказаний;
- Имеют доступную стоимость;
- Реализуются без рецепта;
- Экономичны за счет небольших дозировок.
Виды капель в ухо
Ушные капли классифицируют по составу, фармакологическому действию и показаниям.
По количеству элементов в составе капли делятся на:
Первые состоят из нескольких компонентов. Вторые – состоят из одного вещества.

Так, слизистая полости носа гораздо обильнее, чем у взрослого снабжена кровеносными сосудами, что способствует быстрому ее отеку при любых неблагоприятных ситуациях. Сосуды гораздо шире, чем у взрослых, что способствует более быстрому согреванию воздуха. Она нежнее и ранимей, содержит меньше слизистых желез, предохраняющих от повреждения. Носовая полость ребенка имеет узкие носовые ходы, что также способствует нарушению воздухообмена при воспалении слизистой носа, скапливанию секрета и нарушению элиминации. Кроме того, у ребенка развиты 2 хоаны из 3, по сравнению со взрослым человеком. Да и малыш элементарно не умеет сморкаться, не развита мышечная масса.
Носовые ходы окончательно формируются только к 4 годам; объем носовой полости увеличивается с возрастом примерно в 2,5 раза. Заболевания верхних дыхательных путей у детей нередко осложняются воспалением среднего уха. Это связано с тем, что инфекция легко проникает через широкую и короткую так называемую евстахиеву трубу, соединяющую носоглотку и среднее ухо.Это минус, практически не встречающийся у взрослых. Но есть и плюс: у маленьких детей не встречаются гаймориты, фронтиты, т к гайморовы пазух формируются только к 5-7 годам, а фронтальная к 10 годам и позже.
Лор-врачи говорят, что женщина, родившая ребенка, обязана научить его дышать носом. Действительно, ротовая полость для дыхания не предназначена. Только проходя через носовую полость воздух согревается, увлажняется и очищается благодаря особому строению слизистой оболочки.
Вдыхаемый через нос воздух оказывает давление на слизистую оболочку полости носа, что приводит к возбуждению дыхательного рефлекса и большему расширению грудной клетки, чем при вдохе через рот.
Ротовое дыхание вызывает:
- кислородное голодание;
- застойные явления в грудной клетке и черепной коробке;
- деформацию грудной клетки, понижение слуха;
- частые отиты, бронхиты;
- сухость слизистой полости рта;
- неправильное (высокое) развитие твердого нёба;
- нарушение нормального положения носовой перегородки и формы нижней челюсти.
Когда ребенок не дышит носом, в носовые пазухи не попадает воздух. Так как природа не терпит пустоты, то в них развивается особая, так называемая, аденоидная ткань. Часто после удаления она разрастается снова, так как нос по-прежнему не дышит.
Все вы знаете поговорку, что, если лечить острое вирусное заболевание, то оно пройдет за неделю, а, если не лечить, то за 7 дней. Как же так? Получается, что наши с вами усилия, материальные затраты на лекарства бесполезны? Ни в коем случае! Дело в том, что любое воспаление должно пройти определенные стадии, поэтому организму нужно время, чтобы собраться с силами и одолеть инфекцию. Применяя препараты, резко обрывающие воспалительный процесс, мы внедряемся в природу, которая, как известно, не любит насилия.
Сосудосуживающие капли так деформируют сосуды, что они не в состоянии нормально функционировать, а значит, к слизистой не доставляются кислород и питательные вещества, она постоянно отёчна, утолщена, не способна защищаться от инфекции, регулярно проникающей в носовые пути. Поэтому наши дети имеют рецидивирующие или хронические заболевания верхних дыхательных путей, которые выполняют важнейшую функцию, являясь форпостом, преградой для дальнейшего попадания инфекции в организм.
Основные выводы из вышесказанного:
Теперь поговорим о самых эффективных и поэтому популярных каплях в нос, обладающих сосудосуживающим эффектом.
Действие медикаментов данной фармакологической группы направлено на сужение сосудов носовой полости, что способствует уменьшению заложенности носа и, как следствие, облегчению носового дыхания. Стоит понимать, что при использовании сосудосуживающих капель лечения, как такового, не происходит. Осуществляется лишь временное снятие симптомов заболевания.
Чтобы разобраться в огромном количестве препаратов, поступающих в фармацевтическую сеть, рекомендую обращать внимание не только на название препарата, но и на то, какое вещество лежит в его основе. Порой лекарства с похожим названием на самом деле являются производными совершенно разных веществ.
Сосудосуживающие капли в нос делят по продолжительности их действия
Препараты от насморка с эфирными маслами
Многие лекарственные формы от насморка, в составе которых есть эфирные масла, кроме сосудосуживающего эффекта, оказывают также спазмолитическое, мягкое антисептическое и противовоспалительное действие. Главный плюс таких препаратов – средства, как правило, не вызывают привыкания, не ухудшают состояние слизистой оболочки полости носа, а способствуют ее восстановлению. Более того, медикаменты данной группы способны нейтрализовать большинство вирусов и бактерий. Эти препараты не разрешены в применении детям раннего возраста.
В частности это:
- Пиносол (масло сосны горной, мяты, эвкалиптовое, витамин Е) — с 3-х лет;
- Эвкасепт (масло пихтовое, мяты, эвкалиптовое, витамин Е) — с 2-х лет;
- Назол Адванс (оксиметазолина гидрохлорид, камфора, ментол и эвкалиптол) — с 6 лет, не более 3-х дней ;
- Отривин Ментол,Эвкалипт спрей назальный 0,1% — с 6 лет.
- Витаон Караваева (на основе соевого масла) и Витаон Люкс (на основе оливкового масла. для нежной кожи): масляный экстракт лекарственных растений (мята, ромашка, полынь, зверобой, шиповник, чабрец, тысячелистник, календула, тмин, фенхель, чистотел, почки сосны).
- Масло туи. Целебные свойства туи известны с древних времен, еще в 16 веке французские короли называли тую деревом жизни. Маслом туи лечили бронхиты, трахеиты, использовали от насморка, отита, стоматита, артрита, применяли для поднятия общего тонуса, снятия усталости и быстрого восстановления сил. Следует использовать не чистое 100% эфирное масло, а 15% гомеопатическое, которое можно приобрести только в аптечной сети — масло Туя Эдас-801 или Туя ДН. Противопоказанием является острый ринит. Эти препараты показаны при подострых, хронических ринитах, аденоидах.
Популярными в последнее время стали комбинированные препараты, в состав которых входят не только сосудосуживающее вещество, но и другие: обладающие противоаллергическим, разжижающим или антибактериальным действием. Рассмотрим некоторые из них.
Капли в нос с антигистаминными добавками
Зачастую для усиления действия сосудосуживающих препаратов, в них добавляют антигистаминный компонент. Он отлично снимает отек и проявления аллергического насморка. Подобными комбинированными лекарствами являются:
- Виброцил;
- Санорин-аналергин (Нафазолина нитрат — 2,5 мг, антазолина мезилат — 50 мг — с 16 лет);
Больше недели применять подобные препараты не рекомендуется. При передозировке возможно проявление сонливости и заторможенности. В связи с этим, такие средства рекомендуется закапывать на ночь.
Капли в нос с антибактериальными, противомикробными средствами
Среди комбинированных препаратов от насморка также встречаются и медикаменты, обладающие противомикробным и антибактериальным действием:
- Полидекса (неомицин, полимиксин В — антибиотики, дексаметазон — гормон, фенилэфрин — сосудосуживающий) — с 2,5 лет.
- Изофра, спрей назальный — содержит АБ группы аминогликозидов.
Капли в нос с разжижающими мокроту средствами
- Синуфорте (экстракт и сок цикламена европейского) вызывает рефлекторную секрецию всей слизистой оболочки носа и придаточных пазух. Стимулированная рефлекторная реакция развивается сразу и продолжается до 30-60 минут. Препарат обладает местным противоотечным действием за счет значительной дегидратации слизистой после стимуляции железистых образований полости носа. Комбинированное действие – противоотечное и рефлекторная гиперсекреция – приводят к расширению естественных соустий между полостью носа и придаточными пазухами, что способствует свободной эвакуации серозно-гнойного отделяемого пазух в носоглотку. Разрешен с 12 лет, 1 раз в день, можно через день;
- Ринофлуимуцил (100 мл содержат ацетилцистеин — разжижающее густую слизь и туаминогептана сульфат — оказывает сосудосуживающее действие) — рекомендуется применять не раньше, чем на 3-й день от начала ринита. Возрастные ограничения в инстукции не указаны.
Увлажняющие капли
Терапевтический эффект солевых растворов достигается благодаря смыванию слизи, аллергенов, микроорганизмов и других чужеродных частиц с носовых ходов. Они мягко очищают слизистую оболочку и промывают носоглотку специальным раствором на основе соли либо морской воды. Благодаря наличию множества химических микроэлементов, предотвращают дальнейшее развитие воспалительных процессов, снижают силу аллергических реакций.
Особенности: Увлажняющие капли являются препаратами несистемного действия, эффект от которых можно наблюдать спустя как минимум несколько дней. В случае серьезного заболевания, не могут считаться основным препаратом и применяются лишь в комплексе с другими лекарствами.
Аквалор форте (с 2-х лет), аквамарис стронг (с 1 года) — действие этих препаратов основано на законах осмоса: в них содержится гипертонический раствор поваренной соли, что способствует уменьшению отечности слизистой.
Мне очень нравится квикс классический — 2,6 % натрия хлорида, зарекомендовал себя при лечении аллергического ринита, риносинусита,при появлении первых признаков заложенности в носу, особенно при воспалении слизистой носоглотки при ОРИ. Разрешен детям 3 мес. Очень осторожно надо относится к квиксу с эвкалиптом, если ранее отмечалась аллергическая реакция.
В настоящее время рынок предлагает соли Мертвого или Адриатического моря,разную их концетрацию, с различными включениями, комбинированные фитопрепаратами и маслами. Т.к у меня контингент пациентов раннего возраста, а каждого ребенка надо рассматривать, как кандидата из группы риска по аллергопатологии, ЧДБ рассматриватья не люблю экспериментировать,назначаю определенную группу препаратов то, что работает и дает эффективное лечение.
К комбинированным каплям на основе солевых растворов относятся:
Аквамарис плюс (с содержанием декспанитенола) — рекомендован при сухости слизистой. корочках в носу, способствует нормализации функции реснитчатого эпителия.
Риномарис спрей назальный: вода Адриатического моря плюс кситлометазолин (сосудосуживающее вещество) — 0,05 % с 2-х лет, 0,1% — с 6 лет.
Снуп спрей назальный: вода морская плюс ксилометазолин (сосудосуживающее вещество) — 0,05 % с 2-х лет, 0,1% — с 6 лет
Препараты внутрь, предназначенные для лечения носа:
Риностопт — Сироп. Сироп применяется для пациентов 2-12 лет. Суточная дозировка для детей 2-5 лет – 5 мл/2 раза, 6-12 лет – 10 мл/2раза. Максимальный курс – 5 дней.
Таблетки назначаются пациентам 6-12 лет по 0,5 табл. до 4 раз/сутки, людям с 12 лет – 1 табл. до 4 раз/сутки.
Синупрет — травы (с 2-х лет капли, с 6 лет драже или табл.).
Циннабсин — гомеопатический препарат, с 3-х лет.
Эуфорбиум композитум — гомеопатический спрей. Эффективен при лечении затяжных ринитов и аденоидов.
ИОВ- малыш- гомеопатический препарат при лечении аденоидных вегетаций
Различные препараты
- Протаргол — раствор коллоидного серебра (2% водный раствор протеината серебра). Не имеет возрастного ограничения. Рекомендуется при обильных жидкий выделениях, обладает "подсушивающим" действием.
Медицина движется вперед, не стоит на месте и фармацевтика. За последнее время на рынке Вы можете встретить новые бренды в виде африна,африна экстро с эвкалиптом ментолом,африна увлажняющего для лечения ринита аллергической и инфекционно-воспалительной этилогии.
И, конечно же,королем всех назальных спреев можно назвать группу синтетических местных кортикостероидов, обладающие мощным противовоспалительным действием. Действующее вещество мометазон- назонекс,дезринит,элоком и др
флутиказон-авамис. Их назначают 1-2 р. в день, длительно,детям с 2 лет.
Для цитирования: Никифорова Г.Н., Свистушкин В.М., Дедова М.Г. Возможности местной терапии инфекционно-воспалительных заболеваний ЛОР-органов. РМЖ. 2015;6:346.
Инфекционно-воспалительные заболевания ЛОР-органов до сих пор остаются наиболее распространенными патологическими процессами, отличающимися упорным течением, несмотря на значительные успехи современной клинической медицины. Нозологические формы инфекции ЛОР-органов достаточно разнообразны – различные виды наружных и средних отитов, заболевания верхних отделов дыхательной трубки: риносинуситы, тонзиллофарингиты, ларингиты. Большое клиническое и социальное значение патологии верхних отделов дыхательных путей и уха обусловлено ее чрезвычайной распространенностью. В связи с резистентностью ряда возбудителей к антимикробным препаратам данные заболевания могут часто рецидивировать, принимать затяжное, хроническое течение, в ряде случаев возникает риск формирования синдрома системного воспалительного ответа (SIRS – systemic inflammatory response syndrome) и развития тяжелых, угрожающих жизни осложнений.
Проблема выбора этиотропной терапии, а также вида, способа применения и дозы лекарственного средства при лечении больных с инфекционной патологией ЛОР-органов является актуальной. При назначении антимикробных препаратов врачу необходимо ответить на ряд важных вопросов:
- нужна ли в конкретном клиническом случае этиотропная терапия и если да, то местная или системная;
- какой конкретно вид препарата и по какой схеме необходимо использовать;
- доказана ли эффективность данного препарата в контролируемых клинических исследованиях.
Основные параметры, которым должно соответствовать противомикробное лекарственное средство, – высокая активность против наиболее часто встречающихся возбудителей данной патологии, бактерицидное действие, минимальный риск селекции устойчивых микроорганизмов, достаточная аккумуляция в патологическом очаге, безопасность, хорошая переносимость, простота использования. Широкое и неадекватное использование системной антибактериальной терапии является главной причиной развития резистентности микроорганизмов. Феномен бактериальной устойчивости представляет большую проблему в терапии инфекционных заболеваний населения и создает реальную угрозу здравоохранению во всем мире. Необходимо менять тактику назначения системных антибиотиков – они должны использоваться только в случаях абсолютной необходимости, с соблюдением оптимальных дозировок и продолжительности лечения.
С учетом вышеизложенного большее значение приобретает местная антимикробная терапия, при которой обеспечивается доставка оптимальной дозы активного ингредиента непосредственно на слизистую оболочку дыхательных путей или в очаг воспаления. Преимуществами местной терапии при инфекционно-воспалительных заболеваниях верхних отделов дыхательных путей и уха являются простота и доступность введения в зону патологических изменений, высокая концентрация лекарственного вещества в очаге воспаления при малой общей дозе препарата, минимальный риск системных побочных эффектов.
Арсенал подобных средств в настоящее время достаточно скуден. В этом аспекте определенный интерес у врачей вызывает антимикробный химиопрепарат гидроксиметилхиноксалиндиоксид (Диоксидин); химическая формула – C10H10N2O4. Диоксидин является производным ди-N-окиси хиноксалина, обладает антибактериальной и антипротозойной активностью, характеризуется высокими реакционными свойствами, повышенной способностью к поляризации и окислительно-восстановительным реакциям. Производные ди-N-окиси хиноксалина интенсивно разрабатывались и изучались еще с 1960-х гг. как в России, так и в других странах. В частности, за рубежом в этот период были созданы такие препараты, как квиндоксин, меквидокс, карбадокс, темадокс, олахиндокс, обладающие высокой антимикробной активностью и имеющие широкий спектр действия.
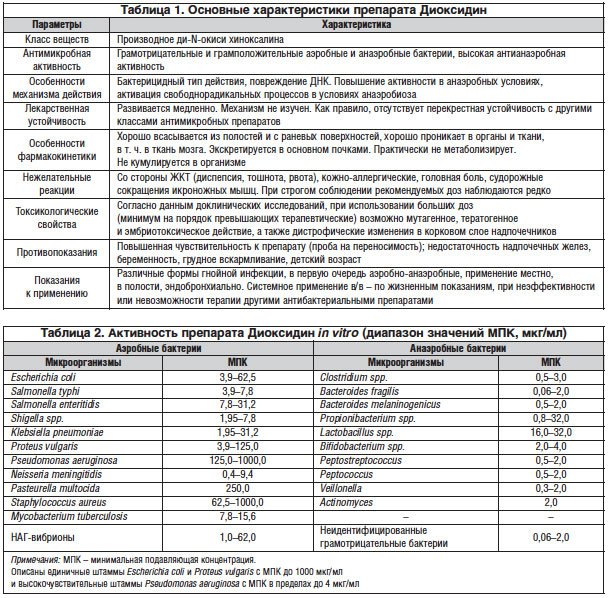
Во Всесоюзном научно-исследовательском химико-фармацевтическом институте (в настоящее время – Центр по химии лекарственных средств (ЦХЛС ВНИХФИ), Москва) коллективом авторов под руководством А.С. Елиной в 1972 г. в результате фундаментальных поисковых исследований были синтезированы 2 производных ди-N-окиси хиноксалина, одним из которых является Диоксидин. Второй препарат – хиноксидин, по существу, является лекарственной формой Диоксидина для применения внутрь, т. к. действующее начало хиноксидина – его основной метаболит Диоксидин. Диоксидин выпускается только в Российской Федерации, регистрационный номер: Р N003934/01-040411, форма выпуска – раствор для внутриполостного и наружного применения. Основные характеристики Диоксидина представлены в таблице 1 [19].
Диоксидин обладает избирательной активностью в отношении различных микроорганизмов – бактерий, вирусов, грибов, простейших. Высокая химиотерапевтическая активность in vivo на модельных инфекциях, близких по патогенезу к патологическим процессам у человека (гнойные менингиты, пиелонефрит, септикопиемии), вызванных штаммами аэробных бактерий, устойчивыми к препаратам других классов (в т. ч. полирезистентными), включая штаммы Pseudomonas aeruginosa и метициллиноустойчивых стафилококков, обусловила возможность разработки Диоксидина как лекарственного препарата [1, 16, 17]. Дополнительным основанием рекомендации для использования Диоксидина в клинической практике явилась его высокая активность в отношении анаэробных бактерий [4, 15, 22].
По данным ряда исследований, Диоксидин характеризуется широким антибактериальным спектром и бактерицидным типом действия [1, 4, 15, 17, 19, 22, 23]. Активность препарата in vitro представлена в таблице 2. Повреждение биосинтеза ДНК микробной клетки с глубокими нарушениями структуры нуклеоида происходит уже при субингибирующих концентрациях Диоксидина [14, 27].
Активность Диоксидина значительно повышается в анаэробных условиях. Данный феномен характерен для всех производных ди-N-окиси хиноксалина с антимикробной активностью и не описан для других классов антимикробных веществ [27]. В анаэробных условиях, в т. ч. в инфицированном организме, Диоксидин, как и другие производные ди-N-окиси хиноксалина, активирует свободнорадикальные процессы, индуцируя образование так называемых активных форм кислорода [8, 21, 27]. Вероятно, именно данное свойство Диоксидина лежит в основе не только высокой антимикробной активности препарата in vivo, но и ряда других его биологических свойств [19].
Особенностью Диоксидина как антимикробного агента является отсутствие корреляции эффектов in vitro (при определении в аэробных условиях) и в инфицированном организме. В ряде экспериментов было продемонстрировано, что Диоксидин практически не метаболизируется, а специально синтезированные, теоретически возможные метаболиты Диоксидина не обладают антибактериальным действием [5, 15, 16]. Диоксидин хорошо проникает в различные органы и ткани, экскретируется главным образом почечными механизмами и при повторных введениях не кумулирует, однако его фармакокинетика у человека изучена не в полном объеме [5, 15, 16, 23, 25, 26]. Активность препарата при введении внутрь и парентерально на различных моделях экспериментальных инфекций позволяет рассмативать его как истинный химиотерапевтический препарат [15]. Несмотря на длительный (более чем 30 лет) период применения Диоксидина для лечения гнойно-воспалительных процессов в клинической практике эффективность данного препарата сохранилась – следовательно, резистентность микроорганизмов к нему практически не развивается. Это подтверждает результат многоцентрового исследования, проведенного в 2011 г. Диоксидин в терапевтических концентрациях активен в отношении (93%) исследованных штаммов микроорганизмов [13].
Полученные результаты данного мультицентрового исследования свидетельствуют о необходимости и целесообразности использования Диоксидина в качестве антимикробного препарата для местного лечения бактериальных инфекций. При условии обеспечения адекватных тканевых концентраций в комплексной антимикробной терапии гнойно-воспалительных процессов Диоксидин применяется в виде 5% мази и 0,5 и 1% раствора для наружного применения [13].
В Институте медицинской генетики РАМН специально проводился анализ цитогенетических свойств Диоксидина для решения вопроса о возможности его применения в медицинской практике. Исследования показали, что при местном применении в рекомендуемых терапевтических дозах Диоксидин не повышает частоты мутаций в клетках крови человека, т. е. противопоказаний для наружного применения Диоксидина нет.
Опубликованы данные о хорошей переносимости препарата при местном применении. При терапии Диоксидином не отмечено нефротоксического и ототоксического действия, а также отрицательного влияния на функцию печени. Частота побочных эффектов монотерапии Диоксидином – менее 3% (1% раствор для внутриполостного и наружного применения). Побочные явления, которые наблюдались при местном применении, были рассмотрены как несерьезные и спонтанно исчезали в течение лечения [9, 19]. Согласно инструкции по медицинскому применению Диоксидина, максимальная суточная доза препарата для введения в полости – 70 мл 1% раствора. Терапевтическая доза при местной терапии (введение в каплях) в 150 раз меньше предельно допустимой (1 мл – 20 капель, соответственно на 1 введение 3 капли – 0,15 мл, по 3 капли 3 р./сут – 0,45 мл).
Клинические данные по итогам широкого изучения терапевтической эффективности Диоксидина более чем у 6 тыс. больных в 24 клиниках различного профиля при разных формах гнойной инфекции в урологической, хирургической и оториноларингологической практике показывают эффективность препарата при применении местно, при введении в полости, эндобронхиально, ингаляционно и в/в. Эти результаты опубликованы [1–3, 6, 7, 10–12, 17, 18, 20, 24, 26]. Показания для соответствующего способа применения препарата определялись характером патологического процесса, причем в первую очередь Диоксидин назначали в случаях тяжелых форм гнойной инфекции, при резистентности возбудителя к другим антимикробным агентам.
В Московском НИИ уха, горла, носа и речи Диоксидин широко применялся с 1970-х гг. для лечения гнойно-воспалительной патологии ЛОР-органов: синуситов, хронического тонзиллита, обострения хронических ларингитов и ларинготрахеитов, хронических гнойных средних отитов, а также в лечении ран при заживлении вторичным натяжением в послеоперационном периоде. Данный клинический опыт использования Диоксидина в оториноларингологии свидетельствует о высокой эффективности и безопасности препарата при местном использовании. Диоксидин хорошо переносится больными, не вызывает выраженного дисбактериоза и может быть рекомендован к использованию в практике ЛОР-врача [6].
Показаниями к внутриполостному и наружному использованию Диоксидина являются гнойные бактериальные инфекции, вызванные чувствительной микрофлорой, при неэффективности других химиотерапевтических средств или их плохой переносимости. Противопоказания: индивидуальная непереносимость препарата, надпочечниковая недостаточность, в т. ч. в анамнезе, беременность, период лактации, детский возраст до 18 лет. С осторожностью Диоксидин применяется при почечной недостаточности.
В оториноларингологии возможно использование различных лекарственных форм Диоксидина: для местного лечения – 5% мазь, для введения в полости – 0,5 и 1% водные растворы в ампулах и флаконах. Возможные области применения препарата в оториноларингологии: гнойные риносинуситы, абсцессы перегородки носа, фурункулы, карбункулы, сикоз преддверия носа, хронический тонзиллит, паратонзиллярные, парафарингеальные абсцессы, острый ларингит и обострение хронических воспалительных процессов в гортани, канюленосительство, средние перфоративные отиты, заболевания слуховой трубы, наружные отиты, состояния после вскрытия отогематомы, флегмоны шеи, медиастиниты, травмы и состояния после хирургических вмешательств на верхних отделах дыхательных путей и уха и некоторые другие патологические состояния. Средние сроки использования Диоксидина при заболеваниях ЛОР-органов – 7–10 дней.
Таким образом, высокая эффективность, практическое отсутствие микробной резистентности, безопасность при местном использовании, хорошая переносимость позволяют рекомендовать Диоксидин в качестве топического средства для лечения ряда инфекционно-воспалительных процессов в оториноларингологии.
- Антибактериальные препараты: Сб. науч. тр. ВНИХФИ / под ред. Е.Н. Падейской. М., 1984. 159 с.
- Ашбель С.И., Куприянова Т.С. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 77–85.
- Блатун Л.А., Костюченок Б.М., Шимкевич Л.Л. и др. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 98–108.
- Большаков Л.В. Динамика чувствительности клинических штаммов бактерий к диоксидину с 1984 по 1988 г. // Антибиотики и химиотерапия. 1990. № 35 (9). С. 17–18.
- Буданова Л.И., Вигдорчик М.М., Елина А.С. и др. // Хим.-фарм. журнал. 1980. № 1. С. 10–11.
- Дайняк Л.Б., Цырульникова Л.Г., Загорянская М.Е., Кунельская В.Я. Раны и раневая инфекция: Мат-лы Междунар. конф.. М., 1998. С. 108–113.
- Даценко Б.М., Блатун Л.А., Перцев И.М. и др. Современные возможности и перспективы местного медикаментозного лечения ран: Мат-лы Всесоюз. конф. М., 1991. С. 20–22.
- Дурнев А.Д., Дубовская О.Ю., Нигарова Э.А. и др. Роль свободных радикалов кислорода в механизме мутагенного действия диоксидина // Хим.-фарм. журнал. 1989. № 23 (11). С. 1289–1291.
- Инструкция по медицинскому применению препарата диоксидин.
- Кузьменко В.В., Першин Г.Г., Поляков Д.И. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 85–89.
- Лопаткин Н.А., Даренков А.Ф., Ненашева Н.П. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 93–97.
- Лукомский Г.И., Овчинников А.А., Жигалкин Г.В. и др. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 58–66.
- Отчет о результатах оценки активности in vitro антимикробного препарата диоксидин на базах НЦССХ им. А.Н. Бакулева, при участии НИИ нейрохирургии им. акад. Н.Н. Бурденко, НИИ хирургии им. А.В. Вишневского, ЦИТО им. Н.Н. Приорова, МОНИКИ им. М.Ф. Владимирского.
- Падейская Е.Н., Тюрин В.С., Першин Г.Н., Быков А.С. Субмикроскопические изменения в клетках кишечной палочки и стафилококка под влиянием диоксидина // Фармакология и токсикология. 1974. Т. 37. № 1. С. 80–85.
- Падейская Е.Н., Шипилова Л.Д., Буданова Л.И. и др. Фармакокинетика диоксидина, проникновение препарата в органы и ткани при однократном и повторном введении // Хим.-фарм. журнал. 1983. № 6. С. 667–671.
- Падейская Е.Н. Производные хиноксалина и сульфаниламида в химиотерапии бактериальных инфекций: Дисс. . докт. мед. наук. М., 1983.
- Падейская Е.Н. // Новые лекарственные препараты. Экспресс-информация. 1989. № С. 1–18.
- Падейская Е.Н. Диоксидин 25 лет в клинической практике. Значение и место среди других антибактериальных средств // В мире лекарств. 1999. № 2 (4). С. 42–46.
- Падейская Е.Н. Антибактериальный препарат диоксидин: особенности биологического действия и значение в терапии различных форм гнойной инфекции // Инфекции и антимикробная терапия. Сложные вопросы антимикробной химиотерапии. 2001. Т. 3. № 5.
- Петровский Б.В., Богомолова Н.С., Сорокина В.И. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 66–73.
- Пономарева Т.Р., Дронова О.М. Антибактериальные препараты: Сб. тр. ВНИХФИ. М., 1984. С. 23–27.
- Пономарева Т.Р. Чувствительность клинических штаммов бактерий к диоксидину in vitro в аэробных и анаэробных условиях // Антибиотики и медицинская биотехнология. 1987. № 3. С. 199–202.
- Пономарева Т.Р., Малахова В.А., Ананьев В.С. Вопросы антибактериальной терапии инфекционных осложнений в неинфекционной клинике: Мат-лы Всесоюз. сем. М., 1987. С. 67–68.
- Сологуб В.К., Морозов С.С., Резницкая Н.И. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 90–93.
- Холодов Л.Е., Аминова И.Ю., Тагиров Р.Ф., Яковлев В.П. Методы индивидуализации и оптимизации применения лекарств на основе изучения фармакокинетики: Мат-лы Всесоюзн. конф. Тбилиси, 1982. Ч. II. С. 99–103.
- Яковлев В.П., Блатун Л.А., Звягин Ф.Ф. Раны и раневая инфекция: Мат-лы Междунар. конф. М., 1998. С. 193–195.
- Suter W., Russelet A., Knusel F. // Agents Chemother. 1978. Vol. 13 (5). Р. 770–783.
Читайте также:

