Как сделать пятку для курения
Добавил пользователь Владимир З. Обновлено: 04.10.2024
Пяточная шпора – одна из самых распространенных патологий костно-мышечной системы. На ее долю приходится около 10% от всех ортопедических заболеваний. Пяточная шпора, или плантарный фасциит, - это воспалительно-дистрофическое поражение подошвенной фасции, возникающее на фоне отложения солей кальция в области пяточного бугра.
Причины возникновения пяточной шпоры
Причиной образования пяточной шпоры является воспаление подошвенной фасции вследствие повышенной нагрузки на нее или из-за ее недостаточности. Развитию воспалительно-дегенеративного процесса в тканях апоневроза способствуют:
- плоскостопие с продольной деформацией стопы;
- малоподвижный образ жизни;
- избыточный вес тела;
- длительные статические нагрузки на стопы (стояние, хождение на высоких каблуках, использование неудобной обуви);
- резкие нагрузки на стопу после продолжительного периода отдыха;
- микротравмы в ходе интенсивных спортивных тренировок.
Симптомы пяточной шпоры
Во время осмотра стопы выраженных клинических признаков обычно не наблюдается, в некоторых случаях отмечается незначительная отечность в области пятки. Пальпацией выявляется боль в боковых участках пяточной кости и в середине пятки со стороны подошвы.
Интенсивность боли и выраженность симптомов патологии могут различаться и не зависят от величины костного образования. Так, даже мелкий нарост в области пяточного бугра может вызывать острую жгучую боль и стать причиной полной нетрудоспособности пациента, в то время, как образование крупного остеофита у другого больного может проявляться лишь незначительным дискомфортом во время ходьбы.
На сегодняшний день известно множество способов лечения пяточной шпоры – как клинических, так и народных. В этой статье мы подробно рассмотрим и те, и другие. Первая часть статьи посвящена способам домашнего лечения пяточной шпоры – мы не будем судить об их эффективности, а сделаем лишь краткий обзор методики их применения.
Однако напомним, что любые попытки самостоятельного лечения без консультации компетентного врача чреваты развитием еще более серьезных осложнений и могут привести лишь к ухудшению самочувствия больного. Необходимо понимать, что применение домашних методов лечения вместо полноценной врачебной терапии лишь замедлит выздоровление больного и приведет к прогрессированию заболевания.
Ортопедические стельки при пяточной шпоре
Одними из самых эффективных средств, используемых для лечения и предупреждения образования пяточной шпоры, являются ортопедические стельки. Их применение необходимо с целью разгрузки стопы и улучшения амортизации костно-мышечного аппарата при ходьбе. Наиболее эффективно устраняют боль и разгружают стопы во время движения индивидуальные ортопедические стельки, изготовленные специалистом-ортопедом под заказ. При этом учитывается анатомическая форма стопы пациента, что позволяет точно подобрать и откорректировать форму стелек. Ношение ортопедических стелек обеспечивает максимальный комфорт для пациента, как во время ходьбы, так и в статическом положении.

После тщательной плантоскопической диагностики врач изготавливает индивидуальные стельки, максимально точно повторяющие анатомические линии стоп пациента и создающие идеальные условия для функционирования их костно-мышечного аппарата. Стельки нагревают феном с целью придания материалу пластичности, пациент становится на них и врач фиксирует точный отпечаток стоп в статическом положении и во время ходьбы.
Постоянное ношение индивидуальных стелек Formthotics прекращает прогрессирование плантарного фасциита, стимулирует восстановление тканей стопы и способствует их заживлению, ускоряя выздоровление больного.
Подпяточники
Одной из разновидностей ортопедических стелек являются подпяточники. Это ортопедические изделия, представляющие собой амортизирующие вкладыши под пятку. Их изготавливают из различных натуральных или синтетических материалов (кожа, пробковое дерево, гель, силикон) с целью уменьшения ударной нагрузки на стопу и снижения боли в области пятки во время движения.
Пластырь для лечения пяточной шпоры

Среди средств домашнего лечения пяточной шпоры довольно распространены специальные аптечные пластыри. В частности, перцовый пластырь используют при сильной боли для аппликаций на область пятки в течение нескольких дней.
Какое действие оказывает лейкопластырь в данном случае? Активные компоненты, которыми он пропитан (перец, экстракт белладонны), оказывают местнораздражающий эффект, усиливая кровообращение и лимфоотток в тканях пяточной области. При этом снижаются местный отек и воспаление, а также уменьшается интенсивность боли.
Не менее популярен китайский пластырь для лечения пяточной шпоры. Его терапевтический эффект заключается в стимуляции рефлексогенных зон области пятки наряду с противовоспалительным воздействием на ткани.
Мазь для лечения пяточной шпоры
Для лечения пяточной шпоры в домашних условиях нередко используются различные мази и кремы противовоспалительного действия. Среди них наиболее часто применяют индометациновую и гидрокортизоновую мази.
При обработке пяточной области индометациновая мазь оказывает на ткани болеутоляющий эффект и устраняет местное воспаление. Гидрокортизоновая мазь, обладающая гормональным действием, снижает местную отечность и интенсивность воспалительного процесса. Для домашнего лечения пяточной шпоры также используют обезболивающие мази противовоспалительного действия ибупрофен, диклофенак и вольтарен.
Тем не менее, следует помнить, что все перечисленные лекарственные средства не устраняют причины появления пяточной шпоры, а лишь сглаживают симптомы заболевания. Кроме того, их длительное и бесконтрольное применение при отсутствии правильного этиотропного лечения может приводить к развитию побочных эффектов и усугублению тяжести болезни.
Упражнения при пяточной шпоре
Одним из широко используемых методов домашнего лечения пяточной шпоры является гимнастика для стоп. Главная цель упражнений состоит в растяжении плантарной фасции и укреплении мышц продольного свода стопы, что способствует повышению эластичности тканей и их укреплению.
Наиболее эффективными являются упражнения на перекатывание с помощью стопы теннисного мячика, собирание с пола мелких предметов с помощью пальцев ног и т.д. Упражнения следует делать после обязательной предварительной разминки и разогрева мышц.

Благоприятный эффект на подвижность суставов, состояние мышц и связок ног оказывают вращения стоп. Эти упражнения выполняют в положении сидя на стуле: вытянув ноги вперед, вращают стопы внутрь и наружу по 15 секунд, следя за тем, чтобы большие пальцы были направлены кверху.
Благодаря лечебной гимнастике улучшается кровоснабжение подошвенного апоневроза и мышц стопы, активизируются местные обменные процессы, улучшается питание тканей, что способствует ускорению их заживления и снижает риск возникновения микротравм.
Массаж при пяточной шпоре
Для лечения пяточной шпоры в домашних условиях широко применяется массаж. Цель массажа при плантарном фасциите состоит в снятии мышечного спазма, усилении микроциркуляции в пораженной области, активизации местного метаболизма, уменьшении боли и улучшении тканевой трофики. Техника массажа сочетает в себе поглаживание, растирание, разминание тканей в области пятки и всей подошвы, щипки и надавливания.
Терапевтический эффект от массажа в данном случае можно получить лишь при его сочетании с другими лечебными методами (физиотерапия, медикаментозное лечение и т.д.).
Лечение пяточной шпоры народными средствами
Существует немало способов лечения пяточной шпоры с помощью средств народной медицины.
Желчью
Медицинская желчь, которую можно приобрести в аптеке, давно используется для лечебных компрессов при пяточной шпоре. При нанесении на ткани в области патологического очага, препарат оказывает согревающее, болеутоляющее действие и ускоряет разрешение воспалительного процесса.
Димексидом
Димексид – довольно популярное средство для домашнего лечения пяточной шпоры. Раствором препарата смачивают бинт и прикладывают в виде компрессов на пораженную область. Воздействуя местно на ткани, димексид снижает боль и интенсивность воспаления, стимулирует тканевой обмен, ускоряет рассасывание инфильтратов и регенерацию тканей.
Йодом
Раствор йода также используют для местного лечения плантарного фасциита. Аппликации раствора йода оказывают на ткани местное согревающее и антисептическое действие, ускоряют местный кровоток, улучшают питание тканей, постепенно устраняя воспаление.
Уксусом
Для избавления от пяточной шпоры в народной медицине используется смесь уксуса, сливочного масла и куриного яйца. Тщательно перемешанную смесь прикладывают в виде компрессов на пяточную область с целью активизации местного кровообращения и обмена веществ, уменьшения боли и ускорения рассасывания костного нароста.
Солью

Солевые компрессы и ванночки также считаются одними из самых эффективных средств домашнего лечения пяточной шпоры. Солевые аппликации оказывают на ткани болеутоляющий, противовоспалительный и рассасывающий эффект.
Медом
Компрессы из меда и соли, прикладываемые на ночь, постепенно избавляют от боли в пятке, улучшают метаболизм и питание тканей, ускоряют рассасывание болезненных инфильтратов и снимают острое воспаление.
Клинические методы лечения
Какими бы эффективными ни казались средства народной медицины, ограничиваться лишь их применением абсолютно неразумно и недопустимо. Полноценное врачебное обследование и назначение адекватной терапии совершенно необходимы, ведь плантарный фасциит – заболевание серьезное.
К какому же врачу нужно обратиться?
При появлении симптомов пяточной шпоры следует обратиться к врачу-ортопеду или хирургу. После осмотра и проведения необходимых диагностических исследований врач назначает схему лечения, подбирает подходящие ортезы, а также при необходимости дает направление на прием к специалистам другого профиля (физиотерапевт, массажист, инструктор ЛФК и др.).
Какие клинические методы лечения пяточной шпоры используют чаще всего?
Рентгенотерапия
Лучевая терапия применяется при неэффективности консервативного лечения и упорном болевом синдроме. Локальное воздействие рентгеновских лучей на ткани в области костного выроста производит пролонгированный обезболивающий эффект. Лечение производится в несколько сеансов, длительность одной процедуры – около 10 минут. Противопоказания к рентгенотерапии - беременность и кормление грудью.
Блокады
Лекарственные блокады проводят в тех случаях, когда консервативная терапия плантарного фасциита не приносит желаемого результата. Инъекции лекарственных препаратов в область патологического очага оказывают анальгетический эффект и устраняют воспалительные явления в тканях.
Уколы
При интенсивных болях в области пятки хороший эффект оказывают уколы с гормональными препаратами стероидного происхождения (гидрокортизон, дипроспан, кеналог). Инъекции этих препаратов в область остеофита быстро купируют боль и снимают воспаление.
Медикаментами
Консервативное лечение пяточной шпоры осуществляется в комплексе с медикаментозной терапией. В группу используемых при этом медикаментозных средств входят:
- препараты анальгетического действия;
- нестероидные противовоспалительные средства (ибупрофен, диклофенак);
- гормональные препараты стероидного происхождения (гидрокортизон);
- местные противовоспалительные средства (димексид и др.).

Проникая в область поражения на четко заданную глубину, волновые вибрации вызывают в тканях целый комплекс положительных изменений:
- Улучшается кровообращение и лимфоциркуляция.
- Местный метаболизм становится более интенсивным.
- Структурные элементы костного образования становятся рыхлыми и растворяются.
- Спазмированные мышцы расслабляются.
- Устраняется местная воспалительная реакция.
- Постепенно уменьшается боль, а к концу терапевтического курса исчезает окончательно.
- Активизируются процессы репарации и восстановления тканей.
Полноценное лечение пяточной шпоры ударно-волновым методом предусматривает прохождение курса из 5-8 процедур. Эффективность такого лечения очень высока: по окончании курса полное исчезновение болезненных симптомов и выздоровление наступает у 97% пациентов.
Лечение плантарного фасциита ударно-волновым методом имеет целый ряд преимуществ перед остальными методами:
- Абсолютная безопасность и безвредность (практически не имеет противопоказаний);
- Боль и признаки местного воспаления исчезают уже после первой процедуры;
- Лечение не требует использования медикаментозных препаратов и обезболивания;
- Воздействие акустических волн способствует улучшению всасывания лекарственных средств в пораженные ткани и повышает эффективность фармакотерапии.
Ученым и врачам еще не все известно о Сovid-19. Но многочисленные исследования уже свидетельствуют о высокой вероятности развития долгосрочных негативных симптомов у переболевших. Установлено, что даже легкие формы способны вызывать хронические патологии центральной нервной системы и внутренних органов. Поэтому доктора единодушно сходятся во мнении, что реабилитация после коронавируса необходима всем пациентам.
Почему требуется восстановление
Сегодня уже достоверно известно, что коронавирусная инфекция поражает в первую очередь дыхательную и сердечно-сосудистую системы. Но также вирус способен негативно воздействовать на почки, органы желудочно-кишечного тракта, печень, клетки мозга.
Слабость, усталость, сонливость – эти симптомы появляются одними из первых. Причиной их возникновения является не только интоксикация. Даже умеренное поражение легких на фоне Сovid-19 вызывает развитие гипоксии. А нехватка кислорода провоцирует нарушения процессов обмена, синтеза ферментов, ухудшение кровообращения.
В результате гипертермии происходит потеря жидкости и нарушение электролитного баланса. Также имеет значение и ухудшение аппетита, из-за чего в организм поступает недостаточное количество питательных веществ.
Поэтому упадок сил и недостаток энергии – вполне объяснимые явления после таких тяжелых нарушений. Несмотря на отсутствие точных данных, специалисты предполагают, что снижение работоспособности и нарушения функции легких могут сохраняться в течение года у каждого пятого пациента.
Параллельно с астенией, даже у психически здоровых пациентов, нередко наблюдаются и психоэмоциональные расстройства. Они проявляются:
- депрессивными признаками;
- тревожностью;
- поведенческими расстройствами;
- нарушениями сна.
Для чего нужна диагностика
Обследование помогает определить вероятность развития осложнений или выявить уже имеющиеся нарушения после ковидной пневмонии.
- УЗИ внутренних органов;
- электрокардиограмму;
- КТ легких;
- анализы крови.
Полученные данные помогут подобрать наиболее действенные реабилитационные методы выявленных нарушений.
Немедикаментозные методы восстановления
По рекомендации Минздрава практически во всех санаториях России действуют программы реабилитации пациентов, перенесших ковид. Также восстановительные программы предлагаются во многих российских клиниках.
- восстановление дыхательной функции;
- улучшение общего физического состояния;
- борьба со стрессом, беспокойством, тревогой;
- устранение слабости в мышцах;
- повышение работоспособности.
Реабилитация после ковида в санаториях дополнительно включает плавание, терренкур, лечение микроклиматом соляных пещер.
Препараты для реабилитации
Большинство врачей считает, что при восстановлении должно использоваться минимальное количество медикаментозных средств. Для лечения инфекции (особенно тяжелых форм) используется немало сильнодействующих и достаточно токсичных препаратов. Поэтому, чтобы снизить нагрузку на печень и почки, оставляют только необходимый минимум лекарств.
- препараты для предупреждения образования тромбов;
- средства для нормализации обменных процессов;
- легкие седативные средства;
- антидепрессанты, транквилизаторы.
Вирус негативно действует на организм. Но правильно подобранные методы реабилитации позволяют избавиться от нарушений практически полностью. Главное условие – пройти полный курс сразу после завершения лечения, независимо от степени тяжести болезни. Это поможет значительно снизить риск серьезных последствий и восстановить в короткие сроки силы и энергию.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пяточная шпора: причины появления, симптомы, диагностика и способы лечения.
Определение
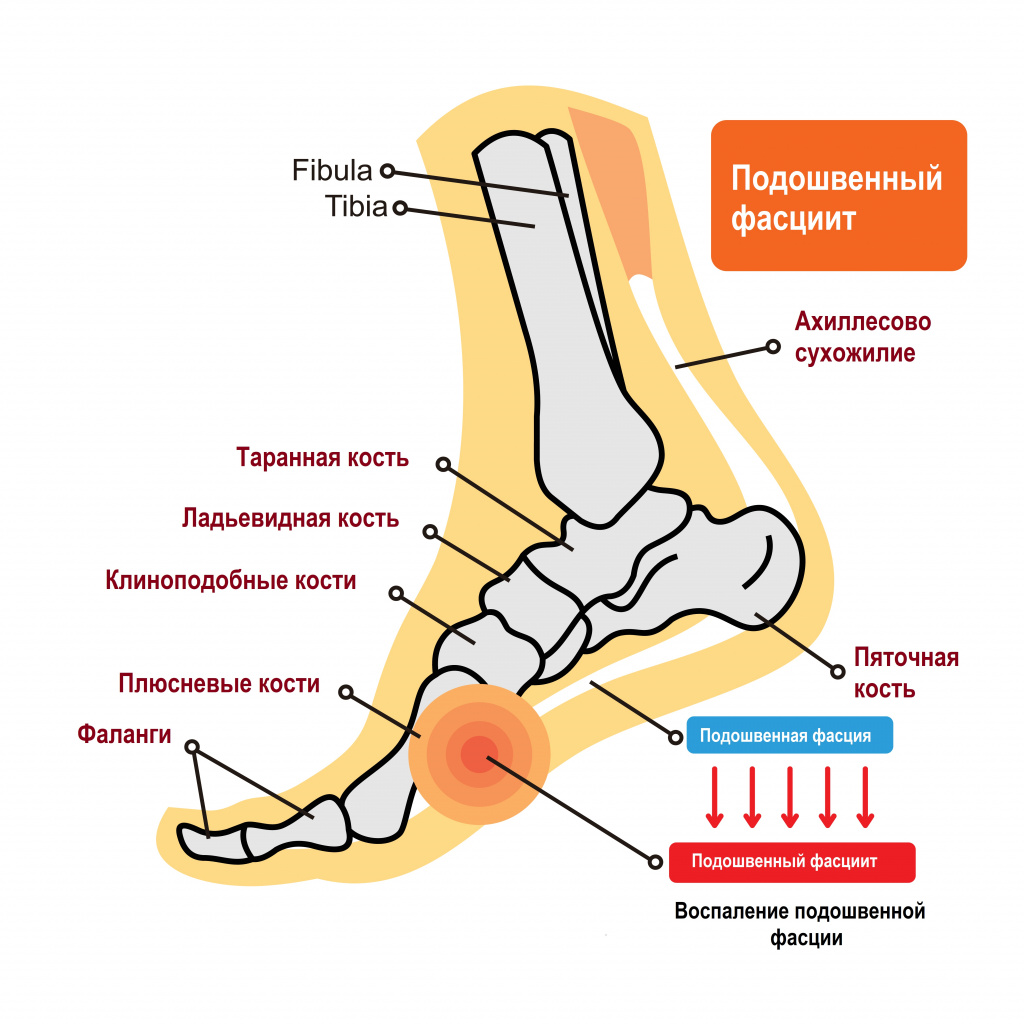
Пяточной шпорой, или подошвенным фасциитом, называют заболевание стоп с характерным хроническим асептическим (без бактериального агента) воспалением в области прикрепления большой связки на подошве стопы (подошвенного апоневроза, или фасции) к пяточной кости. Подошвенный фасциит обычно формируется на задней или нижней поверхности пяточной кости, напоминая шпору, что и обусловило его название.
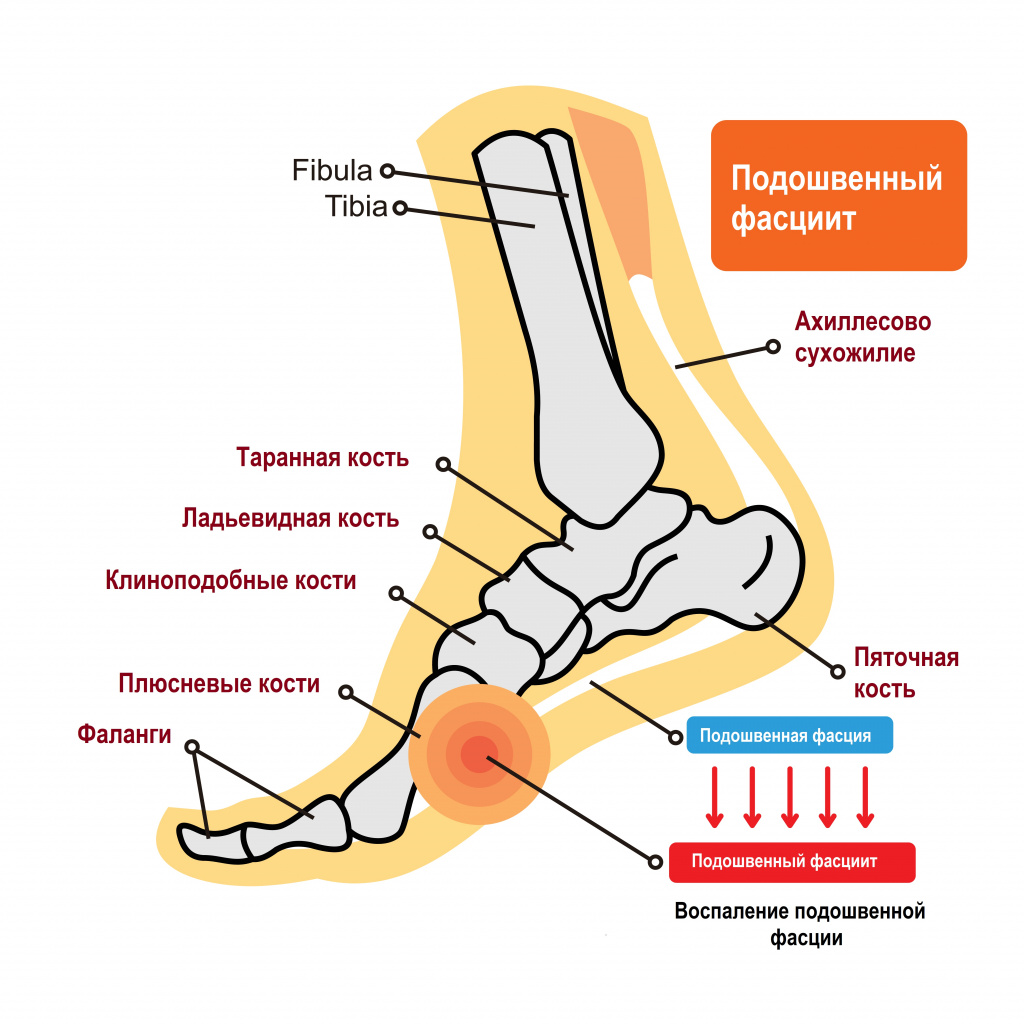
Причины появления пяточной шпоры
Подошвенная фасция — это пучок волокон, соединяющих пяточный бугор с фалангами пальцев. Она помогает поддержанию формы ступни и свода стопы. Нормальная анатомия стопы устроена так, чтобы человек при ходьбе не ощущал боли - для этого имеется подошвенный апоневроз, который играет роль амортизатора (мостика) для свода стопы.
Одна из современных теорий, объясняющих процесс формирования синдрома пяточной шпоры, состоит в том, что воспаление вызвано хронической микротравматизацией апоневроза при его растяжении.
Предрасполагающими факторами к развитию шпоры являются плоскостопие, избыточный вес, чрезмерные перегрузки стопы, очень высокий или низкий свод стопы, врожденные и приобретенные деформации стоп, сколиоз, остеохондроз, деформирующий артроз тазобедренного или коленного суставов, артриты различной этиологии, сахарный диабет.
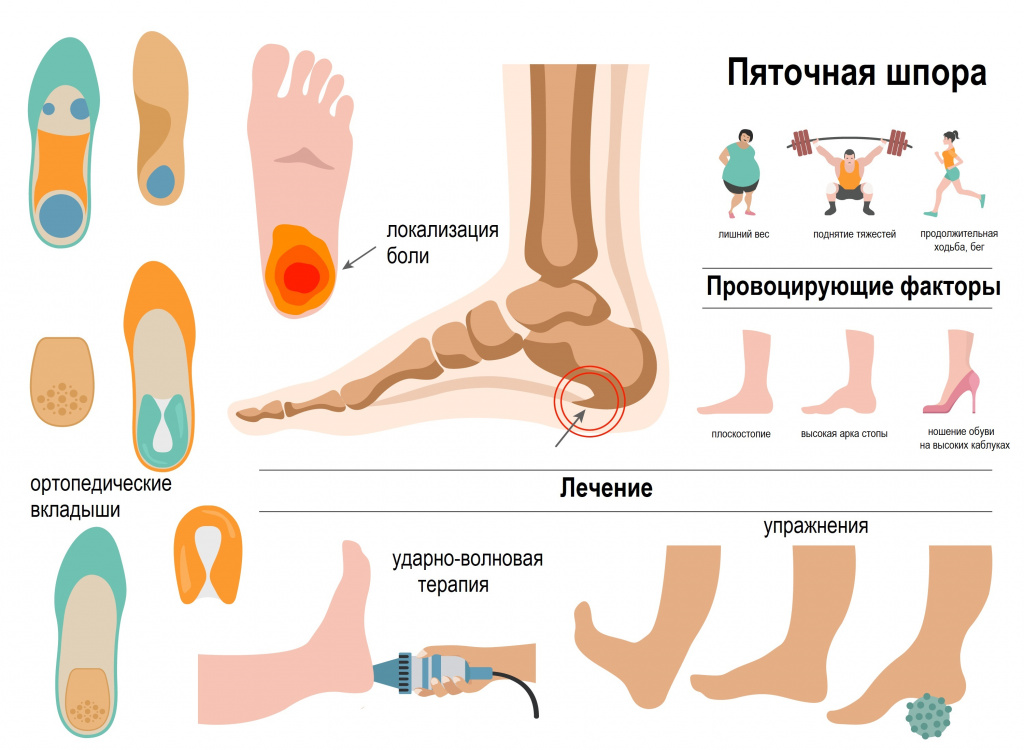
Заболевание нередко диагностируется у профессиональных спортсменов, бегунов и танцоров, а также у людей, чья работа связана с длительным пребыванием в положении стоя, с продолжительной ходьбой по твердой поверхности, частым ношением тяжестей.
Возможно, это объясняется регулярным ношением обуви на высоком каблуке. В 90% случаев заболевание развивается на фоне плоскостопия, при котором меняется распределение нагрузки на стопу и происходит перенатяжение подошвенной фасции.
Классификация заболевания
По международной классификации болезней МКБ-10 пяточная шпора (M77.3) относится к болезням костно-мышечной системы и соединительной ткани. Пяточные шпоры могут быть односторонними и двусторонними, то есть на стопах одной или на обеих ног.
Симптомы пяточной шпоры
Заболевание обладает настолько характерной симптоматикой, что не заметить его или перепутать с какой–либо другой патологией просто невозможно. Типичные симптомы подошвенного фасциита:
- жгучая, пронзительная боль в пятке;
- очаг боли находится глубоко, прямо перед пяткой и чаще с внутренней стороны пятки;
- боль острее проявляется утром и в конце утомительного дня;
- боль усиливается при длительном стоянии, сидении;
- первые шаги после сна особо болезненны, а по мере ходьбы боль немного утихает;
- беспокоит сильнее при ходьбе босиком, в плоской обуви без каблука;
- боль может присутствовать в обеих стопах, но, как правило, одна нога болит сильнее;
- неправильный поворот стопы, косолапость.
При задней пяточной шпоре болезненность наблюдается у места прикрепления ахиллова сухожилия при ходьбе и давлении задником обуви.
Взаимосвязи между размерами шпоры и тяжестью симптоматики не существует. Многие крупные шпоры являются бессимптомными, небольшие по размеру шпоры могут вызывать невыносимую боль, а многие пациенты имеют выраженные жалобы, хотя на рентгенологических снимках признаков наличия шпор нет.
Диагностика пяточной шпоры
Обследование пациентов с пяточной болью начинают с оценки общего состояния здоровья (включая историю лечения пяточной боли), профессиональной деятельности, увлечений, изменения веса или совпадения начала симптомов с увеличением физической активности.
Для уточнения диагноза пяточной шпоры используют различные инструментальные методы:
-
Рентгенография пяточной области необходима для исключения перелома, если в анамнезе есть указания на травму. На ранних этапах формирования пяточная шпора на рентгенограмме не визуализируется.
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Магнитно-резонансная томография – исследование, позволяющее детально изучить структуру мягких тканей, обнаружить патологические изменения, оценить степень их распространения и локализацию.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
-
и биохимический анализы крови для выявления воспалительного процесса, оценки уровня мочевой кислоты;
Исследование СРБ в сыворотке крови применяют в целях выявления воспаления и контроля лечения воспалительных заболеваний.
Определение мочевой кислоты в сыворотке крови используют в диагностике патологий почек, диагностике и контроле лечения подагры, мониторинге пациентов, получающих цитотоксические препараты, и др.
Комплексное ультразвуковое сканирование сосудов нижних конечностей для диагностики нарушения кровообращения.
Патологией стопы занимаются травматологи-ортопеды, хирурги. Необходимый перечень физиотерапевтических процедур, массаж и лечебную гимнастику назначает врач-физиотерапевт. При наличии сопутствующих заболеваний могут потребоваться соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Лечение пяточной шпоры
Одной из основных целей лечения пяточной шпоры является контроль болевого синдрома и снятие воспаления. Реальный эффект может быть получен только при комплексном подходе.
Метод разгрузки стопы. Самым действенным способом лечения является возращение стопы при ходьбе в правильное положение, восстановление арки продольных сводов и уменьшение давления на пяточную область. Рациональным считается ношение ортопедической обуви, которая предотвращает перерастяжение подошвенной связки и оказывает максимальный амортизирующий эффект, создавая комфорт во время ходьбы.
Один из наиболее доступных вариантов – изготовление индивидуальных супинаторов, делающих возможным физиологичную постановку стопы.
Лекарственная терапия. В настоящее время для лечения пяточной шпоры применяют препараты из группы нестероидных противовоспалительных средств в виде мазей, кремов. таблетированных или инъекционных форм. Стоит заметить, что это симптоматический метод лечения, который не дает стойкого обезболивающего эффекта и не влияет на течение заболевания, а также имеет множество нежелательных побочных эффектов.
Кортикостероиды обычно используют для уменьшения боли и воспаления. Хотя подошвенный фасциит является скорее дегенеративным, чем воспалительным процессом, о чем свидетельствуют данные о краткосрочном терапевтическом эффекте кортикостероидов. Наибольшее распространение при лечении пяточной шпоры получили инъекции гормональных препаратов.
Напряжение икроножных мышц усугубляет течение заболевания и усиливает пяточную боль, поэтому для ее уменьшения можно использовать миорелаксанты.
В сочетании с анальгетиками они значительно повышают эффективность лечения и позволяют снизить дозы обезболивающих препаратов.
- электрофорез с гиалуронидазой или 5%-ым раствором хлористого кальция: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез с гидрокортизоном: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- магнитотерапия;
- грязевые и минеральные ванны;
- лазеротерапия: прогревание глубоких слоев тканей лазером способствует местному улучшению кровотока.
Лечебная физкультура и массаж. В подострый период, когда интенсивность боли уменьшилась, к лечению добавляют физические упражнения, направленные на растяжение икроножных мышц голени и подошвенной фасции, улучшение подвижности голеностопного сустава, а также укрепление мышц, отвечающих за правильную постановку стопы во время движения. Массаж улучшает обменные процессы в тканях, убирает болевой синдром, связанный с рефлекторным мышечным спазмом.
Лечебная физкультура и массаж направлены на коррекцию биомеханики тела, что позволяет значительно облегчить течение болезни и является профилактикой ее рецидивов.
Хирургическое лечение. Избавиться от крупной пяточной шпоры можно только хирургическим методом. При выборе классического варианта операции хирург разрезает фасцию полностью и удаляет костный выступ. Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
Локальное введение гормонов (кортикостероидов) в место воспаления и хирургическое вмешательство являются крайними мерами, к которым прибегают только в тех случаях, когда другие методы лечения не принесли желаемого результата.
В сложных случаях, характеризующихся длительным и рецидивирующим течением, хирургическое лечение является безальтернативным методом.
Осложнения
Главным осложнением пяточной шпоры является ухудшение качества жизни, связанное с болевым синдромом и невозможностью вести активный образ жизни. У больных нередко нарушается сон, усиливается тревога, раздражительность. Они вынуждены избегать опоры на больную пятку и переносить вес на здоровую конечность. Это отрицательно сказывается на походке и осанке и повышает риск поражения суставов нагружаемой конечности. При выраженном болевом синдроме появляется асимметрия осанки, что приводит к прогрессированию остеохондроза и возникновению болевого синдрома в области поясницы. Вследствие этого больной вынужден ограничивать двигательную активность.
Другие осложнения, такие как отрыв фасции от места крепления и нагноения, встречаются редко.
Профилактика пяточной шпоры
Развитие пяточной шпоры в большинстве случаев можно предупредить. Рекомендуется обеспечивать регулярный отдых стопам в комбинации с правильными упражнениями, устраивать перерывы на разминку в работе, если она связана с постоянной нагрузкой на стопы.
Полезно носить индивидуальные ортопедические стельки, прилегающие к ступне по всей площади, - они позволяют уже в первые недели постоянного ношения восстановить нормальную высоту свода стопы и, таким образом, уменьшить натяжение подошвенной фасции.
Чтобы снизить выраженность боли в пяточной области и уменьшить нагрузку на подошвенный апоневроз, следует делать более короткие шаги, не ходить босиком, исключить бег, танцы, ношение нерациональной обуви.
- Резник Л.Б., Ерофеев С.А., Силантьев В.Н., Турушев М.А., Кузнецов Н.К. Современное состояние проблемы хирургического лечения подошвенного фасциоза (обзор литературы). Гений ортопедии, журнал. Т. 24. № 4, 2018. С. 515-520.
- Шпоры костные. Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 27.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Это РНК-содержащий вирус животного происхождения, относящийся к группе коронавирусов. Согласно данным ВОЗ, он передается от заболевшего человека через мелкие капли, которые выделяются при чихании и кашле из носа и рта. С момента заражения до появления первых симптомов проходит от 1 до 14 дней (в среднем – 7). Носитель вируса еще не знает о своей болезни, но в плане заражения уже представляет опасность для окружающих. По информации коронавирусной эпидемиологии, COVID-19 в 2-3 раза заразнее гриппа, но в 2-3 раза менее заразен, чем корь.
При легком течении болезни ее симптомы сходны с ОРВИ и заканчиваются выздоровлением через 14 дней без каких-либо дальнейших последствий. В тяжелых случаях COVID продолжается до 8 недель. Даже при отсутствии выраженных признаков заболевания у переболевших формируется иммунитет. Но учитывая, пусть и нечастые случаи повторного заражения, сохраняется он не слишком долго. Гораздо большим эффектом обладает вакцина.

Как действует вакцина?
Сегодня в мире используется несколько иммунопрепаратов, разработанных специалистами разных стран и прошедших необходимые клинические испытания. Все они предназначены для формирования иммунитета к возбудителю. После их введения иммунная система:
У человека, прошедшего вакцинацию, формируется стойкий иммунитет к COVID.

Опасна ли вакцинация?
Каждый человек реагирует на иммунопрепарат индивидуально. Поэтому даже самая качественная вакцина может вызвать побочные эффекты. Их появление на непродолжительное время – единственная опасность.
Чем опасна вакцинация от коронавируса:
- незначительным повышением температуры;
- головной болью, головокружением;
- сбоем сердечного ритма;
- кожными высыпаниями;
- слабостью.
Эти неприятные симптомы исчезают в течение нескольких дней.

Тяжелые состояния после введения иммунопрепарата могут развиваться у людей, имеющих противопоказания. Нельзя проводить вакцинацию, если наблюдаются:
- хронические патологии почек, сердечно-сосудистой системы (ССС), эндокринной системы;
- болезни кроветворной системы;
- аутоиммунные нарушения;
- выраженные патологии центральной нервной системы (ЦНС);
- аллергические реакции на ранее вводимые вакцины.
При этих патологиях прививка может спровоцировать обострение.
Также противопоказанием является возраст (младше 18 и старше 65 лет), беременность, недавно перенесенная тяжелая форма коронавирусной инфекции. У переболевших людей в первое время после выздоровления отмечается высокий уровень антител, а вакцина повысит его еще больше. Последствия могут проявиться бурной иммунной реакцией в форме цитокинового шторма.
Как уменьшить негативные проявления?
Снизить развитие побочных явлений поможет соблюдение всех рекомендаций врача. Чтобы уменьшить риск развития негативных симптомов после вакцинации, нужно:
- внимательно следить за своим самочувствием;
- как минимум за неделю до предполагаемой вакцинации избегать контактов с заболевшими;
- за 2 дня до прививки пройти обследование и сдать кровь на антитела;
- отказаться от иммуномодуляторов и иммуностимуляторов за 10 дней до введения вакцины;
- предупредить перед постановкой вакцины о приёме препаратов, которые стимулируют иммунитет.
При отсутствии противопоказаний и соблюдении всех требований, риск побочных эффектов сводится к минимуму.
После прививки от коронавируса врачи советуют соблюдать щадящий режим и выпивать не менее 1,5 литров жидкости в день. При повышении температуры рекомендуется принять жаропонижающее средство. Если слабость не проходит в течение нескольких дней, появились аллергические реакции, нужно немедленно обратиться к доктору.

Когда будет массовая вакцинация?
Массовая вакцинация в США, Канаде и европейских странах началась еще в декабре прошлого года. В это же время стартовала она и в России. Но на начальном этапе мероприятие проводилось только для определенной категории лиц – молодых людей и тех, кто по роду своей профессиональной деятельности не может ограничить число контактов. Сегодня привиться от ковида можно в любом регионе страны.
Решение о вакцинации каждый человек принимает самостоятельно. Но те, кто отказывается от прививки, должны знать, что даже легкая форма COVID – это серьезный удар по организму. Также не стоит забывать о потере трудоспособности не менее, чем на 2 недели, и вероятности заражения членов семьи. После вакцинации эти риски значительно понижаются. Но даже вакцинированным людям необходимо носить маску и перчатки, чтобы на 100% уберечь себя от заражения COVID-19.
Читайте также:

