Как сделать полое сердце
Обновлено: 04.07.2024
Ряд серьезных заболеваний требует точной и быстрой постановки диагноза, благодаря чему удается не только избавить человека от неприятных симптомов, но и спасти его жизнь. В клиниках МЕДСИ используются современные диагностические методики, одна из которых – коронарография – чрезвычайно важна при наличии ишемической болезни сердца, нарушениях ритма и проводимости сердца и других патологиях сердечнососудистой системы. ИБС – заболевание, которое является одной из основных причин смертности во всех странах мира. ИБС диагностируется преимущественно у мужчин после 40 лет, однако коронарографию следует проходить при наличии показаний, вне зависимости от пола. Исследование применяется с середины 20 века, и в развитых странах является вторым по распространенности среди малоинвазивных процедур.
Что такое коронарография
Коронарная ангиография – малоинвазивное исследование сосудов сердца, в ходе которого врач получает рисунок сосудов сердца с помощью введения в артерии рентгенконтрастного вещества. Сегодня данная процедура считается одной из самых информативных в кардиологии в отношении патологии сосудов.
Инвазивность коронарографии заключается в выполнении прокола вены для введения специальной тонкой трубки – катетера, которая в ходе процедуры будет продвинута к сердцу. Ход продвижения катетера контролируется врачом с помощью оборудования. При коронарографии вводят рентгенконтрастное вещество – такое, которое способно поглощать рентгеновские лучи. Благодаря данному веществу и работе рентген-аппарата на экране монитора формируется картина сосудов, и врач может в деталях изучить места сужения артерий и степень данной патологии. Коронарография сосудов сердца редко требует общего наркоза, в подавляющем большинстве случаев достаточно местной анестезии. Исследование не требует длительной госпитализации и имеет высокую диагностическую ценность для определения состояния здоровья пациента, методики его лечения и объема необходимых хирургических манипуляций.
Виды коронарографии отличаются объемом проведения исследования:
- Общая. Выполняется в отношении всех коронарных артерий. Это классическое исследование, результаты которого могут быть записаны на рентген-пленку, съемный носитель или диск компьютера
- Селективная. Проводится в отношении нескольких сосудов. Занимает мало времени, может быть применена несколько раз для получения снимков в различных проекциях
В зависимости от методики проведения коронарография сердца может быть следующих видов:
- Интервенционная. Является наиболее распространенной методикой, предполагает введение катетера для заполнения сосудов сердца рентгенконтрастным веществом
- КТ-коронарография. Не требует введения катетера, так как рентгенконтрастное вещество вводится в вену
- Ультразвуковая. Используется в основном в научных исследованиях, сама методика схожа с интервенционной коронарографией, отличие заключается в том, что катетер снабжен датчиком УЗИ для оценки состояния сосудистой стенки
Показания к коронарографии
Показаний к процедуре достаточно много, их список постоянно расширяется, но к наиболее часто встречающимся относят следующие:
- Подозрение на ИБС. Коронарография сердца особенно актуальна, если отсутствуют типичные симптомы данной болезни
- Боли за грудиной неясной этиологии. Проводится при наличии факторов риска ишемической болезни, размытости результатов анализов, а также при наличии двух и более случаев госпитализации пациента в стационар с жалобами на боль за грудиной
- Развитие острого коронарного синдрома. Коронарография позволяет установить начинающийся инфаркт миокарда и своевременно принять меры по недопущению гибели клеток сердечной мышцы
- Патологии коронарного русла. У пациентов со стенокардией исследование дает возможность увидеть места сужения артерий и принять меры против ишемии или инфаркта
- Некоторые кардиологические операции. С помощью коронарографии можно определить патологию сосудов перед операцией, связанной с аневризмой аорты, или заменой сердечных клапанов. Исследование позволяет определить объем предстоящей операции
Коронарографию сосудов проводят в том числе перед серьезными операциями по трансплантологии, а также для людей с профессиями повышенных рисков – летчиков, космонавтов и других.
Противопоказания
Процедура может быть проведена для любого пациента, однако ее откладывают или проводят с большой осторожностью в некоторых случаях.
- При непереносимости рентгенконтрастного вещества
- При неконтролируемой желудочковой аритмии
- При нарушениях свертываемости крови
- В период острого инфекционного заболевания
- При инсультах
- При тяжелых анемиях
- При активных кровотечениях любой природы
При наличии у пациента таких состояний исследование по возможности не проводят до стабилизации здоровья, однако в экстренных случаях коронарография сосудов допустима, так как она имеет большую диагностическую ценность и может быть чрезвычайно важной для спасения жизни человека.
Подготовка к коронарографии
Перед процедурой пациент проходит различные исследования – крови, УЗИ сердца, электрокардиографию, нагрузочный тест и сдает другие анализы, полный список которых назначается лечащим врачом.
Коронарография выполняется в первой половине дня, натощак, и длится от 30 до 120 минут. Если исследование проводят амбулаторно, предварительной госпитализации не требуется, и пациент приходит утром сразу на коронарографию. В стационаре же госпитализация выполняется накануне.
Для уменьшения нервозности перед исследованием проводится инъекция препарата, успокаивающего нервную систему. В процессе выполнения процедуры пациент может наблюдать на экране ход коронарной ангиографии, общаться с врачом, но в некоторых случаях возможно также использование общего наркоза.
Для введения рентгенконтрастного вещества выполняется пункция артерии на руке или бедре, поэтому место пункции следует заранее освободить от волосяного покрова.
Как производится коронарография
Коронарография сердца проводится в специально оснащенной рентген-оборудованием операционной. Пациента подключают к датчикам электрокардиограммы, обрабатывают место прокола вены антисептиками и выполняют местное обезболивание. Когда операционное поле готово, сосуд прокалывают для введения катетера. Он представляет собой тонкую трубочку, которую врач продвигает к устью артерии, контролируя это продвижение с помощью аппаратуры. Когда устье артерии достигнуто, через конец катетера в месте пункции врач начинает подавать контрастное вещество, которое через катетер доходит до сосудов сердца. В это время выполняются рентген-снимки и видеозапись процесса заполнения сосудов веществом. И пациент, и врач могут следить за выполнением коронарографии на экране. Когда снимки сделаны, врач завершает процедуру, извлекая катетер и накладывая на место пункции давящую повязку.
Возможные осложнения
В перечень возможных осложнений входят следующие.
- Аллергическая реакция на контрастное вещество. При наличии высыпания на коже, расстройств пищеварения, головной боли врач может назначить лекарства от аллергии
- Кровотечение. Состояние пациента после процедуры контролирует врач, и иногда может потребоваться повторное наложение давящей повязки
- Инфаркт миокарда, нарушения ритма сердца. После процедуры вместе с пациентом в палате может находиться близкий человек, а врачебный контроль обеспечивается лечащим врачом и врачом, проводившим процедуру, что позволит вовремя диагностировать серьезное осложнение
- Разрыв коронарной артерии. Данное осложнение имеет низкую вероятность и более характерно для пациентов с сильными поражениями артерий. В 99 % случаев разрыва артерии осложнение получается ликвидировать с помощью срочной операции
Однако все эти осложнения маловероятны, их суммарная частота составляет не более 2 %, а проведение исследований до процедуры и врачебное наблюдение после нее делают риски для пациентов минимальными.
После коронарографии
Сразу после завершения исследования на место прокола артерии накладывают салфетку и с силой фиксируют ее специальным прибором для остановки кровотечения. Через 10-15 минут салфетку меняют тугой повязкой. В ближайшие 5-10 часов пациент должен находиться под врачебным наблюдением в обычной палате. Срок пребывания в лечебном учреждении зависит в том числе от показателей свертываемости крови. Все это время пациент должен сохранять горизонтальное положение, не разрешается также сгибать руку или ногу, на которой проводилась пункция. Прием пищи возможен сразу после процедуры. Обычно пациент на второй день после процедуры полностью работоспособен и может покинуть палату. Врачи тщательно изучают полученные снимки и видео.
Преимущества проведения коронарографии в МЕДСИ
В клиниках МЕДСИ коронарография сосудов сердца проводится только врачами высшей категории. Для удобства пациентов и получения точных результатов мы предлагаем:
- Современное оборудование
- Амбулаторные условия проведения исследования
- Комфортные палаты
- Эффективную премедикацию
Коронарография сосудов в МЕДСИ позволяет быстро и точно установить диагноз и выбрать наиболее эффективную методику лечения болезни. Звоните, чтобы получить дополнительную информацию и записаться на прием к врачу.
Сердце и кровеносные сосуды – основная транспортная система человеческого организма. Строение и функции сердечно-сосудистой системы, регуляция ее работы. Сердечный цикл. Методы исследования сердечно-сосудистой системы. Тренировка сердца.
Сердечно-сосудистая система обеспечивает все процессы метаболизма в организме человека и является компонентом различных функциональных систем, определяющих гомеостаз. Основой кровообращения является сердечная деятельность.
Наше сердце всегда первым откликается на потребности организма: будь то физические нагрузки, подъем в горы, воздействие эмоций или других факторов. Так, при средней продолжительности жизни человека в 70 лет оно сокращается свыше 2,5 миллиардов раз. За это время перекачивается огромное количество крови, для перевозки которой потребовался бы состав из 4 000 000 вагонов. И эта работа выполняется органом, масса которого 250 г (у женщин) и немногим больше 300 г (у мужчин).
У людей, занимающихся спортом, сердце в состоянии напряжения может работать с частотой свыше 200 сокращений в минуту и при этом обладать удивительной выносливостью. В это время увеличивается сила и скорость сокращений сердца, а через его сосуды проходит крови в 4-5 раз больше, чем в состоянии покоя . Мышца сердца при этом не испытывает дефицита питательных веществ и кислорода. Однако нетренированным людям стоит только немного пробежаться, как у них появляется сердцебиение и одышка. Почему это происходит? Давайте попробуем разобраться и решить для себя: действительно ли так важны для нашего организма занятия спортом.
Рассмотрим кратко строение сердечно-сосудистой системы и ее функции.
Сосуды, отводящие кровь от сердца, называют артериями, а доставляющие ее к сердцу – венами. Сердечно-сосудистая система обеспечивает движение крови по артериям и венам и осуществляет кровоснабжение всех органов и тканей, доставляя к ним кислород и питательные вещества и выводя продукты обмена. Она относится к системам замкнутого типа, то есть артерии и вены в ней соединены между собой капиллярами. Кровь никогда не покидает сосуды и сердце, только плазма частично просачивается сквозь стенки капилляров и омывает ткани, а затем возвращается в кровяное русло.
Строение и работа сердца человека. Сердце – полый симметричный мышечный орган размером примерно с кулак человека, которому оно принадлежит. Сердце разделено на правую и левую части, каждая из которых имеет две камеры: верхнюю (предсердие) для сбора крови и нижнюю (желудочек) с впускным и выпускным клапанами для предотвращения обратного тока крови. Стенки и перегородки сердца представляют собой мышечную ткань сложного слоистого строения, называемую миокардом.
Сердце обладает уникальным свойством самовозбуждения, то есть импульсы к сокращению зарождаются в нем самом.
Если извлечь у животного сердце и подключить к нему аппарат искусственного кровообращения, оно будет продолжать сокращаться, будучи лишенным каких бы то ни было нервных связей. Это свойство автоматизма обеспечивает проводящая система сердца, расположенная в толще миокарда. Она способна генерировать собственные и проводить поступающие из нервной системы электрические импульсы, вызывающие возбуждение и сокращение миокарда. Участок сердца в стенке правого предсердия, где возникают импульсы, вызывающие ритмические сокращения сердца, называют водителем ритма. Тем не менее, сердце связано с центральной нервной системой нервными волокнами, оно иннервируется более чем двадцатью нервами. Казалось бы, зачем они, если сердце может сокращаться самостоятельно?
Регуляция работы сердца. Нервы выполняют функцию регуляции сердечной деятельности, которая служит еще одним примером поддержания постоянства внутренней среды (гомеостаза).
Сердечная деятельность регулируется нервной системой – одни нервы увеличивают частоту и силу сердечных сокращений, а другие – уменьшают.
Импульсы по этим нервам поступают на водитель ритма, заставляя его работать сильнее или слабее. Если перерезать оба нерва, сердце все равно будет сокращаться, но с постоянной скоростью, так как перестанет приспосабливаться к потребностям организма. Эти нервы, усиливающие или ослабляющие сердечную деятельность, составляют часть вегетативной (или автономной) нервной системы, которая регулирует непроизвольные функции организма. Примером такой регуляции является реакция на внезапный испуг – вы чувствуете, что сердце “замирает”. Это приспособительная реакция ухода от опасности.
Коротко рассмотрим, как происходит регуляция сердечной деятельности в организме (рисунок 1.5.6).
Рисунок 1.5.6. Гомеостатическая регуляция сердечной деятельности
Нервные центры, регулирующие деятельность сердца, находятся в продолговатом мозге. В эти центры поступают импульсы, сигнализирующие о потребностях тех или иных органов в притоке крови. В ответ на эти импульсы продолговатый мозг посылает сердцу сигналы: усилить или ослабить сердечную деятельность. Потребность органов в притоке крови регистрируется двумя типами рецепторов – рецепторами растяжения (барорецепторами) и хеморецепторами. Барорецепторы реагируют на изменение кровяного давления – повышение давления стимулирует эти рецепторы и заставляет посылать в нервный центр импульсы, активирующие тормозящий центр. При понижении давления, наоборот, активируется усиливающий центр, сила и частота сердечных сокращений увеличиваются и кровяное давление повышается. Хеморецепторы “чувствуют” изменения концентрации кислорода и углекислого газа в крови. Например, при резком увеличении концентрации углекислого газа или понижении концентрации кислорода эти рецепторы тотчас же сигнализируют об этом, заставляя нервный центр стимулировать сердечную деятельность. Сердце начинает работать более интенсивно, количество крови, протекающей через легкие, увеличивается и газообмен улучшается. Таким образом, перед нами пример саморегулирующейся системы.
Но не только нервная система влияет на работу сердца. На функции сердца влияют и гормоны, выделяемые в кровь надпочечниками. Например, адреналин усиливает сердцебиение, другой гормон, ацетилхолин, наоборот, угнетает сердечную деятельность.
Теперь, наверное, вам не составит труда понять, почему, если резко встать из лежачего положения, может даже наступить кратковременная потеря сознания. В вертикальном положении кровь, питающая мозг, движется против силы тяжести, поэтому сердце вынуждено приспосабливаться к этой нагрузке. В лежачем положении голова ненамного выше сердца, и такой нагрузки не требуется, поэтому барорецепторы дают сигналы ослабить частоту и силу сердечных сокращений. Если же неожиданно встать, то барорецепторы не успевают сразу отреагировать, и на какой-то момент произойдет отток крови от мозга и, как следствие, головокружение, а то и помутнение сознания. Как только по команде барорецепторов темп сердечных сокращений ускорится, кровоснабжение мозга окажется нормальным, и неприятные ощущения исчезнут.
Сердечный цикл. Работа сердца совершается циклически. Перед началом цикла предсердия и желудочки находятся в расслабленном состоянии (так называемая фаза общего расслабления сердца) и наполнены кровью. Началом цикла считают момент возбуждения в водителе ритма, в результате которого начинают сокращаться предсердия, и в желудочки попадает дополнительное количество крови. Затем предсердия расслабляются, а желудочки начинают сокращаться, выталкивая кровь в отводящие сосуды (легочную артерию, несущую кровь в легкие, и аорту, доставляющую кровь в остальные органы). Фаза сокращения желудочков с изгнанием из них крови называется систолой сердца. После периода изгнания желудочки расслабляются, и наступает фаза общего расслабления – диастола сердца.
С каждым сокращением сердца у взрослого человека (в состоянии покоя) в аорту и легочный ствол выбрасывается 50-70 мл крови, в минуту – 4-5 л. При большом физическом напряжении минутный объем может достигать 30-40 л.
Во время диастолы полости желудочков и предсердий вновь заполняются кровью, одновременно происходит восстановление энергетических ресурсов в клетках миокарда за счет сложных биохимических процессов, в том числе за счет синтеза аденозинтрифосфата. Затем цикл повторяется. Этот процесс фиксируется при измерении артериального давления – верхний предел, регистрируемый в систоле, называют систолическим, а нижний (в диастоле) – диастолическим давлением. Измерение артериального давления (АД) является одним из методов, позволяющим контролировать работу и функционирование сердечно-сосудистой системы.
Одним из первых, кто детально проанализировал показатели АД, был немецкий физиолог К. Людвиг. Он вводил канюлю в сонную артерию собаки и регистрировал АД с помощью ртутного манометра, с которым была соединена канюля. В манометр погружался поплавок, который соединялся с прибором, регистрирующим колебания различной амплитуды.
В настоящее время АД измеряют бескровным методом с помощью специального прибора – тонометра, что позволяет определить следующие показатели:
1. Минимальное, или диастолическое АД – это та наименьшая величина, которой достигает давление в плечевой артерии к концу диастолы. Минимальное давление зависит от степени проходимости или величины оттока крови через систему капилляров, частоты сердечных сокращений. У молодого здорового человека минимальное давление составляет – 80 мм рт.ст.
2. Максимальное, или систолическое АД – это давление, выражающее весь запас потенциальной и кинетической энергии, которым обладает движущаяся масса крови на данном участке сосудистого русла. В норме у здоровых людей максимальное давление составляет 120 мм рт.ст.
В медицинской практике для определения работы и состояния сердечно-сосудистой системы используют различные методы исследования сердечно-сосудистой системы, информативность, клиническая значимость и клиническая доступность которых весьма различны. В настоящее время ведущее место в клинической практике занимают такие методы как электрокардиография, эхокардиография, рентгенокардиография (более подробно о которых рассказано в разделе 2.1.2) и многие другие. Подобные исследования проводятся специалистами с помощью различных приборов в лечебных учреждениях.
Сердце – это мышечный насос, основная функция которого – сократительная – заключается в непрерывном круговом перемещении крови по всему организму. Кислород доставляется от легких к тканям, а углекислый газ, являющийся одним из “шлаков”, – к легким, где кровь снова обогащается кислородом. Кроме того, с кровью во все клетки организма доставляются питательные вещества, а из них уносятся другие “шлаки”, которые с помощью органов выделения (например почки) удаляются из организма, как зола из печки хорошим хозяином.
От сердца кровь движется по артериям, артериолам и капиллярам. Самая крупная артерия – аорта, она идет непосредственно от сердца (от левого желудочка), самые мелкие сосуды – капилляры, через стенки которых и происходит обмен веществ между кровью и тканями. Кровь, насыщенная углекислым газом и отходами обмена веществ, собирается в венулах и далее по венам, освобождаясь от шлаков в органах выделения, движется обратно к сердцу, которое выталкивает ее в легкие для освобождения от углекислого газа и обогащения кислородом. Обогащенная кислородом кровь из легких по легочным венам поступает в левое предсердие, перекачивается левым желудочком в аорту, и начинается новый цикл кругового перемещения крови.
Коронарные артерии и вены снабжают саму сердечную мышцу (миокард) кислородом и питательными веществами. Это питание для сердца, которое выполняет такую важную и большую работу.
Малый круг начинается в правом желудочке и заканчивается в левом предсердии. Он служит для питания сердца, обогащения крови кислородом. Большой круг (от левого желудочка до правого предсердия) отвечает за кровоснабжение всего тела, кроме легких.
Стенки кровеносных сосудов очень эластичны и способны растягиваться и сужаться в зависимости от давления крови в них. Мышечные элементы стенки кровеносных сосудов всегда находятся в определенном напряжении, которое называют тонусом. Тонус сосудов, а также сила и частота сердечных сокращений обеспечивают в кровяном русле давление, необходимое для доставки крови во все участки тела. Этот тонус, так же как интенсивность сердечной деятельности, поддерживается с помощью вегетативной нервной системы. В зависимости от потребностей организма парасимпатический отдел, где основным посредником (медиатором) является ацетилхолин, расширяет кровеносные сосуды и замедляет сокращения сердца, а симпатический (посредник – норадреналин) – наоборот, суживает сосуды и ускоряет работу сердца.
Тренировка сердца. Теперь попробуем разобраться, почему у нетренированного человека при незначительной физической нагрузке появляются признаки “кислородного голодания”: сердцебиение, одышка и другие. К примеру, во время бега, тяжелой физической работы потребность организма в кислороде возрастает примерно в 8 раз. А это означает, что сердце должно перекачивать в 8 раз больше крови, чем обычно.
Знаете ли вы, что.
Ученые подсчитали, что за сутки сердце расходует количество энергии, достаточное для поднятия груза в 900 кг на высоту 14 м (!)
У человека, ведущего малоподвижный образ жизни, учащение сердечных сокращений не приводит к увеличению кровоснабжения сердца, как это требуется организму. В этом случае мышца сердца и скелетные мышцы получают недостаточное количество кислорода, работают в условиях кислородного голодания, в результате накапливаются вредные продукты обмена веществ, что приводит к более быстрому износу сердечной мышцы. Нетренированное сердце со слабой сердечной мышцей не может долго работать с повышенной нагрузкой. Оно быстро устает, причем кровоснабжение сначала ненадолго усиливается, а затем ухудшается. Поэтому человек должен с детства заботиться о своем сердце и тренировать его.
Подробная информация о препаратах, применяемых при болезнях сердечно-сосудистой системы представлена в главе 3.5.
Когда нужно проверять сердце и сосуды
Когда есть симптомы. Основными симптомами сердечно-сосудистых заболеваний считаются одышка, головокружение, повышенная потливость и отёки. Если эти симптомы регулярны, то стоит обращаться к врачу.
Когда нужно принять решение насчет занятий спортом. Речь не о легкой зарядке по утрам, а о плавании, беге, серьезных силовых тренировках, то есть нагрузках средне-высокой интенсивности. То есть заниматься можно и без рекомендации врача, но перед подготовкой к марафону нужно посетить кардиолога. Особенно, если вы хотите заниматься спортом ради результатов.
Когда есть факторы риска. Среди основных факторов риска: диабет, курение, стрессы, малоподвижный образ жизни, высокий уровень холестерина, высокое давление, сердечно-сосудистые заболевания родственников. Обо всех этих факторах нужно обязательно рассказывать врачу.
Какие есть методы диагностики сердца
Пробы Мартине и Штанге. С этими тестами можно дома измерить пульс и понять, нужно ли идти к врачу для дальнейшей диагностики. Особенно, если выраженных симптомов нет, а понять состояние здоровья хочется.
Проба Мартине проводится следующим образом: пациент должен присесть 20 раз за 30 секунд. После замерить пульс и зафиксировать результат. Далее нужно сделать минутный перерыв и замерить пульс повторно. Нормальным результатом считается разница в 60-80% между показателями пульса в состоянии покоя и после приседаний.
Для пробы Штанге нужно сделать 2-3 глубоких вдоха-выдоха и задержать дыхание. Если удается не дышать больше 40 секунд, то, скорее всего, проблем нет. Если меньше 40, нужно идти к кардиологу.
Осмотр кардиолога. Диагностика сердца начинается в кабинете кардиолога. Врач спросит о симптомах, перенесенных инфекциях, применении лекарств, употреблении алкоголя и табака, психологическом напряжении и стрессах. Также он узнает семейный и личный анамнез, выяснит, нет ли хронических заболеваний.
Кардиолог оценивает цвет кожи, чтобы исключить анемию и другие нарушения функций сердца, проверяет пульс, чтобы оценить кровоток, измеряет артериальное давление и температуру тела. Также осматривает вены шеи, перкутирует грудную клетку и выслушивает сердце стетоскопом.
При необходимости кардиолог обращается к окулисту, чтобы тот осмотрел сосуды и нервные окончания сетчатки глаза. Это также позволяет определить склонность к сердечно-сосудистым заболеваниям.
Электрокардиография. Электрокардиограмма помогает проверить работу водителя ритма сердца, оценить проводимость электрических импульсов, частоту и ритм сердечных сокращений. Также ЭКГ может показать повреждение сердечной мышцы после инфаркта. Этот метод один из самых простых безболезненных — для него нужен только электрокардиограф, проводят его, как правило, быстро.
Лабораторные анализы. Комплексные программы анализов показывают риск развития атеросклероза, который в свою очередь, может привести к развитию нарушений сердечного ритма, стенокардии, инфаркту миокарда и внезапной остановке сердца. Программы исследований показаны как мужчинам, так и женщинам. Врачи рекомендуют сдавать такой анализ всем пациентам старше 20 лет не реже, чем раз в 5 лет. При наличии факторов риска и после 40 лет исследование может назначаться чаще.
Нагрузочные тесты. Если знать, как человек выдерживает физические нагрузки, можно понять, есть ли у него ишемическая болезнь сердца, насколько поражены сосуды, а также выявить другие признаки заболеваний, которые не проявляются в состоянии покоя.
Пациента подключают к электрокардиографу и/или тонометру, он выполняет разные виды физической нагрузки, чаще всего идет по беговой дорожке или крутит педали велотренажера. Если артериальное давление становится слишком высоким или критически изменяются сегменты на ЭКГ, процедуру прекращают.
Непрерывная амбулаторная регистрация ЭКГ. Такое исследование проводят, чтобы обнаружить кратковременные и непредсказуемые нарушения сердечного ритма. Пациенту надевают холтеровский монитор, который регистрирует ЭКГ в течение 24 часов. Данные передаются на компьютер врача. Также во время исследования пациент должен фиксировать все симптомы, связанные с работой сердца.
Рентгенография. Ее делают почти любому человеку с подозрением на болезни сердца. По рентгеновскому снимку грудной клетки оценивают размер и форму сердца, структуру сосудов в легких и грудной полости. Также по снимку можно оценить состояние легких, выявить избыточную жидкость — это может указывать на выраженную сердечную недостаточность.
Эхокардиография или УЗИ. В этом методе используется ультразвук — через специальный датчик, приложенный к телу, ультразвуковые волны распространяются в тканях, изменяют свои характеристики в зависимости от состояния внутренних органов и возвращаются к датчику, преобразуясь в электрический сигнал. Метод, как и предыдущий, дает информацию об анатомии сердца, позволяет выяснить причины шумов, оценить работу сердца.
Магнитно-резонансная томография. Этот метод позволяет получить точные изображения сердца с помощью магнитного поля. Плюсы исследования в его точности, минусы — в дороговизне, большом количестве времени на получение изображения, вероятных приступах клаустрофобии у пациентов, помещенных в большой электромагнит.
Радионуклидное исследование. Этот метод используют как альтернативу рентгенологическим исследованиям: используют радиоактивные индикаторы, но с вероятностью гораздо меньшего облучения. Индикаторы вводят в вену, и они, попадая в сердце, передают сигнал на экран компьютера.
С помощью этого метода ищут источники болей в груди неизвестного происхождения. Например, можно обнаружить, как именно сужение сосудов влияет на работу сердца.
Катетеризация сердца. В ходе такого исследования тонкий катетер с измерительным прибором на кончике вводят через артерию или вену. Его ведут до главных сосудов и сердечных камер. Катетеры позволяют измерять давление, исследовать сердечные клапаны и сосуды.

Учащенное сердцебиение – ощущение, что сердце бьется слишком часто или сильно стучит – повод обратиться к врачу.
Сердцебиение следует отличать от тахикардии. Тахикардия – это объективное увеличение частоты сердечных сокращений. Нормальный пульс у взрослого человека в состоянии покоя – 60-80 ударов в минуту. Если регистрируется более 90 ударов в минуту, то диагностируется тахикардия. Однако при этом пациент может не ощущать, что его сердцебиение – учащенное.
Распространенные причины учащенного сердцебиения
Даже здоровый человек может ощущать усиленное сердцебиение. В наибольшей степени это свойственно людям с повышенной нервной чувствительностью. Привести к учащенному сердцебиению могут:
- значительные физические усилия;
- быстрый подъём на высоту;
- физическая нагрузка в условиях жаркой и душной среды (недостаток кислорода приводит к усиленной работе сердца);
- резкое психическое напряжение (испуг, возбуждение и т.п.);
- употребление большого количества продуктов с высоким содержанием кофеина (кофе, чай, кока-кола);
- некоторые лекарственные препараты (в частности, средства от насморка);
- нарушения пищеварения (например, метеоризм, вследствие которого диафрагма оказывается несколько приподнятой).
Сильное сердцебиение может чувствоваться при высокой температуре (больные, испытывающие жар, часто ощущают сердцебиение).
Учащенное сердцебиение при повышенном давлении
Учащенное сердцебиение часто сопровождается повышенным артериальным давлением. В этом случае, чем чаще сокращается сердце, тем выше давление в артериях. Зависимость тут именно такая… Поэтому считать повышенное артериальное давление причиной усиленного сердцебиения неправильно. Другое дело, что повышение давление, сопровождающееся общим ухудшением самочувствия, может заставить заметить, как сильно стучит сердце.
Учащенное сердцебиение и повышение артериального давления могут вызываться одними и теми же причинами. В этом случае лечебные мероприятия, направленные на нормализацию давления, будут способствовать и нормализации сердцебиения.
Учащенное сердцебиение при пониженном давлении
Повышенная частота сердцебиения вполне возможна и при пониженном давлении. Резкое понижение давление может наблюдаться при шоковых состояниях (анафилактическом, травматическом, инфекционно-токсическом, психогенном и других разновидностях шока). Организм реагирует на это, ускоряя сокращение сердечной мышцы, чтобы восстановить давление. Подобный компенсационный характер усиленного сердцебиения имеет место и при большой кровопотере.
Учащенное сердцебиение при нормальном давлении
Однако усиленное сердцебиение может ощущаться и независимо от давления. Давление может быть и пониженным, и нормальным, а пациент жалуется на сердцебиение. Такое возможно при вегето-сосудистой дистонии, анемии, заболеваниях щитовидной железы и ряде других заболеваний. Не стоит пытаться определить, чем вы больны, и тем более начинать лечение только на основании сопоставления сердцебиения и давления. Во всех случаях, когда вас беспокоит повышенное сердцебиение, необходимо пройти обследование по назначению врача.
Когда сердцебиение – повод обратиться к врачу?
Учащенное сердцебиение является поводом обращения к врачу, если оно:
- слишком интенсивно;
- носит затяжной характер (не проходит в течение длительного времени);
- возникает при всё меньшем воздействии вышеуказанных факторов;
- возникает вне связи с вышеуказанными факторами;
- носит неровный характер (можно предполагать аритмию – нарушение ритма сердца).
В этих случаях учащенное сердцебиение может быть проявлением серьёзных нарушений и заболеваний, таких как:
-
; (низкое содержание гемоглобина и железа в крови);
- тетания (состояние, обусловленное недостатком кальция);
- эндокринными заболеваниями;
- сердечными патологиями.
Однако, как правило, в случае миокардита, других заболеваний сердца, а также гиперфункции щитовидной железы усиленное сердцебиение не бывает основной жалобой. При подобных заболеваниях, прежде всего, жалуются на боль в области сердца и одышку.
Оперативно надо реагировать, если на фоне усиленного сердцебиения наблюдаются головокружение, одышка, побледнение кожи, потливость. В этом случае следует вызвать скорую помощь.
Чем поможет врач при сильном сердцебиении?
С жалобой на сердцебиение следует обращаться к врачу–терапевту или врачу-кардиологу.
При жалобах пациента на усиленное сердцебиение в первую очередь необходимо установить его причину – имеет ли оно физиологическое или патологическое происхождение. Для этой цели могут быть назначены лабораторные и инструментальные исследования, в том числе ЭКГ, эхокардиография (УЗИ сердца), рентгенография сердца. После установления причины повышенного сердцебиения назначается курс лечения, направленный на устранение патологических факторов. Нормализация сердцебиения достигается с помощью лечения антиаритмическими препаратами. Подобные препараты не стоит принимать самостоятельно, их должен назначать врач в соответствии с состоянием Вашего организма, установленным на основании врачебного обследования. В противном случае результат лечения может быть отрицательным.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Лекция для врачей "Пациенты с функционально единственным желудочком сердца после операции Фонтена". Лекцию для врачей проводит детский кардиолог Frank Cetta, Jr., M.D. (США)
Дополнительный материал
Операция Фонтена: критерии выполнения, показания и противопоказания, факторы риска
Операция Фонтена применяется для паллиативного оперативного лечения цианотических пороков с 1971 г. Фундаментальная основа разработки этого хирургического вмешательства была заложена в начале 40-х гг. XX в.
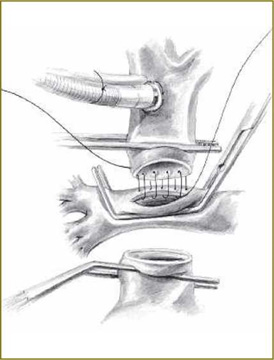
Рис. 1. Выполнение шва анастомоза между верхней полой веной и правой легочной артерией
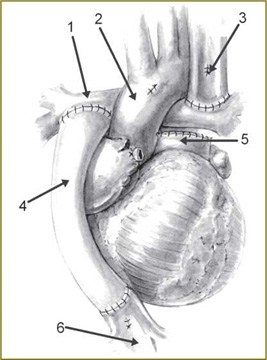
Рис. 2. Операция Фонтена, выполненная с экстракардиальным кондуитом; 1 — правая легочная артерия; 2 — аорта; 3 — верхняя полая вена; 4 — кондуит; 5 — культя легочного ствола; 6 — нижняя полая вена
Принципы кровообращения Фонтена. Чтобы представить кровообращение Фонтена, нужно исключить из нормальной циркуляции правый желудочек (в случае исправленной трикуспидальной атрезии), который в норме нагнетает кровь в легкие. Уникальность операции в том, что создаются гемодинамические условия эффективного функционирования легочного круга кровообращения в присутствии исправленного врожденного анатомического дефекта.
Энергия для продвижения крови в легкие при кровообращении Фонтена — это прежде всего результат насосной функции левого желудочка и сокращения правого предсердия. Кровь, получив от желудочка толчок, проходя по системным сосудам, возвращается в правое предсердие и течет в легкие. Раньше считалось, что для успешного результата операции Фонтена необходима достаточно разработанная камера правого предсердия, которая в основном встречается у сравнительно взрослых больных. В самом деле, длительная перегрузка этой камеры приводит к увеличению ее емкости, гипертрофии стенок и, как показывает опыт, в таком случае правое предсердие успешно выполняет функцию правого желудочка. Однако расширение предсердия способствует развитию аритмий и тромбозов с последующей эмболией.
Известно, что сопротивление сосуда замедляет и в конечном счете останавливает ток жидкости, вот почему для успешного результата операции нужно учитывать гемодинамические характеристики пациента. Например, если легочные сосуды толстостенные, с узким просветом, они окажут значительное сопротивление легочному кровотоку, который будет не осуществим без дополнительной силы.
Условия эффективного осуществления операции Фонтена. Существует несколько вариантов критериев операции Фонтена. Наиболее используемыми являются критерии С. van Doorn и M.R. de Leval, впоследствии уточненные [10]:
1. Минимальный возраст —
Минимальный возраст — менее 4 лет. Наименьший и оптимальный возраст для выполнения операции Фонтена неизвестен
2. Синусовый ритм
Желателен синусовый ритм
3. Нормальный дренаж полых вен
Желателен нормальный дренаж полых вен
4. Правое предсердие нормального объема
Маленькое правое предсердие — противопоказание для операции латерального тоннеля Фонтена
5. Среднее давление легочной артерии — менее 15 мм рт. ст.
Среднее давление легочной артерии — менее 15 мм рт. ст.
6. Легочное альвеолярное сопротивление — менее 4 ед./м 2
Легочное альвеолярное сопротивление — менее 4 ед./м 2
7. Отношение диаметров легочной артерии и аорты — более 0,75
Адекватные размеры легочного сосудистого русла, может быть полезным применение индексов МcСoon и Nacato
8. Нормальная вентрикулярная функция (фракция выброса более 0,6)
Сохраненные вентрикулярные систолическая и диастолическая функции
9. Компетентный левый атриовентрикулярный клапан
Компетентный левый атриовентрикулярный клапан
10. Отсутствие нарушающих эффектов предыдущих шунтов
Отсутствие нарушающих эффектов предыдущих шунтов
Распространены также критерии А. А. Choussаt (1977), хотя они мало отличаются от предыдущих [9]:
1) возрастные границы — более 4 и менее 15 лет;
2) нормальный синусовый ритм;
3) нормальный венозный возврат;
4) нормальный объем правого предсердия;
5) среднее давление легочной артерии — менее 15 мм рт. ст.;
6) легочное артериолярное сопротивление — менее 4 ед. Вуда на 1 м 2 площади поверхности тела;
7) соотношение диаметров легочной артерии и аорты — более 0,75;
8) фракция выброса левого желудочка — более 0,60;
9) компетентный митральный клапан;
10) отсутствие искажения легочных артерий.
Показания и противопоказания для операции Фонтена
Изначально эта операция была предложена для использования в случае отсутствия правого предсердно-желудочкового соединения, в настоящее время применяется в связи с расширением показаний для оперативного лечения многих сложных сердечных мальформаций с только одним хорошо развитым желудочком. Такие пороки включают правую или левую атриовентрикулярную клапанную атрезию, двуприточный желудочек, легочную атрезию с интактной вентрикулярной перегородкой, гипопластический правый или левый желудочек с дефектами межжелудочковой перегородки, с наличием или без вышерасположенного атриовентрикулярного клапана, отдельные случаи двойного отхождения магистральных сосудов от одного желудочка.
Выполнение операции Фонтена имеет только несколько абсолютных противопоказаний:
легочное сосудистое сопротивление — более 4 ед. Вуда на 1 м 2 ;
тяжелая гипоплазия легочных артерий;
тяжелая диастолическая дисфункция левого желудочка.
Возраст, при котором выполняется операция, значительно снизился — в некоторых клинических центрах эта операция выполняется в возрасте 2 лет и даже раньше у пациентов с подходящей анатомией и физиологией. Преимущество выполнения операции Фонтена в раннем возрасте — это повышение оксигенации, что позволяет улучшить соматический рост и исходы неврологического развития. Операция также снижает объемную нагрузку на единственный желудочек.
Считается, что операция должна выполняться после того, как ребенок начинает ходить или, по меньшей мере, ползать, с целью использования влияния мышечного сокращения на венозный возврат. Наличие дооперационного синусового ритма не является обязательным условием для успешного исхода операции, однако необходимо обеспечение темпа в непосредственном послеоперационном периоде. Аномальный венозный возврат не является абсолютным противопоказанием для выполнения операции, он считается совместимым с кровообращением Фонтена. Оценка вентрикулярной функции является трудной процедурой по причине неоднородной геометрии многих единственных желудочков. Магнитно-резонансное изображение позволяет осуществить точное измерение вентрикулярных объемов выброса и фракций регургитации, но до сих пор не ясно, имеется ли польза этих объемных определений как предсказательных факторов исхода после операции Фонтена.
Наличие регургитации атриовентрикулярных клапанов может быть следствием перегрузки объемом единственного желудочка, если пациент имеет системно-легочной шунт; регургитация может улучшиться, когда нагрузка объемом будет удалена.
В исследовании S. Ovrutski с соавт. [15] конечно-диастолическое системное вентрикулярное давление (КДСВД) более 10 мм рт. ст. и среднее давление в легочной артерии (СДЛА) выше 15 мм рт. ст. являются факторами риска. Однако авторы считают, что КДСВД, равное 12 мм рт. ст., и СДЛА, равное 17 мм рт. ст., являются приемлемыми показателями для выполнения операции Фонтена при адекватной функции желудочков.
Типы операции. Безусловно, целесообразность, тип операции и время ее выполнения должны определяться для каждого случая индивидуально, с учетом тех фактов,что двух одинаковых сердец и анатомии проводящей системы не бывает и каждый пациент имеет уникальные гемодинамические показатели, возможности адаптации к патологии и резервные силы перенести операцию.
1) возможность избежания высоких системных давлений;
2) антеградный, пульсирующий кровоток, направляющийся к легочным артериям, инициирует потенциальный рост легочных артерий;
3) сниженный риск долгосрочных осложнений физиологии кровообращения Фонтена — непереносимости физических упражнений, предсердных аритмий и белково-дефицитной энтеропатии [16—18].
Диагноз трикуспидальной атрезии (как и митральной атрезии, и синдрома гипоплазии левых отделов сердца) является однозначным показанием к операции кавапульмонального анастомоза, причем анамнез выполнения предшествующих операций ассоциируется с более высокими показателями осложнений. Даже выполнение модификаций операции Фонтена с созданием полного кавапульмонального анастомоза после операций верхнего кавапульмонального анастомоза (геми-Фонтена и двунаправленного шунта Гленна) может увеличить частоту таких проблем, как аритмии, тромбоэмболии, плевральная транссудация, белково-дефицитная энтеропатия и обструктивный бронхит, центральные и периферические неврологические осложнения.
Yueh-Tze Lan с соавт. [19] сообщили о лучших отдаленных результатах у пациентов с единственным желудочком при наличии двойного входа (двуприточным желудочком), чем в случае трикуспидальной атрезии с транспозицией магистральных сосудов. Поздние аритмии и необходимость в пейсмейкере были выявлены как независимые факторы риска смерти. Обструкция системного выходного отдела, когда она распознается и исправляется рано, не имеет влияния на долгосрочные показатели выживаемости. Защита сосудистого русла натурально встречающимся легочным или подлегочным стенозом, а также выполненная посредством бандирования легочной артерии, ассоциировалась с лучшей выживаемостью.
Анатомическим диагнозом, для которого в литературе указан наилучший естественный (без хирургического вмешательства — операции Фонтена или альтернативного вмешательства — операции разделения [рис. 3]) исход, является единственный желудочек с двойным входом (double-inlet single ventricle), другими словами, двуприточный. Очевидно, что это должно учитываться перед направлением взрослого пациента на операцию Фонтена, для которой установлена в 65—85% случаев 10-летняя выживаемость, а риск послеоперационной смертности может достигать 30% и более.
Для клинически тяжелой аномалии Эбштейна вариантом операции одножелудочковой коррекции (как и для асимметричного атриовентрикулярного клапана) служит полуторажелудочковая коррекция. При этой патологии считается, что главными преимуществами включения гипоплазированного (легочного) желудочка для частичной поддержки легочного кровообращения являются:
1) возможность увеличить сердечный выброс;
2) адаптация к физическим упражнениям;
3) поддержание пульсирующего потока в легочной циркуляции;
4) гибкость в ответ на повышенное легочное сопротивление;
5) циркуляция при низких уровнях давления в системе нижней полой вены;
6) возможность гипоплазированного комплекса правых отделов сердца адекватно справляться со сниженной преднагрузкой
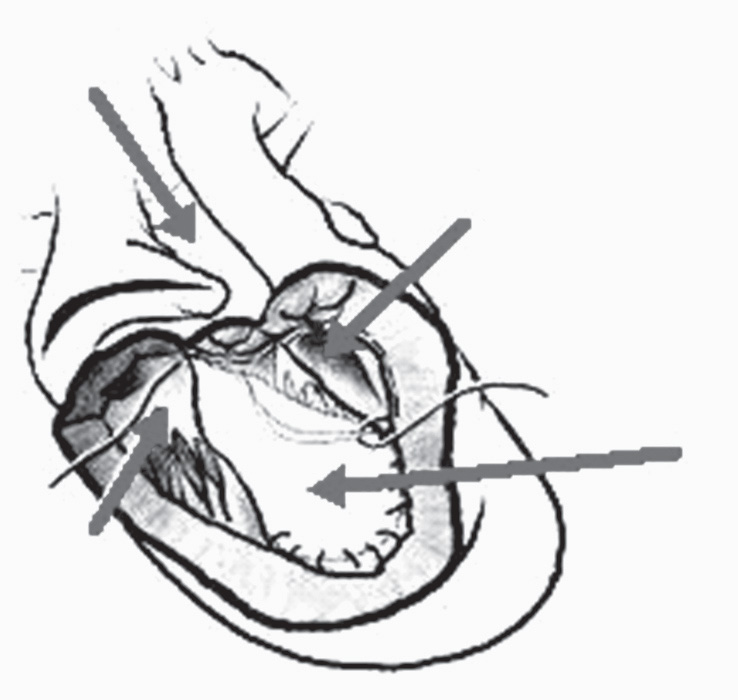
Рис. 3. Операция разделения (septation procedure) [20, 21]: 1 — легочный ствол; 2 — бульбовентрикулярное отверстие; 3 — трикуспидальный клапан; 4 — заплата
Экстракардиальный, внесердечный кондуит является в плане показаний гибкой операцией и может выполняться практически при всех анатомических ситуациях. Они включают случаи, при которых другие подходы могут быть трудными (например, у пациентов с синдромом гетеротаксии и аномалиями системного и легочного венозных дренажей).
Заключение. C момента разработки операции Фонтена показания к ее выполнению расширились в связи с созданием новых модификаций и изучением послеоперационных эффектов. Идеальная операция Фонтена еще не создана, хотя близкой к таковой является модификация C. Marcelletti. Нет однозначного мнения, с учетом индивидуальных гемодинамических показателей пациента и вариаций операций, является ли целесообразным выполнение фенестрации у больных, переносящих операцию Фонтена экстракардиальным кондуитом. Судя по литературе, предпочтительнее как можно более раннее вмешательство.
Анализ литературных данных позволяет говорить о перспективности дальнейшей разработки операции разделения единственного желудочка, а также указывает пути усовершенствования и других операций.
Литература
1. Бокерия Л.А., Подзолков В.П., Глянцев С.П., Кокшенев И.В. Операция кавапульмонального анастомоза. Часть 2. От воплощения к ее совершенствованию. Детские болезни сердца и сосудов 2005; 5: 7—13.
2. Baum C.V. Pediatric cardiac surgery: historical appreciation. Pediatric Anesthesia 2006 May: 1—12.
3. Bjork V.G. Fifty years of cardiac and pulmonary surgery. Scand J Thoracic Surgery Supplement 1998; 8: 142—149.
4. Galankin N.K. Cavapulmonary anastomosis. M: Medyt- sina; 1968; 350 p.
5. Vishnevsky A.A., Galankin N.K., Krymski L.D. Tetralogy of Fallot. M: Medytsina; 1969: 225 p.
6. Keirle A., Helmsworth J.A., Kaplan S., Ogden A. Experi¬ence with fnastomosis of superior vena cava to pulmonary artery glenn procedure. Circulation 1963 April; 24: 753—760.
7. Kirklin’s J., Barrat-B’s. Cardiac surgery. Wiley & Sons; 2005; 2583 p.
9. Wilkinson J.L. The Fontan simulation. Results, late Follow-up and management. Heart Views 2004; 4(4): 73—78.
10. Van Doorn C.A., de Leval M.R. The lateral tunnel Fontan. Oper Tech in Thorac and Cardiovasc Surg 2006; 11(2): 105—122.
11. Bradley S.M. Extracardiac Fontan procedure. Oper Tech in Thorac and Cardiovasc Surg 2006; 3(5): 123—140.
12. De Leval M.R. The Fontan circulation: a challenge to Wil-liam Harvey? Nature Clinical Practice Cardiovascular Med-icine 2005; 2: 202—208.
14. Uemura H, Yagihara T., Kawashima Y, Yamamoto F., Nishigaki K, Matsuki O, Okada K, Kamiya T., Ander¬son R.H. What factors affect ventricular performance after a Fontan-type operation? J Thorac Cardiovasc Surg 1995; 110(2): 405—415.
15. Ovrutski S., Alexi-Meskishvili, Ewert P., Nurnberg J.-H., Hetzer R., Lange P.E. Early and medium-term results after modified Fontan operation in adults. Eur J Cardiothorac Surg 2003; 23: 311—316.
16. Cohen M.S., Spray T.S. Surgical management of unbal-anced atrioventricular canal defect. Semin Thorac Cardiovasc Surg Pediatr Card Surg Ann 2007; 8: 135—144.
17. Corno A.F., Chassot P.G., Payot M., Sekarski N., Tozzi P., von Segesser L.K. Ebstein’s anomaly: one and a half ven-tricular repair. Swiss Med Wkly 2002; 132: 485—488.
18. Mitchell M.E., Litwin S.B., Tweddell J.S. Complex atrioven-tricular canal. Semin Thorac Cardiovasc Surg Pediatr Card Surg Ann 2007; 10: 32—41.
19. Yueh-Tze Lan, Ruey-Kang Chang, Hillel Laks, MD. Out¬come of patients with double-inlet left ventricle or tricuspid atresia with transposed great arteries. J Am Coll Cardiol 2004; 43: 113—119.
20. CTS files. Cardiac Surgery files; 2007.
22. Stulak J.M., Dearani J.A., Danielson G.K. Surgical man-agement of Ebstein’s anomaly. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu 2007; 10: 105—111.
23. Leonard H., Derrick G., O’Sullivan J., Wren C. Natural and unnatural history of pulmonary atresia. Heart 2000; 84(5): 499—503.
24. Mair D.D., Puga F.J., Danielson G.K. The Fontan pro¬cedure for tricuspid atresia: early and late results of a 25-year experience with 216 patients. J Am Coll Cardiol 2001; 37(3): 933—939.
25. Подзолков В.П., Чиаурели М.Р., Зеленикин М.М и др. Непосредственные и среднеотдаленные результаты операции Фонтена в модификации экстракардиального кондуита. Грудная и сердечно-сосудистая хирургия 2005; 4: 10—13.
Читайте также:

