Как сделать отпечаток ноги для проверки на плоскостопие
Добавил пользователь Евгений Кузнецов Обновлено: 05.10.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Плоскостопие: причины появления, симптомы, диагностика и способы лечения.
Определение
Стопа человека состоит из 26 костей, которые соединены мышцами и сухожилиями. Она представляет собой прекрасный амортизатор, предохраняющий от чрезмерных ударных нагрузок во время ходьбы, бега и прыжков.
Плоскостопие – это ортопедическое заболевание, для которого характерно изменение формы сводов стопы, сопровождающееся потерей ее амортизирующей функции. Такая стопа не в состоянии полноценно пружинить, сглаживая ударную нагрузку, она соприкасается с поверхностью всей плоскостью, что вызывает болевые ощущения и микросотрясения голеностопа.
Причины появления плоскостопия
Все дети рождаются с плоскими стопами. В процессе роста за счет работы мышц и связок формируются своды (вогнутости). Однако для их полноценного развития важно, чтобы ребенок имел возможность ходить босиком по различным поверхностям – только гладкий пол не дает необходимой нагрузки на стопы. Врачи-ортопеды отмечают увеличение количества детей с приобретенным плоскостопием, особенно в больших городах.
Следующая причина – наследственная слабость мышц и связочного аппарата ступни и голени, при которой риск развития плоскостопия растет при увеличении массы тела, ношении обуви на высоком каблуке, сидячем образе жизни (недостаточной физической нагрузке). К группе риска относятся люди, чья профессия требует долго пребывания в стоячем положении – парикмахеры, продавцы и т.д.
Плоскостопие может стать следствием травмы лодыжки, костей предплюсны или пяточной кости, а также мышц и связок, укрепляющих свод стопы.
Плоскостопие возникает как осложнение полиомиелита, когда происходит паралич мышц подошвы и голени.
Классификация заболевания
У детей различают:
- Физиологические формы плоскостопия – пяточно-вальгусные деформации у новорожденных и мобильная плоская стопа у детей. Лечение не требуется.
- Патологические формы плоскостопия - врожденное вертикальное положение таранной кости, тарзальные коалиции, вальгусно-приведенная стопа, нейрогенные деформации стопы и гипермобильные плоские стопы с укорочением ахиллова сухожилия. При данных патологиях рекомендуется оперативное лечение.
- Поперечное плоскостопие, характеризующееся снижением или полной утратой поперечного свода стопы.
- Продольное плоскостопие, для которого характерно снижение или полная утрата продольного свода стопы.
- Комбинированное плоскостопие, когда выявляется сочетанное уплощение обоих сводов стопы.
Врачи подразделяют плоскостопие на фиксированное и нефиксированное:
- при фиксированном плоскостопии уплощенность сводов стопы сохраняется даже без нагрузки;
- при нефиксированном плоскостопии своды стопы восстанавливаются, как только прекращается нагрузка на стопу.
Отличить можно только случаи врожденного плоскостопия – у таких детей подошва, как правило, выпуклая, а верхняя (тыльная) часть стопы неестественно вогнутая. Оказавшись в вертикальном положении, такой малыш опирается на пятку.
В возрасте 7-8 лет ребенок с плоскостопием может начать жаловаться на боль в ногах, усиливающуюся к вечеру, после продолжительной ходьбы ноги иногда отекают. У детей с плоскостопием обувь снашивается с внутренней стороны, что также может навести родителей на мысль о заболевании.
У взрослых плоскостопие длительное время может протекать бессимптомно, поэтому человек долго не обращается за медицинской помощью. При детальном опросе пациент жалуется на дискомфорт в области стоп, быструю утомляемость при ходьбе. Со временем при длительной ходьбе или долгом стоянии боль распространяется на голени, но проходит после отдыха. В последующем болезненность появляется при меньших нагрузках и может частично сохраняться даже после отдыха. В некоторых случаях отмечается нарушение походки, прихрамывание.
Кроме того, возникают трудности при подборе обуви – приходится брать обувь на полразмера или размер больше, чем ранее.
При длительно существующем нескорректированном плоскостопии развивается деформация пальцев стопы – они наползают друг на друга, в результате формируются натоптыши, мозоли, вросшие ногти.
Диагностика плоскостопия
Основной принцип диагностики и оценки плоскостопия у детей – дифференциация патологических форм плоскостопия и физиологических. Большинство детей попадают на прием детского травматолога-ортопеда с так называемой мобильной плоской стопой – состоянием, которое не требует лечения. Мобильное плоскостопие считается вариантом нормы, не приводит к патологическим изменениям и имеет тенденцию к спонтанному улучшению по мере роста ребенка. Патологические варианты плоской стопы у детей характеризуются той или иной степенью ограничения подвижности в суставах стопы, вторичными изменениями и, как правило, требуют хирургического лечения.
Инструментальная диагностика подразумевает рентгенографию стоп в трех проекциях. На основании анализа рентгенограммы врач определяет степень плоскостопия, оценивает возможные осложнений в виде остеоартрита (изнашивания суставного хряща) и различных деформаций.
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Лабораторная диагностика не применяется для установления диагноза; проводится лишь в рамках предоперационного обследования.
К каким врачам обращаться
Обследованием и лечением пациентов с плоскостопием занимаются травматологи-ортопеды.
Лечение плоскостопия
Мобильное безболезненное плоскостопие у детей – это доброкачественное состояние, являющееся нормальным типом развития детской стопы, не требующее лечения и ношения ортопедической обуви.
Второй вариант физиологической формы плоскостопия - пяточно-вальгусная стопа. Такое плоскостопие обычно проходит самостоятельно без какого-либо лечения и только в редких случаях требует гипсовой коррекции.
Патологические формы плоскостопия у детей, как правило, лечатся с помощью хирургических операций.
У взрослых в большинстве случаев применяют консервативную терапию плоскостопия, включающую ношение индивидуальных ортопедических стелек и/или ортопедической обуви, лечебную физкультуру, массаж и физиотерапию.
Используется кинезиотейпирование – наложение на кожу эластичных лент с целью снятия болезненности и отеков, а также укрепления мышц и связок стопы.
При обострении заболевания назначают нестероидные противовоспалительные средства в форме таблеток и мазей. Кроме того, рекомендуется ограничить длительную ходьбу, стояние, подъем тяжестей. При недостаточной эффективности консервативного лечения может потребоваться операция.
Реабилитация в послеоперационном периоде заключается в ношении ортопедической обуви с разгрузкой переднего отдела стопы, использовании специального бинтования, выполнении упражнений для увеличения объема движений в прооперированном суставе. Через 2 месяца после операции пациенту разрешается ходить в мягкой обуви при условии ношения разгружающих ортопедических стелек.
Самое частое осложнение плоскостопия, с которым пациенты обращаются к врачу, — миофасциальный болевой синдром. Боль возникает из-за воспаления мышц стопы и их оболочек, чрезмерно растянутых на уплощенном костном каркасе стопы. Неестественная установка плоской стопы и ее недостаточная амортизирующая способность приводят к повышенной ударной нагрузке во время ходьбы и хронической травматизации.
В результате многолетних перегрузок суставов уплощенной стопы может развиться остеоартрит, который характеризуется преждевременным истончением суставного хряща и нарушением его подвижности.
К осложнениям плоскостопия можно отнести упорную боль в коленях, бедрах, спине; косолапость, деформацию пальцев ног и коленных суставов, непропорциональное развитие мышц ног и голени.
Профилактика плоскостопия
Профилактика детского плоскостопия заключается в регулярных посещениях врача-ортопеда и выполнении данных им указаний.
Взрослым рекомендуется нормализовать массу тела, избегать статических перегрузок, носить удобную обувь, соблюдать режим достаточной физической активности, укреплять мышцы стоп и голеней.
- Клинические рекомендации: Плоско-вальгусная деформация стопы. Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР). 2016.
- Клинические рекомендации. Лечение детей с плано-вальгусными деформациями стоп. Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР). 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диагностика плоскостопия проводится врачом ортопедом на основании данных ортопедического осмотра, измерений стопы, жалоб пациента, анамнеза заболевания, дополнительных инструментальных методов исследования, таких как:

Подометрия, или метод Фридлянда
Рентгенография (методика Богданова)
Диагностика плоскостопия позволяет определить степень патологии суставов стоп, уровень изменения структуры и нарушения функций стопы и опорно-двигательного аппарата.
Жалобы пациента, указывающие на наличие плоскостопия:
- ноги быстро устают после подвижной работы, которая требует постоянного движения, либо во время статичной работы, в ходе которой приходится стоять практически неподвижно в течение длительного времени;
- к вечеру появляются неприятные ощущения в ногах: усталость, отечность, боль и чувство тяжести;
- на старой обуви заметно, как каблуки стоптаны с внутренней стороны;
- нога словно увеличилась в размере: привычная обувь становится тесной, и приходится покупать новую, практически на размер больше;
- боли из стопы распространяются выше вплоть до колена, иногда сочетаются с болями в пояснице.
При наличии поперечного плоскостопия обнаруживаются следующие изменения стоп:
Плантография позволяет оценить состояние опорной поверхности стопы, а также определить степень уплощения продольного и поперечного сводов. При этом не учитывается деформация стоп в сагиттальной и фронтальной плоскостях, поэтому плантография не используется как самостоятельный метод диагностики плоскостопия, а применяется совместно с осмотром врача ортопеда и при необходимости дополняется другими методами диагностики.

На сегодняшний день плантография является наиболее распространённым методом количественной оценки сводчатости стоп.
В нашем центре плантография производится на немецком плантографе фирмы Pedag. По снимкам стоп врач ортопед определяет распределение нагрузки на ноги, сводчатое строение стоп, степень продольного и поперечного плоскостопия, наличие деформаций.
Подометрия. Подометрический метод Фридлянда заключается в вычислении подометрического индекса. Для этого нужно измерить длину и высоту стопы (т.е. расстояние от подошвы стопы до верхнего края ладьевидной кости). Затем умножаем высоту стопы на 100 и делим на длину стопы. Нормой считается результат в пределах 29-31. Если полученное число находится в промежутке 27-29, то уже можно говорить о наличии плоскостопия. Если же подометрический индекс получился менее 25, то это говорит о выраженном плоскостопии.
Рентгенография стопы. Делаются рентген-снимки обеих стоп в прямой и боковой проекции под нагрузкой, пациент при этом стоит. По снимкам определяется наличие деформации костно-суставного аппарата стопы, измеряются угловые соотношения костных структур и определяется наличие и степень плоскостопия.
Методика рентгенологического исследования стоп при продольном плоскостопии
Продольное плоскостопие определяется по рентгенограмме стопы в боковой проекции с нагрузкой.
На выполненном снимке определяют угол и высоту продольного свода стопы:

Угол продольного свода образован линиями соединяющими: нижний край ладьевидно-клиновидного сустава, вершину подошвенной поверхности пяточного бугра, головку 1 плюсневой кости. В норме этот угол равен 125°-130°.
Высота продольного свода - это перпендикуляр, опущенный из вершины угла на основание, в норме он равен 39 мм.
Рентгенография стопы при поперечном плоскостопии
Поперечное плоскостопие определяется на рентгенограмме стопы в прямой проекции с нагрузкой. Исследуемый стоит стопой на кассете, опираясь рукой на стул.
В поперечном своде определяют:
Угол между осью 1 пальца и осью 1 плюсневой кости. В норме он не более 15°.
Угол между 1 и 2 плюсневыми костями. Для его определения проводят оси через середину диафизов 1 и 2 плюсневых костей. В норме он не более 10°.

– И как же проводится лечение?
– Как давно применяется подобный метод лечения?
– Подоскопия – метод, известный еще с шестидесятых годов. Только раньше вместо стелек изготавливалась индивидуальная ортопедическая обувь, что, конечно же, не так удобно. В современном виде подоскопия появилась в Европе примерно лет двадцать назад, а с 2006 года стала применяться и в России.
– Практически у любого заболевания есть основная группа риска. Существует ли подобное в подологии, и какие симптомы должны привести пациента к врачу-подологу?
К сожалению, многие пациенты, почувствовав облегчение на данном этапе, запускают лечение, забывая, что сама по себе стелька не панацея, и боль может со временем вернуться. Чтобы этого избежать, необходимо выполнять комплекс специальных упражнений, формируя связочно-мышечный каркас стопы и тренируя стопу в целом.
– А как же быть с маленькими пациентами?
Что с ним надо заниматься, ходить босиком по травке, по гальке, по камушкам. И даже дома стоит носить определенную обувь и, конечно, наблюдаться у специалиста. Ведь у детей индивидуальную стельку надо периодически менять в связи с ростом стопы. Таким образом, основа эффективности подологии, как и многих других медицинских направлений, – в точном исполнении предписаний врача.
Записаться на диагностику стопы можно по телефону: 600-77-77 или заполнив форму на сайте.
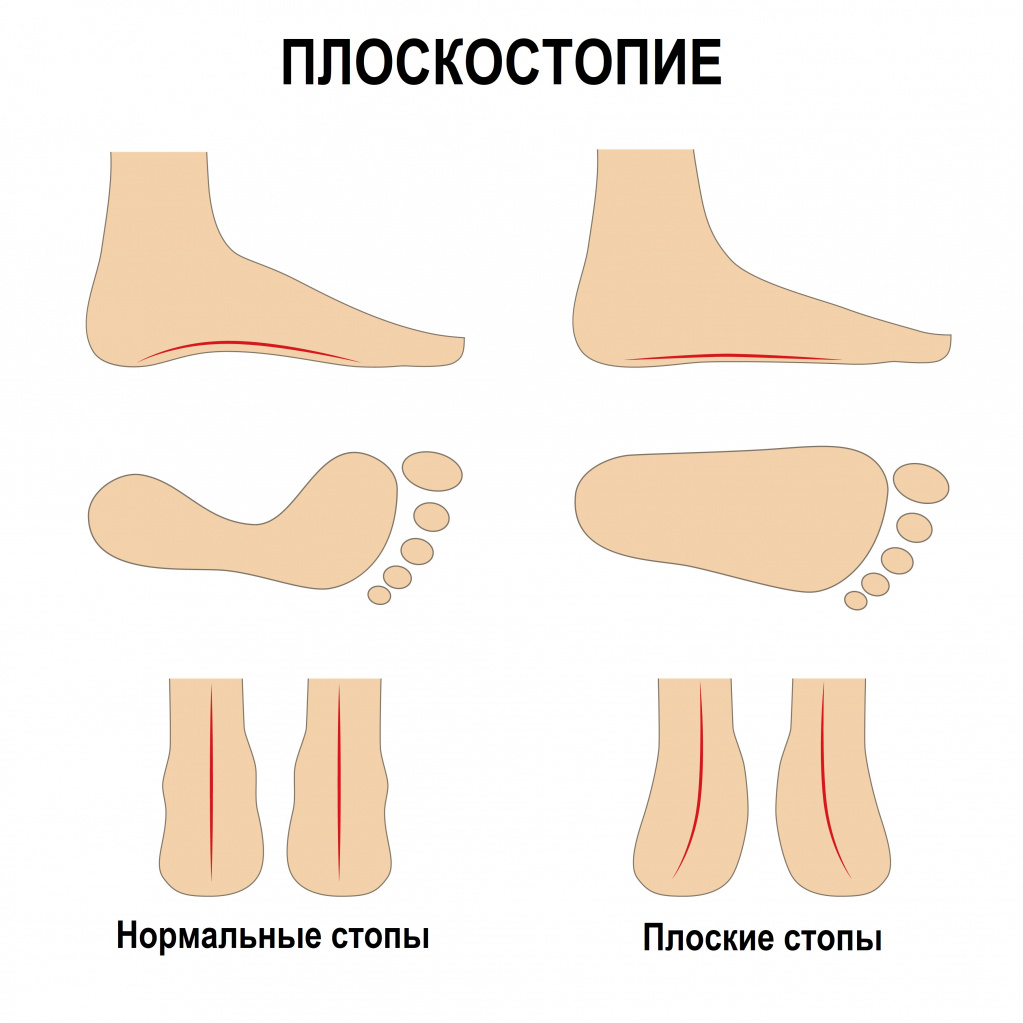
Раньше плоскоcтопие среди школьников определялось всего за 1 минуту. Врачи просто заставляли нас мазать ноги зеленкой и делать отпечаток стоп на бумаге. Говоря на языке медицины, мы делали платнографию. Чтобы распознать у себя плоскостопие, можно поступить подобным способом. Намажьте стопы самым жирным кремом и наступите на лист белой бумаги – отпечаток расскажет вам о наличии болезни.
Плоскостопие диагностируют в тех случаях, если выемка на внутренней стороне оказывается меньше половины всей ширины стопы.
Верные признаки плоскостопия:
- у вас отекают стопы;
- у вас болят стопы после ходьбы и продолжительного пребывания в положении стоя;
- набойки на вашей обуви стоптаны неравномерно;
- вы часто чувствуете боли в стопах и выше по ноге.
Профилактика и лечение после выявления
Гимнастика
Самые эффективные упражнения – хождение на цыпочках, сгибание и разгибание пальцев, вытягивание носков. Также очень полезны прогулки по неровной поверхности – подойдут и массажный коврик, и газон, и даже обычные земляные дороги.
Массаж
Растирайте стопы по направлению от пальцев к пятке, тщательно массируйте ее жесткими нажатиями больших пальцев. Будет полезно уделить внимание массажу пальцев ног и щиколотки.
Чем грозит плоскостопие:
- отклонением большого пальца (косточкой на стопе);
- появлением пяточной шпоры;
- врастанием ногтя;
- натоптышами на стопах.
Физиотерапия
В тех случаях, когда плоскотопие приводит к болям и дискомфорту пациента, врач может назначить лечение электрофорезом, магнитотерапией, импульстерапией или термотерапией. Выбор лечения зависит от характера заболевания.
Приспособления для коррекции
Корректирующие стельки свободно продаются в аптеках, однако правильные модели может подобрать только врач. Цена стелек начинается с 300 рублей и может достигать 3000 рублей. Иногда вместо стелек пациенту могут быть прописаны супинаторы. Их стоимость колеблется от 400 до 2000 рублей.
Если плоскостопие привело к отклонению большого пальца или появлению натоптышей, могут использоваться силиконовые вкладыши или удобные ночные шины.
Хирургическое вмешательство
Оно назначается только в тех случаях, когда консервативные методы исправления стоп не приносят должного результата.
Читайте также:

