Как сделать кровь прозрачной
Обновлено: 07.07.2024
Иногда онкологическим больным требуется переливание крови. Если врач сказал, что планирует назначить гемотрансфузию, у пациента обычно возникает масса вопросов. Для чего нужна процедура? Случилось что-то страшное? Насколько безопасно переливание крови — можно ли заразиться от донора ВИЧ и другими опасными инфекциями? Как организм отреагирует на чужую кровь? Не возникнут ли осложнения? Можно ли отказаться от гемотрансфузии или заменить её на что-то другое? [1,2]
Ниже вы найдете ответы на многие вопросы.
Что нужно знать о крови?
Врачи и ученые часто называют кровь внутренней средой организма. Она омывает все органы. Кровь выполняет много важных функций: переносит кислород, питательные вещества и гормоны, удаляет отработанные продукты обмена веществ, обеспечивает иммунную защиту, помогает регулировать температуру тела.
Кровь состоит из двух основных частей:
- Жидкая часть — плазма. Представляет собой раствор солей, ионов, белков и других веществ.
- Клетки крови. Эритроциты (красные кровяные тельца) содержат гемоглобин и обеспечивают транспорт кислорода. Лейкоциты (белые кровяные тельца) обеспечивают неспецифическую и иммунную защиту. Тромбоциты (кровяные пластинки) образуют тромб, когда нужно остановить кровотечение. [1,3,4]
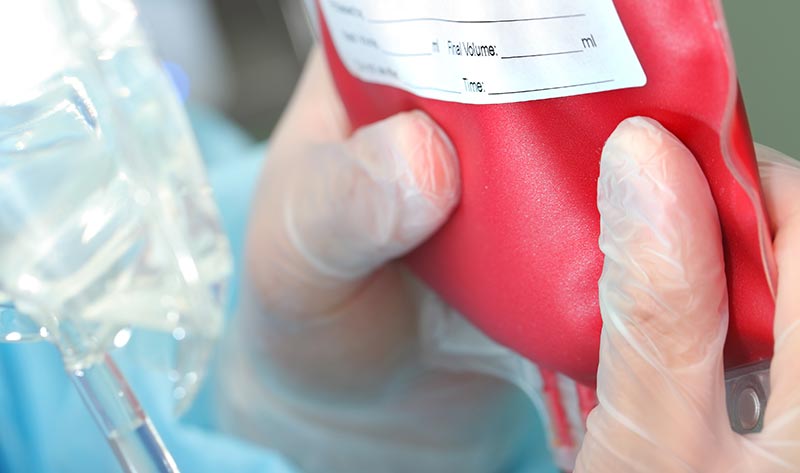
В каких случаях онкологические больные нуждаются в переливании крови?
Состояния, требующие гемотрансфузии, могут быть вызваны самой злокачественной опухолью или побочными эффектами противоопухолевого лечения.
Некоторые виды рака, особенно опухоли желудочно-кишечного тракта, опухоли женской половой сферы (влагалища, шейки матки, матки), способны вызывать внутренние кровотечения.
При длительном течении онкологического заболевания в организме возникают различные нарушения, которые вызывают так называемую анемию хронического заболевания.
Некоторые злокачественные опухоли поражают красный костный мозг (главный орган кроветворения), или органы, которые необходимы для поддержания нормального количества кровяных клеток (селезенка, почки). При таких формах рака также может потребоваться переливание крови.
Гемотрансфузия донорской крови нужна пациентам после сложных операций, которые сопровождаются большой кровопотерей.
Химиопрепараты и лучевая терапия действуют не только на опухолевые, но и на другие быстро делящиеся клетки в организме. Иногда они наносят достаточно большой урон красному костному мозгу. В нем нарушается выработка кровяных телец, это грозит анемией, кровотечениями, тяжелыми инфекциями на фоне снижения иммунитета. Переливание крови помогает нормализовать состояние пациента и предотвратить осложнения. 6
Какие бывают виды гемотрансфузии?
Переливание эритроцитарной массы
Главная функция эритроцитов (красных кровяных телец) — доставка кислорода к тканям и обратный транспорт углекислого газа в легкие. Состояние, при котором количество эритроцитов в крови уменьшается, называется анемией. Собственно, оно и является показанием к переливанию эритроцитарной массы. Врач принимает решение в зависимости от того, как быстро нарастает анемия:
- При хронической анемии, которая нарастает постепенно, спешка не нужна. Врач наблюдает за состоянием пациента, контролирует уровень эритроцитов и гемоглобина. Если эти показатели сильно снижаются, или ухудшается состояние больного, переливают эритроцитарную массу. При заболеваниях сердца и легких, из-за которых кислород хуже доставляется к тканям, переливание может потребоваться даже при относительно небольшом снижении уровня гемоглобина.
- Острая кровопотеря требует немедленных мер. Обычно это происходит во время хирургических вмешательств. Если врач планирует сложную операцию, во время которой пациент потеряет много крови, гемотрансфузия может быть проведена заранее. [8]
Переливание плазмы
Плазма — жидкая часть крови — выглядит как прозрачная жидкость желтоватого цвета. Она содержит факторы свертывания крови — вещества, которые необходимы для образования кровяного сгустка и остановки кровотечения. Также в плазме находятся вещества, защищающие организм от инфекции.
Плазму можно хранить в замороженном состоянии до 12 месяцев. Когда нужно, её размораживают и переливают полученную свежезамороженную плазму больному.
Основное показание к переливанию плазмы у онкологических больных — повышенная кровоточивость. Также процедура необходима при ДВС-синдроме (синдром диссеминированного внутрисосудистого свертывания) — тяжелом состоянии, при котором в мелких сосудах образуются тромбы, в итоге расходуется весь запас тромбоцитов и факторов свертывания крови, возникает риск тяжелых кровотечений. 10
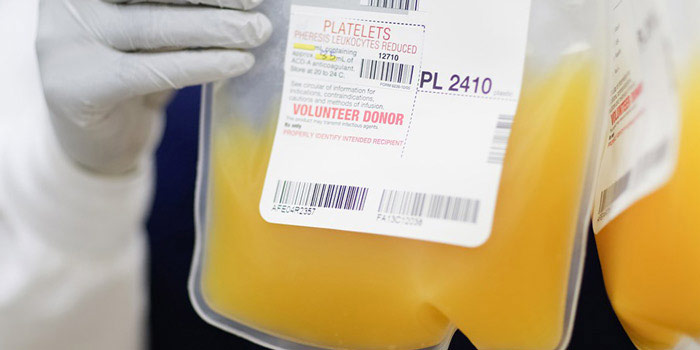
Переливание плазмы крови
Переливание тромбоцитарной массы
Тромбоциты, или кровяные пластинки, принимают участие в образовании тромба и остановке кровотечения. Их уровень может упасть из-за химиотерапии, лучевой терапии, или если опухоль вытеснила нормальную ткань красного костного мозга. Переливание тромбоцитарной массы обычно требуется онкологическим больным в одном из трех случаев:
- если уровень тромбоцитов в крови упал ниже критического значения;
- если имеется повышенная кровоточивость, риск кровотечения;
- если предстоит хирургическое вмешательство, во время которого предполагается большая кровопотеря. [11,12]
Переливание криопреципитата
Если плазму крови заморозить, а потом отстоять в холодильнике, можно получить концентрированный раствор факторов свертывания крови (фактор VIII, фактор Виллебранда, фибриноген). Иногда, при повышенной кровоточивости, онкологическим больным бывает необходимо переливание такого криопреципитата. [13]
Переливание лейкоцитарной массы
Лейкоцитарная масса может помочь пациентам, у которых в крови сильно снижено содержание белых кровяных клеток и, как следствие, ослаблена иммунная защита. Современные врачи переливают лейкоцитарную массу очень редко. Вместо этого обычно применяют колониестимулирующие факторы (КСФ) — препараты, которые помогают организму производить лейкоциты самостоятельно. [14]
Как проходит процедура переливания крови?
Хотя переливание крови формально и приравнивают к хирургическим вмешательствам, процедура эта совсем не страшная и практически безболезненная. Гемотрансфузию проводят через иглу, которую вводят в вену. Это не больнее, чем обычная внутривенная инъекция. Если у пациента уже установлен центральный венозный катетер, донорскую кровь можно ввести через него.
Процедура гемотрансфузии может занимать разное время, в зависимости от того, какие компоненты крови переливают: от 30–60 минут (переливание тромбоцитарной массы) до 2–4 часов (переливание эритроцитарной массы).
От кого можно переливать кровь?
- Для вас могут сдать кровь родные или друзья. Главное условие — чтобы кровь данного человека подходила для вас. Такое донорство называют целевым.
- Возможно, врач разрешит вам сдать заранее собственную кровь для себя. Она будет сохранена в банке крови, затем её будут переливать вам по мере необходимости.
- Иногда врачи могут собрать кровь, которую пациент потерял во время операции, и перелить её обратно.
Как проверяют кровь доноров?
Человек, который сдает кровь впервые, должен заполнить анкету, пройти осмотр терапевта, дерматовенеролога, сдать анализы на группу крови, резус фактор, на инфекции: ВИЧ, вирусный гепатит B и C, сифилис, цитомегаловирус. Иногда программа обследования может быть расширена.
Если в крови донора будут обнаружены признаки той или иной инфекции, её отбраковывают и в дальнейшем не используют.
Совместимость крови донора и реципиента проверяют при помощи специального анализа — перекрестной пробы на совместимость крови.
Есть ли альтернативы?
Иногда нарушения со стороны крови можно скорректировать лекарственными препаратами без гемотрансфузии. Например, для увеличения количества лейкоцитов применяют колониестимулирующие факторы.
Однако, в случаях, когда необходимо переливание крови, альтернатив нет. Не существует кровезаменителей, которые могли бы обеспечить аналогичные эффекты. Именно поэтому во всех странах мира, включая Россию, постоянно проводится пропаганда донорства, периодически проходят дни донора. Это важно. Это помогает спасти жизни многих людей. [15]

Насколько это безопасно?
Можно ли заразиться инфекцией от донорской крови во время гемотрансфузии? Донорская кровь проходит тщательную проверку, и всё же риски существуют, хотя они и ничтожны. Так, вероятность заразиться ВИЧ через донорскую кровь ниже, чем вероятность того, что в течение жизни человека ударит молния. Риск заражения гепатитом C — 1 к 2 000 000. Врачи и ученые постоянно работают над тем, чтобы свести риски к нулю. [16]
Могут ли перелить несовместимую кровь? Перед гемотрансфузией у реципиента обязательно определяют группу крови и резус-фактор, врач должен убедиться, что кровь донора и реципиента совместимы.
Но кровь разных людей может различаться не только по группе AB0 и резус-фактору. Все нюансы учесть очень сложно. Поэтому во время гемотрансфузии есть незначительный риск аллергической реакции. Чаще всего она проявляется в виде повышения температуры тела, озноба, сыпи. Такие осложнения редко бывают опасны для жизни. Для того чтобы, в случае необходимости, оказать пациенту помощь, во время процедуры за его состоянием постоянно наблюдает медицинский работник.
Можно ли отказаться от переливания крови?
Пациент всегда имеет право отказаться от назначенного лечения, будь то химиотерапия, операция или переливание крови. Но нужно помнить о некоторых моментах:
- Врач не станет назначать процедуру, особенно такую серьезную, как переливание крови, просто так. Если доктор решил провести гемотрансфузию — значит, на то есть веские причины, и в первую очередь это в интересах пациента.
- Большая кровопотеря во время операции и значительные нарушения со стороны крови могут привести к смерти или серьезным осложнениям, ухудшить эффективность противоопухолевого лечения.
- Во время гемотрансфузии есть некоторые риски, но они ничтожны, при этом процедура зачастую помогает спасти жизнь пациента.
- Консультация врача-трансфузиолога — 5 100 р.
- Общий анализ крови (CITO) — 2 400 р.
- Проба на совместимость перед переливанием крови — 3 200р.
- Эритроцитная взвесь, обедненная лейкоцитами (фильтрованная) — 24 000 р.
- Переливание компонентов крови — 5 300р.
- Стоимость свежезамороженной плазмы (1 доза 250 мл) — 25 300р.
- Тромбоцитный концентрат (1 доза) — 86 100 р.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 05.11.2021
- Время чтения: 1 mins read
Кровь, появляющаяся в моче, — всегда тревожный сигнал. Она может быть видна невооруженным глазом, меняя цвет мочи на коричневый или красный, также может быть латентной, видимой только под микроскопом. В обоих случаях симптом может предвещать серьезные проблемы с мочевыделительной системой, в том числе злокачественные опухоли почек и мочевого пузыря, но также имеет прозаические и безвредные причины.
Что такое гематурия?
Гематурия — это наличие эритроцитов в моче. Эритроциты могут быть в достаточном количестве, чтобы окрашивать мочу в коричневый цвет, или их так мало, что они обнаруживаются только в лабораторном тесте.
Количество эритроцитов в образце указывает на один из двух видов гематурии:
- Микрогематурия . Гематурия, невидимая невооруженным глазом. Обнаруживается только лабораторными методами. Эритроциты присутствуют в моче в количестве более 3 в поле зрения (или, по другим данным, более 5 клеток крови, что соответствует числу 100-800 эритроцитов в 1 мл мочи). Наличие единичных эритроцитов мочи считается нормальным, не патологическим состоянием.
- Макрогематурия . Аномальная окраска мочи, видимая невооруженным глазом, обычно от розового до коричневого. Окраска мочи зависит от количества присутствующих в ней эритроцитов и времени, прошедшего между началом кровотечения и выведением мочи. Бывает, что в моче появляются сгустки крови, тогда состояние может сопровождаться болью.
Варианты гематурии на основании места возникновения кровотечения
В зависимости от источника кровотечения различают гематурию следующих типов:
- Клубочковая . Клетки крови попадают в мочу на уровне клубочков. В этом случае цвет мочи темный, напоминает чай или колу, иногда красный.
- Юкстрагломерулярная . Клетки крови попадают в мочу из дополнительных отделов мочевыделительной системы. Цвет мочи розовый или красный. Юкстрагломерулярные причины гематурии составляют 90% всех случаев гематурия.
Моча больного с гематурией обычно коричневого цвета. Только при очень массивном и свежем кровотечении или кровотечении из терминального отдела мочевыводящих путей она может быть ярко-красной.
Изолированная гематурия означает наличие в моче только эритроцитов без других отклонений, например, протеинурии.
Измененный цвет мочи
Существует ряд причин тревожной окраски мочи, а фактором, ответственным за цвет, не всегда является кровь. Поэтому, пациент, заметив изменение цвета мочи, перед обращением к урологу должен рассмотреть следующие вероятные причины покраснения мочи:
- Прием препаратов, побочным действием которых является изменение цвета мочи. Например, сульфаниламиды, нитрофуран, производные ацетилсалициловой кислоты, феназопиридин, фенолфталеин и др.
- Наличие в меню продуктов, окрашивающих мочу. Красители содержатся, например, в свекле, ежевике, ревене, перце.
- Контакт с токсинами — свинец, бензол, мышьяк.
Красная или коричневая моча также может быть результатом наличия в моче гемоглобина (гемоглобинурия) или миоглобина (миоглобинурия), в этом случае при микроскопическом исследовании не обнаруживается эритроцитов.
Что делать, если в моче есть кровь?
Пациент, заметив кровь в моче, должен обратиться к урологу. Каждый случай гематурия требует тщательной диагностики для определения причины и места кровотечения.
Также важно определить другие симптомы, указывающие на причину. У больного может быть:
- повышенная температура тела;
- боль, жжение при мочеиспускании;
- частое мочеиспускание или снижение количества мочи (олигурия);
- ощущение давления на мочевой пузырь;
- боль в поясничной области или внизу живота;
- слабость;
- диарея (с кровью или без);
- вздутие живота;
- гипертония.
Для уролога важна информация, был ли у больного стрептококковый фарингит, импетиго, гломерулонефрит после инфекции.
Может случиться так, что кровь в моче – единственный тревожный симптом, а в некоторых случаях заболевание развивается совершенно бессимптомно, а кровь (латентная) обнаруживается только в анализе. Поэтому стоит не реже одного раза в год выполнять общий анализ мочи.
Кровь в моче – причины
Существует ряд возможных причин появления крови в моче, не все из которых опасны для здоровья и жизни. Но в любом случае нужно быстро определить основу кровотечения в мочевыводящие пути, чтобы предотвратить возможные осложнения или развитие серьезных заболеваний.

Кровь в моче может быть следствием заболеваний, нарушений или травм, затрагивающих каждый из элементов мочевыделительной системы, а также системных патологий, например, нарушений свертываемости крови, возникающих в результате заболевания или быть осложнением применения антикоагулянтов.
Кровь в моче — симптом следующих заболеваний:
- Нефролитиаз. Крайне болезненное заболевание, заключающееся в образовании отложений в мочевыводящих путях, т.е. камней в почках. Симптомы камней: тяжелые приступы колики в поясничной области, гематурия, тошнота и рвота, лихорадка, слабость. Часто встречается также инфекция мочевыводящих путей. Лечение заключается в хирургическом удалении камней в почках.
- Рак мочевыводящих путей . Считается сложным и опасным, так как обычно диагностируется слишком поздно. Длительное время болезнь может протекать бессимптомно или с симптомами, похожими на инфекцию мочевыводящих путей. Гематурия — наиболее важный симптом рака мочевыводящих путей. Другие симптомы рака – боли в поясничной области, частое мочеиспускание, жжение в уретре, необходимость мочиться ночью. Среди наиболее опасных видов рака мочевыделительной системы – рак почки (обычно почечно-клеточная карцинома RCC), рак мочеточников и мочевого пузыря. . Возникает как следствие вирусной или бактериальной инфекции, приема определенных лекарственных препаратов или наличия раковых клеток и является результатом аномального функционирования иммунной системы, мишень которой — нормальные клубочки. Заболевание может сопровождаться рядом симптомов: болью в поясничной области, гематурией, пенистой мочой, отечностью лица и лодыжек, отсутствием аппетита, лихорадкой. Лечение зависит от причины заболевания, его характера (острое или хроническое воспаление), состояния пациента и осложнений.
- Инфекции мочевыводящих путей. Или инфекции мочевого пузыря, вызванные наличием патогенных микроорганизмов в уретре, мочевом пузыре, мочеточниках или почках. Гематурия – относительно редкий симптом, чаще всего это жжение при мочеиспускании, позывы к мочеиспусканию, частое мочеиспускание, боль, иногда также тошнота, лихорадка. Инфекция лечится антибиотикотерапией.
- Травмы . Коричневая моча, напоминающая темное пиво, часто сопровождает состояния после ушиба почки. При незначительной травме гематурия проходит самопроизвольно через несколько дней, в случае серьезных травм необходимо хирургическое лечение и даже удаление почки. Причиной крови в моче также может быть прямое повреждение уретры.
- Сосудистые нарушения (почечный тромбоз, инфаркт почки) . Блокирование кровоснабжения почки может протекать бессимптомно или вызывать неспецифические симптомы, похожие например, на камни в почках. Симптомы, на которые всегда следует обращать внимание, — гематурия и протеинурия (белок в моче), боли в поясничной области, тошнота, рвота. Инфаркт почки обычно требует хирургического вмешательства и использования соответствующих антикоагулирующих средств. Например, гепарин, варфарин или аценокумарол.
- Инородное тело в уретре . Инородные тела в уретре или мочевом пузыре диагностируются редко и встречаются у особой группы пациентов — психически больных людей, заключенных, людей, предпочитающих нетрадиционную половую жизнь. Введение инородного тела в уретру приводит к инфекциям мочевыводящих путей и более серьезным осложнениям — периуретральным и перипузырным абсцессам и мочевым свищам. Помимо боли и затруднения мочеиспускания, у пациентов может развиться гематурия. Удаление инородных тел обычно связано с хирургическими процедурами, так как предметы могут обрастать слоем мочевого камня.
- Полипы и папилломы мочевого пузыря . Это предраковые состояния.
- Кисты в почках . Сопровождаются болями в животе и болями в пояснице.
Другие причины – среди других возможных факторов, ответственных за появление крови в моче:
- эндометриоз — очаги эндометрия в мочевыводящих путях;
- заболевания простаты у мужчин;
- анатомические дефекты, например, синдром щелкунчика, т.е. сдавливание левой почечной вены аортой и верхней брыжеечной артерией;
- туберкулез почек;
- гиперкальциурия;
- гиперурикозурия — повышенное образование мочевой кислоты;
- пиелонефрит;
- нефропатии;
- аутоиммунные заболевания — системная волчанка, узловой артериит;
- синдром Альпорта — наследственный нефрит, полипы, кисты.
Кровь в моче при шистосомозе
Путешествие в Африку, Индию или на Ближний Восток связано с возможностью развития шистосомоза – паразитарного заболевания, вызываемого сосальщиком рода Schistosoma. Патология проявляется в т. ч. гематурией.
Паразит, обитающий в водной среде, проникает через кожу человека (обычно ноги) в поверхностные кровеносные сосуды, где начинается колонизация. Чаще всего он закрепляется в сосудах мочевого пузыря (отсюда и гематурия), а затем вместе с кровотоком попадает в различные органы.

Жизненный цикл шистосомы
Кровь в моче – не морбидные причины
Бывают случаи, когда красная моча не означает проблем со здоровьем. Красная моча может быть следствием употребления определенных блюд, например, свеклы, пищевых красителей и некоторых лекарств.
Эритроциты в моче могут появляться после интенсивных физических нагрузок или после полового акта. Гематурия также может возникать при лихорадке. Перед мочеиспусканием на анализ эти факторы следует исключить.
Кровь в моче у мужчин при заболеваниях предстательной железы
Кровь в моче у мужчин иногда может означать заболевания простаты.
Первый тревожный симптом гипертрофии простаты — проблемы с мочеиспусканием. Гипертрофия простаты обычно появляется после 45 – 50 лет и поражает до половины, а в более старшем возрасте — до 70% мужчин. Доброкачественная гиперплазия предстательной железы во многих случаях означает естественный процесс старения организма и не связана с другими заболеваниями.
При прогрессирующей гипертрофии простаты у мужчин могут возникнуть проблемы с полным опорожнением мочевого пузыря или ощущение давления в области мочевого пузыря. В экстремальных ситуациях может наблюдаться полная задержка мочи.
Простатит появляется чаще всего у мужчин старше 50 лет и дает затруднение мочеиспускания. Также могут быть ощущение обструкции мочевого пузыря, боли и болезненности в области простаты.
При возникновении гематурии и любых других отклонений, связанных с мочеиспусканием, следует проконсультироваться с урологом. Врач проведет углубленную диагностику присутствующих симптомов. Их причинами могут быть как инфекции мочевыводящих путей, так и рак предстательной железы.
Кровь в моче у женщин при эндометриозе
Довольно редко кровь в моче связывается при диагностике с эндометриозом. Эндометриоз – это наличие ткани эндометрия вне полости матки. Патология затрагивает до 20% женщин в мире. Эндометриоз органов мочевыделительной системы встречается у небольшой группы пациенток − до 2% и его трудно обнаружить. Патология может повлиять на мочевой пузырь, иногда мочеточник или почки.
Эндометриоз – легкое заболевание, но оно может иметь острое клиническое течение. При эндометриозе мочевыделительной системы появляются боли в области лобкового симфиза, гематурия во время менструации, частое мочеиспускание.
Лечение эндометриоза зависит от выраженности симптомов, его длительности и возраста пациентки. Симптом гематурии требует дифференциальной диагностики с другими заболеваниями мочевыделительной системы.
Гематурия и рак
Рак мочевого пузыря, почки, предстательной железы, рак мочеточников и уретры чаще всего диагностируется у пациентов старше 55 лет, с факторами риска — курение, положительный семейный анамнез, воздействие химических веществ.
У больных возникают системные симптомы, связанные с раком мочевого пузыря, почек, простаты или мочеточников.
Гематурия также может указывать на опухоль Вильмса — наиболее распространенную злокачественную опухоль почек у детей.
Характерный симптом заболевания — увеличение окружности живота. Также наблюдаются повышение артериального давления, боли в животе, рвота, лихорадка и рецидивирующие инфекции мочевыводящих путей.
Гематурия и лекарства
Кровь в моче также может быть результатом использования определенных лекарств, особенно антикоагулянтов, например, фениндиона, которые заставляют кровь не свертываться должным образом и, следовательно, она может попадать в мочу. Также кровь в моче может быть следствием приема антибиотиков, например, феназопиридина.
Гематурия также может появиться после приема каскара, то есть коры американской крушины, дифенилгидантоина, метилдопа, фенацетина, а также слабительных – фенолфталеина и снотворных.
Диагностика при гематурии
С пациентом, идущим к урологу из-за появления крови в моче, сначала проводится подробная беседа. Врач собирает анамнез, описывая состояния здоровья, наследственность. В диагностике причин гематурии, анамнезе важна оценка обстоятельств гематурии и сопутствующих симптомов.
Также важно оценивать осадок мочи не только в контексте количества эритроцитов, но и их морфологии, наличия других компонентов, таких как эритроцитарные индексы и др. Определяются и другие лабораторные показатели: анализ периферической крови, показатели свертываемой системы, почечная эффективность, воспаление.
Могут быть назначены следующие тесты:
- общее исследование мочи и ее осадка;
- анализ крови, например, на креатинин, полный анализ крови, СРБ, натрий, калий, кальций;
- УЗИ брюшной полости;
- классическая урография или урография с использованием метода спиральной КТ;
- цистоскопия — эндоскопическое исследование мочевыводящих путей;
- цитологическое исследование мочи;
- гинекологический осмотр у женщин;
- при подозрении на клубочковое заболевание – биопсия почки.
Показания к исследованию всегда определяет врач.
Как проводится анализ мочи при гематурии
Гематурия диагностируется на основании исследования образца мочи. Методика испытаний заключается в измерении 5 миллилитров мочи, центрифугировании образца, удалении соответствующего количества жидкости, остающейся над осадком, в зависимости от желаемой концентрации препарата, а затем подготовке препарата к микроскопической оценке.
Препарат рассматривается при двух увеличениях, а эритроциты подсчитываются при 400-х увеличении.
Нормальный образец мочи может содержать эритроциты, но их количество не должно превышать двух в поле зрения в указанном тесте. Обнаружение более трех клеток крови в поле зрения эквивалентно диагностике гематурии.
Наличие клеток крови в моче также можно определить с помощью тестов, которые обнаруживают наличие гемоглобина – белка эритроцитов в моче. Чтобы точно оценить интенсивность гематурии, оценивается отношение гемоглобина в моче к концентрации гемоглобина в крови пациента. Результат теста называется урокритом и выражается в процентах. Тест также полезен в диагностике местоположения источника кровотечения. Значение выше 1% указывает на происхождение из нижних мочевых путей, то есть мочевого пузыря или уретры.
Мочу на гематурию нельзя сдавать на анализ во время менструации или в период непосредственно перед или после нее, так как примесь менструальной крови может привести к положительному тесту как на эритроциты, так и на белок и лейкоциты и неправильной интерпретации результатов общего анализа мочи.
Собранная моча может храниться максимум три часа.
Лечение при обнаружении крови в моче
Лечение зависит от причины гематурии. Например, лечение инфекции почек, мочевого пузыря или уретры включает в себя введение соответствующего антибиотика. Если кровь в моче — следствие гломерулонефрита, применяется причинно-следственная связь. Это может быть иммуносупрессивная терапия, мочегонная терапия или ограничение запаса натрия.
Цвет и запах — жизненно важные показатели многих состояний организма. Если что-то не так, они могут поменяться. Например, изменился цвет родинки — возможно, это меланома. Стал другим запах пота? Это тоже говорит о возможных серьезных проблемах организма. Моча как одна из биологических жидкостей не является исключением из этого правила. Изменение цвета и запаха мочи может быть важнейшим показателем самой ранней стадии заболевания.
Например, при употреблении спаржи моча может иметь темно-желтый или зеленоватый цвет. Чрезмерное потребление продуктов, богатых каротинами, также изменяет цвет мочи от ярко- до темно-желтого цвета. Свекла окрашивает мочу в красновато-фиолетовые цвета, а ежевика и ревень придают моче красный оттенок.
Светлая (почти бесцветная)

Такой цвет многие видят часто, и это не всегда плохо. Если вы пьете очень много воды, то этот оттенок даже естественен. Кроме того, светлая моча часто наблюдается во время беременности.
Но есть и минусы. Прозрачная моча может быть еще и признаком сахарного диабета. Диабетики ощущают жажду чаще здоровых людей, а значит, много пьют и часто ходят в туалет.
Ярко-желтый или неоново-желтый цвет

Вы, возможно, употребляете слишком много витамина В2, естественный цвет которого насыщенно-желтый. В этом случае нужно не паниковать, а поставить внутренний тормоз и сократить количество продуктов с содержанием В2 или количество синтетических витаминных комплексов. Потому как в случае передозировки возникает потенциальный риск гипервитаминоза.
Молочно-белый цвет
Это признак серьезной бактериальной инфекции. А если в предстательной железе и мочеиспускательном канале происходят воспалительные процессы, то в моче можно обнаружить слизистые, нитевидные и беловатые отложения, так называемые уретральные нити.
Также слегка беловатая жидкость может говорить о распаде почечной ткани, а молочная — о лимфостазе почек.
Оранжевый, темно-желтый, золотистый
Такой колер указывает на несколько причин.
Это может быть признак обезвоживания и употребления большого количества соленой пищи. В подобных случаях достаточно снизить потребление соли и увеличить количество выпиваемой жидкости. Тогда цвет придет в норму.
Оранжевый — показатель приема слабительных или при поносе и рвоте.
Кроме того, чересчур темный оттенок может быть причиной кисты или проблем с желчными протоками и даже желтухи (гепатита).
Специалисты отмечают, что чрезмерное употребление витаминов группы В также может дать подобный цвет.
Красновато-коричневый цвет
Такой оттенок мочи наблюдается при гепатитах, а также при отравлении медью. Самым страшным вариантом, на который указывает подобный цвет, может быть меланома.
Красная или розовая

Тут отражается наличие крови в моче, которое обычно связано с инфекцией, вызванной камнями в почках. Также красный цвет мочи может стать признаком рака мочевыводящих путей.
А если вдобавок к цвету в моче есть кровяные сгустки или слизь, то не вспоминайте ваше меню или принятые медикаменты — сразу обращайтесь к врачу.
Также моча бывает синего, голубого цвета, может быть зеленоватой, грязно-коричневой, фиолетовой, черной и цвета хаки.
Такие экзотические расцветки имеют как безвредный характер (употребление некоторых медикаментов), так и указывают на редкие и сложные проблемы организма.
Например, зеленовато-бурый цвет моча принимает при паренхиматозной желтухе, а зеленовато-желтый — при механической желтухе.

В синий или зеленый цвет моча окрашена при бактериальных инфекциях мочевыводящих путей или приеме некоторых антидепрессантов, противоопухолевых антибиотиков и офтальмологических средств.
Сопутствующие симптомы изменения цвета мочи
- Пациент испытывает частые позывы и жжение во время мочеиспускания.
- У некоторых мочеиспускание сопровождается лихорадкой или болью в животе.
- Возможно появление сильного и неприятного запаха.
Врачи говорят о нескольких вариантах запахов, которые должны заставить вас сразу идти к специалисту.
- Просто очень резкий запах — вероятность цистита.
- Запах аммиака — инфекционное заболевание мочевыводящих путей.
- Ацетона — голодание, сахарный диабет, диабетический кетоацидоз.
- Гнилостный — гнилостные бактерии, воспалительные процессы.
- Миндальный — отравление цианидами.
- Чеснока — употребление в пищу большого количества этого продукта, в ином случае — отравление мышьяком, фосфором, селеном.
Важно: если вы обеспокоены цветом и запахом своей мочи, обратитесь к врачу за дальнейшими консультациями и не занимайтесь самолечением.

Кровь выполняет в организме важные функции - дыхательную, питательную, регуляторную и выделительную. Половина составляющей крови – плазма. Остальные 50% представлены форменными элементами – эритроцитами, тромбоцитами и лейкоцитами. Каждый из них выполняет определенные функции.
Состояние здоровья человека напрямую зависит от количества данных форменных элементов. Для того чтобы определить их количество, назначают общий анализ крови. С помощью полученных результатов можно наблюдать течение болезни и характер воспалительных процессов, которые могут протекать в организме. Также общий анализ крови назначают при появлении таких симптомов, как усталость, постоянные головные и мышечные боли, утомляемость.
Для чего назначают общий анализ крови?
Кровь в организме человека выполняет ряд важных функций, поэтому ее состав очень информативен при диагностике возможных заболеваний. Чаще всего во время планового обследования назначается общий анализ крови. При подозрительных результатах назначается развернутый биохимический анализ.
- проверка эффективности назначенного лечения существующего заболевания;
- различные патологии внутренних органов;
- подозрение на наличие наследственной болезни;
- наличие острых заболеваний.
Процедура сдачи общего анализа крови
Перед визитом в клинику не рекомендовано принимать пищу. Также в течение нескольких дней следует прекратить прием медикаментов (только по рекомендации врача). Процедура проводится утром. Забор крови делают из пальца или вены.

Таблица – Нормы общего анализа крови для взрослых
Норма для женщин
Норма для мужчин
от 170,0 до 320,0
Из таблицы выше следует что, нормы анализа крови у мужчин и женщин отличаются. Во время беременности также изменяются показатели анализа крови.
У беременных женщин норма эритроцитов от 3,5 до 5,6∙1012 клеток/л, лейкоцитов в первом триместре от 4,0 до 9,0∙109 клеток/л. Со второго - до 11,0∙109 клеток/л, с третьего – до 15,0∙109 клеток/л. Уровень гемоглобина - 140-160 г/л.
Гемоглобин
Гемоглобин – это белок, в составе которого имеются ионы железа. Он отвечает за дыхательную функцию крови и производит газообмен между клетками организма.
Если у человека обезвоживание организма, сердечная недостаточность; имеются проблемы с пищеварением, вследствие чего была рвота и диарея – то анализ покажет пониженный уровень гемоглобина.

При повышенном уровне речь идет о закупорке сосудов за счет того, что кровь становится гуще. Из-за этого образуются тромбы, что повышает риск развития сердечно-сосудистых заболеваний.
После рассмотрения результатов анализов должно быть подобрано соответствующее лечение для улучшения показателей. Самолечение в данном случае недопустимо.
Эритроциты
- размер данной кровяной клетки;
- содержание гемоглобина в эритроците;
- объем эритроцита (MCV);
- концентрацию гемоглобина в эритроците (MCH).
Если человек испытывает стресс, сидит на изнуряющих диетах, которые сочетаются с высокими физическими нагрузками, то уровень эритроцитов будет понижен.
Для коррекции происходящих в организме нарушений назначаются лекарства. Препарат должен быть подобран врачом с учетом результатов проведенных исследований и особенностей организма пациента.
- у женщин в возрасте до 50 лет – 2-20 мм/ч, старше 50 лет 2-30 мм/ч;
- у мужчин от 15 до 50 лет – 2-15 мм/ч, старше 50 лет – 2-20 мм/ч.
Если при расшифровке биохимического анализа крови СОЭ выше нормы, то это говорит о том, что в организме идут инфекционные и воспалительные процессы, также возможны онкологические заболевания.
Снижение уровня СОЭ свидетельствует о болезнях, сопровождающиеся изменениями формы эритроцитов, например серповидно-клеточная анемия.
Лейкоциты
В норме общее количество лейкоцитов в крови находится в диапазоне 4х109/л до 1,1х1010 /л. Лейкоциты – это форменные элементы крови. Если количество выше нормы, то это указывает на то, что в организме происходит воспалительный процесс. Причины повышения лейкоцитов могут быть следующие: острые инфекции, онкологические заболевания, острое и хроническое воспаление.
Чтобы осуществить подсчет процентного соотношения лейкоцитов разных видов в лабораторной диагностике используют лейкоцитарную формулу. Если из результатов биохимического анализа крови видно, что идет сдвиг лейкоцитарной формулы влево, это значит, что в крови находятся незрелые нейтрофилы. Хотя в норме они должны быть только в костном мозге.
Тромбоциты
Образование тромбоцитов идет в красном костном мозге. Норма у женщин составляет 170,0-320,0х109/л и у мужчин 180,0-320,0х109/л.Туберкулез, рак печени и почек, острые инфекции, отравления, стресс провоцируют повышенное содержание тромбоцитов при расшифровке общего анализа крови.
Пониженное содержание тромбоцитов при расшифровке анализа наблюдается при частом приеме лекарственных препаратов. Низкий уровень тромбоцитов наблюдается также у людей, страдающих алкоголизмом. Если при расшифровке показателей анализа у женщин наблюдается низкий уровень тромбоцитов, то это может говорить о затяжных менструациях.
Гематокрит
При расшифровке биохимического анализа крови особое место выделяют такому показателю, как гематокрит. Он указывает на отношение объема клеток крови к общему объему крови и выражается в процентах.
- у женщин – от 36 до 46%,
- у мужчин – от 40 до 48%.
- наличие анемий;
- отравление ядами;
- высокая концентрация белков.
У женщин низкий уровень гематокрита может говорить о наступлении беременности. Биохимические исследования крови являются важным показателем при установке диагноза пациента и назначении лечения. Сдавать общий анализ крови рекомендовано не только при возникновении недомоганий, но и в целях диагностики организма на отсутствие болезней.
Интерпретация полученных результатов проводится на приеме у врача, который назначил анализ. Специалист учитывает половую принадлежность и возраст пациента. На основании полученных данных врач разрабатывает индивидуальную схему лечения.
Самостоятельная расшифровка полученных результатов может привести к получению ложного представления о диагнозе. Без определенных знаний невозможно определить состояние здоровья даже при наличии результатов анализа крови. Доверяйте расшифровку результатов лабораторных исследований опытным специалистам.
Ранняя диагностика беременности важна как для будущей матери, так и для врача. Женщине важно знать, что внутри развивается ребенок – чтобы подстроить свой образ жизни под происходящие перемены. С медицинской точки зрения нужно помнить: беременность влияет на организм, меняет гормональный фон и в ряде случаев запускает обострение некоторых заболеваний.

Беременным нельзя принимать многие лекарственные препараты, иногда – нужно соблюдать диету и почти всегда – отказываться от тяжелой и вредной работы. Поэтому важно знать, как и когда появляются первые признаки беременности, чтобы сохранить здоровье – свое и ребенка.
Прежде чем говорить о симптомах беременности, стоит разобраться, как происходит зачатие ребенка.

Если все пройдет благополучно, и эмбрион закрепится в матке, он продолжит свое развитие.
С момента имплантации его оболочка начнет вырабатывать особый гормон, которого раньше не было в организме женщины – хорионический гонадотропин человека (ХГЧ). Именно его уровень определяют в крови и моче женщины, чтобы узнать о наступившей беременности.
Повышение уровня ХГЧ – верный признак случившейся беременности. ХГЧ провоцирует рост эстрогенов, а больше всего – эстриола. Одновременно с этим увеличивается уровень прогестерона, а также гормонов надпочечников (кортизола)1. Все эти изменения неизбежно сказываются на функционировании внутренних органов и систем – и приводят к появлению характерных признаков, которые и принято называть симптомами беременности.
Многие признаки беременности похожи на симптомы других состояний, в том числе некоторых заболеваний. Поэтому невозможно выставить диагноз на основании одних лишь жалоб женщины и субъективных ощущений. Нужно убедиться в том, что те или иные симптомы действительно связаны с зачатием ребенка – а для этого следует обратиться к врачу-гинекологу и пройти обследование.
Признаки беременности до задержки месячных
До предполагаемой задержки менструации проходит всего две недели с момента зачатия ребенка. В этот период большинство женщин не замечают перемен в своем самочувствии.
Иногда могут быть такие симптомы беременности до задержки:
- Резкие перепады настроения – от смеха к плачу;
- Нарушения сна: чаще сонливость, реже бессонница;
- Снижение или повышение аппетита;
- Изменение вкусовых пристрастий, тяга к необычной пище или даже несъедобным вещам;
- Усиление обоняния и непереносимость некоторых запахов;
- Головокружение.
Это самые первые признаки беременности, но они неспецифичны. Например, снижение аппетита и извращение вкуса может указывать на заболевание желудка, а головокружение – быть признаком железодефицитной анемии. Без консультации врача здесь не обойтись.
Многие женщины до месячных отмечают увеличение и болезненность молочных желез. Но такой симптом встречается и вне беременности – за несколько дней до предполагаемой менструации.
Первые признаки беременности после задержки менструации
Задержка менструации – это и есть один из самых ранних признаков беременности. Но он актуален только для женщин с регулярными месячными. Если в ожидаемый день цикла менструация не началась – стоит в первую очередь исключить беременность. Допускается задержка до трех дней – так бывает даже у совершенно здоровых женщин на фоне стресса, смены климата, переезда, после перенесенного гриппа или ОРВИ. Но если месячных нет три дня и более, нужно сделать тест.
Задержка менструации бывает не только при беременности. Она встречается при кистах и опухолях яичников, заболеваниях щитовидной железы, на фоне длительного стресса, после резкого снижения веса и при других состояниях. Не занимайтесь самодиагностикой – обращайтесь к врачу сразу после задержки месячных, не упускайте время.
После задержки менструации у многих женщин появляются первые признаки, характерные для беременности на ранних стадиях:
Тошнота и рвота. Это – проявление токсикоза. По данным медицинской статистики, тошнота и рвота отмечаются у каждой третьей беременной женщины. В 90% случаев это вариант нормы и только в 10% рассматривается как осложнение. При физиологической беременности рвота возникает не чаще трех раз в сутки, обычно утром и натощак, не нарушает общего состояния женщины. У большинства женщин токсикоз проходит самостоятельно на 16-20-й неделе и не влияет на ее исход 2 3 .
Боль в груди. Возникает у большинства женщин в первом триместре беременности на фоне отека тканей молочных желез в результате гормональных изменений. Проходит самостоятельно и является нормой 2 .
Боль внизу живота. Возникает при натяжении связок таза в результате роста матки и считается нормальным явлением. Но если тянет низ живота очень часто, боль усиливается и сопровождается кровянистыми выделениями, следует обратиться к врачу – такие симптомы бывают при выкидыше 2 .
Запоры. Наблюдаются у 30-40% беременных женщин на фоне повышения уровня прогестерона и снижения мотилина, а также изменения кровоснабжения кишечника. О запоре говорят в том случае, если стул бывает реже трех раз в неделю. Сопровождаются тяжестью в животе, нередко метеоризмом Могут развиваться с ранних сроков, но чаще беспокоят во второй половине гестации 2 .
Влагалищные выделения. Обильные, прозрачные или слегка мутноватые, без зуда, жжения, боли и резкого запаха возникают с ранних сроков и являются нормальным явлением во время беременности.
Признаки беременности в первом триместре
Возникают и другие симптомы 1 :
- Пигментация кожи на лице, в области сосков на груди и вдоль белой линии живота.
- Появление растяжек на коже живота, бедер, ягодиц.
- Увеличение живота и бедер в объеме в связи с отложением жировой ткани.
Матка растет, но еще находится в полости таза и не выходит за его пределы. Еще не заметно округление живота, и многим женщинам удается скрывать беременность от посторонних.
Как правило, в первом триместре врач проводит первый осмотр будущей мамы. Он может отметить характерные первые признаки беременности 1 :
- Увеличение матки с 5-6-й недели;
- Размягчение матки, особенно в области перешейка;
- Значительная подвижность шейки матки;
- Асимметрия матки: в той части, где произошла имплантация, ощущается выпячивание;
- Цианоз (синюшность) видимой части шейки матки с 6-8 недель.
Все эти симптомы помогают врачу предположить беременность и определиться с дальнейшей тактикой.
Признаки беременности во втором триместре
После 14 недель многие привычные симптомы беременности исчезают. Стихает токсикоз – уходит тошнота и рвота, улучшается общее состояние. Обычно проходит сонливость – напротив, во втором триместре многие женщины отмечают прилив сил. Может сохраняться головокружение, запоры, умеренная тянущая боль внизу живота. Влагалищные выделения остаются обильными. Как правило, уменьшается болезненность и напряжение в молочных железах.
Многих женщин интересует, на каком месяце беременности появляется живот. Это зависит от комплекции. В среднем живот становится заметен после 16 недель, но его еще можно скрыть под просторной одеждой. После 24 недель он заметно округляется. У худеньких будущих мам изменения фигуры становятся видны раньше, у полных – несколько позже.
К несомненным признакам беременности во втором и третьем триместре относятся 1 :
Увеличение живота в размерах не считается достоверным и тем более ранним признаком беременности! Такой симптом встречается при ожирении, миоме матки, опухоли яичников, асците и других состояниях.
Диагностика беременности
Ответим на самые частые вопросы, возникающие у будущих мам.
Как определить беременность до задержки менструации?
Можно сделать аптечный тест. Он показывает беременность за день до месячных, иногда – за 2-3 дня (при высокой чувствительности системы). Но лучше делать тест уже после задержки – через 2-3 дня: так его точность будет выше.
Как определить беременность без теста?
Можно сдать кровь на ХГЧ. Он повышается в крови женщины после имплантации плодного яйца в стенку матки и показывает беременность еще до задержки менструации. Если есть сомнения, для определения беременности стоит пересдать анализ крови через день. После зачатия ребенка ХГЧ будет неизменно расти.
Как определить беременность на ранних стадиях по УЗИ?
Ультразвуковое исследование проводится с 3-4-й недели трансвагинально (через влагалище) и с 5-6-й недели трансабдоминально (через живот). На ранних сроках беременность диагностируют по выявлению в полости матки плодного яйца и эмбриона. С 6-й недели можно услышать сердцебиение малыша.
Узнав о беременности, следует обратиться к гинекологу. Врач проведет обследование, разработает индивидуальный план ведения и поможет прожить этот интересный период осложнений, а если возникнут проблемы – окажет всю необходимую помощь.
Читайте также:

