Как сделать костный мозг
Обновлено: 04.07.2024
Трансплантация костного мозга - это процедура, целью сутью которой является инфузионное введение здоровых гемопоэтических стволовых клеток в ваше тело для замещения вашего поврежденного и страдающего костного мозга. Трансплантация костного мозга также называется трансплантацией стволовых клеток.
Трансплантация костного мозга может потребоваться, если ваш костный мозг перестал работать и не производит достаточного количества здоровых клеток крови.
При трансплантации костного мозга возможно использование клеток из вашего собственного тела (аутологичная трансплантация) или от донора (аллогенная трансплантация).
Аллогенная трансплантация гемопоэтических стволовых клеток - АллоТГСК (аллогенная трансплантация костного мозга - АллоТКМ)
Аутологичная трансплантация гемопоэтических стволовых клеток – АутоТГСК (аутогенная трансплантация костного мозга - АутоТКМ)
Когда необходима ТКМ
ТКМ может быть показана в следующих ситуациях:
Безопасная возможность лечения вашего состояния высокодозной химиотерапией или лучевой терапией с целью замены или спасения костного мозга, поврежденного при лечении
Заменить больной или поврежденный костный мозг новыми стволовыми клетками
Обеспечение новыми стволовыми клетками, которые могут помочь уничтожить раковые клетки напрямую
Трансплантация костного мозга может принести пользу людям с множеством патологий, как злокачественной, так и доброкачественной природы заболеваний, например:
Острый лейкоз (Acute leukemia)
Адренолейкодистрофия (Adrenoleukodystrophy)
Апластическая анемия (Aplastic anemia)
Синдром недостаточности костного мозга (Bone marrow failure syndromes)
Хронический лейкоз (Chronic leukemia)
Гемоглобинопатии (Hemoglobinopathies)
Ходжкинская лимфома (Hodgkin's lymphoma)
Иммунодефициты (Immune deficiencies)
Врожденные ошибки метаболизма – наследственные болезни обмена веществ (Inborn errors of metabolism)
Множественная миелома (Multiple myeloma)
Миелодиспластические синдромы (Myelodysplastic syndromes)
Нейробластома (Neuroblastoma)
Находкинские лимфомы (Non-Hodgkin's lymphoma)
Нарушения плазматических клеток (Plasma cell disorders)
POEMS – синдром (POEMS syndrome)
Первичный амилоидоз (Primary amyloidosis)
Трансплантация костного мозга имеет много осложнений, некоторые из которых потенциально фатальные.
Риск может зависеть от многих факторов, включая тип заболевания или состояния, тип трансплантации, возраст и здоровье человека, получающего трансплантацию.
Хотя некоторые люди испытывают минимальные проблемы с пересадкой костного мозга, у других процесс может протекать с осложнениями, которые могут потребовать лечения или госпитализации. Некоторые осложнения могут даже угрожать жизни.
Осложнения, которые могут возникнуть при трансплантации костного мозга, включают:
Реакция трансплантат против хозяина – РТПХ (только аллогенная трансплантация)
Недостаточность стволовых клеток (трансплантат)
Повреждения органа
Инфекции
Катаракта
Бесплодие
Новые виды рака
Смерть
Ваш врач может объяснить ваш риск осложнений от трансплантации костного мозга. Вместе вы можете взвесить риски и преимущества, чтобы решить, подходит ли вам пересадка костного мозга.
РЕАКЦИЯ ТРАНСПЛАНТАТ ПРОТИВ ХОЗЯИНА: ПОТЕНЦИАЛЬНЫЕ РИСКИ, КОГДА СТВОЛОВЫЕ КЛЕТКИ ПРИВНОСЯТСЯ ОТ ДОНОРОВ
В случае если Вам проводится трансплантация, при этом используются стволовые клетки от донора (аллогенная трансплантация), у вас может быть риск развития заболевания реакция трансплантат против хозяина (РТПХ). Это состояние возникает, когда донорские стволовые клетки, которые создают вашу новую иммунную систему, воспринимают Ваши ткани и органы организма как нечто чужеродное и атакуют них.
У многих людей, которым проведена аллогенная трансплантация, в какой-то момент развивается РТПХ. Риск развития РТПХ выше в случае поступления стволовых клеток от неродственного донора, но это может произойти с любым, кому проведена трансплантация костного мозга от донора.
РТПХ может произойти в любое время после трансплантации. Однако это чаще встречается после того, как ваш костный мозг начал создавать здоровые клетки.
Существует два типа РТПХ: острый и хронический. Острый тип РТПХ обычно происходит раньше, в течение первых месяцев после трансплантации. Это обычно отражается с вовлечением в процесс кожи, пищеварительного тракта или печени. Хронический тип РТПХ обычно развивается позже и может поражать многие органы.
Признаки, симптомы хронического типа РТПХ:
Суставная либо мышечная боль
Одышка
Постоянный кашель
Изменение видения, такие как сухость глаз
Изменения кожи, включая образование рубцов на коже или снижение эластичности кожи
Высыпания
Желтушность кожи и склер глаз (желтуха)
Сухость во рту
Язвы рта
Боль в животе
Диарея
Тошнота
Рвота
ПОДГОТОВКА К ТКМ
Претрансплантационные тесты и процедуры
Вам необходимо будет пройти серию анализов и исследований с целью диагностики Вашего общего состояния организма и статуса для того, чтобы удостовериться, что Ваш организм готов для проведения ТКМ. Обследование может занять несколько дней или даже более.
Помимо этого, врач установит длинную тонкую трубку (центральный венозный внутривенный катетер) в крупную вену в верхней части груди или шее. Катетер, часто называемый центральной линией, обычно остается на месте в течение всего периода лечения. Команда врачей по ТКМ будет использовать центральную линию, для введения извлеченных ранее для ТКМ стволовых клеток, а также различных медикаментов и препаратов крови в ваше тело.
СБОР СТВОЛОВЫХ КЛЕТОК ДЛЯ ТРАНСПЛАНТАЦИИ
В случае если планируется проведение ТКМ с использованием ваших собственных стволовых клеток (аутологичная трансплантация), Вам будет проведена процедура, называемая аферезом (af-uh-REE-sis), с целью сбора стволовых клеток крови.
Перед аферезом Вам будут проводиться ежедневные инъекции фактора роста для увеличения производства стволовых клеток и приумножения стволовых клеток в вашей циркулирующей крови, для того, чтобы их можно было собрать.
Во время процедуры афереза производится забор крови из вены, куда она поступает циркулировать в аппарат для афереза. Аппарат разделяет – сепарирует - Вашу кровь на разные части, включая стволовые клетки. Эти стволовые клетки собираются и замораживаются для будущего использования в трансплантации. Оставшаяся кровь возвращается в Ваше тело.
В случае если планируется трансплантация с использованием стволовых клеток донора (аллогенная трансплантация), вам понадобится донор. Когда у вас есть донор, производится забор стволовых клеток у этого человека с целью последующей трансплантации. Этот процесс часто называют забором стволовых клеток или забором костного мозга. Стволовые клетки могут использоваться полученные из крови вашего донора или костного мозга. Ваша команда трансплантатов решает, что лучше для вас в зависимости от вашей ситуации. Ваша трансплантационная команда врачей наилучшим образом определит, какой тип трансплантации Вам подходит в Вашей конкретной ситуации.
Другой тип аллогенной трансплантации использует стволовые клетки из крови пуповины (пересадка пуповинной крови). Матери могут сделать выбор в сторону пожертвования пуповинной крови из пупочного канатика после рождения детей. Кровь из пуповины замораживается и хранится в банке пуповинной крови, пока это не понадобится для трансплантации костного мозга.
После того, как Вы прошли предтрансплантационное обследование, у Вас начинается проведение процесса кондиционирования. В процессе кондиционирования Вам проводится химиотерапия и возможно лучевая терапия с целью:
Уничтожения раковых клеток в случае если Вы проходите лечение по поводу метастазирования
Подавления Вашей иммунной системы
Подготовка Вашего костного мозга для новых стволовых клеток
Вариант процесса кондиционирования, который Вам проводится зависит от множества факторов, включая Ваше заболевание, общее состояние организма и тип планируемой ТКМ. Вам может быть показано проведение химиотерапия и лучевая терапия вместе или только одно из вышеупомянутого, как компонент этапа кондиционирования.
Побочные эффекты процесса кондиционирования могут быть следующими:
Тошнота и рвота
Диарея
Выпадение волос
Язвы полости рта, трещины
Инфекция
Кровотечение
Бесплодие
Анемия
Усталость
Катаракта
Органные недостаточности, такие как сердечная, печёночная или лёгочная недостаточности
Вам возможно будут назначены медикаменты, либо процедуры, направленные на предотвращение и уменьшение данных эффектов.
СНИЖЕНИЕ ИНТЕНСИВНОСТИ КОНДИЦИОНИРОВАНИЯ
Основываясь на Ваш возраст и истории болезни, Ваш врач может рекомендовать более низкие дозы или различные виды химиотерапии или лучевой терапии для Вашего лечения. Это называется кондиционирование с пониженной интенсивностью.
Кондиционирование с пониженной интенсивностью уничтожает некоторое количество раковых клеток и несколько подавляет Вашу иммунную систему. Затем клетки донора вводятся в Ваше тело. Донорские клетки с течением времени заменяют клетки Вашего костного мозга. Иммунные факторы донорских клеток могут затем бороться с Вашими раковыми клетками.
ЧТО ВЫ МОЖЕТЕ ОЖИДАТЬ
ВО ВРЕМЯ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Трансплантация костного мозга происходит после завершения процесса кондиционирования. В день вашей трансплантации, называемого нулевым днем, стволовые клетки вводятся в ваше тело через вашу центральную линию.
Инфузия, введение внутривенно, донорских клеток безболезненно. Во время процедуры вы бодрствуете.
Трансплантированные стволовые клетки проникают в ваш костный мозг, где они начинают создавать новые клетки крови. Производство новых клеток крови может занять несколько недель, после чего, соответственно, ваши показатели крови смогут начать восстанавливаться.
Костный мозг или стволовые клетки крови, которые были заморожены и разморожены, содержат предохраняющее вещество, которое защищает клетки. Незадолго до трансплантации вам могут быть назначены лекарства для уменьшения побочных эффектов, которые могут быть вызваны предохраняющим веществом. Вам также, вероятно, будет произведено внутривенное введение жидкости (гидратация) до и после пересадки, чтобы помочь вашему организму избавиться от предохраняющего вещества.
Побочные эффекты предохраняющего вещества могут включать:
Головная боль
Тошнота
Одышка
Странный вкус во рту, когда вводится предохраняющее вещество
Не каждый испытывает побочные эффекты от предохраняющего вещества (консерванта), а для некоторых людей эти побочные эффекты минимальны.
ПОСЛЕ ВАШЕЙ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Когда новые стволовые клетки поступают в ваше тело, они начинают распространяться по всему вашему телу и в ваш костный мозг в том числе. Со временем они увеличиваются в количестве и начинают создавать новые здоровые клетки крови. Это называется приживление. Обычно требуется несколько недель, прежде чем количество клеток крови в вашем организме начнет нормализовываться. У некоторых людей это может занять больше времени.
В дни и недели после трансплантации костного мозга у вас выполняется забор анализов крови и проводятся другие исследования для контроля вашего состояния. Вам может понадобиться назначение медикаментов для лечения осложнений, таких как тошнота и диарея.
После трансплантации костного мозга вы будете находиться под непосредственным медицинским мониторингом. Если у вас отмечаются инфекционные или другие осложнения, вам может потребоваться пребывание в больнице в течение нескольких дней или иногда дольше. В зависимости от типа пересадки и риска осложнений вам нужно оставаться рядом с больницей в течение нескольких недель или месяцев, для осуществления тщательного мониторинга.
Вам также могут потребоваться периодически переливания эритроцитов и тромбоцитов, пока ваш костный мозг не начнет производить достаточное количество этих клеток самостоятельно.
Вы можете подвергаться большему риску заражения или других осложнений в течение нескольких месяцев до нескольких лет после трансплантации.
ТКМ может привести к излечению от некоторых болезней, некоторые болезни переходят благодаря ТКМ в ремиссию. Цели трансплантации костного мозга зависят от вашей индивидуальной ситуации, но обычно включают в себя контроль или лечение болезни, продление вашей жизни и улучшение качества жизни.
Некоторые люди переносят трансплантацию костного мозга с небольшими побочными эффектами и осложнениями. Другие испытывают многочисленные сложные проблемы, как краткосрочные, так и долгосрочные. Тяжесть побочных эффектов и успех трансплантации варьируются от человека к человеку, а иногда может быть трудно предсказуемым моментом до трансплантации.
Это может быть обескураживающим, если в процессе трансплантации возникают серьезные проблемы. Тем не менее, иногда полезно помнить, что есть много выживших, которые также переживали очень трудные дни в процессе трансплантации, но в конечном итоге успешно прошли трансплантацию и вернулись к нормальной деятельности с хорошим качеством жизни.
Жизнь после ТКМ и в ожидании ТКМ может быть не лёгкой, пациенты могут иметь страхи и опасения. Потому обычно создаются группы поддержки и психологической помощи.
НОВЫЕ ВАРИАНТЫ ЛЕЧЕНИЯ
В случае если ваша трансплантация костного мозга была с использованием стволовых клеток от донора (аллогенная трансплантация), вы можете быть подвержены риску возникновения РТПХ. Это возникает вследствие атаки тела реципиента трансплантированными стволовыми клетками донора. Врачи могут назначать лекарства, чтобы помочь предотвратить РТПХ и снизить реакцию вашей иммунной системы (иммунодепрессанты).
После пересадки вам понадобится время для восстановления вашей иммунной системы. Вам могут быть назначены антибиотики для профилактики инфекций. Вам также могут назначаться противогрибковые, антибактериальные или противовирусные препараты. Врачи продолжают изучать и разрабатывать несколько новых лекарств, включая новые противогрибковые препараты, антибактериальные препараты, противовирусные препараты и иммунодепрессанты.
ДИЕТА И ПИТАНИЕ
После трансплантации костного мозга вам, возможно, потребуется отрегулировать свою диету, чтобы оставаться здоровым и предотвратить чрезмерное увеличение веса. Поддержание здорового веса может помочь предотвратить высокое кровяное давление, высокий уровень холестерина и другие негативные последствия для здоровья.
Ваш специалист по питанию (диетолог) и другие члены вашей команды по пересадке будут работать с вами над созданием плана здорового питания, который отвечает вашим потребностям и дополняет ваш образ жизни. Ваш диетолог может также дать вам советы по питанию для контроля побочных эффектов химиотерапии и лучевой терапии, таких как тошнота.
Ваш диетолог также предоставит вам полезные варианты и идеи для использования в вашем плане питания. Рекомендации вашего диетолога могут включать:
Ежедневно есть много фруктов и овощей
Есть преимущественно мясо птицы и рыбы
Питание цельнозерновыми хлебами, злаки и другие продукты
Иметь достаточное количество клетчатки в вашем ежедневном рационе
Питье молока с низким содержанием жиров или употребление других обезжиренных молочных продуктов, чтобы поддерживать достаточное количество кальция
Поддержание низкосолевой и обезжиренной диеты
Следовать рекомендациям по безопасности пищевых продуктов
Избегать алкоголя
Употреблять достаточное количество воды и других жидкостей каждый день
Избегать употребление грейпфрута и грейпфрутового сока из-за их влияния на группу иммунодепрессантов (ингибиторы кальциневрина)
После трансплантации костного мозга вы можете сделать физические упражнения и физическую активность регулярной частью своей жизни, чтобы продолжать улучшать свое здоровье и фитнес состояние. Регулярное упражнение помогает вам контролировать свой вес, укреплять кости, увеличивать выносливость, укреплять мышцы и поддерживать здоровье сердца.
Ваша группа врачей может работать с вами, чтобы создать рутинную программу упражнений для удовлетворения ваших потребностей. Вы можете выполнять упражнения ежедневно, такие как ходьба и другие виды деятельности. По мере выздоровления вы можете медленно увеличить свою физическую активность.

Впервые сталкиваясь с таким страшным диагнозом, как, лейкоз, или лейкемия, лимфома – у человека после первого шока начинается хаос в голове из огромного количества вопросов: как, почему я, или мой ребенок, что делать, как лечить, какие шансы, нужна ли пересадка костного мозга, где найти донора…
Ниже мы выстроили систему из этих вопросов и попробуем ответить на каждый. Это и будет неким планом действий для человека, которому поставили диагноз – рак крови.
Как диагностировать рак крови?
Как лечить лейкоз, лейкемию или лимфому? Можно ли вылечить навсегда?
Какая бывает пересадка костного мозга? Где найти донора?
Как происходит пересадка костного мозга? Что делают перед ТКМ? Сколько времени занимается вся процедура пересадки?
Сколько стоит пересадка костного мозга?
Где лучше делать трансплантацию?
Какой прогноз после пересадки костного мозга?
Как определить рак крови: лейкоз, лейкемию. Как выявить лимфому?
Виды рака крови:
- лейкоз (острый и хронический)
- лейкемия
- лимфома (Ходжкина, неходжкинская)
- миелома
Как диагностировать рак крови на ранней стадии, как он проявляется и как его заметить самостоятельно?
Внимание на симптомы:
- Постоянные головокружения
- Периодическая слабость и сонливость
- Температура постоянно держится на 37 градусах и выше
- Ломота в суставах, костях, как при гриппе
- Кровотечение из носа и десен
- Тошнота, рвота, потеря веса
- Увеличенные лимфоузлы
Вы заметили эти симптомы у себя? У ребенка? Если испытываете подобные симптомы больше 1-2 недель, срочно проходите первичное обследование, а именно:
- Общий анализ крови. Обращайте внимание на: снижение количества тромбоцитов от нормы, увеличение количества бластных (незрелых) клеток от нормы, увеличение лимфоцитов, лимфобластных клеток, появление в крови моноклональных иммуноглобулинов.
- Рентген грудной клетки и головы.
- УЗИ брюшной полости. Внимание на: внимание на увеличение селезенки, печени и лимфоузлов.
Именно по общему анализу крови врач может распознать серьезные отклонения от нормы. Если это случилось, необходимо делать пункцию и проводить иммуногистохимический анализ клеток костного мозга для определения вида рака крови.
Далее, в зависимости от типа рака крови, грамотный врач должен обследовать пациента с помощью ПЭТ КТ, или МРТ, КТ, сцинтиграфии.
Как лечить лейкоз, лейкемию или лимфому? Можно ли вылечить навсегда?
Как лечится рак крови:
- Цитостатики – лекарственные препараты
- Химиотерапия, таргетная терапия
- Моноклониальные антитела
- Иммунотерапия (Т-киллеры)
- Облучение (только перед трансплантацией, ТКМ)
- Пересадка костного мозга (особенно, когда случается рецидив)
Ранняя стадия рака лейкоза, лейкемии или лимфомы: у 75% пациентов ремиссия наступает уже при первой линии лечения цитостатиками и химиотерапией.
Важно: первая линия лечения может длиться от 3 до 9 месяцев.
Вторая и третья стадии лимфомы, лейкемии и остром лейкозе: кроме цитостатиков и химиотерапии, применяют таргетную терапию и иммунотерапию. Комплексное лечение серьезно повышает шансы онкологического пациента на выход в ремиссию.
Важно: иммунотерапия не применяется как самостоятельный метод лечения рака крови, этот новейший метод биологического лечения является сильным вспомогательным лечением.
Четвертая, терминальная стадии, рецидив: требуется пересадка костного мозга, от донора или собственных стволовых клеток.
Важно: Некоторые виды лейкоза, лейкемии и лимфом даже на ранних стадиях предполагают впоследствии пересадку костного мозга. Поэтому если полученный диагноз по протоколу предполагает в будущем ТКМ (трансплантацию), сразу сдавайте анализы на типирование антигенов HLA сами и все ваши родные. Заранее определитесь, подходит ли кто-то из родственников как донор.
Какая бывает пересадка костного мозга? Где найти донора?
Виды трансплантации:
- Аллогенная трансплантация костного мозга. То есть от донора.
- Позволяет пациенту выйти в длительную ремиссию и вылечиться.
- Всего у 10% пациентов обнаруживаются совпадения по антигенам HLA с родственниками. Остальным 90% приходится ожидать очереди на донора в общей базе данных, с которым будет совпадение.
- Осложнения во время и после пересадки в виде не приживаемости, отторжения донорских клеток, вплоть до летального исхода.
- Выживаемость пациентов после аллогенной трансплантации составляет 3-4 пациента из 10. Тем не менее, это лучше, когда без трансплантации вообще ноль шансов выжить.
- Пожизненный прием иммуносупрессоров, препаратов, подавляющих иммунную систему больного, чтобы она не атаковала донорские клетки. Подобная терапия серьезно влияет на качество жизни и вызывает массу сопутствующих заболеваний.
- Аутологичная трансплантация собственных стволовых клеток костного мозга пациента. Метод самый современный, практически всегда используется как единственный в Израиле, в Германии, в Южной Корее, в Таиланде, Китае, Индии, Испании.
- Позволяет пациенту выйти в длительную ремиссию и вылечиться.
- Отсутствие осложнений, прогноз полной приживаемости, так как это собственные клетки.
- Отсутствие последующей иммуно-подавляющей терапии в течение всей жизни.
- Трансплантация может быть недоступна пациенту в связи с тяжестью состояния его организма.
- Выживаемость пациентов при аутологичной трансплантации гемопоэтических клеток 9 из 10. Смертность возможна из-за инфекции во время приживаемости клеток, когда организм почти не защищен, или от токсичности высокодозной химиотерапии, в связи индивидуальной непереносимостью.
Как происходит пересадка костного мозга? Что делают перед ТКМ? Сколько времени занимается вся процедура пересадки?
Пересадка костного мозга является либо завершающим этапом лечения, когда предыдущие методы не дали 100% положительного результата, либо основным при рецидиве рака крови.
В случае аллогенной трансплантации забор клеток костного мозга производится у донора. Напомним, что 9 пациентам из 10 необходимо ожидать в очереди на получение донора из общей базы при совпадении антител HLA.
Если планируется пересадка собственных стволовых клеток костного мозга, то забор этих клеток делают заранее. Если от донора, то незадолго до процедуры. Особая подготовка не требуется, только обследование.
Стволовые клетки для пересадки берут из тазовой кости пункцией, однако, наиболее современный и щадящий способ – это фильтрование стволовых клеток из периферийной крови после лекарственной стимуляции выброса нужных клеток в кровь (недельный прием препарата). Болезненные последствия для донора или самого пациента отсутствуют. Не больно.
Операция по пересадке костного мозга не что иное, как переливание, ведь костный мозг выглядит просто как пакет крови для переливания.
На 2-4 недели после пересадки пациента помещают в стерильную палату клиники, так как он находится в состоянии цитопении: старый костный мозг убит и не работает, новый костный мозг еще не прижился. В этот период для пациента опасны любые возможные инфекции, даже самые незначительные.
Еще в течение 2 месяцев после выписки из стерильной палаты пациента наблюдают или стационарно или амбулаторно. Каждую неделю он сдает анализы крови, мочи, находится под контролем своего онколога.
По окончании всего этапа лечения, пациент проходит обследование каждые 3 месяца в течение 1 года. Далее еще 4 года – каждые 6 месяцев. Перешагнув 5-летний рубеж выживаемости, пациент вступает в период длительной ремиссии, что в 80% случаях означает полное излечение. Обследование раз в год!
Итак, вся процедура трансплантации костного мозга при лейкозе крови, лейкемии, при множественной миеломе (миеломной болезни), лимфоме Ходжкина и неходжкинской лимфоме занимает 3-4 месяца.

Пересадка костного мозга — это метод лечения, который используется при различных заболеваниях крови, преимущественно онкологического характера. Его актуальность постоянно растет, поскольку, согласно данным ВОЗ, только лейкемией и лимфомой заболевают до 600 тыс. человек ежегодно. На сегодняшний день количество трансплантаций, выполненных в мире, приближается к 2 млн.
Что такое костный мозг?
Он представляет собой мягкую губчатую ткань внутри костей. В костном мозге из стволовых клеток производится большая часть клеток крови. На самом раннем этапе развития стволовые клетки называются плюрипотентными — они способны превратиться в любую другую клетку нашего организма. Суть пересадки костного мозга как раз и состоит в том, чтобы у человека появились новые, здоровые плюрипотентные стволовые клетки взамен поврежденных.
Что такое пересадка костного мозга?
Первая успешная трансплантация такого рода была проведена еще в 1968 году. С тех пор процедура многократно совершенствовалась. Сегодня в ней выделяют три этапа:
- Взятие клеток, находящихся в костном мозге донора.
- Их очистка путем фильтрации.
- Пересадка клеток самому донору или другому человеку.
Зачем нужна трансплантация?
Костный мозг пациента может быть поврежден из-за воздействия многих факторов. Наиболее частым из них становится онкологическое заболевание, которое поражает стволовые клетки, в результате чего они теряют способность дифференцироваться и превращаться в зрелые, функционально полноценные клетки крови.
Иногда ткани костного мозга могут необратимо повреждаться под действием длительной химиотерапии или интенсивного лучевого лечения других типов злокачественных опухолей. Соответственно, пересадка может использоваться для:
- замены нефункционирующего костного мозга при его различных онкологических поражениях;
- восстановления работы иммунной системы, поскольку большинство иммунных клеток также образуется именно в костном мозге;
- замены костного мозга и восстановления его нормальной работы после введения высоких доз химиопрепаратов и/или лучевой терапии;
- замены костного мозга, который не способен выполнять свои функции из-за генетических заболеваний, таких как, например, синдром Пфаундлера-Гурлер или адренолейкодистрофия.
Важно понимать, что операция по пересадке костного мозга — крайне сложная медицинская манипуляция. Применять ее следует только при наличии строгих показаний. В каждом отдельном случае риски и преимущества такого лечения должны быть тщательно взвешены в ходе обсуждения с лечащим врачом и специалистами по трансплантации.
При каких заболеваниях показана такая пересадка?
Чаще всего процедуру проводят при следующих патологиях:
- лейкемия;
- различные типы лимфом;
- апластическая анемия в тяжелой форме;
- множественная миелома;
- тяжелые формы иммунной недостаточности;
- иногда — злокачественные опухоли других органов.
Типы трансплантации костного мозга
Классифицируют такие процедуры по типу донора и выделяют следующие виды манипуляций:
В состав центра входят амбулатория, клиническое отделение трансплантации костного мозга и три лаборатории: генетического типирования, гемофореза, криоконсервации и обработки стволовых клеток. Наши специалисты — высококвалифицированные трансплантологи и гематологи, владеющие всеми современными методиками пересадки костного мозга. В своей работе они неукоснительно следуют международным протоколам лечения онкологических заболеваний крови и соблюдают все меры предосторожности и безопасности.
Чтобы понять предназначение костного мозга полезно знать о клетках крови. Среди которых различают: красные кровяные тельца — эритроциты, кровяные пластинки — тромбоциты и белые кровяные тельца — лейкоциты.
- Эритроциты составляют почти половину объема крови. Они содержат гемоглобин — белок, который служит для переноса кислорода от легких к другим органам и тканям.
- Тромбоциты — мелкие клетки (размером в десять раз меньше, чем эритроциты), которые отвечают за остановку кровотечения из поврежденных кровеносных сосудов.
- Лейкоциты бывают нескольких видов. Так, нейтрофилы и моноциты могут захватывать и уничтожать бактерии и грибы, борясь таким образом с инфекциями. Эозинофилы и базофилы участвуют в реакциях организма на аллергены.
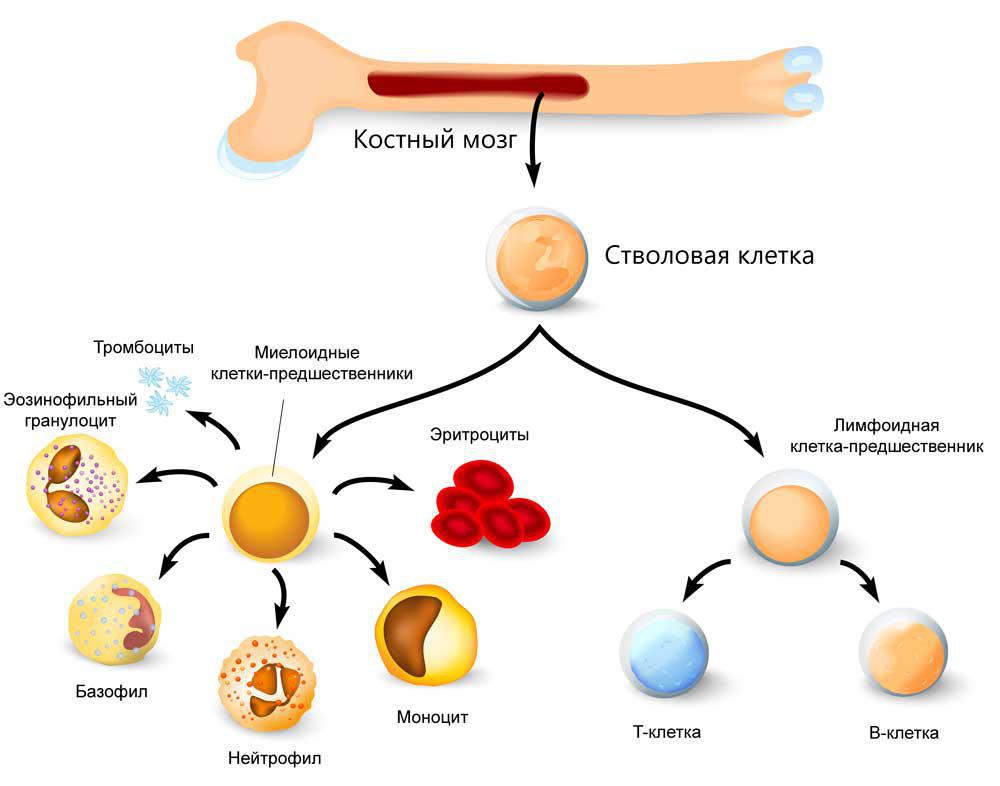
Еще один вид белых кровяных телец — лимфоциты. Именно они играют ключевую роль в иммунитете человека. Есть три основных типа таких клеток: T-, B- и NK-лимфоциты.
Все клетки крови имеют ограниченное время жизни, поэтому нуждаются в постоянном обновлении. Чем и занимается костный мозг.
Выделяют два типа костного мозга:
желтый костный мозг — жировая ткань не вырабатывающая кровяных телец,
и красный костный мозг — собственно кроветворный (гемопоэтический) орган.
Где располагается костный мозг?
У ребенка практически все костномозговые полости заняты кроветворным красным костным мозгом, в то время как у взрослого часть красного замещается желтым костным мозгом и лишь частично остается в костях таза, в телах позвонков, в костях черепа, в ребрах, в грудине, в эпифизах трубчатых костей.
При каких заболеваниях проводится пересадка костного мозга?
Заболевания крови и костного мозга:
- Острый лимфобластный лейкоз у детей (при высокой вероятности рецидива или после возникшего рецидива) и у взрослых.
- Острый миелобластный лейкоз.
- Хронический лимфобластный лейкоз.
- Хронический миелобластный лейкоз.
- Миелодиспластические синдромы.
- Множественная миелома.
- Идиопатический миелофиброз.
Заболевания лимфатической системы:
- Неходжкинские лимфомы (рефрактерное течение или рецидив).
- Лимфогранулематоз (рефрактерное течение или рецидив).
Другие твердые опухоли:
- Нейробластома.
- Саркомы (Юинга, остеогенная, рабдомиосаркома).
- Опухоли центральной нервной системы (медуллобластома и др.).
- Нефробластома.
- Опухоли молочной железы.
- Опухоли яичек и яичников.
Какие исследования проводят перед трансплантацией?
- Клинического анализа крови — диагностика количественных и качественных изменений клеток крови
- Анализ пунктата костного мозга: подсчета абсолютного количества ядросодержащих клеток костного мозга
- Миелограмма - процентное содержание различных видов клеток костного мозга соответствующих рядов (линий) кроветворения
- Гистологическое исследование костного мозга и лимфоидных органов
- Радиоиммунологический анализ - позволяет осуществлять количественное определение биологически активных веществ, меченных радионуклидом
- Иммунофенотипирование - позволяет понять лейкоцитарный состав крови, и прогнозировать дальнейшее протекание заболевания
- Изучение метафазных пластинок - позволяет обнаружить перестроение (мутацию) ДНК
- Молекулярно-биологические методы исследования - позволяют обнаружить белки характерные для некоторых видов опухолей и провести дифференциальную диагностику
Откуда берется материал для трансплантации?
Различают несколько видов трансплантации:
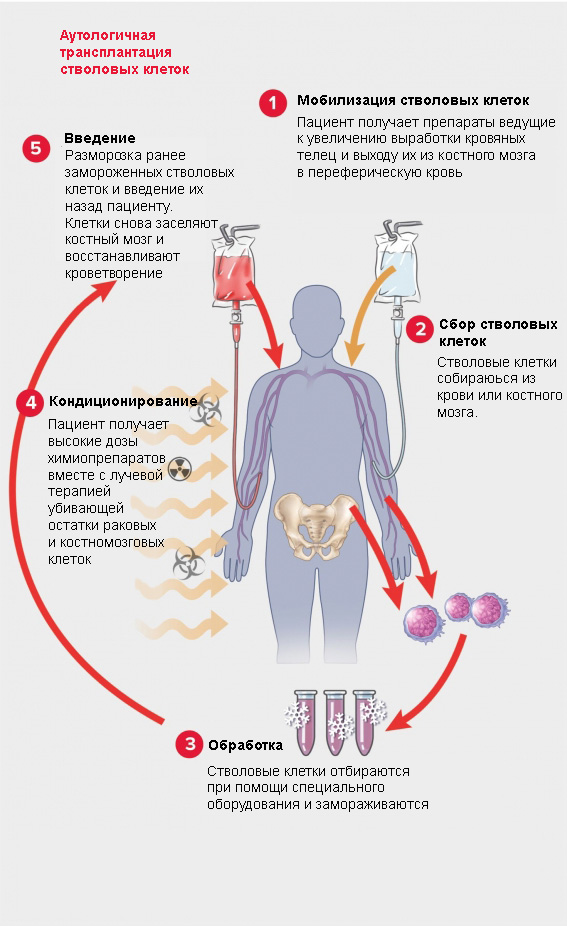
Аутологичная - процедура использует для трансплантации собственные стволовые клетки пациента. Стволовые клетки забираются у пациента заранее и замораживаются. После того, как пациент подвергается высоким дозам химиотерапии, с лучевой терапией или без нее, стволовые клетки возвращаются в организм. Этот тип трансплантата часто используется для лечения рака крови, такого как лимфома Ходжкина, неходжкинская лимфома и миелома.
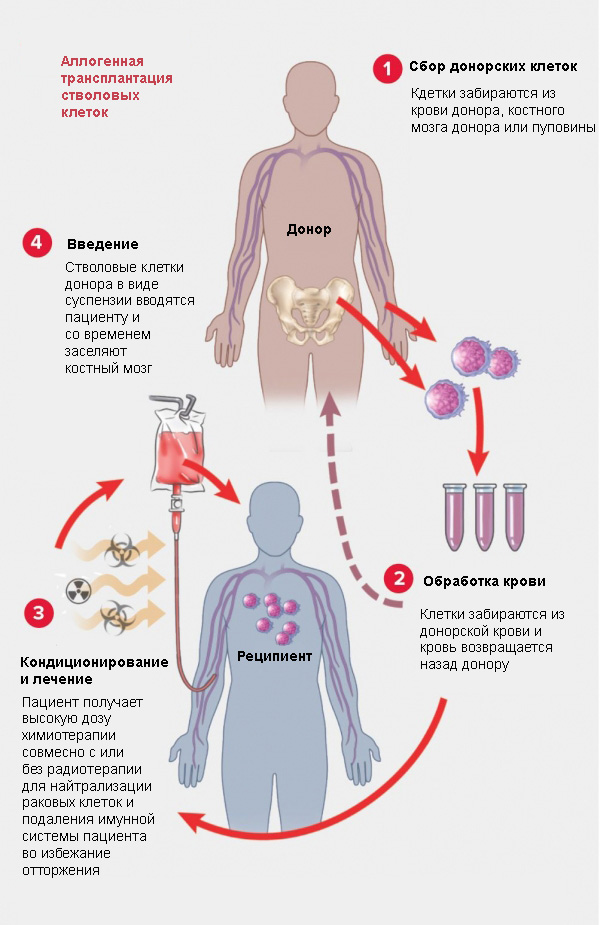
Аллогенная - трансплантация стволовых клеток включает перенос стволовых клеток от здорового человека (донора) в организм пациента после высокоинтенсивной химиотерапии или облучения. Донорские стволовые клетки могут происходить от родственного (сингенная трансплантация) или неродственного донора.
Как проходит процедура трансплантации костного мозга?
Подготовка к процедуре
Перед процедурой трансплантации проводят кондиционирование - процедура подготовки реципиента. Чаще всего она заключается во введении цитостатиков (химиотерапии), которая иногда совмещается с облучением всего организма, чтобы подавить раковые клетки и уничтожить собственные лимфоциты - тем самым предотвратив риск отторжения донорского костного мозга.
В зависимости от заболевания схемы кондиционирования могут отличаться. Дозы препаратов рассчитываются исходя из стадии заболевания, состояния больного и его веса и других факторов.
Введение стволовых клеток
Представляет собой введение в вену суспензии содержащую стволовые клетки и напоминает простое переливание крови. Перед введением, если группы крови отличаются, из суспензии бывает необходимо удалить эритроциты или плазму крови. Введение стремятся провести через один два-дня после взятия трансплантата.
До половины всех аллогенных пересадок костного мозга от родственных доноров и до 80% от неродственных проходят с таким осложнением - иммунные клетки донора атакуют клетки реципиента принимая их за чужеродные, в то время как обратную реакцию специально подавляют кондиционированием. Даже в случае полной совместимости HLA (лейкоцитарных антигенов) не всегда удается избежать атаки со стороны донорских клеток. Реакция происходит не сразу, а через несколько дней, когда новый костный мозг произведёт лейкоциты, и проходит со временем развития толерантности. Реакция может проявиться в виде сыпи, расстройств ЖКТ, различных печеночных проявлений. Поэтому в случае острой реакции пациенту прописывают иммунодепрессанты.
В то же время у этого явления есть и положительная сторона - клетки донора активно атакуют раковые клетки реципиента. Наиболее благоприятно проявляется при лечении миелоидных лейкозов, особенно хронического миелобластного лейкоза (ХМЛ)
Какая выживаемость после трансплантации костного мозга?
Такой показатель как пятилетняя выживаемость колеблется в широких пределах от 20 до 90% и зависит от типа заболевания, стадии, возраста, вида трансплантации, при аутологичной трансплантации шансы намного выше, и уменьшаются при аллогенной трансплантации в ряду родственный -> неродственный донор. Важно подчеркнуть, что все случаи индивидуальны и только лечащий врач может дать правдивый прогноз в каждой конкретной ситуации.
Трансплантация костного мозга: последствия
Какой необходим уход после трансплантации?
После проведения процедуры пациент помещается в стерильный бокс и находится под пристальным присмотром медперсонала в связи с тем, что иммунная система находится в подавленном состоянии и организму сложно бороться даже с теми заболеваниями которые никак себя не проявляют при здоровом иммунитете.
Последствия для донора
Костный мозг донора восстановиться в течении нескольких недель и в 98,5% случаев не имеет негативных последствий и только лишь в 2,5% донор может испытывать некоторые осложнения из-за повреждения мышцы, кости или нерваа в области забора костного мозга.
И помните что специалисты Клиникс Директ подберут для вас лучшую клинику для пересадки костного мозга, составят индивидуальную программу лечения с точными ценами. Оставляйте заявку у нас на сайте и в ближайшее время наш врач свяжется с вами. Наша миссия - это ваше здоровье. До связи.
Читайте также:

