Остеопатия своими руками
Обновлено: 07.07.2024
Нарушение двигательных функций верхних и нижних конечностей происходит по многим причинам, в их основе – повреждение ЦНС. Ослабление, прекращение или неправильные движения конечностей могут быть вызваны и поражением двигательных нервов – нарушением проведения по ним нервных импульсов. Восстановление функций работы мышц рук и ног стало возможным благодаря современным методам медицины.
Однако скорость реабилитационных процессов и их результат не всегда предсказуемы. Во многом это зависит не от стараний врачей, а от степени поражения участка центральной нервной системы и от желания самого больного полностью выздороветь. Порой пациенты бывают настолько подавлены своим состоянием и первыми безуспешными попытками вернуться к прежней полноценной жизни, что процесс выздоровления стоит на месте, несмотря на все усилия врачей и разнообразие применяемых ими методов.
Причины поражения центральной нервной системы
Полная потеря движений или их ослабление бывают вызваны параличом и парезом. В таких случаях различают несколько типов нарушения функций мышц конечностей:
- тетраплегия (нарушение работы всех конечностей);
- моноплегия (нарушение работы только одной конечности);
- параплегия (нарушения подвижности верхних или нижних конечностей);
- гемиплегия (отсутствие силы в мышцах конечностей, расположенных с левой или с правой стороны тела).
Среди основных причин нарушения работы ЦНС специалисты указывают:
- травмы головного или спинного мозга (ушибы, сотрясения, сдавление);
- инсульт;
- травма или патология нервных стволов;
- сильное отравление организма;
- опухолевые процессы в мозге или его оболочках;
- нарушение метаболизма;
- инфекции, поражающие нервные клетки;
- сильнейшие и частые стрессы.
Независимо от того, частично или полностью была нарушена двигательная активность, движения верхних конечностей полностью восстановить гораздо труднее, чем нижних, потому что для рук очень важна мелкая моторика.
Методы восстановления двигательных функций верхних и нижних конечностей
Восстановление двигательных функций верхних, нижних конечностей, по мнению специалистов медицинского центра OSTEOPOLYCLINIC, необходимо начинать незамедлительно после улучшения состояния пациента. Период реабилитации может затянуться или вовсе не принести каких-либо положительных результатов, если манипуляции не начать сразу после того, как появилась возможность производить движения конечностями.
Даже если больной испытывает сложности в самостоятельном движении конечностей, ему могут помочь ближайшие родственники или приглашенный для этого медик. Делать массаж обездвиженных конечностей не так уж сложно, как и проводить пассивную гимнастику.
Порой депрессия, вызванная самим фактом болезни, и, как следствие этого, беспомощное состояние приводят к тому, что пациенты осознанно отказываются от реабилитационных методов. Впрочем, такое состояние больного нередко бывает вызвано и поражением некоторых участков головного мозга.
Восстановление функций двигательного аппарата во многом зависит от бережного отношения окружающих пациента, их деликатном подходе к проблеме. Стимулом для преодоления последствий болезни могут стать не только напоминания о прежней здоровой жизни, но и приведенные примеры из судеб пациентов, перенесших похожее заболевание и успешно справившихся с восстановлением двигательных функций верхних и нижних конечностей.
Основные методы реабилитации, оправдавшие себя временем, это:
- электростимуляция;
- лечебно-профилактическая физкультура;
- метод биологической обратной связи.
- метод Анат Баниэль (АБМ терапия) основанный на методе Моше Фельденкрайз.
Независимо от того, какой именно метод реабилитации специалист считает наиболее эффективным в большинстве случаев, он должен опираться на индивидуальные факторы заболевания пациента. В частности, врач должен учитывать степень тяжести перенесенной болезни пациента, его общее физическое и психическое состояние, эмоциональный настрой на реабилитацию.
Однако некоторые методы применяются ко всем больным без исключения:
- ЛФК и массаж;
- психологическая стимуляция;
- упражнения по восстановлению памяти и речи;
- профилактические меры, направленные на предупреждение повторного заболевания и осложнений.
Восстановление функций движения рук и ног не может быть сопряжено только с физическими действиями. Больному необходимо объяснить, что многое зависит от его волевых приказов своему телу. Выполняя простейшие упражнения, необходимо проговаривать мысленно (или вслух, если речь восстановлена) движения конечности, отдавать ей приказы, стимулировать мозг к их выполнению.
Некоторые основные правила для выполнения лечебной физкультуры
В задачи кинезиотерапии (ЛФК) входят возвращение физической силы мышцам конечностей, по возможности – всех прежде выполняемых движений, а также способности пациента к передвижению и выполнению стандартных бытовых действий.
При выполнении упражнений на восстановление функций конечностей следует придерживаться нескольких простых правил.
С помощью лечебной физкультуры и сеансов абм-терапии человек заново, словно младенец, обучается обычным бытовым действиям, способности к самообслуживанию. Потребность принимать пищу, умываться, одеваться самостоятельно у здорового человека естественна, он выполняет все эти действия, даже не задумываясь. Выполняя упражнения ЛФК посредством мускульной силы инструктора, пациент сперва восстанавливает кровообращение в мышцах, разрабатывает суставы, а уж затем начинает двигаться самостоятельно.
Нужно понимать, что даже после того, как пациент начинает самостоятельно садиться на кровати, а после и ходить, его мышцы первое время все еще будут слишком слабые, чтобы он передвигался с уверенностью. Поэтому для пациентов необходимо оборудовать помещение специальными поручнями, за которые они могли бы придерживаться, особенно такие ручки нужны в туалете и ванной комнате.
Метод электростимуляции
Электростимуляция представляет собой воздействие импульсным электрическим током низкой частоты на ткани для стимуляции двигательной активности в парализованных мышцах. Этот метод ускоряет кровоток в мышцах, способствует улучшению обменно-трофических процессов, повышает сократимость.
Поскольку при электростимуляции чаще всего применяют накожное расположение электродов, не возникает раздражающего действия и разрушения тканей. Никаких негативных ощущений пациент не испытывает. Наоборот, для больных, у которых период реабилитации затянулся, такой метод позволяет его значительно ускорить.
Данный метод является дополнительным средством восстановления двигательных функций конечностей к лечебной физкультуре, но ни в коем случае не ее альтернативой. Бывают случаи, когда без электростимуляции не обойтись, но решать, необходимо ли ее применение, должен только врач. Именно он подбирает необходимую силу тока, устанавливает электроды в нужных местах, исходя из степени поражения мышц и состояния пациента.
Метод биологической обратной связи
Данный метод (сокращенно БОС) заключается в подключении пациента к датчикам, с помощью которых на экране в виде графиков передаются сокращения мышц. Наблюдая за ними, больной учится контролировать парализованные мышцы, управлять ими.
Метод Анат Баниэль - абм терапия (по методу Моше Фельденкрайз)
АБМ терапия (метод Фельденкрайза) является одной из самых быстрых и эффективных способов реабилитации. В момент травмы, наши нервные импульсы передает мозгу о повреждении какого то участка тела и мы начинам чувствовать боль. Организм человека устроен таким образом, что чтобы не испытывать боль и обезопасить другие системы и тело от дальнейших повреждений и негативных последствий, наш мозг в буквальном смысле "отключает" поврежденный участок тела и блокирует нервные импульсы от него. Таким образом само место травмы теряет чувствительность и ему обеспечивается минимальная подвижность. При таких тяжелых травмах длительность лечения занимает много времени и месяцев, и наш мозг просто забывает об этих участках тела. Основной задачей АБМ терапевта в данном случае является показать мозгу о том, что поврежденный участок здоров, с ним все хорошо и можно снова уверенно им пользоваться, взаимодействовать с ним, и собственно восстановить подвижность поврежденной части тела.
Помимо описанных выше методов восстановления двигательных функций конечностей существует множество других (например, медикаментозная терапия, занятия в бассейне, упражнения в условиях невесомости, гипербарическая оксигенация и другие). Каждый из них имеет свои преимущества и ограничения. Назначением конкретного метода должен заниматься только лечащий врач Клиники остеопатии и классической медицины, для того чтобы реабилитация прошла максимально эффективно и в короткие сроки.
Мануальная терапия (или мануальная медицина) – это одно из направлений альтернативной медицины, занимающихся лечением и диагностикой заболеваний позвоночника.
Лечение у мануального терапевта позволяет скорректировать патологии позвоночника на начальных стадиях, улучшить работу внутренних органов, повысить резистентность организма к воздействию патогенов и избавиться от хронических головных болей и мигрени. Несмотря на достаточно стабильные положительные результаты применения мануальных методов у больных с хроническими заболеваниями спины, использовать данный способ альтернативного лечения можно не всем из-за большого списка противопоказаний.
Что такое мануальная медицина?
Мануальная медицина представляет собой комплекс различных методик, в которых врач воздействует на пораженные сегменты позвоночника при помощи рук. Если визуально оценить работу мануального терапевта, можно сказать, что это обычный массаж спины, но это совершенно не так. Во время массажа специалист прорабатывает мягкие ткани (мышечно-связочный аппарат), а основной его задачей является восстановление нормальной микроциркуляции и мышечного тонуса. В отличие от массажиста, мануальный терапевт воздействует не только на паравертебральные (околопозвоночные) мышцы, но и на глубоко расположенные органы: кости, суставы, сухожилия, костно-хрящевые сочленения и внутренние органы.

В основе методы лежит не только прямой стимулирующее воздействие на мягкие ткани, окружающие позвоночник, но и на костные структуры, составляющие центральную часть осевого скелета человека. При правильном выполнении различных методик можно добиться нормализации анатомического расположения позвонков при их смещении и устранения мышечных спазмов, возникающих при травмировании мышечного волокна позвоночными остеофитами (костными наростами).
Если вы хотите более подробно узнать, что такое остеофиты на позвоночнике, а также рассмотреть причины, симптомы и методы лечения, вы можете прочитать статью об этом на нашем портале.
Мануальная медицина и остеопатия – это одно и то же?
Остеопатия – это раздел альтернативной медицины, в основе которого лежит теория о неразрывной связи функционирования внутренних органов с костно-анатомическими структурами, основой которых является позвоночник человека. Несмотря на то, что в народе мануальных терапевтов часто называют остеопатами или костоправами, нельзя обозначать оба направления единым термином, так как остеопатия в ее классическом понимании является частью мануальной медицины.

Дипломированный остеопат может помочь решить следующие проблемы:
- повышение приспосабливаемости человеческого тела и организма к условиям внешней среды и ее проявлениям, включая различные травмы (идея самовосстановления);
- нормализации системы кроветворения и кровообращения;
- гармоничное восстановление нервной системы;
- повышение физиологической подвижности организма.
Под повышением физиологической подвижности в остеопатии понимается не только работа суставов, мышц и костей, но и частота и силы дыхательных движений, а также пульсация кровеносных сосудов.

Какие заболевания лечит мануальный терапевт?
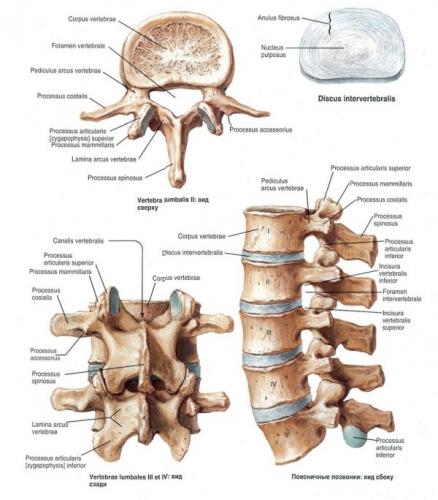
Когда функции межпозвоночных дисков нарушаются, происходит деформация позвоночника (в первую очередь, за счет снижения высоты тел позвонков и их смещения).
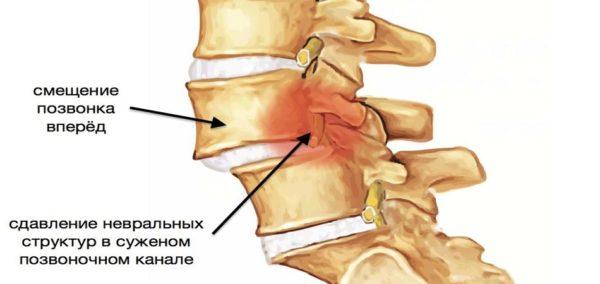
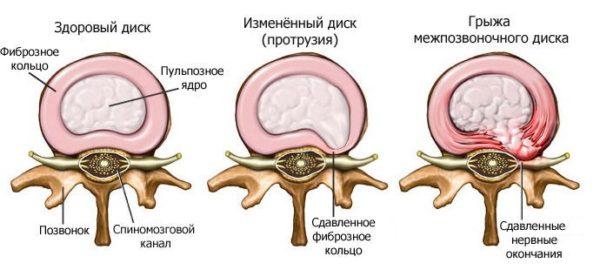
Помимо остеохондроза показаниями для обращения к специалисту по мануальной медицине могут быть:
- межпозвоночные грыжи и протрузии;
- хронические головные боли при шейном остеохондрозе и старых черепно-мозговых травмах;
- хронический болевой синдром в области поясницы (люмбалгия);
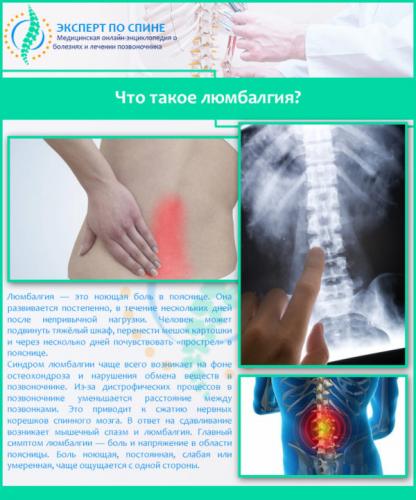
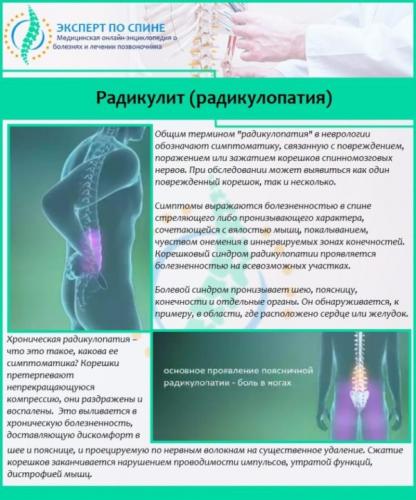
Консультация мануального терапевта также может быть показана при заболеваниях внутренних органов, работы которых зависит от состояния позвоночника.
Какие патологии внутренних органов лечит мануальный терапевт?
Обратите внимание! В некоторых случаях прохождение курса мануальной медицины рекомендуют лицам с нарушениями обменных процессов и ожирением, а также пациентам, склонным к неврозам и депрессивным расстройствам.
Эффект от лечения
Методы мануальной медицины часто назначаются больным остеохондрозом, радикулитом, межпозвоночными грыжами и другими патологиями позвоночника в составе комплексной терапии на этапе восстановления (после купирования острых симптомов и воспалений). Мануальную терапию как эффективный метод восстановления и реабилитации больных с заболеваниями опорно-двигательной системы рекомендуют около 80% специалистов, основываясь на достаточно высокие показатели положительного исхода у больных данной группы.
После прохождения полного курса мануальной терапии у больных с болезнями позвоночника удается добиться следующего лечебного и клинически значимого результата:
- устранение головных болей и хронических головокружений;
- нормализации кровяного давления (при отсутствии нарушений со стороны сердца и сосудов, особенно в стадии декомпенсации);

Большинство пациентов отмечают, что после лечения у них исчезли боли в спине, нормализовался сон и аппетит, уменьшились головные боли, улучшилось настроение. Почти 40% больных с остеохондрозом и межпозвоночными грыжами отмечают значительное снижение интенсивности болей при ходьбе, а также уменьшение утреней скованности в мышцах и суставах, характерной также для остеоартроза.
Техники воздействия
Несмотря на то, что мануальный терапевт лечит только при помощи рук и собственного осязания, существуют различные методы воздействия на позвоночник человека, каждый из которых дает определенный терапевтический результат.
Если вы хотите более подробно узнать, технологию проведения мануальной терапии при остеохондрозе шейного отдела позвоночника, вы можете прочитать статью об этом на нашем портале.
Мануальные техники в лечении заболеваний позвоночника
Одной из разновидностей мобилизации позвоночника является тракционная терапия (вытяжение позвоночника). Она используется не только для лечения различных патологий, но и для восстановления в период постоперационной реабилитации больных, перенесших хирургическое вмешательство на позвоночнике.

Мобилизация и манипуляция позвоночника могут использоваться как одновременно (первым этапом всегда будет мобилизация позвоночника), так и изолированно друг от друга – в зависимости от имеющихся показаний и степени дегенерации деформации различных структур позвоночника.
Манипуляции на реберно-поперечных суставах Тракция поясничного отдела в кифозе
Тракция грудного отдела позвоночного столба Мобилизация пояснично-крестцового сустава проводится в положении больного лежа на животе
Мобилизация поясничного отдела боковым сгибанием Мобилизация грудного отдела позвоночного столба, в сочетании с тракцией
Мобилизация шейного отдела позвоночного столба в сочетании с тракцией Мобилизация грудного отдела позвоночного столба
Мобилизация шейно-грудного перехода Мобилизация поясничного отдела
Как проходит прием?
Полноценное лечение у мануального терапевта начинается, как правило, со второго посещения. На первичном приеме врач соберет подробный анамнез, проведет ручной (физикальный) осмотр и пальпацию позвоночника для выявления болезненных и триггерных точек, возможного смещения позвонков и других деформаций костей и суставов.
Начиная со второго приема, проводится непосредственно лечебное воздействие, которое всегда начинается с релаксации и заканчивается мобилизацией или манипуляцией (либо их комбинированием). Длительность сеанса составляет обычно от 20 до 45-50 минут, а в неделю назначается не более 2 сеансов, так как мышцам требуется время для восстановления и адаптации к новому положению. Для оценки динамики от проводимой терапии необходимо пройти не менее 3 сеансов. Максимально возможный результат обычно достигается спустя 5-7 процедур.
Видео — Сеанс мануальной терапии
Важно! Больным, ведущим малоподвижный образ жизни, с выраженными гиподинамическими расстройствами и слабой мышечной силой врач может рекомендовать ношение специального корсета или бандажа в течение нескольких недель для уменьшения дискомфорта после терапии и быстрого восстановления мышечного волокна.
Зачем нужна предварительная диагностика?
Перед началом лечения специалист по мануальной медицине обязательно попросит у пациента результаты магнитно-резонансного сканирования, ультразвуковой диагностики или рентгенографии. Это необходимо для объективной оценки функционального состояния позвоночника и выявления возможных противопоказаний, о которых больной может не знать.
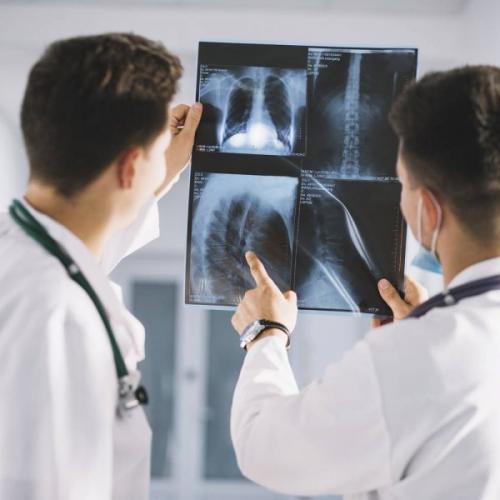
Перед началом лечения пациент должен пройти диагностику и предоставить результаты мануальному терапевту
С этой же целью перед сеансами проводится исследование крови, чтобы своевременно выявить признаки инфекционно-воспалительных или опухолевых процессов, при которых мануальная терапия противопоказана.
Обратите внимание! Больным, входящим в группу риска по межпозвоночным грыжам и протрузиям (это преимущественно пациенты с хроническим остеохондрозом), следует делать МРТ перед походом к мануальному терапевту, так как рентгенологическое исследование при данной патологии неэффективно.
Эффективность при остеохондрозе
Больные с данным диагнозом должны понимать, что мануальная медицина эффективна только на ранних стадиях остеохондроза (до 3 степени).
Основные приемы, которые используют мануальные терапевты в лечении больных данной группы:
- снятие функциональной блокады с суставов позвоночника;
- вытяжение позвоночника (тракционная терапия) и растягивание паравертебральных мышц;
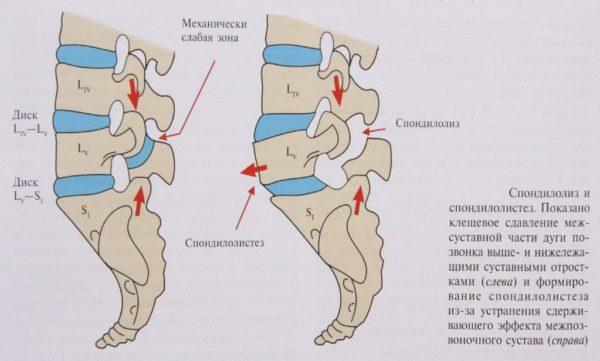
- возвращение анатомически правильного положения позвонкам (при остеохондрозе, осложненном спондилолистезом).
Лечебный эффект определяется устранением мышечного спазма, освобождением защемленных нервных окончаний и нормализацией кровообращения в сосудах позвоночника и околопозвоночных мышцах.
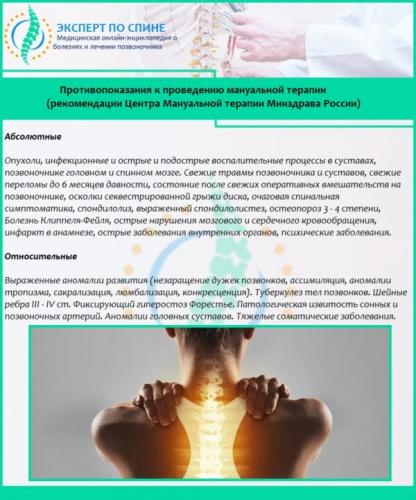
Противопоказания и ограничения
Мануальная терапия относится к методам активного воздействия на позвоночник, поэтому подобные процедуры имеют немало противопоказаний. К ним относятся:
- инфекционные заболевания (в том числе, инфекции позвоночника);
- воспалительные процессы в позвоночнике и окружающих его тканях в стадии острого течения;
- патологии, сопровождающиеся снижением плотности костной массы (остеопороз, костные метастазы);
- раковые образования (независимо от локализации);
- свежие травмы опорно-двигательной системы;
- злокачественная гипертензия.
Применение в детском возрасте не рекомендовано до достижения 7 лет.
Противопоказания к проведению мануальной терапии (рекомендации Центра Мануальной терапии Минздрава России)
Можно ли лечиться во время беременности?
Несмотря на то, что некоторые специалисты говорят о возможности лечения во время беременности, представители традиционной медицины рекомендуют отказаться от мануальной терапии во время вынашивания ребенка и кормления грудью. Женщины с хроническим остеохондрозом и другими заболеваниями позвоночника должны знать, что неверные манипуляции на данном опорно-двигательном сегменте во время беременности могут стать причиной выкидыша (независимо от срока гестации).

Мануальная терапия во время месячных
Менструации не являются прямым противопоказанием для сеансов мануальной терапии, но лучше отказаться от лечения до окончания месячных. Мануальное воздействие может привести не только к усилению менструальных болей, но и более обильным и длительным выделениям (меноррагиям).
Видео – Мануальная терапия шейного отдела
Мануальная терапия – достаточно эффективный метод лечения позвоночника и многих внутренних органов, например, репродуктивной системы или дыхательных путей. Выбирая мануального терапевта, необходимо интересоваться не только отзывами о конкретном специалисте, но и наличием у него диплома, сертификата и лицензии. Лечение у непрофессионала может стать причиной смещения и перелома позвонков, разрыва связок, травмирования мышц и других серьезных осложнений, поэтому подходить к этому вопросу нужно очень ответственно.
По статистике популярность лечебного массажа сегодня все больше растет, и он постепенно становится чуть ли не самым популярным средством альтернативной медицины. Любой массаж спины и шеи независимо от техники выполнения может приносить как пользу, так и вред. Поэтому перед тем как делать процедуру ознакомьтесь с противопоказаниями. Если есть какие-то сомнения, лучше проконсультируйтесь со специалистом. А подробную информацию о техниках массажа, противопоказаниях и пользе процедур можно получить на нашем сайте.

Остеопатия — область клинической медицины, основанная на холистическом подходе и использующая мануальные методы воздействия на этапах профилактики, диагностики, лечения и реабилитации, направленные на восстановление природной способности организма к самокоррекции. В статье приведен обзор рандомизированных контролируемых исследований результатов остеопатического лечения при некоторых функциональных нарушениях у детей различных возрастных групп, проведенных в РФ за последние годы. На основании приведенных данных можно сделать заключение о доказанной клинической эффективности остеопатической коррекции при гипоксически-ишемических поражениях центральной нервной системы, в частности гипертензионно-гидроцефальном синдроме, легкой форме бульбарной дизартрии вследствие родового повреждения на уровне краниовертебрального перехода, при дисплазии и подвывихе тазобедренного сустава, миопии легкой степени со спазмом аккомодации, нейрогенных дисфункциях мочевого пузыря, осложненных хроническим буллезным циститом и пузырно-мочеточниковым рефлюксом. Чем раньше будет проведена остеопатическая коррекция, тем лучше будет результат. Остеопатическое лечение безопасно, обеспечивает индивидуальный подход к пациентам, позволяет снизить лекарственную нагрузку у детей и риск развития полипрагмазии, хорошо сочетается с другими методами лечения, что особенно важно у детей первого года жизни. Остеопатия может дополнить арсенал клинической медицины и занять достойное место в системе оказания медицинской помощи детям.
Ключевые слова
Полный текст
Остеопатия — область клинической медицины, основанная на холистическом подходе и использующая мануальные методы на этапах профилактики, диагностики, лечения и реабилитации, направленные на восстановление способности организма к самокоррекции. Остеопатия представляет организм человека как единую систему со сложными внутренними и внешними взаимосвязями. Это одно из немногих мануальных медицинских направлений, регламентируемое ВОЗ. Она хорошо зарекомендовала себя во многих развитых странах. Так, в США, где в настоящее время практикуют около 100 тысяч врачей-остеопатов, 28 университетов готовят специалистов по остеопатии.
В России остеопатия начала развиваться с 90-х гг. прошлого века, и за сравнительно небольшой срок это направление медицины получило бурное развитие.
Остеопатия занимается коррекцией соматических дисфункций (СД) (шифр по МКБ М99.0) — обратимых функциональных нарушений. В любом повреждении тканей есть доля как органического поражения, так и функционального, соотношение которых будет обусловливать тяжесть патологического процесса. Не всегда эти функциональные нарушения диагностируются стандартными методами, но тем не менее они являются значимыми в патогенезе заболевания и могут иметь различные клинические проявления. Именно в пределах функциональной части находится основное место приложения остеопатии, где она максимально эффективна.
Клинические исследования эффективности остеопатического лечения затруднены тем, что воздействие мануальное. Двойное слепое плацебо-контролируемое исследование провести невозможно. Но и для других методов лечения (хирургические вмешательства, физиотерапия, методы восстановительной медицины) это также неосуществимо по объективным причинам. Однако можно организовать рандомизированные исследования с достаточным количеством пациентов, набрать сходные по различным критериям основную и контрольную группы (возраст, основное заболевание и т. д.) и применить инструментальные методы исследования для объективизации результатов лечения.
Для улучшения качества медицинской помощи детям необходимо эффективное взаимодействие врачей разных специальностей. Цель данной статьи — познакомить педиатров с возможностями остеопатии на основе обзора клинических исследований.
За последние два десятилетия в нашей стране выполнен ряд клинических исследований результатов остеопатического лечения при различных заболеваниях детского возраста, многие из которых являются контролируемыми рандомизированными.
С 1997 г. на базе Владивостокского государственного медицинского университета и Приморского краевого института вертеброневрологии и мануальной медицины проводится большая работа по наблюдению за новорожденными детьми [5]. Под наблюдением в течение 5 лет (до 2002 г.) находилось более 3 тысяч детей в возрасте от 1–5 дней до 1,5 года, у которых при остеопатическом обследовании были выявлены те или иные функциональные блоки костей черепа, шейных двигательных сегментов, крестца, дисфункции тазовых костей. Эти нарушения сопровождались различной неврологической симптоматикой. После остеопатической коррекции у 98 % детей отмечалось существенное улучшение состояния: улучшались эмоциональный фон, сон, снижалось беспокойство, активнее становилось сосание, уменьшались дисфункции черепно-мозговых нервов, вегетативные расстройства, мышечный дисбаланс, увеличивался объем движений, исчезали патологические рефлексы, улучшались и восстанавливались выпрямительные реакции, улучшались хватательные функции кисти. Динамическое наблюдение за детьми выявило стойкий терапевтический эффект. До 30 % детей опережали в двигательном и психоречевом развитии своих сверстников. Дети реже болели, педиатрами и невропатологами все они оценивались как практически здоровые.
В России в структуре детской инвалидности ведущее место занимают болезни нервной системы и психические расстройства, при этом до 35–40 % приходятся на поражения центральной нервной системы (ЦНС), возникшие в перинатальном периоде. Значительная часть неврологических расстройств у новорожденных связана с гипоксически-ишемическими поражениями ЦНС (ГИП ЦНС), доля которых составляет 60–80 % всех поражений ЦНС, развивающихся в этот период жизни [1]. Одной из составляющих клинической картины ГИП ЦНС перинатального периода являются двигательные нарушения разной степени выраженности. Исходы ГИП ЦНС могут варьировать от минимальных мозговых дисфункций до грубых двигательных расстройств при детском церебральном параличе.

Рис. 1. Динамика двигательных нарушений и дистонии у детей с гипоксически-ишемическими поражениями центральной нервной системы
Одним из наиболее частых синдромов перинатального поражения нервной системы является гипертензионно-гидроцефальный синдром (ГГС). Внутричерепная гипертензия диагностируется у 80 % доношенных и почти у 100 % недоношенных детей с перинатальными поражениями ЦНС. Повышение внутричерепного давления вызывает быстрое нарастание дегенеративных изменений нервных клеток, а длительная интракраниальная гипертензия обусловливает их атрофию и гибель. Поэтому так важна ранняя диагностика и лечение данной патологии у грудных детей. Увеличение частоты аллергических реакций при медикаментозном лечении и недостаточная его эффективность делают необходимым поиск более эффективных методов лечения ГГС у детей первого года жизни.
Были сформированы две группы детей с ГГС в возрасте от 3 месяцев до 1 года по 30 человек в каждой. Детям основной группы проводилось стандартное лечение в сочетании с остеопатической коррекцией. Курс остеопатической коррекции состоял из 6–7 сеансов с интервалами в 5–6 дней. В контрольной группе дети получали только стандартное лечение [8, 12]. Все пациенты прошли клинико-инструментальное обследование до и после курса лечения: неврологическое, остеопатическое, нейросонографическое (НСГ) исследования, доплерографию сосудов головы и шеи.
Пациентов с полным регрессом неврологической симптоматики не было ни в одной группе. В основной группе наблюдалась более выраженная положительная динамика в ответ на лечение. Наиболее позитивные изменения достигнуты в проявлениях общей мозговой симптоматики, в уменьшении ширины боковых желудочков по данным НСГ (рис. 2), в уменьшении асимметрии линейной скорости кровотока по позвоночным артериям. Установленные различия статистически значимы (р
Рис. 2. Сравнение результатов лечения гипертензионно-гидроцефального синдрома у детей первого года жизни с применением остеопатической коррекции и без нее
Перинатальные нарушения в зоне краниовертебрального перехода являются причиной легкой формы бульбарной дизартрии, что вызывает нарушение тонуса мышц языка и околоротовой мускулатуры и приводит к затруднению артикуляции и задержке предречевого развития. Были обследованы 80 детей первого года жизни с дизартрическими проявлениями при нарушениях в зоне краниовертебрального перехода. Основная группа (44 ребенка) получала остеопатическое лечение, контрольная группа (36 детей) — стандартное медикаментозное лечение. У детей в основной группе в 75 % случаев восстановился тонус языка, в 85 % случаев — нормальная подвижность и тонус круговой мышцы рта, в 80 % случаев исчезала или уменьшалась асимметрия линейной скорости кровотока в вертебробазилярном бассейне. В группе сравнения эти показатели не изменились или ухудшились [6]. Остеопатическая диагностика и лечение позволяют выявить и эффективно устранить причины дизартрических проявлений, что существенно ускоряет процесс восстановления речевых функций, а также предотвращает прогрессирование задержки предречевого развития при нарушениях в зоне краниовертебрального перехода.
Две независимые группы исследователей обследовали по сходным протоколам детей первого года жизни с дисплазией и подвывихом тазобедренного сустава, всего 92 ребенка [9, 10]. Основная группа (50 детей) получала остеопатическое лечение на фоне ортопедического лечения. Остеопатическое лечение осуществлялось в промежутках между сменами абдукционных шин-распорок с частотой 2–3 раза в месяц. В контрольной группе (42 ребенка) проводилось только ортопедическое лечение. Остеопатическое лечение улучшало соотношение костных элементов тазобедренного сустава, значительно уменьшало сроки их формирования, давало возможность формировать сустав без назначения лекарственных препаратов, позволяло снизить сроки фиксации ребенка в отводящих шинах в среднем на 1 месяц (рис. 3).

Рис. 3. Продолжительность лечения при дисплазии и подвывихе тазобедренного сустава у детей первого года жизни
Двумя группами исследователей показаны хорошие результаты остеопатической коррекции у детей 7–12 лет с миопией легкой степени и спазмом аккомодации. Основная группа (47 человек) получала остеопатическое лечение на фоне стандартного офтальмологического лечения, контрольная группа (47 человек) — только стандартное офтальмологической лечение [4, 11]. В основной группе тяжесть миопии после лечения в среднем уменьшилась на 0,5 D (в 59 % случаев тяжесть миопии уменьшилась, в 18 % случаев произошла стабилизация процесса без изменения данных рефрактометрии, в 23 % случаев состояние ухудшилось), в контрольной группе тяжесть миопии увеличилась на 1,0 D (стабилизация заболевания наступила только в 18 % случаев, ухудшение — в 82 %, а улучшение состояния не произошло вовсе). По данным ультразвуковой доплерографии сосудов головы и шеи исходно у всех детей наблюдалась асимметрия кровотока в позвоночных артериях. После лечения в основной группе симметрия кровотока восстановилась у 83 % пациентов, в контрольной группе изменений не наблюдалось.
Была проведена оценка эффективности остеопатического лечения в комплексной терапии нейрогенных дисфункций мочевого пузыря, осложненных хроническим буллезным циститом и пузырно-мочеточниковым рефлюксом (ПМР) у детей младшего школьного возраста [3]. В исследовании участвовали 33 ребенка, которые были разделены на основную (16 человек) и контрольную (17 человек) группы. Все пациенты прошли инструментальное обследование, включавшее УЗИ мочевого пузыря, цистоскопию, рентгенографию (микционную цистографию). Больные основной группы в составе комплексного лечения получали курс остеопатической терапии — от 5 до 8 сеансов с интервалами от 1 до 4 недель между процедурами; больные контрольной группы — только стандартное медикаментозное лечение. Контроль производился через 3 месяца при повторной плановой госпитализации. В основной группе у 50 % пациентов наблюдался полный регресс дизурической симптоматики, в группе сравнения — только у одного пациента. В основной группе после лечения полностью исчезли симптомы, резко снижающие качество жизни, такие как полное отсутствие позыва к микции (отведение мочи катетером), подтекание мочи и стрессовое недержание. По данным УЗИ в основной группе получено достоверное уменьшение объема мочевого пузыря (p ×
Об авторах
Юлия Олеговна Кузьмина
Запатентованная, высоко эффективная технология лечения межпозвонковых грыж без операции.
Усовершенствованные методики лечения заболеваний позвоночника, суставов, и опорно-двигательного аппарата.
.jpg)

Как вести себя во время и после лечения для достижения максимального результата.
Остеохондроз это общее, собирательное понятие, вобравшее в себя большое число заболеваний имеющих лишь одну общую черту - боли в спине. Дело врача разобраться в том, из какого источника идут боли, какие симптомы их сопровождают, и какие последствия они могут вызвать в конечном итоге. Врач и только врач может установить истину. Но врач, какой специальности? Обычно с болями в спине посылают к невропатологу. И это большое упущение нашей медицины. На самом деле боль, связанная с ущемлением нервов, занимает скромное третье место, среди всех причин болей в спине. Гораздо чаще мы имеем проблемы с мышцами и суставами позвоночника, а в их болезнях невропатолог, за редким исключением не сведущ. Вот почему нужно обращаться к специально подготовленному специалисту - мануальному терапевту (его еще иногда называют вертеброневрологом или остеопатом). Именно мануальный терапевт обладает необходимой суммой знаний в области болезней позвоночника. В ВР-клинике работают врачи, хорошо разбирающиеся в проблемах позвоночника, все наши врачи помимо подготовки по мануальной терапии имеют так же подготовку по физиотерапии. И это отличает нашу клинику от тысяч других, пытающихся лечить заболевания позвоночника. Мы единственные правообладатели уникальной высокоэффективной методики лечения межпозвонковых грыж ударно-волновой терапией. Методика применяемая в нашей клинике - МФ УВТ специально разработана для лечения позвоночных грыж. Но она так же хорошо помогает и при других заболеваниях, вызывающих боли: при спондилоартрозе, спондилезе и миофасциальных болях. Следование некоторым простым правилам во время и после лечения повышает эффектность лечения и вселяет в наших пациентов уверенность в хорошем исходе дела. Не стоит пренебрегать этими правилами даже тогда, когда вы будите чувствовать себя полностью здоровым. Ведь межпозвонковых дисков в вашем позвоночнике много, и если мы вылечили один из них, это не значит, что не может пострадать другой. Здоровье - это не подарок. Это постоянная работа над ним. Гимнастика, режим дня, режим труда и отдыха, отпуск – все это очень важно.
Причины болей в спине
спондилоартроз

грыжа диска

миофасциит

спондилолистез

спондилез


Cпондилоартроз
Спондилоартроз это хроническое воспаление суставов с последующей их деформацией и потерей функции. Возникает из-за перегрузок, переохлаждений и микротравм.
Профилактика: Бережное отношение к позвоночнику, правильная осанка, гимнастика или ЛФК, тепло, баня, закаливание, плавание, ношение корсета при сильных физических нагрузках.
Лечение: Массаж (1 раз в квартал), ЛФК, мануальная терапия, УВТ, физиотерапия, в редких случаях прием противовоспалительных нестероидных препаратов.
Рекомендации после проведения УВТ: Ношение корсета в течение 3-х месяцев, ЛФК, массаж, мануальная терапия.
Миофасциит
Миофасциит (миозит, миогелез, триггерные зоны) это хроническое воспалительно-дегенеративное состояние мышц с образованием плотных, болезненный узелков - триггеров. Возникает из-за статических нагрузок, переохлаждений, микротравм и нервного перенапряжения.
Профилактика: Чередование статической и динамической нагрузок на мышцы, правильная осанка, ЗОЖ, гимнастика или ЛФК, тепло, баня, закаливание, плавание, ношение корсета при сильных физических нагрузках.
Лечение: Массаж (1 раз в квартал), ЛФК, мануальная терапия, УВТ, физиотерапия, в редких случаях прием противовоспалительных нестероидных препаратов.
Рекомендации после проведения УВТ: ЛФК, массаж, разумный спорт, правильная осанка.
Грыжа межпозвонкового диска
Межпозвонковая грыжа - разрыв фиброзного кольца позвоночного диска с вытеканием части пульпозного (полужидкого) ядра в позвоночный канал, ы результате чего образуется выпячивание - грыжа, которая часто ущемляет сосуды и нервные корешков. Возникает из-за статических нагрузок, микротравм (часто при занятиях спортом или физической работой), резкого поднятия больших грузов, толкания предметов и т.п.
Профилактика: Укрепление мышечного корсета с чередование статической и динамической нагрузок на мышцы, правильная осанка, ЗОЖ, гимнастика или ЛФК, тепло, баня, закаливание, плавание, ношение корсета при сильных физических нагрузках.
Лечение: Ударно-волновая терапия по методики МФ УВТ, мануальная терапия, ЛФК, физиотерапия, прием противовоспалительных нестероидных препаратов, миорелаксантов и мочегонных средств, в редких случаях оперативное лечение.
Рекомендации после проведения УВТ: ЛФК, массаж, разумный спорт, правильная осанка.
Спондилез
Спондилез - это хронический воспалительно-дегенеративный процесс, развивающийся в телах позвонков в месте их контакта с межпозвонковыми дисками, приводящий к образованию костных выступов, неоартрозов способных сдавливать различные структуры позвоночника: сосуды, нервы, связки. Возникает после грыж МПД, из-за перегрузок, переохлаждений и микротравм.
Профилактика: Бережное отношение к позвоночнику, правильная осанка, гимнастика или ЛФК, тепло, баня, закаливание, плавание, ношение корсета при сильных физических нагрузках.
Лечение: Массаж (1 раз в квартал), ЛФК, мануальная терапия, УВТ, физиотерапия, в редких случаях прием противовоспалительных нестероидных препаратов.
Рекомендации после проведения УВТ: Ношение корсета в течение 3-х месяцев, ЛФК, массаж, мануальная терапия.
Cпондилолистез
Спондилолистез это сползание тела позвонка от должной оси позвоночника вперед (антелистез), назад (ретролистез) или в сторону (латеролистез) сопровождается деформацией позвоночных суставов с частичной потерей их функции. Возникает из-за перегрузок и микротравм на фоне слабого мышечного и связочного корсета позвоночника. Реже возникает из за травм.
Профилактика: Бережное отношение к позвоночнику, правильная осанка, гимнастика или ЛФК с укреплением мышц и связок, плавание, ношение корсета при сильных физических нагрузках.
Лечение: Мануальная терапия, УВТ, ЛФК,физиотерапия.
Рекомендации после проведения УВТ: Ношение корсета в течение 3-х месяцев, ЛФК, массаж, мануальная терапия.





Во время лечения
1. Сообщайте врачу обо всех изменениях вашего состояния в день процедуры и после нее. Нормально если после первых 3 - 4 процедур ощущается усиление болей или дискомфорт. Но после 5-й и последующих процедур усиление болей нужно обязательно обсудить с врачом.

2. Пейте больше жидкости, на помогает выводить из организма усиленно образующие в период лечения шлаки.

3. Прекратите все спортивные и избыточные трудовые физические нагрузки на период лечения. Больше отдыхайте, совершайте пешие прогулки.

4. Обратите внимание на ночной сон, если у вас бессоница обсудите с врачом целесообразность приема снотворных.


5. Ношение поясничного корсета важный элемент лечебного процесса. Носите корсет во соответствии с рекомендациями врача. В ряде случаев врач может назначить прием медикаментов.

После окончания лечения
Все меры предосторожностей и рекомендации во время лечения актуальны и после лечения на протяжении трех месяцев. В этот период необходимо постепенно расширять возможности своего тела в плате физической нагрузки. Постепенно наращиваем интенсивность, продолжительность и силу тренировок. Но помните! Ни во время ни сразу после тренировок не должны возникать или усиливаться боли в пояснице или конечностях. Появление боли свидетельствует о слишком больших нагрузках при занятиях. При появлении таких болей следует немедленно прекратить нагрузку, затянуть корсет и позвонить врачу. Ниже описанные 9 самых важныж упражнений. Они наиболее безопасны. Они также хорошо помогают поддерживать функциональность позвоночника и создают максимально благоприятные условия для заживления грыжи диска.
Девять самых важных упражнений.
Упражнение № 1.

Упражнение № 2.

Упражнение № 3.


Упражнение № 4 .
Скрутка. Выполняется из положения лежа, раскинув руки. Одну ногу, не сгибая, перекинуть через другую, расположенную на полу, и максимально расслабить мышцы туловища и ног. Нужно добиться максимального расслабления мышц спины в течение 2 - 3 дыхательных циклов. Продолжительность растяжения 15 - 120 сек. Всего выполняется 1 – 3 повтора для каждой ноги. Во время выполнения этого упражнения также происходит устранение функциональных блоков между позвонками поясничного отдела позвоночника, что может проявляться похрустыванием и щелчками в этой области.

Упражнение № 5 .
Положите правую руку на левое плече, а левую руку свободно опустите вниз. Далее, надавливая правой рукой на левое плече, таким образом, чтобы оно опускалось, наклоните голову максимально вправо, так, чтобы почувствовать растяжение мышц шеи на 5 - 7 секунд. То же повторите и в другую сторону, всего 3 – 5 повторов.

Упражнение № 6 .
Расположите пальцы рук на задней поверхности шеи, на выступающем бугорке. Надавливая на этот бугорок, прогните спину вперед, на 5 секунд. Всего 3 – 5 повторов.


Упражнение № 7 .
Положите правую руку на правое плече, в области шеи. Левой рукой возьмите за локоть правой руки. Около пяти секунд тянем правой рукой за локоть таким образом, чтобы он двигался влево до чувства растяжения мышц спины и плеча. При этом можно разворачивать корпус в сторону движения локтя. То же повторите и в другую сторону, всего 3 – 5 повторов.
Упражнение № 8 .
Руки отведите за спину. Левой рукой возьмите за предплечье правой, как можно ближе к локтю (или за локоть). Тяните левой рукой правую вправо. В ту же сторону отклоняйте голову. Растягивайте мышцы плеча и шеи до 5 - 7 сек. То же повторите и в другую сторону, всего 3 – 5 повторов.




Упражнение № 9 .
Упражнения для укрепления мышц шеи для ликвидации нестабильности. Поочередно упираемся кистью рук в лоб, темя, затылок и снова в темя (но с другой стороны!). Напрягайте мышцы плеча и шеи до 5 - 7 сек. Всего делаем 2 - 3 – 5 таких "кругов".
Читайте также:

