Камень крови как сделать
Обновлено: 04.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Появление крови в стуле нельзя игнорировать, поскольку это один из наиболее тревожных и серьезных симптомов заболеваний желудочно-кишечного тракта (ЖКТ) и требует обследования и медицинской помощи.
Разновидности крови в стуле
Кровь в стуле может быть красной или вишневой, или почти черной, кровотечение - обильным или мажущим, а акт дефекации - болезненным (болеть может не только анальное отверстие, но и живот) или обычным.
В некоторых случаях кровь в стуле не визуализируется, но определяется при лабораторном обследовании – такое явление называют скрытой кровью.
Выделяют острое и хроническое кровотечения - в зависимости от скорости развития симптомов. Острое возникает за считаные минуты и отличается большой потерей крови. Другими симптомами, характерными для этого состояния, являются бледность, резкая слабость, учащенное сердцебиение, падение артериального давления. Больному требуется экстренная медицинская помощь.
Хроническое кровотечение обусловлено небольшой, но регулярной кровопотерей, в результате которой развивается анемия.
Возможные причины крови в стуле
Кровь в стуле всегда является симптомом, а не заболеванием. По ее цвету можно определить, в каком отделе желудочно-кишечного тракта развилось кровотечение. В зависимости от этого выделяют следующие причины появления крови в стуле:
- Кровь алого цвета, не смешанная с калом, может свидетельствовать о трещине кожи или слизистой перианальной области. Появление крови сопровождается интенсивной болью при дефекации. Состояние может развиться вне зависимости от возраста пациента. Часто трещины возникают при длительных и частых запорах в результате травмирования слизистой оболочки конечного отдела прямой кишки и кожи перианальной области твердыми каловыми массами. У детей причиной трещин могут быть аллергические реакции на белок коровьего молока, т.к. жидкий кал постоянно раздражает кожу и слизистую. Схожая ситуация отмечается и при лактазной недостаточности. Трещины также могут появиться при неправильной технике постановки клизм.
- Темно-красная кровь, которая не смешивается с каловыми массами, часто является симптомом геморроя – заболевания, характеризующегося варикозным изменением вен заднего прохода и прямой кишки с образованием геморроидальных узлов. Происходит это при застое крови вследствие малой двигательной активности, избыточного веса, запоров, во время беременности. При геморрое кровь появляется, как правило, после опорожнения кишечника. Часто больные предъявляют жалобы на зуд в перианальной области, жжение, могут пальпироваться расширенные геморроидальные узлы (под кожей в области ануса в виде небольших на ощупь шариков эластичной консистенции).
- малоподвижный образ жизни, провоцирующий застой крови в венозных сплетениях прямой кишки и нарушение пассажа кала по кишечнику и приводящий к развитию запоров и геморроя;
- избыточный вес;
- малое количество клетчатки в рационе;
- злоупотребление алкоголем и кофе;
- женский пол (беременность и роды являются фактором риска развития запоров и геморроя);
- введение прикорма грудным детям – при резкой смене рациона у младенцев могут развиться запоры и инвагинации;
- анальный секс – приводит к травмированию слизистой прямой кишки и образованию хронических трещин;
- инфицирование вирусом папилломы человека увеличивает риск формирования папиллом перианальной области;
- злокачественные новообразования желудочно-кишечного тракта у членов семьи.
Диагностика и обследования при наличии крови в стуле
-
Общий анализ крови (для выявления признаков анемии при скрытых кровотечениях).
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Minecraft Wiki
Из-за новой политики Microsoft в отношении сторонних ресурсов, Minecraft Wiki больше не является официальной. В связи с этим были внесены некоторые изменения, в том числе и обновлён логотип вики-проекта. Подробности на нашем Discord-сервере.
Divine RPG/Камень лечения
Камень лечения — предмет, добавляемый модификацией Divine RPG. Его можно найти двумя способами — камень с небольшим шансом может выпасть с меченосца, а также получается путём крафта. Этот предмет имеет способность мгновенно восстанавливать вам все жизни, но при этом он исчезает. Нужно нажать ПКМ , держа этот камень в руке, чтобы использовать его.
Содержание
Магия крови – это не кровавые жертвоприношения
Магия крови: нет необходимости во вреде. Магия крови – это не та магия, которая подразумевает убийство людей или животных во время ритуального жертвоприношения. Давайте это просто проясним. Мы не говорим о том, чтобы положить некое невинное существо на алтарь или в центр пентаграммы и убить его или ранить. Это было бы совсем неправильно, не говоря уже о том, что незаконно, и совсем не то, о чем я говорю. Магия крови – это использование нескольких капель крови во время заклинания или ритуала, обычно своей собственной, но если вы колдуете для кого-то еще, то вы используете его кровь (конечно, с разрешения и согласия). Эти несколько капель крови могут добавить силы в колдовскую работу бесконечным множеством способов.

Использование крови в магии и заклинаниях. Сила крови

Является магия крови злом?
Особенности применения магии крови

Заклинание на крови. Использование крови в магии
Меры безопасности при практике магии крови
Прежде чем я начну обсуждать способы использования магии крови, давайте поговорим о способах ее безопасного использования. Прежде всего, держите в голове несколько запретов: — Никогда не берите больше, чем несколько капель. — Никогда не используйте кровь не давшего согласия участника ритуала (это касается также и животных, потому что они не могут дать согласие). — Не мажьте никого своей кровью, также не позволяйте людям мазать вас своей, нее пытайтесь обменяться кровью каким-либо иным способом – помните, многие тяжелые заболевания передаются через кровь. — Никогда не пейте кровь, не важно, в чистом виде или добавляя ее в напитки, помимо того, что вы можете заразиться, кровь сама по себе токсична для человека. В количестве, превышающем пару чайных ложек, она может стать причиной гемохроматоза (тяжелое нарушение обмена железа) и возможно, нанести серьезный органический вред. — Не позволяйте никому употреблять в пищу вашу кровь, независимо в сыром ли виде, или добавленную в еду или напитки. Это, в сущности, отдает вашу силу тому, кто это сделал, и очень нехорошим способом. Правильный путь использования магии крови будет: — Дезинфицируйте участок кожи спиртовыми тампонами или дезинфицирующим гелем. — Дезинфицируйте маленький прокалывающий инструмент, например, булавку. Я пользуюсь ланцетами для капиллярного забора крови (иное название – скарификаторы). — Тычьте не сильнее, чем достаточно просто для того, чтоб проткнуть кожу. — Выдавите несколько капель, чтобы собрать их и использовать в своих целях. — Немедленно продезинфицируйте рану и нанесите противовоспалительную мазь, если кровь еще продолжает сочиться, перевяжите рану. — Отберите и с особым тщанием уберите все, что соприкасалось с кровью, до тех пор, пока ваш ритуал или заклинание не будут закончены. — Продезинфицируйте поверхности (кожи и рабочего места) и все использованные предметы после работы с магией крови. — Пока рана заживает, держите ее в чистоте.
Когда использовать магию крови, а когда не стоит?

Я не могу сказать вам, когда магия крови является наилучшим вариантом, но я могу изложить вам свои доводы: я использую ее только при крайней нужде и только в обстоятельствах крайней важности. — Я использую ее для защиты, но не мелкой защиты – если у меня есть занудная и приставучая коллега, чтобы с ней не сталкиваться, я не буду использовать магию крови. А вот для серьезной защиты – самый раз, если мне нужно будет защититься от опасностей, которые могут серьезно повлиять на мою жизнь (авария, преступление и т.д.). — Я буду использовать ее для здоровья и благополучия – не для мелочей вроде больного горла или содранных коленок, а для серьезных вопросов здоровья типа тяжелых болезней и травм, хирургических операций или избавления от вредных зависимостей. — Я буду использовать ее в крайней нужде – но не в мелочах типа накопить денег на поездку в Диснейлэнд, а в серьезных вещах вроде угрозы оказаться на грани голода и бездомности, чтобы получить то, что мне нужно для выживания. Вот что я имею в виду. Есть еще правила, когда я не использую магию крови: — Я никогда не использую магию крови до тех пор, пока я (или человек, от лица которого я это делаю) не будет полностью подготовлен к тому, чтобы принять последствия, какими бы они ни были (что подразумевает под собой очень тщательное их продумывание). — Я никогда не применяю ее на других людей без их разрешения (исключение составляют случаи защиты от смертельной опасности, для меня не было проблемы изгнания агрессивного члена семьи, который отказался покинуть дом моей матери и угрожал мне ружьем). — Я никогда не использую в любви или магии отношений, связь между людьми должна развиваться естественным путем, без форсирования. Магия крови превратит возможную связь в цепь, эмоциональное рабство. — Я никогда не использую магию крови для обретения силы, если вы не можете приобрести силу естественным путем, значит, вы ее не заслуживаете и скорее всего, не будете знать, как с ней обращаться. — Я никогда не использую магию крови для причинения кому-либо или чему-либо вреда. — Я никогда не использую ее для мести.
Камни в почках
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Камни в почках: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
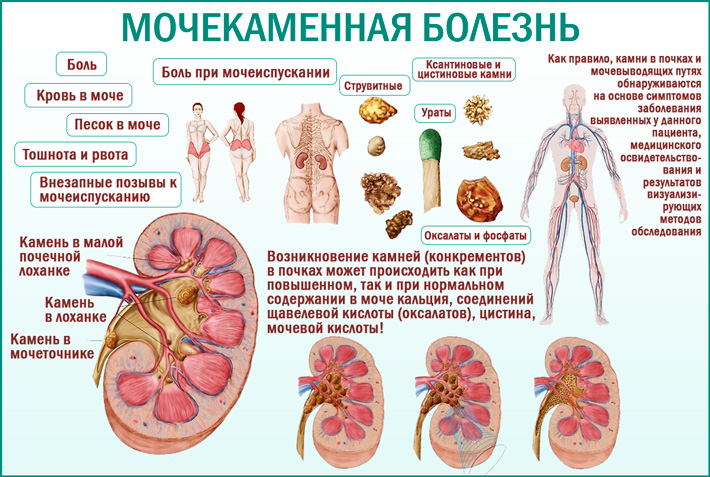
Нарушения минерального обмена приводят к образованию камней в почках. Соли различных минералов накапливаются в почечной лоханке, внутренней полости почек, постепенно превращаясь в плотные каменистые агломераты (плотные скопления частиц). Процесс чаще всего поражает только одну почку.
- Уратные камни состоят из мочевой кислоты, солей калия и натрия. Они плотные, желтого цвета и имеют гладкую поверхностью. Из-за отсутствия кальция они не видны при проведении рентгенографического исследования. Диагноз ставится на основании УЗИ и анализа мочи.
- Оксалатные камни встречаются чаще всего. В них много кальция, они имеют большую плотность, поэтому их легко диагностировать при инструментальном обследовании. Камни темно-серого цвета, неровные. Такие камни сильно травмируют слизистую мочеточников, что сопровождается интенсивной болью и появлением крови в моче.
- Фосфатные камни содержат кальциевые соли фосфатной кислоты. Они гладкие, легко крошатся, серовато-белого цвета. Чаще всего возникают на фоне хронической почечной инфекции.
- Струвитные камни очень быстро увеличиваются в размерах, имеют мягкую консистенцию и сероватый цвет. В основном диагностируются у женщин. Главная опасность этих камней состоит в том, что они всего за несколько месяцев вырастают до больших размеров и могут целиком заполнить почечную лоханку.
- Цистиновые камни встречаются редко, состоят из сернистого соединения аминокислоты цистина. Они желтовато-белого цвета, округлой формы, мягкой консистенции, с гладкой поверхностью. Особенность этих камней заключается в том, что они встречаются у детей и в молодом возрасте. Единственным методом излечения этой патологии является пересадка почки.
- Ксантиновые камни чаще формируются у пациентов с наследственной предрасположенностью. Они практически всегда рентген-отрицательные (т. е. не визуализируются на снимках), поэтому для их диагностики применяют УЗИ. Ксантиновые камни не выводятся самостоятельно, единственный способ их удаления – хирургический.
- малые (до 3 мм);
- средние (3–10 мм);
- большие (больше 10 мм).
Появление оксалатных камней связано с чрезмерным потреблением различных цитрусовых, сладостей, особенно шоколада, а также кофе, чая, свеклы и черной смородины. Причиной образования таких камней может стать и нарушение обмена кальция в организме.
Обмен кальция, в свою очередь, тесно связан с витамином D.
В группу риска входят пожилые люди, у которых в силу естественных причин развивается остеопороз, то есть кости становятся хрупкими из-за того, что кальций перестает оседать в костной ткани и большая его часть циркулирует в крови. Кровь, обогащенная кальцием, фильтруется почками, в результате чего в полости почки накапливается избыток кальция, приводящий к образованию камней.
Аналогичный процесс происходит при болезнях щитовидной и паращитовидных желез. При избытке гормонов нарушается обмен кальция, он начинает активно вымываться из костной ткани в кровь и затем фильтруется почками, где постепенно откладывается.
Нарушение нормального всасывания питательных веществ наблюдается и при заболеваниях желудочно-кишечного тракта. Это вызывает дисбаланс обмена веществ и провоцирует возникновение мочекаменной болезни.
К образованию камней зачастую приводят инфекционно-воспалительные заболевания почек. Воспаление нарушает процессы фильтрации и выделения мочи, часть солей остается внутри почечных лоханок, формируется камень.
Мочекаменная болезнь может быть вызвана приемом некоторых лекарственных средств (особенно бесконтрольным приемом аскорбиновой кислоты).
Внимательно следует относиться к составу потребляемой питьевой воды. Жесткая вода с избытком солей кальция повышает риск формирования камней в почках.
Мочекаменная болезнь – нередкое явление у лежачих больных. Отсутствие движения способствует размножению микробов в почках, из-за чего нарушается почечная функция и образуются камни.
- Болезни щитовидной железы и паращитовидных желез.
- Заболевания желудка (гастрит, язвенная болезнь).
- Болезни кишечника (болезнь Крона, состояние после удаления части кишки).
- Остеопороз.
- Подагра.
- Заболевания мочеполовой системы (пиелонефрит, простатит, цистит, аденома предстательной железы).
- Дефицит витаминов D и А.
- Обезвоживание.
Терапией заболеваний почек занимается врач-нефролог. Он сможет назначить необходимые анализы, инструментальные методы обследования. Для постановки диагноза и назначения лечения могут потребоваться консультации врача-гастроэнтеролога, эндокринолога, гинеколога, уролога.
Диагностика и обследования при подозрении на камни в почках
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики поможет установить правильный диагноз.
-
Клинический анализ крови с развернутой лейкоцитарной формулой позволяет выявить воспалительные изменения при различных инфекционных заболеваниях.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Почему бывает кровь в моче: физиологические и патологические причины. В каких случаях можно не переживать, а когда обратиться к врачу.
Причины крови в моче могут быть физиологическими, т. е. нормальными и не требующими серьезного лечения, и патологическими, при которых необходимо обратиться к врачу. Женщины часто принимают за такой симптом выделения крови во время менструации. Еще к безобидным причинам относится окрашивание мочи в красноватый или бордово-розовый цвет после употребления большого количества свеклы или некоторых лекарственных препаратов.
Физиологические причины крови в моче
Само присутствие крови в моче в медицине носит название гематурии. Она считается нормой после катетеризации мочевого пузыря, цистоскопии или оперативных вмешательств на органах брюшной полости. В первую очередь это касается операций по удалению аденомы простаты у мужчин, когда инструмент вводят через мочеиспускательный канал.
К физиологическим причинам также относятся:
- переохлаждение или перегрев;
- тяжелая физическая нагрузка;
- токсикоинфекции (грипп, краснуха, ангина, бронхопневмония и пр.);
- прием антибиотика пенициллина или противоракового препарата циклофосфомида.

Если ничего из перечисленного с вами не происходило, то причины следов крови в моче могут быть связаны с заболеваниями, которые требуют медицинской помощи. На патологическую природу признака указывает наличие других симптомов:
- частых позывов к мочеиспусканию;
- слизисто-гнойных выделений из уретры;
- затруднений при мочеиспускании;
- повышения температуры тела;
- боли внизу живота.
Почему появляется кровь в моче
Одной из частых причин гематурии как у женщин, так и у мужчин выступает мочекаменная болезнь в период обострения. Камень, проходя по мочеточникам, травмирует слизистую, вызывая ее повреждение. При этом ощущается сильнейшая боль. Ранки кровоточат, а кровь смывается вместе с мочой, которая и окрашивается в соответствующий цвет, причем кровянистые выделения имеют ярко-алый цвет.
В преклонном возрасте причиной крови в моче может быть возрастное сужение мочевыводящего канала. Самым опасным диагнозом при таком симптоме считается онкологическое заболевание простаты, мочевого пузыря или почек. Здесь стоит учесть, что злокачественные опухоли этих органов хорошо поддаются лечению. Главное – вовремя обратиться к врачу, т. е. при первых появившихся симптомах.
Другие возможные причины гематурии:
- прием антикоагулянтов (гепарина или аспирина);
- ранение или сильный ушиб почки;
- полипы или опухоли мочевого пузыря;
- мочеполовые инфекции.
Если кровь появляется в конце мочеиспускания, то причину следует искать в мочевом пузыре, если вне процесса выделения мочи – в уретре (мочеиспускательном канале, чаще всего это повреждения его стенок). Если дополнительно наблюдаются суставные боли, то причиной может выступать системная красная волчанка.

Причины крови в моче у ребенка
В детском возрасте причиной появления крови в моче может выступать заболевание почек, в том числе врожденные аномалии развития. У новорожденных детей это может быть признаков повреждения уретры или неправильной гигиены половых органов после рождения.
Причины крови в моче у мужчин и женщин
К наиболее распространенным причинам крови в моче у мужчин относятся:
- новообразования или аденома предстательной железы;
- запущенная инфекция, передающаяся половым путем (при распространении на уретру и мочевой пузырь); и хронический простатит;
- очень тяжелые физические нагрузки.
У женщин гематурию чаще всего вызывают:
- острая или хроническая форма цистита (сопровождается частыми позывами, резями и болями);
- уретрит (примеси крови есть во всех порциях мочи); ;
- гематурия беременных (связана с изменениями гормонального фона).
В любом случае для выяснения причины необходима помощь специалиста. При таком симптоме нужно обратиться к урологу и пройти полное обследование с инструментальными и лабораторными исследованиями, которые помогут точно выявить причину гематурии и подобрать грамотное лечение.

Задать вопрос или записаться на прием
Введите свое имя и номер телефона. Специалисты Клиники Dr. AkNer свяжутся с Вами, проконсультируют Вас по интересующим вопросам и запишут на прием в клинику в удобное для вас время.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 05.11.2021
- Время чтения: 1 mins read
Кровь, появляющаяся в моче, — всегда тревожный сигнал. Она может быть видна невооруженным глазом, меняя цвет мочи на коричневый или красный, также может быть латентной, видимой только под микроскопом. В обоих случаях симптом может предвещать серьезные проблемы с мочевыделительной системой, в том числе злокачественные опухоли почек и мочевого пузыря, но также имеет прозаические и безвредные причины.
Что такое гематурия?
Гематурия — это наличие эритроцитов в моче. Эритроциты могут быть в достаточном количестве, чтобы окрашивать мочу в коричневый цвет, или их так мало, что они обнаруживаются только в лабораторном тесте.
Количество эритроцитов в образце указывает на один из двух видов гематурии:
- Микрогематурия . Гематурия, невидимая невооруженным глазом. Обнаруживается только лабораторными методами. Эритроциты присутствуют в моче в количестве более 3 в поле зрения (или, по другим данным, более 5 клеток крови, что соответствует числу 100-800 эритроцитов в 1 мл мочи). Наличие единичных эритроцитов мочи считается нормальным, не патологическим состоянием.
- Макрогематурия . Аномальная окраска мочи, видимая невооруженным глазом, обычно от розового до коричневого. Окраска мочи зависит от количества присутствующих в ней эритроцитов и времени, прошедшего между началом кровотечения и выведением мочи. Бывает, что в моче появляются сгустки крови, тогда состояние может сопровождаться болью.
Варианты гематурии на основании места возникновения кровотечения
В зависимости от источника кровотечения различают гематурию следующих типов:
- Клубочковая . Клетки крови попадают в мочу на уровне клубочков. В этом случае цвет мочи темный, напоминает чай или колу, иногда красный.
- Юкстрагломерулярная . Клетки крови попадают в мочу из дополнительных отделов мочевыделительной системы. Цвет мочи розовый или красный. Юкстрагломерулярные причины гематурии составляют 90% всех случаев гематурия.
Моча больного с гематурией обычно коричневого цвета. Только при очень массивном и свежем кровотечении или кровотечении из терминального отдела мочевыводящих путей она может быть ярко-красной.
Изолированная гематурия означает наличие в моче только эритроцитов без других отклонений, например, протеинурии.
Измененный цвет мочи
Существует ряд причин тревожной окраски мочи, а фактором, ответственным за цвет, не всегда является кровь. Поэтому, пациент, заметив изменение цвета мочи, перед обращением к урологу должен рассмотреть следующие вероятные причины покраснения мочи:
- Прием препаратов, побочным действием которых является изменение цвета мочи. Например, сульфаниламиды, нитрофуран, производные ацетилсалициловой кислоты, феназопиридин, фенолфталеин и др.
- Наличие в меню продуктов, окрашивающих мочу. Красители содержатся, например, в свекле, ежевике, ревене, перце.
- Контакт с токсинами — свинец, бензол, мышьяк.
Красная или коричневая моча также может быть результатом наличия в моче гемоглобина (гемоглобинурия) или миоглобина (миоглобинурия), в этом случае при микроскопическом исследовании не обнаруживается эритроцитов.
Что делать, если в моче есть кровь?
Пациент, заметив кровь в моче, должен обратиться к урологу. Каждый случай гематурия требует тщательной диагностики для определения причины и места кровотечения.
Также важно определить другие симптомы, указывающие на причину. У больного может быть:
- повышенная температура тела;
- боль, жжение при мочеиспускании;
- частое мочеиспускание или снижение количества мочи (олигурия);
- ощущение давления на мочевой пузырь;
- боль в поясничной области или внизу живота;
- слабость;
- диарея (с кровью или без);
- вздутие живота;
- гипертония.
Для уролога важна информация, был ли у больного стрептококковый фарингит, импетиго, гломерулонефрит после инфекции.
Может случиться так, что кровь в моче – единственный тревожный симптом, а в некоторых случаях заболевание развивается совершенно бессимптомно, а кровь (латентная) обнаруживается только в анализе. Поэтому стоит не реже одного раза в год выполнять общий анализ мочи.
Кровь в моче – причины
Существует ряд возможных причин появления крови в моче, не все из которых опасны для здоровья и жизни. Но в любом случае нужно быстро определить основу кровотечения в мочевыводящие пути, чтобы предотвратить возможные осложнения или развитие серьезных заболеваний.

Кровь в моче может быть следствием заболеваний, нарушений или травм, затрагивающих каждый из элементов мочевыделительной системы, а также системных патологий, например, нарушений свертываемости крови, возникающих в результате заболевания или быть осложнением применения антикоагулянтов.
Кровь в моче — симптом следующих заболеваний:
- Нефролитиаз. Крайне болезненное заболевание, заключающееся в образовании отложений в мочевыводящих путях, т.е. камней в почках. Симптомы камней: тяжелые приступы колики в поясничной области, гематурия, тошнота и рвота, лихорадка, слабость. Часто встречается также инфекция мочевыводящих путей. Лечение заключается в хирургическом удалении камней в почках.
- Рак мочевыводящих путей . Считается сложным и опасным, так как обычно диагностируется слишком поздно. Длительное время болезнь может протекать бессимптомно или с симптомами, похожими на инфекцию мочевыводящих путей. Гематурия — наиболее важный симптом рака мочевыводящих путей. Другие симптомы рака – боли в поясничной области, частое мочеиспускание, жжение в уретре, необходимость мочиться ночью. Среди наиболее опасных видов рака мочевыделительной системы – рак почки (обычно почечно-клеточная карцинома RCC), рак мочеточников и мочевого пузыря. . Возникает как следствие вирусной или бактериальной инфекции, приема определенных лекарственных препаратов или наличия раковых клеток и является результатом аномального функционирования иммунной системы, мишень которой — нормальные клубочки. Заболевание может сопровождаться рядом симптомов: болью в поясничной области, гематурией, пенистой мочой, отечностью лица и лодыжек, отсутствием аппетита, лихорадкой. Лечение зависит от причины заболевания, его характера (острое или хроническое воспаление), состояния пациента и осложнений.
- Инфекции мочевыводящих путей. Или инфекции мочевого пузыря, вызванные наличием патогенных микроорганизмов в уретре, мочевом пузыре, мочеточниках или почках. Гематурия – относительно редкий симптом, чаще всего это жжение при мочеиспускании, позывы к мочеиспусканию, частое мочеиспускание, боль, иногда также тошнота, лихорадка. Инфекция лечится антибиотикотерапией.
- Травмы . Коричневая моча, напоминающая темное пиво, часто сопровождает состояния после ушиба почки. При незначительной травме гематурия проходит самопроизвольно через несколько дней, в случае серьезных травм необходимо хирургическое лечение и даже удаление почки. Причиной крови в моче также может быть прямое повреждение уретры.
- Сосудистые нарушения (почечный тромбоз, инфаркт почки) . Блокирование кровоснабжения почки может протекать бессимптомно или вызывать неспецифические симптомы, похожие например, на камни в почках. Симптомы, на которые всегда следует обращать внимание, — гематурия и протеинурия (белок в моче), боли в поясничной области, тошнота, рвота. Инфаркт почки обычно требует хирургического вмешательства и использования соответствующих антикоагулирующих средств. Например, гепарин, варфарин или аценокумарол.
- Инородное тело в уретре . Инородные тела в уретре или мочевом пузыре диагностируются редко и встречаются у особой группы пациентов — психически больных людей, заключенных, людей, предпочитающих нетрадиционную половую жизнь. Введение инородного тела в уретру приводит к инфекциям мочевыводящих путей и более серьезным осложнениям — периуретральным и перипузырным абсцессам и мочевым свищам. Помимо боли и затруднения мочеиспускания, у пациентов может развиться гематурия. Удаление инородных тел обычно связано с хирургическими процедурами, так как предметы могут обрастать слоем мочевого камня.
- Полипы и папилломы мочевого пузыря . Это предраковые состояния.
- Кисты в почках . Сопровождаются болями в животе и болями в пояснице.
Другие причины – среди других возможных факторов, ответственных за появление крови в моче:
- эндометриоз — очаги эндометрия в мочевыводящих путях;
- заболевания простаты у мужчин;
- анатомические дефекты, например, синдром щелкунчика, т.е. сдавливание левой почечной вены аортой и верхней брыжеечной артерией;
- туберкулез почек;
- гиперкальциурия;
- гиперурикозурия — повышенное образование мочевой кислоты;
- пиелонефрит;
- нефропатии;
- аутоиммунные заболевания — системная волчанка, узловой артериит;
- синдром Альпорта — наследственный нефрит, полипы, кисты.
Кровь в моче при шистосомозе
Путешествие в Африку, Индию или на Ближний Восток связано с возможностью развития шистосомоза – паразитарного заболевания, вызываемого сосальщиком рода Schistosoma. Патология проявляется в т. ч. гематурией.
Паразит, обитающий в водной среде, проникает через кожу человека (обычно ноги) в поверхностные кровеносные сосуды, где начинается колонизация. Чаще всего он закрепляется в сосудах мочевого пузыря (отсюда и гематурия), а затем вместе с кровотоком попадает в различные органы.

Жизненный цикл шистосомы
Кровь в моче – не морбидные причины
Бывают случаи, когда красная моча не означает проблем со здоровьем. Красная моча может быть следствием употребления определенных блюд, например, свеклы, пищевых красителей и некоторых лекарств.
Эритроциты в моче могут появляться после интенсивных физических нагрузок или после полового акта. Гематурия также может возникать при лихорадке. Перед мочеиспусканием на анализ эти факторы следует исключить.
Кровь в моче у мужчин при заболеваниях предстательной железы
Кровь в моче у мужчин иногда может означать заболевания простаты.
Первый тревожный симптом гипертрофии простаты — проблемы с мочеиспусканием. Гипертрофия простаты обычно появляется после 45 – 50 лет и поражает до половины, а в более старшем возрасте — до 70% мужчин. Доброкачественная гиперплазия предстательной железы во многих случаях означает естественный процесс старения организма и не связана с другими заболеваниями.
При прогрессирующей гипертрофии простаты у мужчин могут возникнуть проблемы с полным опорожнением мочевого пузыря или ощущение давления в области мочевого пузыря. В экстремальных ситуациях может наблюдаться полная задержка мочи.
Простатит появляется чаще всего у мужчин старше 50 лет и дает затруднение мочеиспускания. Также могут быть ощущение обструкции мочевого пузыря, боли и болезненности в области простаты.
При возникновении гематурии и любых других отклонений, связанных с мочеиспусканием, следует проконсультироваться с урологом. Врач проведет углубленную диагностику присутствующих симптомов. Их причинами могут быть как инфекции мочевыводящих путей, так и рак предстательной железы.
Кровь в моче у женщин при эндометриозе
Довольно редко кровь в моче связывается при диагностике с эндометриозом. Эндометриоз – это наличие ткани эндометрия вне полости матки. Патология затрагивает до 20% женщин в мире. Эндометриоз органов мочевыделительной системы встречается у небольшой группы пациенток − до 2% и его трудно обнаружить. Патология может повлиять на мочевой пузырь, иногда мочеточник или почки.
Эндометриоз – легкое заболевание, но оно может иметь острое клиническое течение. При эндометриозе мочевыделительной системы появляются боли в области лобкового симфиза, гематурия во время менструации, частое мочеиспускание.
Лечение эндометриоза зависит от выраженности симптомов, его длительности и возраста пациентки. Симптом гематурии требует дифференциальной диагностики с другими заболеваниями мочевыделительной системы.
Гематурия и рак
Рак мочевого пузыря, почки, предстательной железы, рак мочеточников и уретры чаще всего диагностируется у пациентов старше 55 лет, с факторами риска — курение, положительный семейный анамнез, воздействие химических веществ.
У больных возникают системные симптомы, связанные с раком мочевого пузыря, почек, простаты или мочеточников.
Гематурия также может указывать на опухоль Вильмса — наиболее распространенную злокачественную опухоль почек у детей.
Характерный симптом заболевания — увеличение окружности живота. Также наблюдаются повышение артериального давления, боли в животе, рвота, лихорадка и рецидивирующие инфекции мочевыводящих путей.
Гематурия и лекарства
Кровь в моче также может быть результатом использования определенных лекарств, особенно антикоагулянтов, например, фениндиона, которые заставляют кровь не свертываться должным образом и, следовательно, она может попадать в мочу. Также кровь в моче может быть следствием приема антибиотиков, например, феназопиридина.
Гематурия также может появиться после приема каскара, то есть коры американской крушины, дифенилгидантоина, метилдопа, фенацетина, а также слабительных – фенолфталеина и снотворных.
Диагностика при гематурии
С пациентом, идущим к урологу из-за появления крови в моче, сначала проводится подробная беседа. Врач собирает анамнез, описывая состояния здоровья, наследственность. В диагностике причин гематурии, анамнезе важна оценка обстоятельств гематурии и сопутствующих симптомов.
Также важно оценивать осадок мочи не только в контексте количества эритроцитов, но и их морфологии, наличия других компонентов, таких как эритроцитарные индексы и др. Определяются и другие лабораторные показатели: анализ периферической крови, показатели свертываемой системы, почечная эффективность, воспаление.
Могут быть назначены следующие тесты:
- общее исследование мочи и ее осадка;
- анализ крови, например, на креатинин, полный анализ крови, СРБ, натрий, калий, кальций;
- УЗИ брюшной полости;
- классическая урография или урография с использованием метода спиральной КТ;
- цистоскопия — эндоскопическое исследование мочевыводящих путей;
- цитологическое исследование мочи;
- гинекологический осмотр у женщин;
- при подозрении на клубочковое заболевание – биопсия почки.
Показания к исследованию всегда определяет врач.
Как проводится анализ мочи при гематурии
Гематурия диагностируется на основании исследования образца мочи. Методика испытаний заключается в измерении 5 миллилитров мочи, центрифугировании образца, удалении соответствующего количества жидкости, остающейся над осадком, в зависимости от желаемой концентрации препарата, а затем подготовке препарата к микроскопической оценке.
Препарат рассматривается при двух увеличениях, а эритроциты подсчитываются при 400-х увеличении.
Нормальный образец мочи может содержать эритроциты, но их количество не должно превышать двух в поле зрения в указанном тесте. Обнаружение более трех клеток крови в поле зрения эквивалентно диагностике гематурии.
Наличие клеток крови в моче также можно определить с помощью тестов, которые обнаруживают наличие гемоглобина – белка эритроцитов в моче. Чтобы точно оценить интенсивность гематурии, оценивается отношение гемоглобина в моче к концентрации гемоглобина в крови пациента. Результат теста называется урокритом и выражается в процентах. Тест также полезен в диагностике местоположения источника кровотечения. Значение выше 1% указывает на происхождение из нижних мочевых путей, то есть мочевого пузыря или уретры.
Мочу на гематурию нельзя сдавать на анализ во время менструации или в период непосредственно перед или после нее, так как примесь менструальной крови может привести к положительному тесту как на эритроциты, так и на белок и лейкоциты и неправильной интерпретации результатов общего анализа мочи.
Собранная моча может храниться максимум три часа.
Лечение при обнаружении крови в моче
Лечение зависит от причины гематурии. Например, лечение инфекции почек, мочевого пузыря или уретры включает в себя введение соответствующего антибиотика. Если кровь в моче — следствие гломерулонефрита, применяется причинно-следственная связь. Это может быть иммуносупрессивная терапия, мочегонная терапия или ограничение запаса натрия.

Мочекаменная болезнь МКБ является одним из широко распространенных урологических заболеваний, нередко склонных к тяжелому течению и рецидивам. Мочекаменная болезнь встречается у детей, у взрослых, наиболее часто поражая людей в самый активный период их жизни, а также у лиц пожилого возраста. В связи с широкой распространенностью, особенностями развития и течения МКБ остается одной из актуальных проблем современной медицины, тем более, что за последние десятилетия отмечена тенденция к увеличению частоты этого заболевания, связанная с ростом влияния ряда неблагоприятных факторов окружающей среды на организм человека.
Распространению МКБ способствуют условия современной жизни: гиподинамия, ведущая к нарушению фосфорно-кальциевого обмена, характер питания (обилие белка в пище), что позволило назвать это заболевание обмена веществ в организме - болезнью цивилизации. К возникновению данного недуга предрасполагают также такие факторы, как возраст, пол, раса, климатические, географические и жилищные условия, профессия и наследуемые генетические особенности. Причинами образования камней могут быть и факторы местного характера: инфекция мочевых путей, анатомические и патологические изменения в верхних мочевых путях, приводящие к затруднению нормального оттока мочи из почек, обменные и сосудистые нарушения в организме и почке.

Мочевые камни чаще образуются у людей мужского пола, но у них реже, чем у женщин, выявляются наиболее тяжелые формы заболевания с коралловидными камнями, занимающими практически всю полостную системы почки. Благодаря применению современных технологий в диагностике и лечении МКБ, несмотря на рост заболеваемости, число тяжелых форм этой болезни за последнее десятилетие уменьшилось.
Единой концепции МКБ в настоящее время не существует, она является многофакторным заболеванием и развитие ее связано с рядом сложных физико-химических процессов, происходящих как в организме в целом, так и на уровне мочевыводящей системы.
Присоединение мочевой инфекции не только существенно усугубляет течение заболевания, но и является важным дополнительным местным фактором возникновения и поддержания хронического (рецидивирующего) течения МКБ. Причина — неблагоприятное влияние на мочу продуктов жизнедеятельности ряда микроорганизмов, способствующих резкому ее ощелачиванию и бурному образованию кристаллов аморфных фосфатов, а при наличии ядра кристаллизации — и быстрому росту камня.
В настоящее время всемирно признана минералогическая классификация мочевых камней. Примерно 70–80% мочевых камней являются неорганическими соединениями кальция — оксалаты, фосфаты, карбонаты. Камни, содержащие соли магния, встречаются в 5–10% случаев, они часто сочетаются с мочевой инфекцией. Камни, являющиеся производными мочевой кислоты, составляют до 15% всех мочевых камней, причем с возрастом встречаются они все чаще. Наиболее редки белковые камни — их обнаруживают в 0,4–0,6% случаев (цистиновые, ксантиновые и пр.), они свидетельствуют о нарушении обмена соответствующих аминокислот в организме больных. Однако в чистом виде камни встречаются не более чем в половине случаев, а у остальных больных — в моче образуются смешанные по составу в различных пропорциях камни (полиминеральные), они сопровождаются параллельно протекающими обменными нарушениями и нередко присоединившимися инфекционными процессами.
Течение МКБ отличается крайним разнообразием. Иногда это лишь неприятный единичный эпизод в жизни, но нередко заболевание протекает упорно, с частыми рецидивами или принимает затяжной хронический характер, приводя к инвалидизации и даже смерти больных.
Чрезвычайное разнообразие причин и клинических форм МКБ делает профилактику рецидивов этого заболевания сложной задачей, которая должна решаться по возможности индивидуально, в зависимости от формы заболевания, способа удаления камня, результатов лабораторных данных. О профилактике МКБ может идти речь и у лиц, не имевших камней, но с наследственной предрасположенностью к этому заболеванию (болезнь у кого-нибудь из ближайших кровных родственников — родителей, братьев и сестер, дедушек и бабушек и т.д.).
Камни мочеточников
Мочеточник – это мышечная трубочка между почкой и мочевым пузырем, по которой моча выводится из почки в мочевой пузырь. Камни в мочеточниках, основное число, появляются за счет их выпадения (миграции с мочой) из полостной системы почек (ЧЛС).

Существует несколько способов оперативного лечения камней мочеточников:



Как подготовиться?
Расскажите Вашему врачу:
Когда впервые возник приступ почечной колики. Как долго Вы болеете мочекаменной болезнью. Какие методы лечения применялись по этому поводу Вам. Какие оперативные вмешательства в течение жизни у Вас были, как Вы их перенесли.
Принимаете ли Вы какие-либо лекарства. Есть ли у Вас аллергическая реакция на медикаменты (в том числе и йод). Принимаете ли Вы противосвертывающие препараты (аспирин, варфарин, кардиомагнил и т.п.), есть ли проблемы с кровотечениями. Какие у Вас проблемы с мочеиспусканием, были ли выделения из мочеиспускательного канала, влагалища. Для мужчин: были ли у Вас проблемы с предстательной железой. Есть ли у Вас проблемы с сердцем или легкими, с венами на ногах (варикозная болезнь). Имеется ли у Вас кардиостимулятор.
Необходимо иметь перечень амбулаторных (стационарных) обследований: общий анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмма, группа крови и резус, кровь на RW, ЭКГ, УЗИ почек, рентгенснимки почек, компьютерная томография почек. В некоторых случаях Вашему врачу могут понадобиться данные мазка из мочеиспускательного канала, посева мочи (это решает Ваш врач индивидуально с Вами).
Необходимо избавиться от волос (побрить) на лобке и наружных половых органах. (если Вам назначено камнедробление). Это поможет Вашему врачу более нежно выполнить процедуру и обеспечит более лучшую антимикробную защиту.
Как это делается?
Вам могут дать седативный препарат для того, чтобы Вы успокоились перед операцией и применить общую анестезию или перидуральную анестезию (укол в поясницу). Ваш анестезиолог обсудит это с Вами. Вам нельзя будет есть и пить за 8 часов до операции.
Перед операцией Вам нужно будет подписать форму информированного согласия. Обсудите с Вашим врачом все, что Вас беспокоит по поводу операции, как она будет проводиться, что будут означать результаты.
Наш Центр может прислать Вам инструкции по подготовке к обследованию, либо Вы можете познакомиться с ними у нашего уролога на приеме. Также Вам будет проведен инструктаж медсестрой перед самой операцией.
Трансуретральная лазерная уретеролитотрипсия проводиться врачом-урологом, владеющим эндоскопическими методиками, в Стационаре Медицинского центра "Код Здоровья", по адресу ул. Громовой, 69.
Вы снимите всю одежду и наденете медицинский халат для операции. Перед операцией Вы опорожните мочевой пузырь. Потом Вы ляжете на спину на операционный стол с поднятыми ногами, которые положите на подставку для ног. Ваш врач обработает Вам промежность, внутреннюю поверхность бедер и наружные половые органы антисептиком (раствором для уничтожения микробов), обычно, это препарат на основе йода. Если у Вас аллергия на йод, необходимо предупредить об этом Вашего врача. Ваше тело и ноги накроют стерильным одноразовым операционным бельем, специально предназначенным для данных операций.

Если устье имеет значительно меньший диаметр, чем уретерореноскоп, то операция заканчивается предварительной установкой стента в почку минуя камень (данный этап связан с Вашими анатомическими особенностями, которые предусмотреть до операции невозможно). При наличии стриктуры (сужения) мочеточника – выполняется стентирование мочеточника – установка тонкой трубочки между почкой и мочевым пузырем для снятия блока почки и расширения просвета мочеточника. Либо выполняется лазерное рассечение стриктуры мочеточника.
Вся информация выводится на монитор аппаратуры. Также ведется запись видеоизображения на компьютер.
Трансуретральная лазерная уретеролитотрипсия продолжается от 10 минут, время операции зависит от размера камня, его месторасположения.
Если Вам сделали общую анестезию, у Вас может быть ощущение щекотки, сухость в горле, осиплость голоса или боль в горле после процедуры; эти симптомы могут держаться несколько дней. Таблетки для рассасывания и теплые полоскания соленой водой помогут облегчить симптомы. Если Вам выполнили перидуральную анестезию, то у Вас в течение нескольких часов не будут двигаться ноги, будет несколько часов нарушена их чувствительность, иногда беспокоят головные боли. Чувствительность ног и их движения восстанавливаются самостоятельно.
Также, независимо от вида обезболивания, после операции у Вас будут рези в мочеиспускательном канале, учащено мочеиспускание, может быть незначительная примесь крови в моче, тупая боль над лобком, в почке на стороне операции. Иногда повышается температура тела. Данные изменения помогут Вам облегчить препараты, которые назначит Ваш врач.
Риски
После операции
Сразу после операции Вас отвезут в послеоперационную палату, где медсестры будут следить за Вашим состоянием и заботиться о Вас. Ваша медсестра будет выполнять назначения врача (инъекции препаратов и т.д.). Катетер в мочевом пузыре будет находиться от суток до 3-х, в зависимости от ситуации. Стент внутри Вас будет находиться от 10 дней до 2-3-х месяцев, тоже в зависимости от ситуации, затем стент удаляется в отделении.
В норме у Вас могут быть рези в мочеиспускательном канале, как при мочеиспускании, так и без мочеиспускания. У Вас также может быть незначительная примесь крови в моче. Могут возникать боли при мочеиспускании в боку, на стороне операции, связанные с нахождением стента внутри Вашего организма. Как облегчить эти состояния Вам скажет Ваш врач.
После выписки из стационара следуйте всем рекомендациям Вашего врача. Позвоните ему, если у Вас:
- Обильная примесь крови в моче.
- Высокая температура тела.
- Сильная боль над лобком или в боку.
- Отсутствует мочеиспускание или мочеиспускание по каплям.
- Нехватка воздуха.
- Рвота.
Что влияет на результаты исследования?

Противопоказания к трансуретральной лазерной уретеролитотрипсии:
- Невозможность укладки больного на урогинекологическом кресле с разведенными ногами.
- Беременность.
- Острые воспалительные заболевания мочеиспускательного канала, предстательной железы, яичка и его придатка, мочевого пузыря, почек, влагалища.
- Повреждения мочеиспускательного канала.
- Протяженное сужение мочеиспускательного канала (стриктура).
- Атония мочевого пузыря и верхних мочевых путей, осложненная пузырно-мочеточниково-почечными рефлюксами (патологический заброс мочи из мочевого пузыря в мочеточники и почки).
- Выраженное почечное кровотечение.
- Высокое артериальное давление (требует коррекции).
- Выраженные нарушения сердечного ритма.
- Нестабильное течение стенокардии.
- Острый инфаркт миокарда менее чем за 6 месяцев до операции.
- Острое нарушение мозгового кровообращения (инсульт) менее чем за 6 месяцев до операции.
Некоторые противопоказания возможно откорректировать после предварительного стентирования блокированной почки.
Камни в почках образовываются у 20% населения, чаще у мужчин в возрасте от 40 до 50 лет. Камни в мочевых путях образуются в результате кристаллизации в моче минералов и солей. Они представляют собой твердую массу и могут иметь разнообразный химический состав: кальций-фосфат, кальций-оксалат, мочевая кислота, урат аммония, струвит, цистин и другие, а также их сочетание.
К группе риска прогрессирования мочекаменной болезни относятся следующие факторы:
- камни почек, обнаруженные в детском или подростковом возрасте;
- мочекаменная болезнь есть или была у прямых родственников;
- камень, содержащий брушит, мочевую кислоту или урат;
- инфекция мочевой системы;
- генетическая предрасположенность к образованию камней;
- сужение мочеточников, чаще на уровне его отхождения от почки;
- врожденные аномалии почек: подковообразная почка, удвоение мочевых путей, медуллярная губчатая почка и др.;
- поликистоз почек;
- нефрокальциноз (слишком много кальция в почках);
- пузырно-мочеточниковый рефлюкс (обратный заброс мочи из мочевого пузыря в мочеточники или почки);
- гиперпаратиреоз (чрезмерная продукция гормона околощитовидными железами);
- заболевания желудочно-кишечного тракта (шунтирование тощей кишки, резекция кишечника, болезнь Крона);
- саркоидоз и др.
Методы диагностики
Первой линией диагностики камней почек и мочеточников является ультразвуковое исследование (УЗИ). УЗИ способно определить расположение, размеры и степень блокировки камнем мочевых путей. Однако только рентгенологическое исследование и компьютерная томография способны определить плотность и точные размеры камня, что может быть определяющим фактором в выборе метода лечения. При необходимости получения дополнительной информации о строении собирательной системы почек и особенно при их аномалиях, компьютерная томография может быть выполнена с внутривенным введением контрастного препарата. Анализ крови и мочи необходимы при боли и лихорадке, а также при планировании лечения и профилактике камнеобразования.
Факторы, которые влияют на тактику лечения, включают в себя:
- симптомы;
- характеристики камня (размер, локализация, плотность);
- историю болезни;
- вид лечения, доступный в вашей больнице, и опыт вашего врача;
- ваши личные предпочтения.
Если ваш камень продолжает расти или вызывает частые и сильные боли, Вам показано активное лечение.
Консервативная терапия
В зависимости от размера и расположения камня, вам может потребоваться некоторое время, чтобы камень вышел с мочой. В этот период может возникнуть почечная колика, что требует врачебного контроля. Если у вас очень маленький камень, с вероятностью 95% он отойдет самостоятельно в течение 6 недель. Чем больше камень, тем меньше вероятность его отхождения. Существует два распространенных варианта консервативного лечения: литокинетическая терапия – медикаментозная помощь в прохождении камня по мочевым путям и литолитическая – медикаментозное растворение камней, если они состоят из мочевой кислоты.
Даже когда у вас нет симптомов, вам может понадобиться лечение, если:
- камень продолжает расти;
- у вас высокий риск формирования другого камня;
- имеется инфекция мочевых путей;
- ваш камень очень большой;
- вы предпочитаете активное лечение.
Хирургическое лечение
Существует 3 распространенных способа удаления камней: дистанционная ударно-волновая литотрипсия, уретерореноскопия и перкутанная (чрескожная) нефролитотомия. Выбор варианта хирургического лечения зависит от многих аспектов. Наиболее важными факторами являются характеристики камня и симптомы, которые он вызывает. В зависимости от того, находится ли камень в почке или мочеточнике, врач может порекомендовать различные варианты лечения. В редких случаях удаление камня возможно только открытым, либо лапароскопическим доступом.
Хирургическое лечение показано, если:
- камень больших размеров, что затруднит его самостоятельного отхождение;
- лекарственная терапия не помогает;
- развиваются инфекционные осложнения из-за камня;
- имеется боль и/или примесь крови в моче;
- единственная почка;
- начинает страдать функция почек.
Дистанционная ударно-волновая литотрипсия (ДЛТ)
Дистанционная ударно-волновая литотрипсия проводится с помощью аппарата, который может разбивать камни в почке и мочеточнике. Для разрушения камня, сфокусированные ударные волны (короткие импульсы волн высокой энергии) передаются на камень через кожу. Камень поглощает энергию ударных волн и разбивается на более мелкие кусочки. Фрагменты камней затем проходят с мочой. Процедура длится около 45 минут. Если у вас большой камень, вам может понадобиться несколько сеансов, чтобы полностью разбить его.
ДЛТ противопоказано при:
- беременности;
- риске сильного кровотечения;
- наличии неконтролируемой инфекции;
- сужении мочевых путей под камнем;
- очень твердых камнях (например, цистиновые камни).
Следует знать! ДЛТ разбивает камень на мелкие кусочки. Эти фрагменты будут выходить с мочой несколько дней или недель после процедуры. У вас может быть кровь в моче, но это не должно длиться более 2 дней. Ваш врач может назначить вам лекарства, которые способствуют более быстрому отхождению фрагментов и уменьшению боли. ДЛТ может сопровождаться как интра-, так и послеоперационными осложнениями.
В ходе операции могут возникнуть:
- повреждение почки, кровотечение с образованием клинически проявляющейся гематомы, иногда требующей хирургического вмешательства (до 1 %);
- повреждение почки с образованием бессимптомной гематомы (до 19 %);
В послеоперационном периоде могут развиться:
- скопление фрагментов камня в мочеточнике, требующее консервативного, либо хирургического лечения (до 7%);
- инфекционные осложнения (до 20%);
- рост оставшихся в почке фрагментов камней (до 50 %);
- почечная колика, связанная с закупоркой мочеточника фрагментами камня (до 4%);
- аневризма, артерио-венозная фистула;
- повреждение внутренних органов (описаны отдельные клинические случаи).
Вам нужно немедленно вернуться в больницу, если:
- появилась лихорадка выше 38°С;
- возникла сильная боль в боку;
- кровь в моче присутствует более 2 дней после процедуры.
Перкутанная (чрескожная) нефролитотрипсия (ПНЛ)
ПНЛ используется чаще всего, когда камни в почках больших размеров, высокой плотности или их много. ПНЛ обычно проводится под общим наркозом. Во время этой процедуры в мочевой пузырь устанавливается небольшая трубка, называемая катетером. Другой катетер устанавливается в мочеточник. Контраст, или краситель, может быть введен через этот катетер для обеспечения лучшего обзора и точного определения местоположения камня. Как только камень обнаружен, доступ к собирательной системе почек осуществляется с помощью тонкой иглы и так называемого проводника. Проводник обеспечивает безопасный доступ для нефроскопа (инструмент для визуализации внутренней части почки). После визуализации камня, некоторые из них могут быть удалены с помощью щипцов. Камни больших размеров должны быть раздроблены с помощью специального пневматического, ультразвукового или лазерного устройства - нефролитотрипсия. После удаления фрагментов камня из почки, в мочеточник, как правило, устанавливается временная маленькая трубка, соединяющая почку с мочевым пузырем (катетер-стент), а рабочий канал, через который производилась операция, ставят трубку, дренирующую почку (нефростома). После операции эти трубки удаляются через несколько дней.
Следует знать! ПНЛ может сопровождаться как интра- так и послеоперационными, осложнениями.
В ходе операции могут возникнуть:
- кровотечение, которое может потребовать переливание крови (до 20%), эмболизацию сосудов почки, либо удаление почки (до 1,5%);
- повреждение плевры (до 11,6%);
- повреждение внутренних органов (до 1,7%);
- летальный исход (до 0,3%).
В послеоперационном периоде могут развиться:
- лихорадка (до 32,1%);
- сепсис (до 1,1%);
- уринома (скопление мочи в околопочечной или забрюшинной клетчатке, окруженное фиброзной капсулой) до 1%;
- остаточные фрагменты камня (до 19,4%), в ряде случаев требуется повторное вмешательство;
- аневризма, артерио-венозная фистула;
Вам нужно немедленно вернуться в больницу, если:
- температура тела выше 38 °С;
- тошнота и рвота;
- боль в груди и затрудненное дыхание;
- большое количество крови в моче;
- сильная боль на стороне операции;
- не можете помочиться.
Уретерореноскопия (УРС) и гибкая УРС
Следует знать! УРС может сопровождаться как интра- так и послеоперационными, осложнениями, которые в редких случаях могут потребовать конверсии в открытую операцию, либо повторного вмешательства.
В ходе операции могут возникнуть:
- миграция камня в почку (до 12%);
- инфекционные осложнения (до 6%);
- повреждение мочеточника (до 2%);
- кровотечение, которое может потребовать переливание крови (0,1%);
- отрыв мочеточника (0,1%);
В послеоперационном периоде могут развиться:
- лихорадка и сепсис (до 1,1%);
- стойкая примесь крови в моче (до 2%)
- почечная колика (2,2%)
- сужение мочеточника (стриктура) 0,1%;
- заброс мочи из мочевого пузыря в почку (0,1%);
- повреждение внутренних органов (до 0,05%);
Вам нужно немедленно вернуться в больницу, если:
- температура тела выше 38 °С;
- не можете помочиться;
- большое количество крови в моче;
- продолжаете испытывать сильную боль в боку.
Даже если у вас низкий риск образования другого камня, вам необходимо внести некоторые изменения в образ жизни. Эти меры снижают риск повтора заболевания и улучшают ваше здоровье в целом.
Общие советы:
- пейте от 2,5 до 3 литров воды равномерно в течение дня;
- выберите pH-нейтральные напитки, такие как вода;
- следите за количеством выделяемой мочи (должно быть от 2 до 2,5 литров в день);
- следите за цветом вашей мочи: она должна быть светлой;
- пейте еще больше, если вы живете в жарком климате или занимаетесь спортом;
- питайтесь сбалансированно и разнообразно;
- избегайте чрезмерного потребления витаминных добавок.
Как записаться на прием к врачу урологу
Чтобы записаться к врачу-урологу, воспользуйтесь интерактивной формой. В ней приведены поля, которые вам необходимо заполнить. Укажите в них следующие данные:
Читайте также:

