Как сделать чтобы мочевой пузырь наполнился быстрее
Обновлено: 01.07.2024
Ультразвуковое исследование является безопасной и безболезненной процедурой. Его действие основано на принципе эхолокации.
Оно необходимо, чтобы выявить патологии и нарушения в органах малого таза. При помощи такого анализа можно диагностировать следующие проблемы и заболевания:
- Внематочная беременность
- Изменения положения, структуры или размеров яичников, матки
- Появление новообразований (миомы, полипы, опухоли)
- Воспалительные процессы в различных органах
- Мочекаменная болезнь
- Непроходимость фаллопиевых труб
- Нарушения в строении шейки матки
- Изменение состояния и положения контрацептивов (спираль)
- Развитие патологий у плода в период беременности
- Бесплодие
Женщинам детородного возраста врачи рекомендуют проходить процедуру УЗИ малого таза и мочевого пузыря раз в полгода-год для профилактики заболеваний органов мочеполовой системы.
Показания к УЗИ малого таза у женщин
Подобное обследование назначают при появлении таких симптомов, как:
- Боли в спине, пояснице и нижней части живота
- Кровотечения невыясненного характера (в тот период, когда их быть не должно)
- Появление слизи и гноя в моче
- Дискомфорт при мочеиспускании
- Недержание урины или невозможность опорожнения пузыря
Также его проводят:
- В случае имеющихся заболеваний молочных желез
- При наличии подозрения на опухоль или воспаление
- Для определения беременности или контроля за ее течением
- Для наблюдения за пациентом до или после проведения операции
Для наблюдения за развитием плода рекомендуется делать данное исследование не реже, чем один раз в триместр.
Разновидности УЗИ органов малого таза
Для проведения обследования женских органов используют несколько методов ультразвукового исследования:
- Через стенку брюшной полости (трансабдоминальное)
- Через прямую кишку (трансректальное)
- Путем введения датчика во влагалище (трансвагинальное)
При необходимости могут быть использованы несколько типов УЗИ для получения более точной картины заболевания.
- Первый тип обследования подходит для пациентки любого возраста, поскольку он безболезненный и не эндоскопический (в организм датчик не вводится, а перемещается по поверхности живота). Врач-диагност водит датчиком по животу пациентки, смазанному гелем, а изображение тут же передается на экран
- Второй метод используется в случае, если трансабдоминальное исследование дает недостаточно четкое изображение – если нужно определить очень маленькие новообразования. В данном случае датчик, с надетым на него презервативом, вводится внутрь прямой кишки пациента
- Трансвагинальное УЗИ не используется при диагностике пациенток, не живущих половой жизнью, во избежание разрыва девственной плевы. Но оно также может показать более контрастные и корректные результаты, чем абдоминальный анализ. При таком методе устройство диагностики помещается во влагалище пациентки
Обследование рекомендуется проходить в первую неделю после менструального кровотечения. В случае экстренной ситуации его необходимо провести, не принимая во внимание день цикла.
УЗИ малого таза: подготовка к процедуре у женщин
Перед проведением УЗИ органов малого таза у женщин подготовка требуется несложная, но важно придерживаться всех рекомендаций врача.
Наиболее трудозатратны, в данном случае, предварительные действия перед трансабдоминальным исследованием.
За несколько дней до анализа необходимо перейти на питание легко усваиваемой и быстро перерабатываемой пищей:
- Вареные яйца и омлет
- Твердые сыры
- Нежирные мясные и рыбные блюда
- Чай
- Каши
Одновременно из рациона необходимо исключить трудоемкие для переваривания продукты:
- Необработанные овощи, фрукты
- Молочные продукты
- Кофе
- Алкоголь
- Жирную пищу
- Бобовые
Последний прием пищи нужно совершить накануне вечером (желательно не позднее 6-ти часов).
Если пациент страдает метеоризмом и вздутием живота, то можно применить нормализующие пищеварение препараты и сделать промывание при помощи клизмы.
В день исследования перед процедурой есть нельзя. Но необходимо выпить воду, так как в данном случае УЗИ малого таза проходится с полным мочевым пузырем. Это необходимо для достижения наиболее контрастного изображения.
Также стоит надеть просторную одежду, чтобы было удобнее ее убрать с исследуемой области.
Подготовка к УЗИ малого таза для женщин трансректальным методом требует меньше действий: необходимо очистить прямую кишку от остатков пищи при помощи клизмы, поскольку датчик будет вводиться через анальное отверстие. Ее нужно применить за несколько часов до исследования.
Трансвагинальное УЗИ малого таза проводят на пустой мочевой пузырь. Опорожнить его необходимо незадолго до обследования. От этого зависит точность результатов. Одновременно не стоит забывать о личной гигиене.
Врачи рекомендуют несколько дней придерживаться диеты перед любым из исследований, так как от этого зависят качество изображения органов на мониторе и точность диагноза.
Что показывает УЗИ малого таза: расшифровка результатов
Если подготовка к УЗИ органов малого таза у женщин была проведена верно, то изображение тканей и структур во время исследования будет четким и контрастным.
Ощущение, что мочевой пузырь опорожнился не полностью, сложно описать, его редко вспоминают во время приема у врача. Хотя само это чувство довольно неприятное и вызывает множество проблем в повседневной жизни.
Конечно, неполное опорожнение мочевого пузыря не представляет смертельной угрозы и не является поводом для срочной госпитализации, но оно вызывает дискомфорт, тревогу, чувство стеснения. Это отражается на эмоциональном и сексуальном здоровье, снижает качество жизни [1]. И может являться предвестником серьезных заболеваний. В статье мы разберем, какие патологии вызывают это чувство и что нужно делать, если оно появилось.
Почему мочевой пузырь опорожняется не полностью?
Моча по мочеточникам поступает в полый мышечный орган — мочевой пузырь, где накапливается до тех пор, пока не возникает позыва к мочеиспусканию. Его емкость около 500 мл (у женщин чуть меньше, у мужчин чуть больше) [2].
Когда пузырь наполняется, нервные сигналы, посылаемые в головной мозг, формируют потребность в мочеиспускании. В процессе мочеиспускания эти нервные сигналы координируют расслабление мышц тазового дна, мышц уретры и мышц мочевого сфинктера. Мышцы мочевого пузыря в это время, наоборот, сокращаются, выталкивая мочу наружу [3].
В этом процессе задействованы нервная система (центральная и периферическая), гладкомышечная оболочка мочевого пузыря, уретра и сфинктер между ними.
Чувство неполного опорожнения возникает из-за того, что этот процесс перестает нормально работать на каком-то из уровней:
- мышцы мочевого пузыря сокращаются недостаточно сильно, и часть мочи остается;
- сигналы, посылаемые в мозг, недостаточно сильные, и не формируется потребность в мочеиспускании, происходит задержка мочи;
- нарушается процесс расслабления мышц сфинктера и тазового дна, моча изгоняется не полностью;
- сигналы об опорожнении приходят раньше, чем оно наступает в реальности;
- воспалительные процессы в уретре и мочевом пузыре раздражают стенки органов и нарушают процесс нормального мочеиспускания;
- внутри пузыря существуют механические препятствия, которые мешают изгнанию жидкости [1,3,4].
Что означает нарушение опорожнения мочевого пузыря?

Если после похода в туалет создается ощущение, что процесс прошел не полностью и внутри осталась жидкость, это может говорить о том, что существуют органические и функциональные причины, по которым мочеиспускание происходит с нарушениями:
- механические препятствия току мочи: инородные тела, злокачественные и доброкачественные новообразования уретры, пузыря и простаты, а также органов малого таза;
- проблемы с регуляцией процесса на уровне периферической и центральной нервной системы [1,3,4].
Разобраться в этой ситуации можно только с помощью врача. Несмотря на то, что проблема является деликатной, откладывать визит к специалисту не стоит.
Причины неполного опорожнения мочевого пузыря
Во время приема доктору будет необходимо провести диагностический поиск и исключить большие группы заболеваний, чтобы понять причину жалоб. Все состояния, которые вызывают ощущение неполного опорожнения, мы разделим на категории.
Инфекции мочевыводящей системы
Циститы, уретриты, а также инфекции близлежащих органов в малом тазу могут послужить причиной дискомфорта при мочеиспускании. Воспалительный процесс в органах мочевыделения протекает с покраснением, набуханием слизистых. Это вызывает жжение, рези, режущие боли в процессе мочеиспускания.
Императивные, частые позывы к мочевыделению, которые сложно игнорировать, являются одной из основных жалоб при цистите и уретрите. Несмотря на постоянные посещения туалета, ощущения, что моча вышла полностью, нет. Поэтому пациенты продолжают натуживаться, что вызывает боли в области над лобком.
Ощущение неполного опорожнения при инфекциях редко доминирует в клинике, но является одним из симптомов, доставляющих дискомфорт. Эта группа заболеваний является одной из самых частых причин обращения к специалистам урологического профиля [5].
Заболевания простаты

Предстательная железа, помимо прочего, выполняет также функции дополнительного сфинктера, обхватывая канал уретры в верхней трети мочеиспускательного канала. Любые заболевания этого органа могут отражаться на качестве мочеиспускания. Сюда можно отнести простатит, аденому простаты и рак предстательной железы. В клинике этих заболеваний доминируют симптомы нарушения мочеиспускания и эректильная дисфункция.
Механизм появления неполного опорожнения носит скорее механический характер: увеличенная в объеме железа преграждает моче путь, струя становится тонкой, слабой, приходится выдавливать жидкость по каплям и с болью. Это вынуждает пациента мочиться с усилием, напрягая мышцы передней брюшной стенки и мочевого пузыря. Поскольку без лечения обструкция прогрессирует, мышцы под постоянным напряжением начинают атрофироваться, вызывая гипотонию мочевого пузыря [6].
Неврологические и психологические причины
Это очень обширная и разнородная группа заболеваний, которые касаются как проблем с центральной нервной системой, так и локального нарушения иннервации органов малого таза. Перечислим наиболее вероятные причины неполного опорожнения при поражениях нервной системы:
- поражение лобных долей и Варолиева моста в головном мозге;
- поражение крестцово-копчикового отдела спинного мозга и волокон конского хвоста;
- поражение тазового сплетения;
- поражение нервов мочевого пузыря, уретры, предстательной железы [4].
Эта группа причин связана с органическими нарушениями в нервной системе, которые возникают на фоне травм, переломов, рассеянного склероза, инсультов, метастазов опухолей, новообразований в нервной системе, сдавления спинного мозга или участков головного мозга растущими образованиями, последствий оперативных вмешательств, а также отдаленных эффектов сахарного диабета и нейроинфекций (нейросифилиса, герпетического поражения, болезни Лайма, энцефалитов, менингитов и др.) [4].
Функциональные поражения не имеют под собой органической основы, либо эти взаимосвязи пока не доказаны. Эти диагнозы ставят только после того, как другие причины были исключены в процессе обследования:
Объемные образования мочевого пузыря и уретры
Препятствовать оттоку мочи могут растущие опухоли либо инородные тела. К их числу можно отнести камни и песок мочевого пузыря и почек, злокачественные и доброкачественные новообразования уретры и пузыря [1].
Возможные осложнения
Неполное опорожнение мочевого пузыря — это симптом, который вызывают множество разнородных причин. Без лечения патологии, которая вызвала это состояние, возможно развитие осложнений:
- острая и хроническая задержка мочи;
- развитие недержания мочи;
- инфекционные осложнения: пиелонефрит, цистит, простатит;
- эректильная дисфункция;
- психологические проблемы (депрессия, тревожность, социальная изоляция, потеря либидо и др.) 8.
Лечение неполного опорожнения мочевого пузыря
Терапией нарушений мочеиспускания занимаются терапевты, урологи и нефрологи. Однако учитывая, что синдром неполного опорожнения могут вызывать и неврологические, инфекционные, гормональные проблемы, стоит внести в этот перечень неврологов, инфекционистов, эндокринологов, психиатров и онкологов.
Первым шагом в лечении станет подробная диагностика и выяснение причин неполного опорожнения. Есть болезни, которые имеют яркую клинику, и диагноз ставят уже во время первого приема, а лечение назначают, не дожидаясь результатов анализов мочи. К этой группе можно отнести, например, инфекции нижних мочевыводящих путей (циститы, уретриты).
Для диагностики других заболеваний может понадобиться широкий спектр мероприятий, в т.ч. лабораторных и инструментальных. Поскольку процесс может занять длительное время, специалисты на время поиска могут порекомендовать средства, облегчающие самочувствие пациентов и не маскирующие картину болезни.
К таким безрецептурным средствам при комплексной терапии цистита можно отнести пасту Фитолизин ® для приготовления суспензии для приема внутрь. Это готовое средство в виде сгущенного экстракта смеси из девяти растительных компонентов, а также 4 эфирных масел [10]. Специалисты могут порекомендовать его в качестве обезболивающего и спазмолитического средства*.
В зависимости от причин неполного опорожнения, применяются следующие виды лечения:
- медикаментозные;
- хирургические;
- психотерапевтические;
- физиотерапевтические.
Не рекомендуется игнорировать симптомы нарушения мочеиспускания и заниматься самолечением. Неполное опорожнение может являться первым признаком серьезного заболевания [3].
Задержка мочи — это состояние, при котором мочевой пузырь или не опорожняется полностью, или не может опорожниться вообще. После мочеиспускания здоровый мочевой пузырь полностью опорожнен (нормальный остаточный объем мочи — не более 50 мл). Опорожнение мочевого пузыря происходит при сокращении его мышц и одновременном расслаблении мышц мочеиспускательного канала. Если же мочевой пузырь не может сократиться из-за слабых мышц мочевого пузыря или закупорки, которая препятствует оттоку мочи, то некоторое количество мочи остается внутри. Это может привести к различным симптомам, таким как частое мочеиспускание , слабая струя мочи и ощущение невозможности опорожнить мочевой пузырь.

Что такое остаточная моча в мочевом пузыре?
Если естественный процесс опорожнения затруднен, моча останется в мочевом пузыре. Остаточная моча способствует размножению бактерий и микробов, которые живут в мочевом пузыре. Это увеличивает риск инфекций мочевыводящих путей.
Каковы симптомы ишурии с остаточной мочой?
В крайних случаях мочеиспускание невозможно, это называется острая задержка мочи – и это нужно срочно лечить. Симптомы включают внезапную невозможность мочеиспускания (даже если мочевой пузырь полон) и сильный дискомфорт или боль. Если не получить своевременное лечение, остаточная моча может достигнуть почек и нанести вред здоровью. Острая задержка мочи может быть опасной для жизни. Она требует немедленной медицинской помощи, и, как правило, необходима катетеризация мочеиспускательного канала для опорожнения мочевого пузыря. Если вы заметили какой-либо из упомянутых выше симптомов, немедленно обратитесь к врачу.
Это состояние развивается со временем, и способность мочевого пузыря к полному опорожнению при мочеиспускании ухудшается. Чем больше мочи остается в мочевом пузыре, тем больше он растягивается. Это может вызвать дискомфорт и другие симптомы. Когда мочевой пузырь заполнен до предела, он становится растянутым, и запирающий механизм не может противостоять давлению, что приводит к протеканию. Небольшое подтекание мочи или частые позывы к мочеиспусканию могут быть симптомами недержания мочи при переполнении мочевого пузыря.
Симптомы хронической задержки мочи с остаточной мочой различаются у разных людей, но могут включать в себя:
- частое мочеиспускание (более 8 раз в день);
- императивное недержание мочи — внезапная и неотложная потребность помочиться, при которой не всегда вовремя удается дойти до туалета;
- внезапная и срочная потребность мочиться, сопровождающаяся ощущением наполненности мочевого пузыря, но очень маленьким объемом выделений;
- ощущение необходимости сходить в туалет, когда вы только что были там;
- пробуждение более двух раз за ночь, чтобы сходить в туалет;
- трудность начать мочеиспускание;
- слабый или прерывающийся поток;
- капельное выделение мочи;
- ощущение дискомфорта или повышенное давление в нижней части живота;
- необходимость напряжения или выталкивания для полного опорожнения мочевого пузыря.
Обе формы ишурии требуют медицинской помощи. В случае острого состояния требуется немедленное лечение.
Причины задержки мочи
- Обструкция мочеиспускательного канала (например, из-за опущения или аденомы предстательной железы).
- Ослабление мышц мочевого пузыря (например, из-за повреждения нерва, заболевания или побочного эффекта лекарств).
Различные причины ишурии у мужчин и женщин, в том числе пожилых
Задержка мочи наиболее распространена у мужчин. Это связано с тем, что аденома предстательной железы может вызвать обструкцию, которая ограничивает струю мочи и тем самым предотвращает полное опорожнение мочевого пузыря. У женщин ослабленная, растянутая или поврежденная соединительная ткань может привести к опущению мочевого пузыря и его смещению. Серьезное опущение мочевого пузыря может вызвать закупорку мочевыводящих путей. Во время родов существует временный риск задержки мочи. Вот почему для предотвращения таких проблем акушерка следит за регулярностью опорожнения мочевого пузыря пациентки.
Многие пожилые люди страдают из-за слабых мышц мочевого пузыря. Это затрудняет и процесс мочеиспускания, и полное опорожнение мочевого пузыря. Остаточные уровни мочи менее 100 мл обычно приемлемы для людей старше 65 лет, но для более молодых это не является нормой.
Трудности опорожнения мочевого пузыря также могут быть вызваны камнями в мочевом пузыре или камнями в почках, которые застревают в мочеиспускательном канале или мочевом пузыре, что блокирует струю мочи. Перемещение этих камней обычно приводит к боли в нижней части живота и почек, и потому такое состояние можно быстро диагностировать. Блокировка также может быть связана с сужением мочеиспускательного канала (структурой уретры), которое может быть врожденным или вызванным частым использованием катетера.
Нейрогенные заболевания мочевого пузыря
Если нервы, которые координируют деятельность мочевого пузыря, подвержены травме или заболеванию, это может повлиять на контроль работы мочевого пузыря и привести к задержке мочи. Диабет, рассеянный склероз или повреждение спинного мозга могут вызвать трудности опорожнения мочевого пузыря и, следовательно, риск остаточной мочи
Медикаментозное лечение и хирургическое вмешательство
Некоторые лекарства могут иметь побочные эффекты, которые могут влиять на мочевой пузырь и иногда вызывать задержку мочи. Ишурия также может развиться после операции. Медицинский персонал всегда следит за тем, чтобы мочевой пузырь опорожнялся после операции. Это связано с тем, что влияние анальгетиков на мочевой пузырь может вызвать трудности при опорожнении. Этот тип послеоперационной задержки мочи становится особенно проблематичным, когда инфузия вызвала попадание большого количества жидкости в организм, а острый позыв к мочеиспусканию не ощущается из-за эффекта онемения после приема лекарств.
Диагностика и лечение задержки мочи
TENA может оказать вам необходимую поддержку
Ишурию и остаточную мочу в мочевом пузыре можно лечить несколькими способами. Однако полное излечение или устранение причины и симптомов не всегда возможно. Ваш врач будет рад помочь, и вместе вы сможете найти правильное решение в зависимости от ваших нужд. Продукция TENA дает людям с недержанием мочи необходимое решение и дарит уверенность. Даже столкнувшись с недержанием, люди могут сохранять привычный образ жизни.
Гиперактивный мочевой пузырь (гиперрефлекторный, ГАМП или ГМП) – форма нейрогенного мочевого пузыря (НМП), при котором у человека появляются проблемы с произвольным сознательным контролем мочеиспускания. Эта форма НМП встречается чаще, чем гипорефлекторная. Основной симптом – частое мочеиспускание, которое может сопровождаться увеличением объема мочи. ГАМП – серьезная проблема, поскольку по распространенности сравним с гипертонией, хроническим бронхитом, астмой и заболеваниями сердца.
Из-за чего может развиться гиперактивный мочевой пузырь
Гиперактивный мочевой пузырь у женщин встречается чаще, чем у мужчин – 60% против 40%. Основной причиной выступают нарушения в работе нервной системы, вызванные:
- травмой спинного мозга;
- рассеянным склерозом;
- черепно-мозговыми травмами;
- межпозвоночными грыжами;
- инсультами.
Еще ГАМП развивается на фоне сахарного диабета, отравления организма алкоголем или химическими веществами. Также расстройство может быть врожденным из-за аномалий в строении мочевыделительного канала.

У мужчин ГАМП может вызывать аденома простаты, из-за которой сужается мочеиспускательный канал. У женщин синдром гиперактивного мочевого пузыря имеет факторы риска, которые увеличивают вероятность столкнуться с таким заболеваниям. В список таких факторов включают:
- роды с осложнениями (разрывы, наложение щипцов);
- операции по урологическим или гинекологическим показаниям;
- злоупотребление алкоголем или кофеином;
- возраст старше 75 лет;
- ожирение;
- депрессия.
Еще с ГАМП можно столкнуться в период климакса, когда организму недостает гормонов эстрогенов. Чувствительность детрузора (его сокращение приводит к мочеиспусканию) может повышаться при заместительной гормонотерапии при раке молочной железы. Не меньшее значение в развитии ГАМП имеют стрессовые ситуации и вредные условия труда.
Признаки гиперактивного мочевого пузыря
Нейрогенный гиперактивный мочевой пузырь проявляется в частом мочеиспускании (поллакиурии), причем малыми порциями при незаполненном пузыре. На его фоне может наблюдаться полиурия – увеличенное количество мочи, свыше 1800-2000 мл при норме 1000-1500 мл. В ряде случаев за сутки может выделяться более 3 л мочи. Причем желание помочиться может вызывать звук льющейся воды.
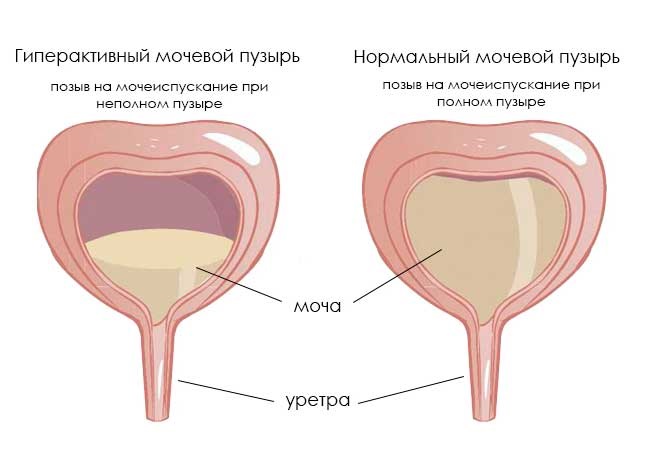
Еще при ГМП возможно недержание мочи, иногда возникающее даже от любого напряжения брюшных мышц. Чаще всего это ургентное недержание, при котором резко появляется желание помочиться, после чего происходит непроизвольное выделение мочи. Другой характерный признак – ноктурия. Это необходимость просыпаться ночью для мочеиспускания более 1-2 раз. Ноктурия, поллакиурия и полиурия могут возникать как одновременно, так и изолировано.
Нередко ГМП сопровождается симптомами, которые указывают на расстройство вегетативной нервной системы. К таким признакам относятся повышение артериального давления и гипергидроз (усиленное потоотделение). Еще ГАМП влияет на социализацию. Человек постоянно боится не успеть в туалет, переживает из-за неприятного запаха. Из-за произвольного выделения мочи может развиваться экзема или мочевой дерматит.
Как лечат ГАМП
Лечение гиперактивного мочевого пузыря у мужчин и женщин производится по одним и тем же принципам. Но терапия не имеет единой схемы. Она носит, в основном, паллиативный характер, т. е. проводится для улучшения качества жизни пациента. Можно сказать одно – лечение гиперактивного мочевого пузыря всегда сложное и комплексное. К основным методам относятся:
- Поведенческая терапия. Пациенту рекомендуют отказаться от питья за 3 часа до сна, исключить алкоголь, кофе и газировку. Еще врач разрабатывает план посещения туалета с четким графиком, даже если у человека нет желания помочиться в установленное время.
- Прием антибиотиков, если причиной ГАМП выступает инфекция. Антибактериальные препараты позволяют предотвратить вторичное инфицирование.
- Физиотерапевтические процедуры. Физиотерапия при гиперактивном мочевом пузыре показывает особенно высокую эффективность. Хорошие результаты приносят электростимуляция, ультразвуковая терапия, аппликации парафина.
- Лечебная физкультура. Упражнения при гиперактивном мочевом пузыре тренируют мышцы тазового дна. Гимнастика особенно эффективна в молодом возрасте. При регулярных занятиях через 4-6 недель улучшение наблюдается в 70% случаев.
В самых сложных случаях, когда не помогают режим и лекарства, прибегают к малоинвазивным операциям. Но решение об их проведении принимает врач. При ГАМП необходимо обратиться к урологу. В Государственном центре урологии вы можете получить квалифицированную медицинскую помощь в рамках ОМС. Для этого вам необходимо записаться на прием к урологу, воспользовавшись формой на сайте или нашим контактным номером.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
На сегодняшний день существует много способов диагностировать заболевание. Но по-прежнему самым востребованным остается ультразвуковое исследование органов. Простота и сравнительно небольшая стоимость такого исследования помогают сразу получить четкую картину процессов, которые происходят в организме. И тем самым исключить воспалительные процессы в организме. Данная процедура позволяет легко и безболезненно определить заболевание и начать адекватное лечение. Но перед проведением процедуры необходимо подготовить орган для исследования. Как это сделать?
Подготовка к УЗИ брюшной полости
Во время проведения ультразвукового исследования внутренние органы должны быть открыты. Нельзя, чтобы их заслоняли газы и продукты, которые находятся в кишечнике. Для этого кишечник нужно подготовить.
В первую очередь за несколько дней по планируемого исследования исключить из ежедневного потребления продукты, которые вызывают вздутие живота. К ним относятся фасоль, горох, черный хлеб, бананы, сладости. Могут вызывать чрезмерное газообразование свежие овощи и фрукты, особенно капуста.
Также необходимо в течение трех дней принимать эспумизан (согласно назначению врача). В день исследования нужно будет увеличить дозировку до четырех капсул. Принять их нужно 1 раз в день, запивать водой нельзя. УЗИ брюшной полости проводят натощак. До начала данной процедуры не следует принимать пищу в течение 6 часов.
Пациенту, страдающему от сахарного диабета, разрешается легкий завтрак.
Подготовка к УЗИ желчного пузыря
Подготовка к данному исследованию почти такая же, как и при исследовании брюшной полости. Нужно на исследование взять те продукты, которые стимулируют работу желчного пузыря. Можно использовать жирную сметану или приобрести в аптеке желчегонное средство (холивер, кукурузные рыльца и т.д.). Детям вместо сметаны дают черный шоколад. Такое УЗИ делают 2 раза. Сначала натощак. А перед вторым исследованием принимают желчегонные продукты. Поэтому данное исследование занимает много времени.
Подготовка к УЗИ почек
К такой процедуре не нужна особая подготовка. Специалисты рекомендуют употребить большое количество жидкости перед манипуляцией. Возможно, что кроме основного исследования специалист порекомендует сделать УЗИ мочевого пузыря. Наполнить мочевой пузырь следует за час до исследования. Для этого следует выпить 3-4 стакана любой негазированной жидкости. Это может быть компот, морс, чай, вода.
УЗИ мочевого пузыря
Условие для проведения исследования – полный мочевой пузырь. За час до исследования необходимо выпить 3-4 стакана любой негазированной жидкости. При этом мочиться нельзя. В качестве наполнителя могут использоваться чай, морс, компот, вода.
Если человек не в состоянии терпеть, то можно немного опорожнить мочевой пузырь. Таким образом, снимается напряжение. Но после этого вновь необходимо выпить жидкость, чтобы наполнить мочевой пузырь полностью.
Подготавливаемся к исследованию малого таза
Такое УЗИ можно проводит в любой день цикла. Исключение – дни менструации. Для уточнения диагноза проводят повторное УЗИ в тот день цикла, который назначит специалист. Расположение органов малого таза – брюшная полость. Они расположены глубоко, поэтому их трудно исследовать.
Для того чтобы исследовать малый таз (матку, яичники, маточные трубы), используют специальный вагинальный датчик. Данный метод исследования называется трансвагинальным. Если девушка является девственницей, то такой метод для нее не приемлем. Трансвагинальное УЗИ не требует предварительной подготовки и проводится через переднюю брюшную стенку. Перед началом исследования нужно сходить в туалет, опорожнить мочевой пузырь.
За час до назначенного времени девственницы выпивают 3-4 стакана негазированной жидкости.
УЗИ Молочные железы - подготовка
При данном исследовании необходимо точно знать дату начала менструального цикла женщины. УЗИ проводят через пять – четырнадцать дней от начала менструации. Особой подготовки данный вид исследования не требует.
Щитовидная железа - Подготавливаемся к УЗИ
Место расположения исследуемого органа – на шее. Он не скрыт изнутри и специальная подготовка для проведения исследования не требуется. Есть только ограничение для детей и людей преклонного возраста. Нельзя кушать перед исследованием.
УЗИ предстательной железы - Подготовка
Данное исследование, или как его еще называют ТРУЗИ, проводится через прямую кишку. Поэтому ее необходимо будет очистить. Делается это следующим образом. За пару часов до начала исследования пациенту ставят микроклизму. Объем ее составляем 200 мл. Для этого берут обычную воду и с помощью специальной груши вводят в прямую кишку. Пациент через несколько минут опорожняется. Необходимо наполнить мочевой пузырь путем принятия жидкости за час по процедуры. Если пациент не в состоянии терпеть, можно сходить в туалет. Но потом необходимо будет снова выпить немного жидкости.
Читайте также:

