Как сделать узи носа
Обновлено: 05.07.2024
Термография (бесконтактная, дистанционная термотопография кожных покровов над проекцией околоносовых пазух) позволяет выявлять разницу теплового излучения, обусловленного физиологическими и биохимическими изменениями в обследуемой области при воспалительных процессах. Обладая определенной информативностью, этот метод в силу полной безвредности может многократно применяться для контроля за состоянием околоносовых пазух.
Специальным троакаром-канюлей производят прокол стенки пазухи, как при обычной пункции, и в оставленную канюлю вводят эндоскопы с разными углами обзора. Таким образом удается осмотреть практически все отделы пазухи, обращая внимание на цвет слизистой оболочки, сосудистый рельеф, состояние естественных отверстий пазухи. Возможна и эндоскопия лобной пазухи. Специальные биопсийные щипцы, спаренные с эндоскопом, позволяют производить прицельную биопсию из различных участков с максимальной точностью и путем гистоморфологического изучения материала провести дифференциальную диагностику различных форм поражения пазух путем сопоставления с эндоскопическими и другими данными.
Магниторезонансная томография позволяет уточнить отсутствие или наличие воспалительных изменений, протекающих без каких-либо клинических проявлений в пазухе, особенно ценно то, что можно получить информацию о состоянии задних клеток решетчатой кости. Преимущества данного метода перед рентгенографическим исследованием заключаются в отсутствии лучевой нагрузки и в возможности выявления таких деталей, как отек слизистой оболочки, содержание жидкости в полости, наличие мягкотканных образований.
Ультразвуковое исследование околоносовых полостей производят с помощью специальных приборов. Ультразвуковое исследование применяется в качестве предварительного исследования пазух и позволяет заподозрить те или иные изменения в них (отек слизистой оболочки, киста, экссудат, полипы). Для верификации процесса необходимо прибегать к другим методам исследования.
Компьютерная томография — незаменимый метод для выявления опухолей околоносовых пазух, деструкции их стенок, распространения в соседние области.
Исследование обонятельной и дыхательной функций полости носа может осуществляться с помощью специальных приборов — ринопневмометра, ольфактометра. Ольфактометры — приборы, способные дозировать пахучее вещество, что позволяет определить порог остроты обоняния.
Простым способом определения степени проходимости полости носа может быть такой: к ноздрям больного поочередно подносят нитку от марли и просят сделать вдох и вьщох. По степени отклонения нити судят о затруднениях носового дыхания.
Определение остроты обоняния — более сложное исследование. Для этого необходим набор пахучих веществ, каждое из которых вызывает раздражение окончаний одного из трех нервов, участвующих в акте обоняния — тройничного, языкоглоточного, обонятельного. Как правило, набор состоит из нашатырного спирта, воска, настойки валерианы, ядрового мыла.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Исследование носовых пазух с помощью применения ультразвуковых волн – эхосинусоскопия – проводится для диагностики инфекционно-воспалительных заболеваний лобных и верхнечелюстных пазух. УЗИ выявляет наличие в них жидкости, новообразований, полипов, кистозных образований и нарушения в слизистой оболочке, так как в здоровом состоянии они заполнены воздухом.
Показания для проведения УЗИ

Главными достоинствами ультразвуковой диагностики являются быстрое получение результатов и абсолютная безопасность процедуры для пациента. Такое исследование часто назначается ребенку, а также оно разрешено к проведению в период вынашивания плода.
Поскольку у детей часто возникают ЛОР заболевания, безопасность данной процедуры имеет особое значение. Кроме того, УЗИ не имеет побочных эффектов, и отсутствуют какие-либо болезненные ощущения. Отличительной особенностью такого вида УЗИ является отсутствие необходимости особой подготовки перед проведением. Подобный метод диагностики активно используется в отоларингологии как в отношении взрослых пациентов, так и детей.
УЗИ придаточных пазух имеет достаточно широкий спектр показаний. К ним относятся:
- заболевания ЛОР органов в хронической стадии;
- воспаление гайморовых носовых пазух – гайморит;
- воспаление лобных пазух – фронтит;
- аллергический ринит;
- беспричинные кровотечения из носа;
- воспаление внутреннего уха;
- образование полипов в носу;
- гнойно-некротические заболевания волосяных фолликулов – фурункулез;
- искривление носовой перегородки;
- попадание инородных тел внутрь носа;
- различные новообразования.
Достоинством ультразвукового метода является отсутствие вредного излучения и поэтому его можно повторять необходимое для постановки диагноза количество раз. Часто ультразвуковое исследование назначается для контроля проводимого лечения различных заболеваний отоларингологии. На основании данных ультразвукового исследования носа врач может корректировать лечение, оценивая его недостаточность или принять решение о его благополучном завершении.
Как проходит процедура ультразвукового исследования?
Действие УЗИ основано на том, что посредством обследования ультразвуком регистрируется отражение тканей органа. На мониторе аппарата это отображается в виде полос, соответствующих количеству эхогенных слоев. Аппарат определяет глубину и содержание каждого из них.
Для получения изображения датчик ультразвукового прибора прикладывается к коже в обследуемой области. На место установления датчика наносится гель-проводник. Датчик фиксирует ультразвуковые лучи под разными углами для детального обследования пазух носа. В результате диагностики оценивается толщина их стенок, размеры образований, обнаруженных в полости носа.
Если в ходе исследования необходимо определить наличие жидкости в пазухах носа, исследование производится в двух позициях – в положении пациента лежа на спине и в положении лежа на животе. При исследовании в положении лежа на спине можно выявить наличие жидкости в исследуемой области, даже ее малое количество. Если исследование делают ребенку, то родители могут не беспокоится за то, что оно может вызвать неприятные ощущения у ребенка.
По времени данная процедура занимает около 10 — 15 минут.

Такое УЗИ не может заменить необходимость проведения рентгеновского обследования, но может предоставить подробную информацию, подтверждающую или опровергающую наличие в обследуемой области жидкости или гноя. Кроме того, на основании данных УЗИ можно поставить достаточно точный диагноз, это будет находиться в компетенции отоларинголога.
После окончания диагностики пациенту выдается заключение, по которому врач отоларинголог подберет, при необходимости, адекватное лечение.
УЗИ носа – насколько точные данные можно получить?
Любое медицинское обследование может обладать как достоинствами, так и недостатками. Так, ультразвуковое исследование носовых проходов (или эхосинусоскопия) является малодоступным, и далеко не всем специалистам ультразвуковой диагностики известна методика ее проведения. Помимо этого, порой, для уточнения диагноза возникает необходимость проведения дополнительных исследований.

Подготовка аппарата к УЗИ пазух носа
Случается так, что данные, полученные посредством применения ультразвукового исследования, и данные, полученные в результате рентгеновского снимка, могут значительно отличаться в пользу второго. В общем, медицинская практика говорит о том, что для ультразвукового исследования в определенной степени характерна гипердиагностика, т.е. данные могут указывать на заболевание, которого на самом деле может и не быть. В этом случае пациенту назначается лечение, которое, по сути, не требуется. Поэтому прежде чем принять самостоятельное решение о необходимости проведения ультразвукового исследования, рекомендуется обратиться к ЛОР-врачу, который после осмотра примет решение о мерах дополнительного обследования. Это особенно важно, если пациентом является ребенок.
Несмотря на современное оснащение аппаратуры, с помощью которой проводится ультразвуковое исследование, необходимо, чтобы специалист ультразвуковой диагностики имел соответствующий опыт и был знаком с методикой проведения подобного исследования. Это позволит предотвратить получение недостоверных данных обследования. Таким образом, такое диагностическое исследование может применяться к взрослым и детям, но прежде необходимо определить степень ее необходимости и целесообразности, проконсультировавшись об этом с врачом отоларингологом.

Какие заболевания обнаруживаются?
Самые частые заболевания придаточных пазух – это воспалительные процессы. Они обычно развиваются на фоне ОРВИ. У маленьких детей чаще всего воспаляются решетчатые ячейки – этмоидит. У старших – верхнечелюстная пазуха (гайморит).
Особенностью воспалительных процессов у детей является частое вовлечение в патологический процесс сразу нескольких, а то и всех придаточных пазух.
При помощи УЗИ обнаруживается:
- пиосинус – скопление гноя в пазухе, часто он натекает в гайморову пазуху у детей из решетчатого лабиринта;
- пиоцеле – растяжение пазухи скопившимся в ней гноем;
- мукоцеле – растяжение слизистым содержимым;
- пневмоцеле – растяжение воздухом;
- гематосинус – наличие крови в пазухе.
Ультразвуковое исследование позволяет оценить распространенность воспалительного процесса. Выявляются осложнения синуситов, если они есть. По эхогенности врач может дифференцировать жидкости, которые скапливаются внутри пазух.
Другие патологии, которые могут быть выявлены на УЗИ придаточных пазух у детей:
- последствия травм;
- инородные тела;
- кисты;
- абсцессы;
- остеомиелит;
- опухоли;
- аномалии развития.
После проведения терапии УЗИ пазух позволяет оценить результаты: подтвердить излеченность или определить показания к назначению повторного курса лечения.
Преимущества УЗИ
Ультразвуковое исследование пазух носа у ребенка имеет определенные преимущества в сравнении с другими методиками. Они заключаются в следующем:
- Исследование безопасно, так как не используется рентгеновское излучение.
- В отличие от КТ, ультразвуковая диагностика может быть проведена многократно за короткий период времени для оценки течения заболевания придаточных пазух носа в динамике.
- В отличие от эндоскопии, у ребенка нет никаких неприятных ощущений во время процедуры.
- УЗИ недорого стоит.
- Не требует подготовки.
- Исследование проводится за 5-10 минут.
Как проводят исследование?
УЗИ пазухи проводят в положении ребенка сидя. На кожу наносится гель. Затем датчик закрепляется на исследуемой области. Он располагается в зоне проекции той или иной придаточной пазухи. Врач по мере исследования перемещает ультразвуковой датчик из одной области лица на другую.
Исследование проводится безболезненно. Субъективных ощущений у ребенка нет, за исключением тех, что возникают в результате соприкосновения ультразвукового датчика с телом.
Наши преимущества
- на современном аппарате ультразвуковой диагностики;
- опытными врачами, которые уже много лет проводят этот вид УЗИ у детей;
- безболезненно;
- по доступной цене;
- без риска осложнений;
- в течение нескольких минут.
| Наименование услуги | Цена (руб.) |
|---|---|
| УЗИ придаточных пазух носа | 1 400 |
Услуги детского отделения в городе Солнечногорске оказываются со скидкой 15% от указанных в прайс-листе цен
Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.

Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Патология околоносовых пазух (ОНП) в последние годы вышла на первое место в структуре заболеваний ЛОР-органов, а доля верхнечелюстного синусита среди других синуситов составляет 56-73% [1]. С разными видами острых и хронических синуситов чаще всего имеет дело отоларинголог на поликлиническом приеме, поэтому вопросы диагностики этих состояний крайне важны.
Наиболее частыми симптомами синусита являются лицевые боли, затруднение носового дыхания, гнойные выделения из полости носа и расстройство обоняния. Чаще боли локализуются в лобной области, реже - в зоне проекции верхнечелюстной пазухи, для сфеноидита характерны боли в затылке и в глубине головы, появление неприятного запаха в носу, мелькание мушек перед глазами, нарушение конвергенции, снижение зрения, головокружение, тошнота и даже рвота. Эти симптомы обусловлены нахождением клиновидной пазухи на основании черепа и близким соседством головного мозга, зрительного, блоковидного, глазодвигательного и отводящего нервов. Известно, что моносинусит - поражение одной пазухи - является редкой патологией. При синусите, как правило, имеется поражение нескольких пазух одновременно, причем симптомы патологического процесса в каком-либо синусе могут преобладать, маскируя поражение других придаточных пазух носа.
Определенные проблемы возникают при проведении дифференциальной диагностики синусита с аллергическим ринитом, который нередко сопровождается значительным отеком слизистой оболочки околоносовых пазух.
Традиционными в диагностике синуситов являются передняя риноскопия, обзорная рентгенография и диагностическая пункция верхнечелюстной пазухи, а также бактериологическое и цитологическое исследование секрета из полости носа, в ряде случаев используется диафаноскопия.
Передняя риноскопия позволяет судить о наличии синусита при обнаружении слизисто-гнойного секрета в области среднего носового хода, однако отсутствие его не исключает патологического процесса в пазухах носа.
Диафаноскопия (трансиллюминация) при сравнении с обзорной рентгенографией часто дает ложноотрицательные результаты, ее применение ограничено верхнечелюстной и лобной пазухами и случаями отека слизистой оболочки синусов.
Оптическая эндоскопия полости носа в последние годы получила значительное распространение. Метод уточняет данные стандартных диагностических методик, помогает исследовать проходимость соустий пазух, однако не дает прямой информации об их содержимом.
Инфракрасная термография, СВЧ-радиометрия, гистография по разным причинам не нашли широкого применения на практике; риноманометрия предназначена для исследования функции носового дыхания и дополняет информацию, получаемую методами визуализации.
Диагностическая пункция верхнечелюстной пазухи широко используется и позволяет получить содержимое верхнечелюстной пазухи или доказать его отсутствие, однако этот метод не дает представления о состоянии стенок и слизистой оболочки пазухи, о наличии в ней полипов и других образований. Кроме того, отрицательным качеством данного метода является его инвазивность.
Обзорная рентгенография является самым распространенным методом диагностики патологии ОНП, несмотря на то что клетки решетчатого лабиринта и клиновидная пазуха ей ограниченно доступны. Нередко метод дает ложноположительные результаты при исследовании верхнечелюстных и лобных пазух. Частота несоответствия результатов обзорной рентгенографии и компьютерной томографии колеблется от 23 до 74% [2].
Компьютерная томография является золотым стандартом в диагностике синуситов, обеспечивая информацию о пространственном взаимоотношении внутриносовых структур и всех околоносовых пазух, компьютерные томограммы служат картой при планировании хирургического вмешательства. Однако этот метод достаточно дорогой, поэтому применение его нецелесообразно в повседневной практике для выявления банальных форм синусита и мониторинга при консервативном лечении.
В то же время есть немало примеров, когда ни один из методов лучевой диагностики применить нельзя, а оценить состояние ОНП необходимо. Это прежде всего относится к случаям острого или хронического синусита у беременных, у пациентов, которым только что были проведены другие рентгенологические исследования. Кроме того, иногда больные принципиально отказываются от рентгенологического исследования. В подобной ситуации методом выбора является ультразвуковое исследование ОНП [3].
Ультразвуковое сканирование в А-режиме с помощью синускопа достаточно давно используется в отоларингологии и в опытных руках обладает точностью от 76 до 90% [4], хотя часто и не позволяет дифференцировать объемное образование внутри синуса (киста, полип, мукоцеле) от отека слизистой оболочки и жидкостного компонента. Диагностические ошибки при данной патологии возможны в 9 из 10 случаев из-за трудностей интерпретации получаемых данных, кроме этого, А-метод не позволяет установить характер секрета и его консистенцию.
Ультразвуковое исследование околоносовых пазух в В-режиме (УЗИ) обеспечивает двухмерную полипозиционную визуализацию не только околоносовых пазух, но и других костных структур и мягких тканей, за счет чего достигаются лучшие топографическая ориентация и интерпретация, чем при использовании А-метода. Результаты УЗИ в 100% наблюдений совпадают с данными обзорной рентгенографии. Так, по мнению В.В. Шиленковой и соавт. [5], УЗИ является альтернативой обзорной рентгенографии при начальной диагностике синусита верхнечелюстной пазухи.
Целью настоящей работы явилась оценка клинического значения УЗИ околоносовых пазух в В-режиме в первичной диагностике и мониторинге консервативного лечения синуситов в условиях невозможности применения обзорной рентгенографии и компьютерной томографии, в частности, при беременности.
Материал и методы
В исследование включены 26 пациентов (25 женщин и 1 мужчина) в возрасте от 26 до 60 лет (средний возраст 34,6±3,2 года), обратившихся на консультацию к отоларингологу поликлиники, которым было проведено ультразвуковое исследование придаточных пазух носа в связи с тем, что 23 больные были беременны (срок от 16 до 33 нед), 2 больным в день обращения или накануне проводилось рентгенологическое исследование легких, 1 больная от рентгенологического исследования отказалась. Всех больных на момент обращения беспокоила заложенность носа (26 человек), 17 - слизистые выделения, 11 - слизисто-гнойные выделения из носа и носоглотки. На головную боль жаловались 23 больных, у 15 отмечалась субфебрильная температура (37,2-37,4°С). При осмотре во всех случаях отмечались разной степени набухлость носовых раковин, слизистые или слизисто-гнойные выделения в носовых ходах, в 11 случаях - искривление носовой перегородки, в 5 - аденоидные вегетации в куполе носоглотки. Одна женщина была ранее оперирована по поводу полипозного синусита, двое страдали хроническим катаральным синуситом в течение последних 3 лет. Клинические данные требовали исключить острый или обострение хронического синусита.
УЗИ проводилось на современных ультразвуковых сканерах линейными датчиками частотой 7,5 МГц с длиной рабочей поверхности 37-40 мм в двух взаимно перпендикулярных проекциях: сагиттальной и горизонтальной, в положении сидя лицом к врачу.
Исследование выполнялось по методике В.В. Шиленковой и соавт. [5] и начиналось с осмотра верхнечелюстной пазухи в сагиттальной проекции. Нахождение нижней стенки орбиты, являющейся верхней стенкой синуса, служит ориентиром при поиске самой пазухи. Датчик перемещали медиально и латерально для осмотра соответствующих боковых стенок пазухи. Вторым этапом для получения горизонтальных срезов датчик перемещали параллельно нижнему краю орбиты сверху вниз, при этом учитывали, что расстояние до задней стенки верхнечелюстной пазухи уменьшается при движении от дна орбиты до альвеолярного отростка.
Для осмотра лобной пазухи сканирование начинали в горизонтальной плоскости из области переносицы, затем получали сагиттальные срезы.
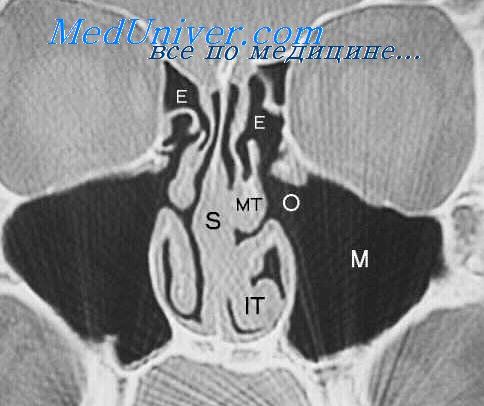
Нормальная ультразвуковая картина ОНП характеризуется отсутствием визуализации их задних стенок в результате естественной пневматизации (рис. 1).
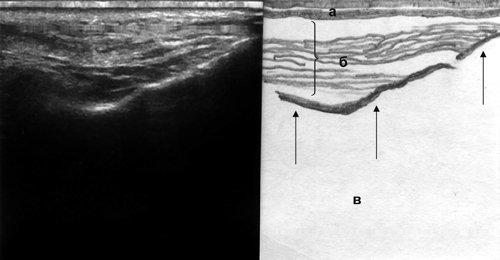
Рис. 1. Эхографическая картина верхнечелюстной пазухи в норме, сагиттальный срез: а - кожа, б - мягкие ткани, в - воздух, тонкие стрелки - передняя стенка пазухи.
Лобная пазуха находится в толще лобной кости, у 10-15% пациентов она может отсутствовать, имеет 4 стенки: нижнюю глазничную - самую тонкую, переднюю - самую толстую (до 5-8 мм), заднюю, отделяющую пазуху от передней черепной ямки и внутреннюю - перегородку. Объем пазухи колеблется от 3 до 5 см³. Верхнечелюстная пазуха расположена в теле верхнечелюстной кости и представляет собой пирамиду неправильной формы объемом от 15 до 20 см³.
Костная основа передней или лицевой стенки верхнечелюстной пазухи имеет углубление, называемое собачьей или клыковой ямкой, и визуализируется в виде вогнутой гиперэхогенной линии, за которой в норме никакие структуры не определяются.
Мягкие ткани собачьей ямки представлены кожей, подкожножировой клетчаткой и мимическими мышцами (рис. 2). Наиболее поверхностно располагается m. levator labii superioris alae nasi, идущая от нижнемедиального края глазницы к верхней губе, на эхограмме видно только ее брюшко, так как место отхождения остается вне среза. Срединное положение занимает m. levator labii superioris, начинающаяся от всего подглазничного края верхней челюсти, пучки мышцы сходятся книзу и вступают в толщу мышцы, поднимающей угол рта и крыло носа. Наиболее глубоко расположена m. levator anguli oris, начинающаяся от дна клыковой ямки и прикрепляющаяся к углу рта.
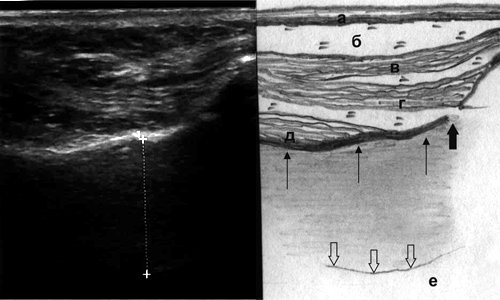
Рис. 2. Эхографическая картина верхнечелюстной пазухи при остром катаральном синусите, сагиттальный срез: а - кожа, б - подкожная клетчатка, в - m. levator labii superioris alae nasi, г - m. levator labii superioris, д - m. levator anguli oris, толстая стрелка - foramen infraorbitalis, тонкие стрелки - передняя стенка пазухи, полые стрелки - дистальный контур утолщенной до 16 мм слизистой оболочки, е - воздух.
Ниже места отхождения m. levator labii superioris гиперэхогенная линия, являющаяся отражением костной поверхности, имеет небольшой "дефект", соответствующий подглазничному отверстию (foramen infraorbitalis), через которое из подглазничного канала выходят одноименные нерв и артерия.
Верхняя стенка верхнечелюстной пазухипредставляет одновременно нижнюю стенку глазницы, положение ее достаточно хорошо определяется благодаря визуализации орбиты (рис. 3).
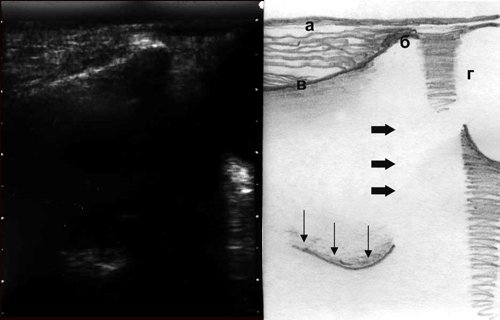
Рис. 3. Эхографическая картина верхнечелюстной пазухи при остром экссудативном синусите, сагиттальный срез: а - кожа, б - подглазничный край верхней челюсти, в - передняя стенка, г - глазница, толстые стрелки - граница раздела воздух/жидкость, тонкие стрелки - задняя стенка.
Задняя стенка верхнечелюстной пазухи граничит с клетками решетчатого лабиринта и клиновидной пазухой, наиболее удаленная ее точка располагается на расстоянии от 27 до 34 мм от передней стенки, медиальная стенка является латеральной стенкой полости носа, нижняя - образована альвеолярным отростком верхней челюсти и характеризуется близким расположением корней зубов к полости пазухи. В некоторых случаях верхушки корней зубов выстоят в просвет пазухи и лишь прикрыты слизистой оболочкой, что может способствовать развитию одонтогенного инфицирования пазухи и попаданию пломбировочного материала в ее полость.
Визуализация задней стенки возможна только при нарушении пневматизации пазухи и зависит от количества секрета или другого содержимого: чем меньше в пазухе воздуха, тем более полным будет обзор ее стенок. Следует иметь в виду, что иногда на стенках пазухи имеются костные гребешки и перемычки, разделяющие пазуху на бухты и очень редко на отдельные полости.
Результаты
У 8 пациентов по результатам УЗИ патологии ОНП не было выявлено. В 18 случаях установлен острый верхнечелюстной синусит: у 14 больных - с утолщением слизистой оболочки пазухи, в том числе у 2 с наличием кист, еще у 2 с наличием полипов; у 6 пациентов - с наличием экссудата (у 1 женщины с гиперэхогенными включениями, при дообследовании оказавшимися пломбировочным материалом). У 3 пациентов был диагностирован фронтит с утолщением слизистой оболочки лобной пазухи.
С учетом ультразвуковой картины было подобрано и проведено соответствующее лечение. В процессе терапиивсем обследованным повторялось УЗИ ОНП, позволявшее оценивать ее эффективность, вносить необходимые коррективы. Все случаи острого синусита закончились выздоровлением, при хронических процессах удалось добиться ремиссии. В дальнейшем 5 пациенткам после родов проведена компьютерная томография ОНП, которая подтвердила наличие кист в 2 случаях, полипов у 2 и пломбировочного материала в верхнечелюстных пазухах у 1 больной.
При отеке слизистой оболочки верхнечелюстной пазухи за ее передней стенкой отмечается появление зоны пониженной эхогенности однородной структуры с достаточно четким дистальным контуром толщиной от 0,5 до 1,6 см (см. рис. 2).
Горизонтальная линия раздела сред, которая соответствовала бы рентгенологическому понятию "уровень жидкости", при УЗИ не видна, так как ультразвуковой луч проходит параллельно этой границе, как бы мы ни перемещали датчик. Следовательно, о количестве экссудата в полости приходится судить по протяженности визуализации задней стенки, которая и соответствует уровню жидкости в пазухе (см. рис. 3, 4). Важной деталью УЗИ является правильное положение головы пациента, она не должна быть отклонена назад, так как в этом случае имеющийся в пазухе секрет перемещается к задней стенке, между передней стенкой и секретом появляется воздушная прослойка, создающая условия для получения ложноотрицательного результата.
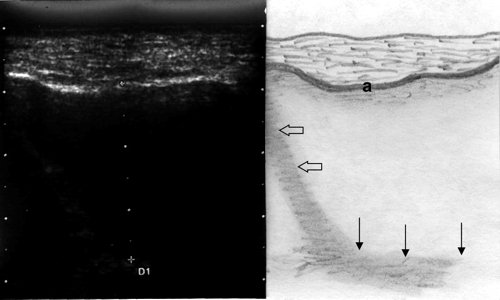
Рис. 4. Эхографическая картина верхнечелюстной пазухи при остром экссудативном синусите, горизонтальный срез: а - передняя стенка, тонкие стрелки - задняя стенка, полые стрелки - медиальная стенка.
При исследовании в динамике на фоне лечения по мере уменьшения количества экссудата в пазухе уменьшается протяженность визуализации задней стенки вплоть до ее полного исчезновения, что соответствует восстановлению пневматизации.
При наличии в верхнечелюстной пазухе кисты (рис. 5) одним из ультразвуковых симптомов может являться изменение контура передней стенки пазухи, который становится выпуклым за счет совмещения с передней стенкой кисты. Задняя стенка кисты видна в виде гиперэхогенной линии, имеющей кривизну, в отличие от дистального контура утолщенной слизистой оболочки, повторяющего рельеф передней стенки пазухи.
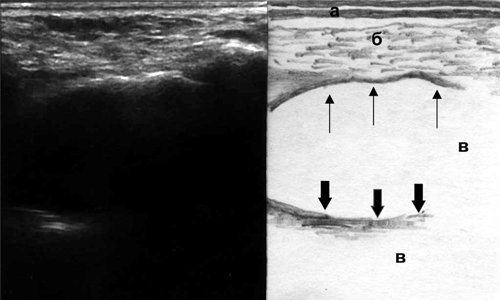
Рис. 5. Эхографическая картина кисты верхнечелюстной пазухи, горизонтальный срез: а - кожа, б - мягкие ткани, в - воздух, тонкие стрелки - передняя стенка кисты, толстые стрелки - задняя стенка кисты.
Неоднородное содержимое пазухи, когда на фоне утолщенной слизистой оболочки или экссудата визуализируются сгруппированные или разрозненные гиперэхогенныевключения, не исчезающие при повторных исследованиях, является показанием к проведению в последующем компьютерной томографии для исключения полипоза или наличия инородных тел (пломбировочного материала), нередко являющихся этиологическим фактором развития синусита.
Выводы
В первичной диагностике и при мониторинге консервативного лечения синуситов в условиях поликлиники при невозможности применения обзорной рентгенографии и компьютерной томографии по тем или иным причинам, в частности у беременных, ультразвуковое исследование околоносовых пазух в В-режиме является наиболее безопасным, неинвазивным методом диагностики, который дает важную для клиницистов информацию и должен использоваться в амбулаторных условиях во всех случаях.
Литература
- Гуров А.В., Закариева А.Н. Возможности современных макролидов в терапии острых гнойных синуситов // Consilium medicum. 2010. 12. N 3. P. 31.
- Dobson M.J., Fields J., Woodford T.A. A comparison of ultrasound and plain radiography in the diagnosis of maxillary sinusitis // Clin. Radiol. 1996. N 51. Р. 170-172.
- Puhakka T., Heikkinen T., Makela M.J. et al. Validity of ultrasonography in diagnosis of acute maxillary sinusitis // Arch. Otolaryngol. Head Neck Surg. 2000. V. 126. P. 1482-1486.
- Revonta M. Ultrasound in the diagnosis of acute maxillary sinusitis // Abstracts of ERS and ISIAN. Tampere. Finland. June 11-15, 2006. P. 139-140.
- Шиленкова В.В., Козлов В.С., Бырихина В.В. Двухмерная ультразвуковая диагностика околоносовых пазух // Учебное пособие. Ярославль, 2006.

УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Аппарат синускан – это легкодоступный метод ультразвуковой диагностики воспалительных процессов в лобных и верхнечелюстных пазухах носа.

- Что такое синускан?
- Принцип действия синускана
- Преимущества данного метода исследования
- Показания для синусоскопии
- Что показывает синусоскопия
- Как проводится процедура?
Что такое синускан?
Аппарат синускан – это легкодоступный метод ультразвуковой диагностики воспалительных процессов в лобных и верхнечелюстных пазухах носа.
Принцип действия синускана
Аппарат синускан посылает ультразвуковой сигнал, анализирует его отражение и выводит результат на дисплей в виде графика.
Важно знать! В норме в пазухах носа содержится воздух. При воспалительном процессе отмечается утолщение (отек) слизистой или образование экссудата и гноя в полостях пазух носа.
Ультразвуковой сигнал, отражающийся от свободных носовых пазух и заполненных жидкостью, имеет большую разницу. Основываясь на результатах исследования, лор-врач может поставить точный диагноз.
Преимущества данного метода исследования
- Это безвредный, достоверный метод.
- Можно применять при диагностировании синуситов у детей с трех лет и беременных женщин.
- Быстрое получение результата.
- Не требует подготовки.
- Возможность повторного динамического исследования без вреда для здоровья пациента.
Показания для синусоскопии
- боль и давление в проекции лобных и гайморовых пазух
- слизистое и гнойное отделяемое из носа, стекание его по задней стенке глотки
- повышение температуры тела , нарушение носового дыхания
- затяжной насморк (более 10 дней)
Что показывает синусоскопия
1. Нормальные показатели при синусоскопии – появление сигнала в пределах от 1 до 2 см.
2. При скоплении экссудата или гноя в гайморовых пазухах – сигнал появляется в пределах от 3.5 до 6 см.
Как проводится процедура?
Область пазух смазывается звукопроводящим гелем и врач перемещает по ней прибор. Датчик аппарата улавливает сигналы и фиксирует их на дисплее. Процедура занимает несколько минут.
Запишитесь на прием с 21:00 до 7:00, и мы окажем вам помощь и отправим домой на такси за счет клиники.
Скидки на проверку витамина D, госпитальный скрининг, ежегодное обследование и онкологический скрининг.
Читайте также:

