Как сделать травму колена
Обновлено: 08.07.2024
Разрыв связок коленного сустава — наиболее распространенная травма среди пациентов разного возраста, возникающая в результате скручивающих и резких движений в полусогнутом суставе либо сильного удара в колено, а также по бедру, голени. Чаще всего такое повреждение встречается у спортсменов при игре в баскетбол, волейбол, футбол, занятиях единоборствами и горнолыжным спортом, но может возникнуть и в быту, к примеру, при падении.
Основные причины травмы
Функции стабилизатора коленного сустава выполняют четыре связки: две боковые связки, предотвращающие наружные отклонения голени и смещения внутрь, а также крестообразные элементы, которые располагаются внутри сустава и обеспечивают его ротационную стабильность.
Механизм травмы обычно носит непрямой характер:
- резкое изменение направления движения и подворачивание конечности;
- неудачный прыжок и приземление на одну ногу;
- падение во время занятий одним из видов спортом.
Однако разрывы крестообразной связки коленного сустава могут возникать и под воздействием прямого воздействия. Около трети таких патологических состояний обусловлено происшествиями, когда при резком контакте с приборной доской автомобиля передней частью колена происходит смещение голени и разрыв задней связки коленного сустава на самом тонком ее участке.
Травма ЗКС также возможна при нанесении человеку удара спереди по колену в момент его полного разгибания, когда стопа приняла фиксированное положение на твердой поверхности.
Наиболее редкое явление — повреждение внутреннего бокового отростка, больше характерное для пловцов брассом, испытывающих чрезмерные вальгусные нагрузки.
Виды и степени повреждений
Выделяют три основных степени нарушения целостности связок:
- 1 степень. Пациент жалуется на умеренную локализованную боль, практически нет припухлости и отечности, кровоизлияние отсутствует. Механическая целостность плотного образования сохранена, разорвана лишь часть волокон;
- 2 степень. Основные жалобы касаются ограниченности действий при ходьбе и возникновения боли в травмированной области. Повреждено большое количество волокон. В колене ощущается небольшая неустойчивость;
- 3 степень. Пациент жалуется на сильные боли. Отмечается выраженная отечность ударенного участка и кровоподтеки, нестабильность в колене. Разорваны все волокна.
Симптомы повреждений
Главными симптомами разрыва связок коленного сустава являются:
- острая боль в момент травмы, которая может сохраняться долгое время;
- покраснение кожи, отек, обширная подкожная гематома;
- ограничение функций, ощущение неустойчивости.
Сильные болевые ощущения и отсутствие стабильности в суставе — это всегда повод для беспокойства и получения консультации специалиста. во время осмотра оценит наличие отека, жидкости в суставе и проведет необходимые тесты (связочные и менисковые). Также пациенту может быть рекомендовано МРТ поврежденного сустава, ультразвуковое и рентгеновское исследования для предупреждения дефекта костной ткани.
В случае частичного разрыва крестообразной связки коленного сустава подвижность сустава может быть несколько ограничена, а при разрыве — отмечается слишком большая амплитуда смены положения одной из костей, поэтому такие простые движения, как колена в суставе оказываются для пациента невозможными.
Поскольку симптоматика при закрытом переломе и растяжениях может быть одинаковой, для постановки точного диагноза может потребоваться дополнительная диагностика.
Разрыв крестообразной связки коленного сустава: лечение
Для полного восстановления поврежденной связки необходимо применение точных диагностических мероприятий и правильного подхода к лечению. Это позволит избежать усугубления симптомов, развития нежелательных последствий в виде раннего артроза и разрушения сустава, а также облегчить последующее лечение.
В первое время после неудачного прыжка либо падения необходимо предпринять следующие меры:
- обеспечить покой травмированному участку, защитив конечность от излишних нагрузок;
- приложить холод для облегчения боли, снятия воспаления и кровоподтека;
- наложить тугую повязку, которая обездвижит поврежденный сустав и снимет отек;
- подложить под конечность подушку для улучшения венозного оттока, снижения отечности и болевого порога;
- принять анальгетики и противовоспалительные средства.
При своевременном выполнении указанных мероприятий в домашних условиях, отек будет снят максимально быстро, а поврежденная нога получит необходимый покой. В основе консервативного лечения частичного разрыва связок коленного сустава лежит использование эластичной повязки и прием анальгетиков, но для точной диагностики требуется обращение к специалисту. Полный курс лечения составляет порядка 4 недель, а для полного восстановления потребуется не меньше 10–12 недель.
При полном разрыве крестообразных связок коленного сустава требуется пластика. В 20% ситуаций можно обойтись восстановительной операцией, но в остальных 80% случаев имеет место расслоение и такие связки уже невозможно пришить. Тогда прибегают уже к пластическому замещению связки, используя имеющееся у пациента сухожилие и специальные имплантаты для фиксации изготовленной связки в точках ее крепления. Реабилитация после полного разрыва связок коленного сустава может занять больше полугода.
Лечение при разрыве передней крестообразной связки
Разрыв передней крестообразной связкиПри поступлении в травматологию пациент направляется на рентгенографию, чтобы исключить повреждение кости. Коленный сустав подвергается пункции для облегчения симптомов, устранения боли и скопившейся крови.
Среди основных назначений: холод местно, эластическое бинтование, обеспечение возвышенного положения ноги, фиксация с помощью ортеза, длительностью до 7 дней.
С уменьшением боли и спадением отека пациент может пробовать опираться на конечность после травмы и совершать в коленном суставе. Для постановки точного диагноза выполняется МРТ.
Если пациент ощущает нестабильность в суставе либо смещение вперед, у него подворачивается голень при ходьбе и во время занятий профессиональным спортом, такое снижение функциональных возможностей становится основным показанием для восстановительной операции. В противном случае, возможно нарастание отечности и боли, что не только отражается на качестве жизни человека, но и может привести к истиранию суставного хряща, вторичному разрыву мениска и быстрому развитию остеоартроза.
Консервативное лечение в данной ситуации не имеет перспектив, поскольку недостаточного кровоснабжения самостоятельного срастания разорванных волокон не происходит.
Пациенту может быть рекомендована артроскопическая реконструкция с изготовлением новой связки из сухожилий и применением различных трансплантатов. Для этого могут быть использованы сухожилия нежной и подколенной мышц, — идеальный вариант, который больше всего подходит по всем характеристикам прочности связки. В качестве фиксаторов служат конструкции , , и .
Артроскопическая техника имеет следующие преимущества для пациента:
- малотравматичность лечения;
- меньший срок реабилитации;
- возвращение к прежним спортивным нагрузкам уже через 7–8 месяцев после хирургического вмешательства.
Напомним, ранее разрыв передней крестообразной связки коленного сустава для спортсмена мог обернуться концом его профессиональной карьеры. В настоящее время это повреждение больше не представляет угрозы для его спортивного будущего и может быть легко устранено благодаря освоенной технике.
Первые несколько дней после операции спортсмен находится в условиях стационара, где его состояние контролирует лечащий врач. В дальнейшем лечение проходит амбулаторно, необходимость в посещении центра возникает только при проведении перевязки.
Во время реабилитационного периода пациенту рекомендуется щадить ногу с установленным аутотрансплантатом и ограничить на нее нагрузку. Для этого обеспечивается иммобилизация оперированной ноги. Укрепление мышц и изменение объема движения осуществляется постепенно под контролем реабилитолога.
Лечение при разрыве задней крестообразной связки
Повреждение коленных связок симптомы и лечениеПри повреждении ЗКС в полости сустава накапливается меньшее количество крови, чем при разрыве передней связки и менисков. Но это все равно является поводом для выполнения рентгенографии в нескольких проекциях, чтобы не пропустить повреждение кости.
Далее проводится консервативная терапия:
- обеспечение приподнятого положения ноги;
- прикладывание холода и бинтование;
- ограничение нагрузки и прием обезболивающих средств.
Если после стихания болевых ощущений и возвращения к прежнему ритму жизни пациент продолжает жаловаться на неустойчивость в суставе, это может свидетельствовать о разрыве связки. Для уточнения диагноза требуется МРТ. С помощью рентгенографии возможно выявление отрыва задней связки от места ее фиксации с костным фрагментом. Если это происходит в ранние сроки после повреждения, пациенту назначается рефиксация с использованием канюлированных винтов.
В случае частичного разрыва передней связки коленного сустава проводится консервативная реабилитационная терапия, которая позволяет создать необходимые условия для укрепления мышц и срастания волокон связки поврежденного сустава.
При продолжительных ощущениях отсутствия фиксированности сустава, когда имеет место полный разрыв ЗКС, консервативное лечение может оказаться неэффективным. Это является показанием для проведения хирургического вмешательства, в том числе, укрепления синтетическими нитями и артроскопической пластики.
Лечение при разрыве боковой связки коленного сустава
Тактика лечения, которая применяется в данном случае, носит консервативный характер, даже если речь идет о третьей степени разрушения боковой связки. Назначается:
- приподнятое положение конечности;
- воздействие холодом;
- эластическое бинтование;
- исключение перегрузки травмированной конечности;
- анальгетики;
- использование брейса, оснащенного крепкими боковыми вставками.
В обязательном порядке выполняется рентгенография, а в спорном случае — под нагрузкой. Для установления окончательного характера разрыва и выявления других повреждений сустава требуется МРТ.
Разрывы и растяжения наружной боковой связки встречаются несколько реже, чем повреждения внутренней связки. Наиболее вероятная причина такой травмы — нанесение резкого удара в область голени или колена. Обычно от такой неприятности коленный сустав страхует противоположная нога, но если, к примеру, произошла попытка ударить по мячу с лета, колено становится незащищенным от прямого воздействия, направленного изнутри к наружной стороне. Также не исключена непрямая травма при подворачивании ноги во время резкого изменения направления движения спортсмена.
До момента устранения повреждения может пройти около 1 месяца, при условии обеспечения перечисленных условий. В редких случаях возможно несрастание связки и сохранение слабой устойчивости в суставе. Тогда проводится пластическая операция с использованием аутотрансплантата.
Полный разрыв боковой связки с травмой других структур сустава (менисков и связок) — это всегда оперативное вмешательство. Если повреждение свежее, связку еще можно сшить, но для обеспечения полной стабильности сустава обычно применяется пластика с установкой аутотрансплантата.
Восстановительный период
В рамках реабилитационного периода проводится противовоспалительная, антибактериальная и симптоматическая терапия.
Для уменьшения отека применяются холодовые аппликации, показанные в течение двух недель после пластики в течение 15–20 минут. Пациентам рекомендуется щадить ногу и использовать костыли в течение 7 дней и более. Снятие швов происходит на день.
Сустав фиксируется посредством ортеза, который носят в течение двух недель, после чего применяют эластичный бинт либо компрессионный трикотаж (до 1 месяца).
В последующие недели пациенту необходимо ограничить нагрузки на ногу. Отказаться от костылей разрешается только спустя три недели после операции. Именно в этот период при разрыве связок коленного сустава может применяться ЛФК, активная разработка мышц и восстановление объема движений.
К спортивным тренировкам пациент может приступить через 3 месяца, а к занятиям спортом без ограничений — через 9–12 месяцев.

Анатомия коленного сустава крайне сложна. Это самый крупный сустав тела, специфичный по своему строению и испытывающий ежедневные большие нагрузки. Для обеспечения нормальной устойчивой походки и безболезненных нагрузок необходимо соблюдение множества факторов. Один из них — нормальная, полноценная работа связочного аппарата коленного сустава.
Стабилизирующий аппарат коленного сустава
За стабильность коленного сустава отвечает множество структур, которые можно разделить на активные и пассивные стабилизаторы.
Активные — это мощный мышечно-сухожильный каркас, окружающий коленный сустав, – мышцы бедра и голени.
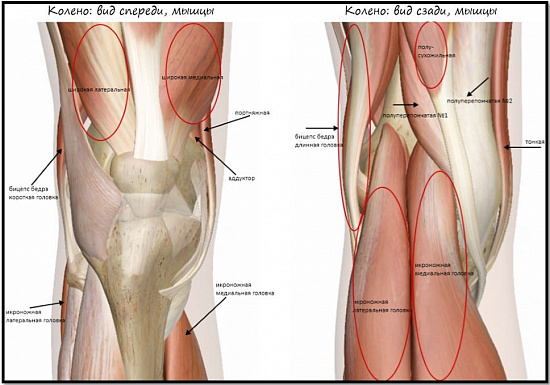
К пассивным стабилизаторам относится сложная система связочного аппарата коленного сустава.
Связочный аппарат колена представлен нескольким компонентами:
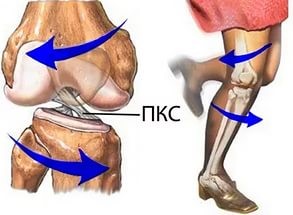
Передняя крестообразная связка (ПКС) – сухожильный тяж, растянувшийся в косом направлении от внутренней поверхности наружного мыщелка бедренной кости к межмыщелковому возвышению большеберцовой кости. Передняя крестообразная связка ответственна за ограничение переднего смещения голени относительно бедра.
По данным мировой статистики, повреждение передней крестообразной связки составляет до 46-50% во всей структуре повреждений связочного аппарата коленного сустава.
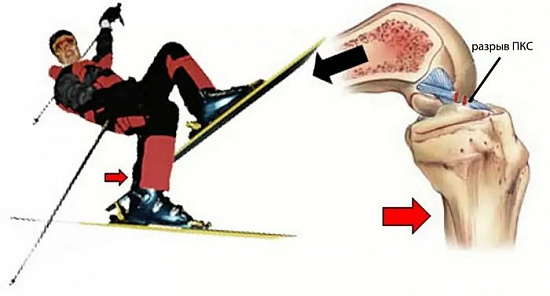
Чаще всего повреждение возникает в результате спортивной травмы, приводящей к форсированной ротации бедра относительно голени. Наиболее подвержены подобным травмам молодые пациенты, занимающиеся игровыми видами спорта: футболом, хоккеем, волейболом, баскетболом и т.д.
Вторая наиболее часто встречающаяся причина — падение на горнолыжном склоне.
- Анамнеза: обстоятельств травмы, ощущений пациента в момент травмы, при попытке нагрузки конечности после травмы.
- Гемартроза — скопления жидкости с кровью в полости сустава.
- Первичного осмотра. Нередко признак нестабильности в остром периоде практически не выражен, а проявляется клинически только через несколько недель.
- Рентгенографии. Проводится в остром периоде для исключения сопутствующих костно-травматических изменений, несмотря на неинформативность.
- МРТ. В остром периоде нередко обладает низкой информативностью. Исследование целесообразнее выполнять через 2-3 недели после того, как произошло повреждение крестообразной связки (или же в эти сроки выполнять повторно для уточнения диагноза).
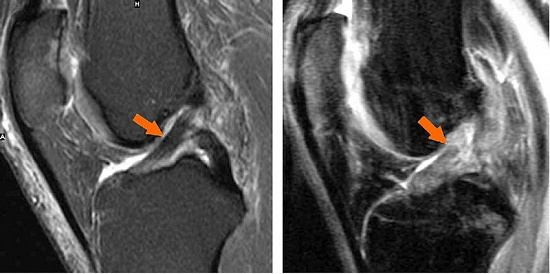
Лечение в остром периоде – преимущественно консервативное. Иммобилизация коленного сустава производится с целью заживления сопутствующих повреждений капсулы, боковых связок, уменьшения болевого синдрома и явлений синовита.
Анатомические особенности строения передней крестообразной связки не способствуют самостоятельному заживлению. Иными словами, разрыв передней крестообразной связки самостоятельно уже не срастется.
Консервативное (безоперационное) лечение разрыва редко бывает эффективным и приводит к множеству негативных последствий:
- Формирование хронической нестабильности и уменьшение физических возможностей пациента.
- Невозможность возврата к спортивным нагрузкам в некоторых случаях.
- Высокий риск повторных травм с повреждением уцелевших структур коленного сустава.
- Ускорение износа суставных поверхностей и раннее развитие остеоартроза коленного сустава.
Наиболее предпочтительный вариант лечения передней крестообразной связки — оперативное вмешательство. Проводить его целесообразно через несколько недель после получения травмы и стихания острого периода.
Прямые показания к выполнению операции на передней крестообразной связке:
- Наличие жалоб на нестабильность или наличие хронического болевого синдрома при физических нагрузках.
- Клинически положительные тесты на нестабильность.
- МРТ картина повреждения ПКС.
Операция по восстановлению передней крестообразной связки выполняется с помощью артроскопического оборудования.

Повреждение задней крестообразной связки: чем отличается и что можно предпринять для лечения
Задняя крестообразная связка (ЗКС) – мощный сухожильный тяж, тянущийся от наружной поверхности внутреннего мыщелка бедренной кости к заднему межмыщелковому пространству большеберцовой кости. Его основная функция – ограничение смещения голени кзади относительно бедра.
Повреждения задней крестообразной связки встречаются приблизительно в 10 раз реже, чем повреждения передней, и чаще всего являются следствием высокоэнергетической травмы (например, ДТП).
Возникающая при разрыве задней крестообразной связки нестабильность приводит к перенапряжению всех анатомических структур коленного сустава, нарушению биомеханики и конгруэнтности суставных поверхностей. Это в свою очередь ведет к развитию хронических дегенеративно-дистрофических процессов с вовлечением первоначально неизмененных элементов сустава с достаточно быстрым исходом в артроз, который приводит к ограничению физической активности и снижению качества жизни пациента.
Диагностика повреждения аналогична диагностике передней крестообразной связки:
- Наличие в анамнезе высокоэнергетической травмы.
- Наличие у пациента жалоб на нестабильность или наличие хронического болевого синдрома при физических нагрузках.
- Клинически положительные тесты на заднюю нестабильность.
- МРТ картина повреждения.
В настоящее время для пациентов, имеющих разрыв задней крестообразной связки, хирургическая тактика лечения является общепринятой.
Оперативное лечение выполняется также с помощью артроскопической техники, но считается более трудоемким и выполняется далеко не всеми специалистами по артроскопической хирургии.
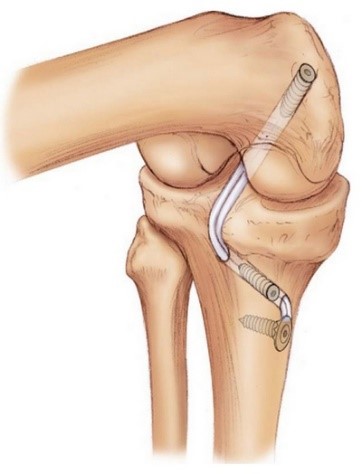
Реабилитация после пластики задней крестообразной связки проходит несколько дольше и требует более плавного перехода к физическим и спортивным нагрузкам.
Примерно в половине случаев разрыв крестообразной связки данного типа сочетается с повреждением других связок – возникают так называемые мультилигаментарные повреждения. Эта ситуация приводит к выраженной нестабильности, грубому нарушению биомеханики и значительно отражается на физической активности пациента.
Возникновение в этом случае мультинаправленной нестабильности коленного сустава требует скорейшего оперативного вмешательства, направленного на восстановление утерянных компонентов связочного аппарата коленного сустава и стабилизации сустава.

Артроскопическая пластика: основные этапы оперативного лечения ПКС и ЗКС
Артроскопия — малотравматичная техника оперативного вмешательства, позволяющая осуществить большинство хирургических манипуляций в коленном суставе через несколько проколов под контролем видеокамеры.
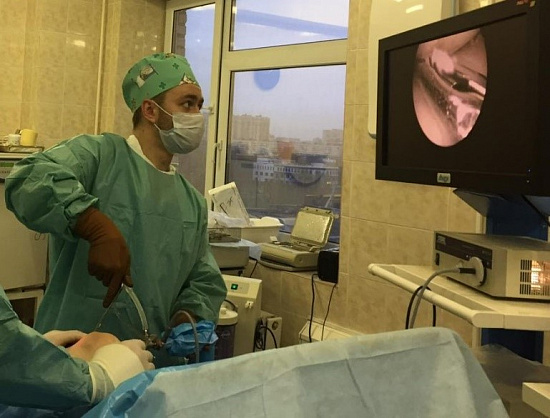
Первым этапом во время операции проводится визуальный осмотр всех отделов сустава, при необходимости выполняется резекция (удаление поврежденной части) менисков (по показаниям – шов мениска), с помощью специального инструментария устраняются поврежденные участки хряща.
На втором этапе из сустава удаляется культя поврежденной крестообразной связки и ее разорванные волокна. Формируются сквозные костные каналы для проведения через них сухожилий, максимально точно повторяющих анатомию утраченной связки. В качестве пластического материала чаще используются забранные из подколенной области сухожилия полусухожильной и нежной мышц.

Послеоперационный период, независимо от выбора фиксирующих трансплантат фиксаторов (титановые, пластиковые, биорезорбируемые), требует разгрузки сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы по данным МРТ исследований занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопической пластики:
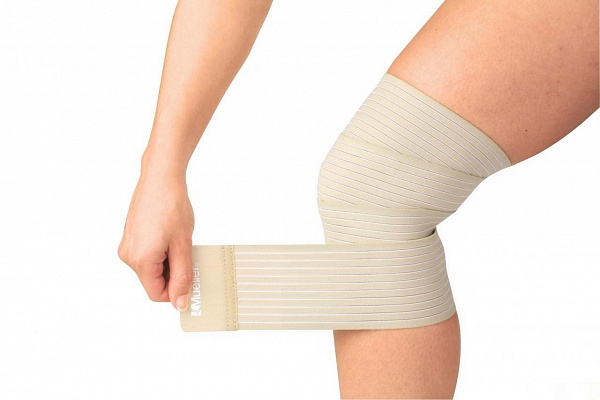
Действие компрессионного трикотажа и бинтования нижней конечности основано на создании различного давления на отделы ноги. Максимальное воздействие оказывается на лодыжку и голень, колено испытывает меньшее давление, которое достигает минимума в верхнем отделе бедра. Этот эффект способствует продвижению крови снизу вверх. Мышцы, находящиеся под наложенным бинтом, пребывают в большем тонусе и сосудистые веточки, расположенные в их толще, работают интенсивнее.
Если повязка наложена только на область колена, она стягивает внутрисуставные образования и способствует их анатомической целостности во время нагрузки. Компрессионный эффект, оказываемый повязкой, позволяет избежать травм коленного и других суставов нижней конечности.
Бинты отличаются по составу классом материала, из которого они изготовлены:
· Бинты малой эластичности. Такое изделие можно растянуть не более чем на 69% от его длины.
· Бинты средней эластичности. Степень растяжимость 70–140%.
· Бинты высокой эластичности. Изделие растягивается более чем на 141% от длины бинта.

На коленный или другие суставы накладываются бинты высокой эластичности для уменьшения натяжения связочных и сухожильных образований, во время интенсивных спортивных занятий, после получения повреждений связок и менисков, проведения артроскопии, во время лечебной реабилитационной гимнастики.
Противопоказания
Существует ряд состояний, при которых применение любого компрессионного трикотажа, в том числе эластичных бинтов, противопоказано. К таким заболеваниям относят:
- Облитерация (закрытие просвета) артерий при таких заболеваниях, как атеросклероз, болезнь Рейно, эндартериит.
- Сахарный диабет с развитием трофических и сосудистых расстройств 2–3 степени тяжести.
- Воспалительные, инфекционные поражения кожных покровов в месте наложения бинта.
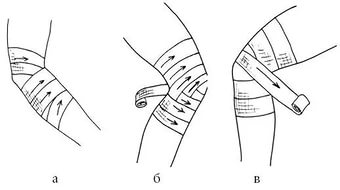
Методика бинтования коленного сустава
Наиболее распространённой и эффективной методикой наложения эластичного бинта на колено является черепашья повязка. Этот способ бинтования доступен в двух вариантах:
- Сходящаяся повязка.
- Расходящаяся повязка.
При сходящемся варианте первые два тура бинта накладывают ниже сустава, а вторые два выше. Нижние и верхние туры чередуют до сближения между собой на середине сустава.
При расходящейся повязке первый тур накладывается на центр сустава, а каждый последующий то выше, то ниже предыдущего. Существует несколько общих правил проведения процедуры:
- Правильно начинать наложение повязки на расстоянии не меньше 20 см от поврежденного участка.
- Каждый последующий тур должен перекрывать предыдущий на 70%.
- Бинтование должно производиться с умеренным натяжением изделия. Старайтесь усилить компрессию ближе к середине сустава.
- Процедура и наложенное изделие не должны вызывать болезненные ощущения. Ослабьте натяжение, если это произошло.
- Сгибания и разгибания в суставе после компрессии должны совершаться в полном объеме, но с большим усилием. Если повязка соскальзывает с места наложения, нужно повторить методику с большим натяжением материала.
Эластическая компрессия в периоде реабилитации

После наложения эластичного изделия отличным эффектом обладают занятия на велотренажере, ходьба и бег по дорожке, гимнастические упражнения, рекомендованные лечащим врачом клиники "Канон".
Сочетать физические нагрузки необходимо с дополнительными физиотерапевтическими процедурами:
- Электрофорезом противовоспалительных средств.
- Магнитотерапией.
- Иглоукалыванием.
- Электромиостимуляцией.
Физиолечение будет способствовать интенсивному кровенаполнению тканей сустава, а упражнения с наложенным эластичным изделием правильно распределят нагрузку и восстановят функцию сочленения.
Анатомия человека устроена так, что значительная часть нагрузки, возникающей при беге, приседаниях, прыжках или простой ходьбе, возлагается именно на самые подвижные суставы. Первое место по травмам занимает плечевой сустав, на втором находиться коленный, на третьем — локтевой и т. д. Именно из-за способности сустава осуществлять движения в разных плоскостях и возникает нестабильность, которая в дальнейшем может привести к травме.
При наличии заболеваний суставов или генетической предрасположенности к ним, а также получении различных травм (разрыв связок, растяжение сухожилий, истирание хрящевой ткани и пр.) это может привести к перегруженности связочного аппарата сустава, нарушению питания тканей и, в перспективе, даже к инвалидности.
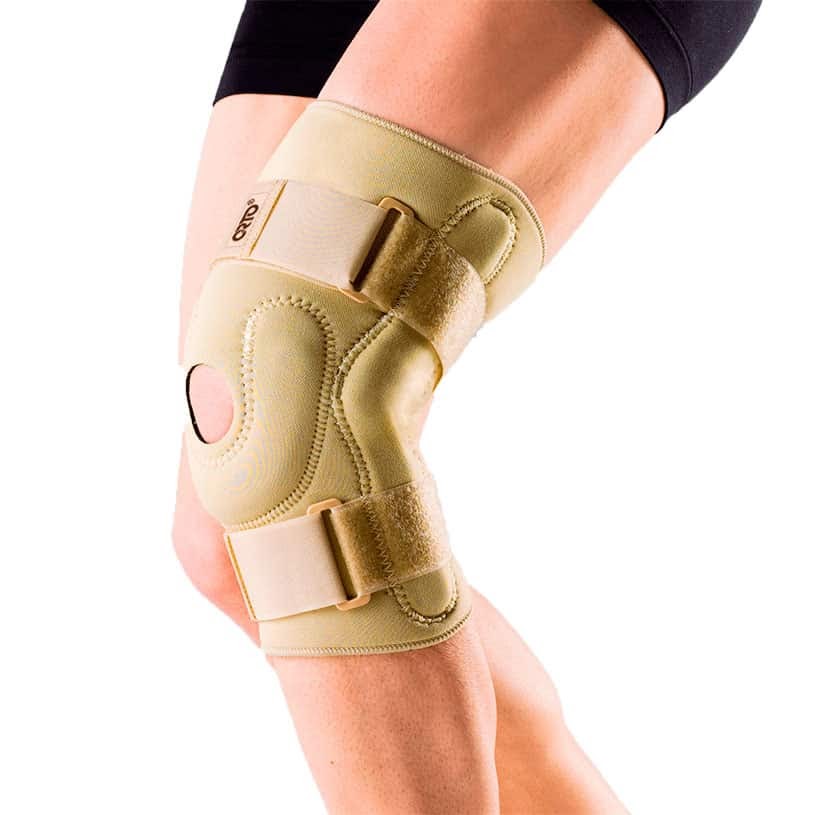
Для предупреждения подобного исхода был разработан бандаж на колено — специальное ортопедическое изделие, предназначенное снизить риск травматизации сустава или ускорить его выздоровление посредством обеспечения дополнительной защиты, согревающего действия, фиксации коленного сустава и/или коленной чашечки. Конечная цель определяется конкретным типом бандажа.
В зависимости от того, оценивается сустав как больной или здоровый, бандажи подразделяются на профилактические и реабилитационные (лечебные), но только этими двумя категориями их классификация не ограничивается.
Виды бандажей на колено
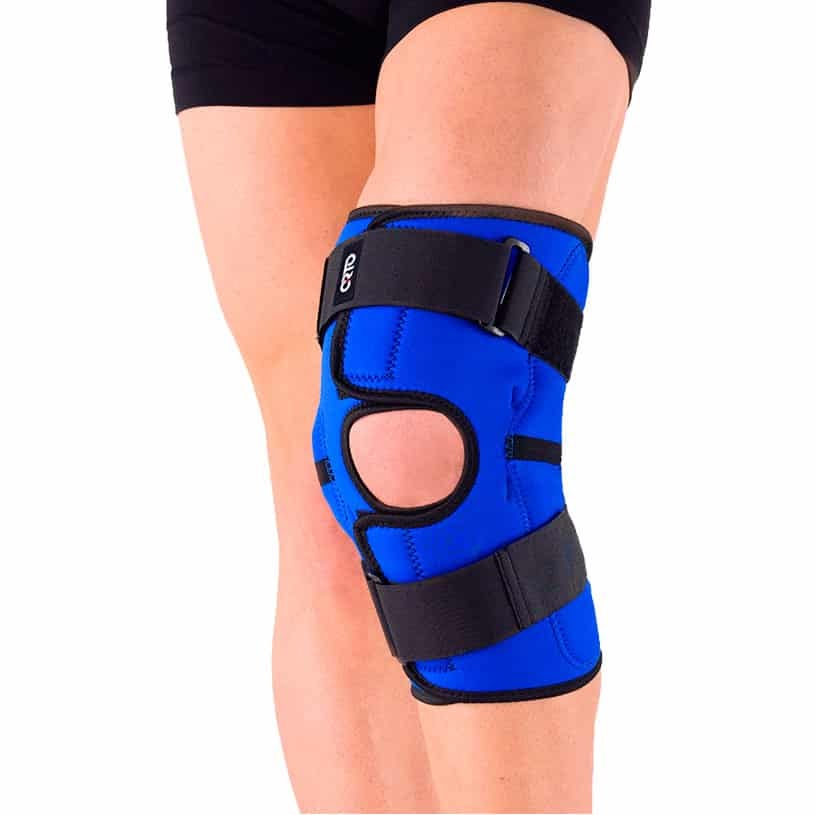
Бандажи для коленного сустава могут быть разделены на 3 основных вида по типу их целевого назначения:
- Компрессионные. Используются для уменьшения динамических нагрузок на колено. Часто применяются спортсменами для предупреждения травм, а также прописываются на период восстановления после хирургической операции или травмы. Уменьшают болевые ощущения, могут обладать массажным и согревающим эффектом.
- Фиксирующие. Предназначены для фиксации сустава в заданном положении, иногда — с ограничением подвижности конечности. Тоже уменьшают нагрузку на колено и снижают интенсивность болевых ощущений, но всё же главное назначение бандажей этого вида — защитить сустав от неаккуратных травмирующих движений.
- Иммобилизационные (туторы). Позволяют полностью обездвижить сустав без применения гипсовых повязок. Как правило, имеют жёсткую конструкцию и используются при серьёзных операциях или травмах. В отдельных бандажах этого вида предусмотрена регуляция степени фиксации и ограничений подвижности, чтобы наращивать двигательную нагрузку по мере выздоровления больного.
Помимо этого есть ещё много других, более специфических признаков, по которым выполняется классификация бандажей:
- половая принадлежность (мужские, женские, универсальные);
- угол сгиба;
- высота (длина);
- степень жёсткости;
- согревающие или массажные;
- магнитные или гипоаллергенные.
Показания
Ношение бандажа для коленного сустава целесообразно в следующих ситуациях:
- ушибы, вывихи, растяжения или другие травмы;
- артрит, артроз, тендинит, синовит и другие воспалительно-дегенеративные заболевания;
- тяжёлая физическая работа или профессиональные занятия спортом;
- восстановительный период после операции или серьёзной травмы.
Противопоказания
Абсолютных противопоказаний для бандажирования коленных суставов нет, но в отдельных случаях применение изделия может быть запрещено или ограничено: например, при грибковых заболеваниях, гнойных ранах, хронической венозной недостаточности, тромбофлебите, лимфостазе и т. п. Окончательное решение о допустимости или недопустимости ношения бандажа принимается лечащим врачом.
Правила ношения
Чтобы бандаж принёс колену максимальный лечебно-профилактический эффект, рекомендуется соблюдать несколько простых правил:
- Без врачебного предписания можно носить только эластичные бандажи слабой фиксации. Более сложные бандажи (например, ограничивающие угол сгибания сустава), можно применять лишь по согласованию с врачом.
- Первую примерку бандажа непременно нужно выполнить под присмотром специалиста — врача или опытного консультанта. Это поможет избежать наиболее распространённых ошибок, допускаемых при надевании: слишком слабая или чрезмерно сильная фиксация, неправильное расположение или крепление бандажа.
- Разрешённая длительность ношения бандажа определяется только лечащим врачом (в некоторых случаях — спортивным тренером). Если ходить в бандаже очень долго, то это приведёт к ослаблению мышечно-связочного аппарата коленного сустава, что крайне нежелательно.
- Если ношение бандажа вызывает боль, отёки или сильный дискомфорт, изделие нужно снять и обратиться за дополнительной консультацией к специалисту: скорее всего модель, размер или тип жёсткости подобраны неверно.
Как выбрать бандаж на колено
Рекомендуемый вид бандажа определяется врачом, а вот размер приобретаемого изделия пациентам придётся подбирать самостоятельно. В большинстве случаев, для этого потребуется снять всего три мерки:
- обхват колена в районе коленной чашечки;
- обхват бедра на 15 см выше колена;
- обхват голени на 15 см ниже колена.
Поскольку линейки размеров у разных производителей могут существенно отличаться, снятые мерки нужно будет соотносить с размерной таблицей каждой отдельной марки бандажа на коленный сустав. Бандажи, у которых нет регуляторов натяжения, лучше предварительно примерять — если, разумеется, это позволяет сделать конструкция изделия.
Рекомендации по уходу
Эластичные бандажи стирают вручную простым мылом в тёплой воде, при температуре до 40⁰ C, после чего сушат без отжимания в расправленном виде при горизонтальном положении, вдали от интенсивных источников тепла (батареи и пр.). Жёсткие бандажи можно протирать влажной губкой, с использованием антисептических растворов.
Более детально о рекомендациях по уходу за конкретным типом бандажа можно прочесть в инструкции, всегда прилагаемой к изделию производителем.
Заключение
Если проявить должный уровень внимательности и выбрать бандаж в точности с вышеизложенными рекомендациями, то уже в первый же день его ношения можно ощутить весь тот комфорт и облегчение болезненных симптомов, которое это удивительное изделие способно подарить своему владельцу.
Читайте также: