Как сделать тейп на пятку
Обновлено: 07.07.2024
- Евгений Викторович, что такое пяточная шпора и какими симптомами она проявляется?
Ведущий признак наличия пяточной шпоры - боль в пятке при нагрузке на стопу.
Пяточная шпора может быть опасна.
Изменения в стопе влияют на весь
опорно-двигательный аппарат
- Сильная боль – это единственная проблема, которую влечёт за собой возникновение пяточной шпоры? Или это заболевание не так безобидно, как кажется?
Пяточная шпора может быть опасна. Чем? На самом деле болью дело не ограничивается. Закономерно ухудшается работа стопы, нарушается опорная и амортизирующая функция ноги, процесс ходьбы. Из-за болей снижается работоспособность человека, его настроение, качество жизни в целом. Поэтому эту патологию можно отнести к социально значимым.
Также следует помнить, что изменения в стопе влияют на весь опорно-двигательный аппарат. Начинают сильнее уставать ноги; повышается тонус мышц; увеличивается нагрузка на коленные и тазобедренные суставы, позвоночник.
Её развитие связано с перегрузками, падающими на подошвенную фасцию. Они вызывают развитие воспалительного процесса. Изредка воспаление бывает на всём протяжении фасции, однако чаще процесс локализуется в области пятки, в месте прикрепления фасции к пяточной кости.
Это лица с любыми ортопедическими деформациями (плоскостопием и иными изменениями стопы); люди, вынужденные длительное время находиться на ногах (продавцы, почтальоны и т.п.); спортсмены (легко- и тяжелоатлеты); люди в возрасте старше 50-ти лет; страдающие избыточным весом и ожирением, нарушениями обмена кальция и фосфора.
Пяточная шпора чаще встречается у женщин. Это может объясняться рядом причин. Среди них:
- ношение обуви на каблуке с неоптимальной высотой;
- регулярные гормональные перестройки в течение многих лет, что сказывается на обмене веществ;
- беременность, роды и воспитание детей (возрастает нагрузка на весь опорно-двигательный аппарат, в том числе и на стопы).
- продолжительные вертикальные статические нагрузки (бытовые и профессиональные).
- При первых признаках пяточной шпоры к врачу какой специальности необходимо обратиться за помощью?
- Как происходит диагностика пяточной шпоры? Какие обследования необходимы пациенту?
С большой вероятностью диагноз врач может поставить уже на этапе осмотра. Для его подтверждения и уточнения выполняется:
- рентгенография пяточной кости;
- плантоскопия, плантография. Выявляют плоскостопие, иные деформации стопы;
- по показаниям и при наличии возможности выполняется МРТ, КТ, УЗИ, лабораторные исследования (С-реактивный белок, ревматоидный фактор, антистрептолизин-О).
Пяточная шпора чаще
встречается у женщин
- Евгений Викторович, пяточная шпора – это то, от чего невозможно избавиться или она поддаётся лечению?
Зависит от того, что имеется в виду. Если это костное разрастание, видимое на рентгене, то существует методика хирургического его удаления.
Вместе с тем на практике хорошо зарекомендовали себя консервативные методы лечения, в том числе и при наличии остеофита. Он при этом никуда не денется, однако боли снять можно.
При пяточной шпоре пациенту важно понимать суть патологии и следовать рекомендациям доктора. Лечение включает:
- увеличение количества движений, снижение нагрузок;
- массаж или самомассаж мышц ног;
- индивидуальный подбор обуви, стелек;
- лечебные медикаментозные блокады;
- медикаменты по показаниям: противовоспалительные препараты из группы нестероидных противовоспалительных средств (НПВС), витамины группы B, хондропротекторы.
При нагрузках ноги должны опираться на стабильную опору. Необходимо оптимизировать питание, образ жизни.
- Пяточная шпора может рассосаться сама, без терапии?
Сам остеофит - нет. Если говорить в более широком смысле - да, в отдельных случаях пяточная шпора может перестать беспокоить.
- Интернет изобилует рецептами народной медицины для избавления от пяточной шпоры. Например, рекомендуют использовать подорожник, майскую крапиву. Насколько безопасны эти средства?
В своей практике я не использую средства народной медицины, и судить об их безопасности и эффективности не берусь.
- Существуют ли способы профилактики пяточной шпоры?
Да. Это соблюдение по сути простых правил. Они включают:
- ежедневную утреннюю зарядку и достаточную физическую активность в течение дня;
- коррекцию ортопедических проблем. Иными словами, лечение этих патологий, использование стелек;
- ношение удобной и качественной обуви. При продолжительном движении, даже если никакой патологии стопы нет - ношение ортопедических стелек;
- оптимальную высоту каблука;
- периодически - курсы массажа спины, ног;
- профилактику нарушений обмена веществ, в том числе - кальциевого и фосфорного.
В целом нужно вести здоровый образ жизни.
Алафьев Евгений Викторович
В 2012 году окончил медицинский институт Мордовского государственного университета.
Принимает по адресу: ул Свободы, 206, л.1А, пом.38.
Другие статьи по теме
Округлённая спина, опущенные плечи. Увидеть такую картину можно как у детей, так. Что скрывается за спинкой горбиком? Диагностируем и корректируем
Лето, солнышко, теплынь – самое время отдохнуть, выехать на природу, к морю. Когда кондиционер – враг? Лечим миозит
Пяточная шпора – это заболевание, при котором на подошвенной стороне пяточной кости появляется выступ – экзостоз. В результате опора на стопу становится болезненной. Заболевание встречается у каждого пятого человека старше 50 лет и значительно ухудшает качество жизни.

Общая информация
Шпора развивается на фоне хронического воспаления плантарной (подошвенной) фасции. Это тонкий, но очень прочный лоскут соединительной ткани, который связывает между собой пальцы стопы и пяточную кость. Она отвечает за формирование свода стопы и в процессе ходьбы испытывает значительные нагрузки.
Эти нагрузки нередко становятся причиной микроповреждений ткани, которые заживают самостоятельно в период ночного отдыха. Если этот процесс происходит недостаточно быстро, утром травматизация повторяется. Когда человек встает с кровати, он ощущает боль различной интенсивности. Регулярное повреждение фасции неизбежно приводит к развитию воспалительного процесса, который постепенно нарастает.
Воспаление начинает захватывать расположенные рядом ткани, в частности, кость и сухожилия. На поверхности костной ткани начинается отложение солей кальция и рост отростка (остеофита), который и носит название пяточной шпоры. Он еще больше повреждает фасцию, и патологический круг замыкается. Без помощи врача ходьба становится невыносимо болезненной.
Шпора может образоваться только на одной пятке, а может поразить обе стопы. Все зависит от индивидуальной предрасположенности человека.
В зависимости от расположения патологического отростка, выделяют два основных типа заболевания:
- подошвенная (внутренняя) пяточная шпора: наиболее распространенный вариант, при котором остеофит располагается в нижней части пяточной кости;
- ахиллова (задняя, верхняя) пяточная шпора: отросток формируется в месте прикрепления ахиллова сухожилия; эта разновидность патологии встречается крайне редко.
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
- пожилой возраст (риск появления заболевания повышается после 45-50 лет из-за изменения обмена веществ и снижения кровоснабжения нижних конечностей);
- ожирение (избыточная масса тела является причиной чрезмерной нагрузки на фасцию);
- плоскостопие, неправильная похода (нагрузка на стопу распределяется неравномерно, что приводит к повышенной травматизации отдельных ее участков);
- ношение неправильной с точки зрения ортопедии обуви (чрезмерно тесной, на высоких каблуках и т.п.);
- искривление позвоночника (сколиоз) и некоторые другие заболевания опорно-двигательного аппарата;
- беременность (смещение центра тяжести, изменения в гормональном фоне и обмене веществ);
- особенности профессии, из-за которых человек длительное время находится на ногах (продавцы, официанты, промоутеры, многие рабочие специальности) или вынужден часто носить тяжести;
- профессиональные занятия спортом;
- наследственная предрасположенность;
- нарушения обмена веществ, связанные с повышенным отложением солей в тканях (в частности, подагра);
- сосудистые заболевания, в частности, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит (повышают риск развития шпоры из-за нарушения кровоснабжения тканей и ухудшения процессов регенерации);
- травмы позвоночника, нижних конечностей;
- сахарный диабет;
- заболевания костей и суставов ног (артрозы, ревматоидный и псориатический артрит и т.п.), а также использование гормональных средств для их лечения.
Симптомы
Симптомы пяточной шпоры зависят не от причины заболевания, а от локализации и размера костного нароста, а также степени запущенности процесса.
Первыми признаками неблагополучия является боль. На начальной стадии развития болезни она ощущается на уровне легкого дискомфорта и только в утренние часы. Многие люди отмечают ощущение гвоздя в пятке во время ходьбы, которое вскоре исчезает.
По мере развития заболевания боль начинает появляться после длительной нагрузки на ноги и постепенно усиливается. Интенсивность ощущений зависит не столько от величины отростка, сколько от его расположения. Чем ближе к нервным окончаниям находится остеофит, тем сильнее болит нога. Спровоцировать острый приступ может резкая опора на пятку (при вставании со стула или кровати) или подъем по лестнице. В редких случаях заболевание протекает практически бессимптомно, но воспаление все равно присутствует, а костный шип выявляется при обследовании.
Если к процессу присоединяется острое воспаление подошвенной фасции, пациенты отмечают:
- постоянное покалывание и ощущение жара в области пятки;
- покраснение кожи в пораженной области;
- огрубение кожи стоп;
- усиление болей при ходьбе.
Со временем болевой синдром становится привычным, и у человека изменяется походка. Он начинает ставить ногу так, чтобы не затрагивать пораженную область и опирается, в основном, на носок и боковую поверхность стопы. Нередко это становится причиной развития поперечного плоскостопия, что еще больше усугубляет течение болезни.
В тяжелых случаях способность к самостоятельной ходьбе полностью утрачивается из-за невыносимых болей при опоре на ногу.
Диагностика
Диагностикой и лечением пяточной шпоры занимается врач ортопед. Основным способом выявить патологию и оценить степень ее развития является рентгенография. На снимке хорошо виден костный нарост, его форма, расположение и величина.
Дополнительные методики обследования включают:
- общий и биохимический анализ крови для выявления воспалительного процесса, оценки уровня мочевой кислоты (важно для диагностики подагры) и некоторых других показателей;
- анализ мочи;
- УЗИ стопы для оценки состояния мягких тканей, выявления возможного абсцесса;
- дуплексное исследование сосудов нижних конечностей (выявляет возможные нарушения кровообращения);
- МРТ стопы, для определения состояния всех анатомических структур стопы, включая нервные волокна.
При наличии сопутствующих заболеваний назначаются соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Важно помнить, что боль в области пятки необязательно говорит о развитии пяточной шпоры. Подобную симптоматику могут вызывать:
- подагра;
- ревматоидный артрит;
- остеомиелит (воспаление костной ткани);
- болезнь Бехтерева;
- туберкулез костей;
- травмы и т.п.
Не стоит заниматься самолечением и бесконтрольно принимать обезболивающие препараты. Выбрать подходящую схему может только врач.

Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
- медикаментозное лечение;
- физиотерапия - ударно-волновое воздействие; лазерное лечение;
- рентгенотерапия;
- массаж;
- лечебная физкультура и гимнастика;
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
- нестероидные противовоспалительные средства (НПВС): средства на основе индометацина, диклофенака, ибупрофена в виде таблеток, инъекций и местных средств (кремов, мазей, обезболивающих пластырей);
- кортикостероидные препараты продленного действия (дипроспан и его аналоги), вводятся непосредственно в фасцию для остановки воспалительного процесса;
- антибиотики при наличии гнойного воспаления или при инфекционной природе заболевания.
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
- электрофорез: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- грязевые и минеральные ванны.
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
- разрушению отложений кальция;
- уменьшению воспаления и отечности;
- активации регенерации тканей.
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.
Гимнастика при пяточной шпоре
Упражнения лечебной физкультуры – это один из важных факторов лечения пяточной шпоры. Оно способствует улучшению кровообращения в пораженной области, а значит – стимулирует восстановление тканей при условии регулярных занятий. Минимальный комплекс включает следующие упражнения:
Идеальное время для занятий – утренние часы, когда стопы еще не перегружены.
Массаж
Массаж – еще одно средство улучшить кровообращение в стопах при пяточной шпоре. Простейший комплекс вполне можно выполнять самостоятельно. Предварительно стопы разогреваются интенсивным растиранием, после чего начинается активное воздействие:
- мелкие щипки с постепенным перемещением от кончиков пальцев к пятке;
- растирание пятки: выполняется подушечками пальцев с усилием в разных направлениях;
- круговое растирание: сначала захватывается внешний радиус пятки, затем круги концентрируются на области шипа;
- разминание: большими пальцами рук интенсивно разминается область шпоры;
- легкое поколачивание ребром ладони.
Цикл воздействия повторяется 2-3 раза и завершается растиранием и поглаживанием. В конце при необходимости используется обезболивающая мазь.
Важно помнить, что массаж не должен быть чрезмерно болезненным, а вот легкая боль – это признак правильного выполнения упражнений. Для дополнительной стимуляции пораженной области можно использовать массажную рукавичку.
Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Диета
Питание при пяточной шпоре преследует несколько целей:
- снизить массу тела и не допустить ее повышения;
- минимизировать воспалительные процессы;
- вывести из организма избыток солей.
Врачи рекомендуют придерживаться следующих правил:
- контролировать суточный калораж пищи, не допускать переедания;
- при отсутствии противопоказаний ежедневно выпивать не менее 2-3 литров чистой воды (чай, кофе, соки и другие напитки не считаются);
- сбалансировать меню по белкам, жирам и углеводам, обеспечить достаточное количество витаминов;
- регулярно делать разгрузочные дни;
- минимизировать употребление пряных, острых, копченых, соленых блюд, соусов, консервов, а также продуктов, содержащих искусственные ароматизаторы;
- исключить из рациона крепкие бульоны, грибы, субпродукты, кофе, алкоголь;
- снизить количество соли;
Профилактика
Развитие пяточной шпоры можно предупредить и значительно замедлить коррекцией образа жизни. Чтобы избежать проблем, связанных с воспалением подошвенной фасции, необходимо:
- носить удобную обувь на небольшом, удобном каблуке (рекомендуемая высота 2-4 см);
- использовать ортопедические стельки с супинатором;
- поддерживать массу тела на нормальном уровне, не допускать ожирения;
- обеспечить полноценное, сбалансированное питание, употреблять достаточное количество чистой воды;
- заниматься любительским спортом, приносящим удовольствие;
- минимизировать перегрузку ступней (длительная ходьба или пребывание в стоячем положении);
- периодически делать массаж стоп (упражнения аналогичны лечебному воздействию);
- своевременно и полноценно лечить нарушения осанки, плоскостопие.
При первых признаках боли в области пятки необходимо обратиться к врачу для обследования. Многие физиотерапевтические методики эффективны именно на ранней стадии и позволяют полностью избавиться от шпоры еще до того, как она сделает жизнь невыносимой.
Последствия и осложнения
При развитии пяточной шпоры пациенту приходится опираться на носки или боковую поверхность стопы. Это может привести к осложнениям:
- отеки и боль в голеностопном суставе;
- артрит и артроз сустава большого пальца ноги;
- развитие или усугубление плоскостопия;
- выраженные нарушения осанки.
Без лечения пяточная шпора вырастает настолько, что полностью лишает пациента возможности опереться на ногу. Качество жизни значительно ухудшается.
- блокады для быстрого устранения боли;
- все виды физиотерапии;
- профессиональный лечебный массаж;
- обучение упражнениям лечебной физкультуры и занятия под присмотром тренера.
Дополнительно мы назначим медикаментозное лечение в соответствии с современными стандартами, а также проконтролируем эффект от терапии.
Преимущества клиники
- обзорные и расширенные программы раннего выявления заболеваний;
- современное диагностическое оборудование;
- квалифицированный медперсонал, регулярно повышающий свою квалификацию;
- комплексный подход к диагностике и лечению.
Мы делаем все, чтобы обеспечить каждому пациенту максимальный комфорт с первых минут пребывания в клинике. Адекватные цены делают качественную медицину доступной.
Пяточная шпора или, говоря медицинским языком, плантарный фасциит — это увеличение объема кости бугра пяточной кости. Чаще всего такая патология поражает женщин старше 40 лет, а в пожилом возрасте с заболеванием сталкивается 25% людей.
Почему возникает пяточная шпора
Пяточная шпора является следствием нашего прямохождения, ведь именно на пяточную фасцию ложится вся основная нагрузка. Именно поэтому такое заболевание очень распространено, особенно среди пожилых людей.
Предрасполагающими факторами или благоприятной почвой для развития патологии также является:
Проявление заболевания
Как правило, в самом начале заболевания человек не замечает проблемы. Заболевание уже развивается, но еще совсем не ощущается.
Позднее, когда заболевание уже начинает активно прогрессировать, появляется ряд жалоб:

Как диагностируют заболевание
Диагностика заболевания, как правило, не вызывает затруднений:
- Сбор жалоб — пациент жалуется на боль в области пятки, особенно после ночного сна и физической нагрузки.
- Осмотр — специалист пальпирует ногу и выявляет локализацию и интенсивность боли.
- Рентгенография — позволяет определить размеры и месторасположение шипа
- МРТ — определяет состояние мягкий тканей вокруг пяточной шпоры.
- Важно понимать, что УЗИ не является информативным и рекомендованным методом диагностики пяточной шпоры, однако может быть использована для контроля за ходом и результатом лечения.
Лечение пяточной шпоры
В терапии пяточной шпоры рекомендован комплексный подход —уменьшение нагрузки на стопу, медикаментозное лечение и инструментальная терапия.
Как уменьшить нагрузку на стопу?
Для того, чтобы уменьшить нагрузку на стопу, рекомендуется:
- Полупостельный режим в острые периоды заболевания
- Уменьшение интенсивности физической нагрузки, в том числе продолжительности ходьбы и стояния
- Обязательное использование специальных стелек
- Индивидуально подобранный комплекс лечебной физкультуры
- Тейпирование — фиксация пяточной фасции специальной спортивной лентой-пластырем
- Использование в ночные часы ортезов – специальных приспособлений, фиксирующих ногу в положении под прямым углом
Лекарственные препараты для лечения пяточной шпоры
Как правило, пациентам назначаются нестероидные противовоспалительные средства, основной задачей которых является уменьшение болевых ощущений и воспаления.
Однако, важно понимать, что длительно использовать такие препараты нельзя — они могут вызывать осложнения со стороны желудочно-кишечного тракта, например, гастрит.
При выраженной боли могут быть рекомендованы инъекции гормонов-глюкокортикоидов в область поражения.
Ну и, наконец, в отсутствии эффекта от НПВС и глюкокортикоидов доктор может сделать блокады — введение обезболивающего средства в пятку.
Однако, все это является лишь вспомогательными мерами, которые уменьшают или устраняют неприятные симптомы, но не помогают вылечить заболевание.
Физиотерапия
В сочетании с лекарственными препаратами назначается физиотерапия. При пяточной шпоре используются: магнитотерапия, электрофорез, парафиновые аппликации, грязевые и радоновые ванны.
Хирургическое лечение
Еще совсем недавно врачи назначали хирургическое лечение пяточный шпоры — в области патологии хирург выполняет разрез, удаляет нарост и ушивает ткани. Причем делает это эндоскопическим способом, то есть с минимальным вторжением в ткани. Однако, в настоящее время специалисты все чаще уходят от этого способа решения проблемы, ведь в их арсенале множество эффективных инструментальных способов лечения патологии.

Лечение лазером
Воздействие лазером на пораженную область помогает уменьшить воспаление, а вслед за ним боль и отек. Однако такое лечение является симптоматическим и не устраняет первопричину заболевания. Единственным преимуществом такой терапии является отсутствие побочных эффектов и риска осложнений, в том числе аллергических реакций.
Однако, такое лечение имеет ряд противопоказаний — сахарный диабет, злокачественные новообразования и заболевания щитовидной железы.
Лечение ультразвуком
Воздействие ультразвука может не только снять боль и воспаление, но также и раздробить участки отложения солей. Эта процедура не вызывает боли и дискомфорта, помогает устранить симптомы и первопричину заболевания.
Противопоказаниями к ультразвуковому лечению пяточной шпоры являются: снижение артериального давления, беременность, сердечно-сосудистые патологии и неврологические нарушения.
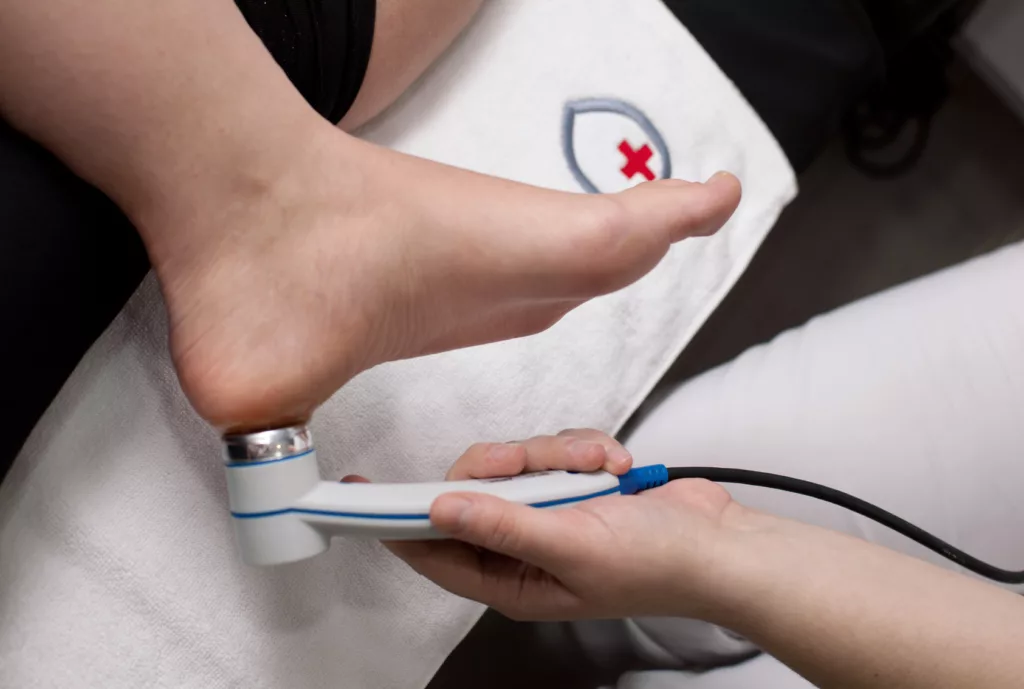
Лечение пяточной шпоры с помощью рентгена
При данном варианте лечения пяточная шпора подвергается воздействию рентгеновских лучей — блокирует нервные окончания и способствует устранению боли.
Преимуществами метода можно считать безболезненность и короткую продолжительность сеанса, а также сочетание обезболивающего и противовоспалительного эффектов.
Среди противопоказаний к проведению процедуры можно выделить: беременность и грудное вскармливание, истощение, заболевания крови, тяжелые патологии внутренних органов.
Воздействие жидким азотом
Криодеструкция помогает удалить лишние объемы костной ткани, однако, процедура весьма неприятная и требует восстановления. После воздействия жидкого азота необходимо время для реабилитации, во время которой пациенту больно наступать на пятку.
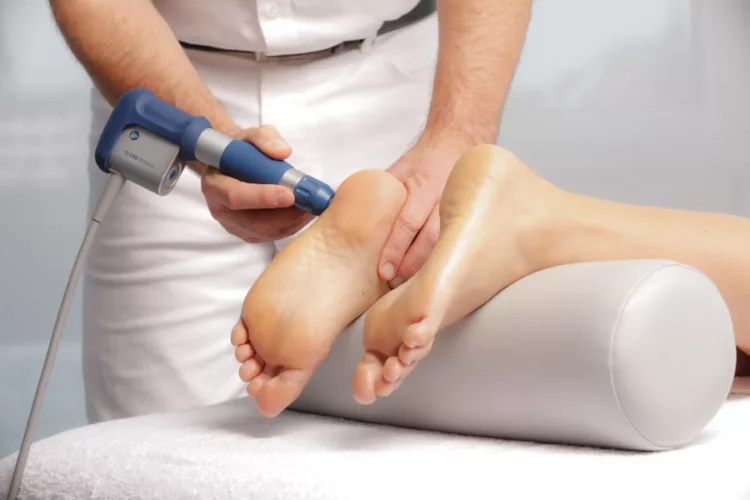
Ударно-волновая терапия
Один из самых эффективных и безболезненных способов избавиться от проблемы. В основе физиотерапевтического метода — воздействие волной заданной частоты на патологический участок тела. Курс подобных процедур запускает процессы восстановления тканей, устраняет костные образования, уменьшает боль и отечность.
Во время процедуры ударно-волновой терапии, которая занимает в среднем около получаса, специалист воздействует на область пятки с помощью специального прибора.
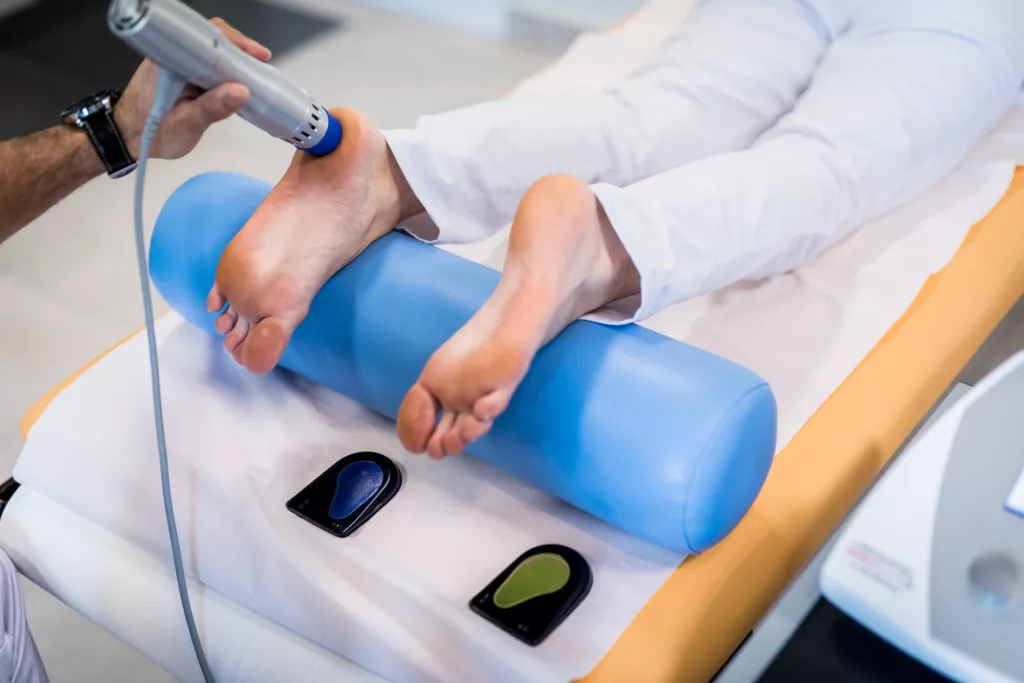
Преимущества ударно-волновой терапии в МеланомаЮнит
УВТ — востребованная услуга, поэтому ее предоставляют как в частных, так и в государственных медицинских центрах. Непременным условием качественной и успешной терапии является квалифицированный физиотерапевт с большим опытом лечения и восстановления после различных патологий. Найти такого специалиста можно в клинике МеланомаЮнит — филиале знаменитого израильского центра в Москве!
ЧАСТЫЕ ВОПРОСЫ:
Почему возникает пяточная шпора?
Пяточная шпора возникает на фоне травм стопы, метаболических нарушений, сахарного диабета, ожирения, интенсивных физических нагрузок, ношения обуви на каблуках или плоской подошве, плоскостопие, заболевания суставов и соединительной ткани. Также важный фактором является возрастной — чем старше человек, тем выше вероятность заболевания.
Как мне понять, что у меня пяточная шпора?
По началу заболевание никак не проявляет себя, но со временем появляются дискомфорт и болевые ощущения во время ходьбы, а также при физической нагрузке. Сначала только при интенсивных движениях, затем уже при любом воздействии на пятку, а в тяжелых случаях — даже во время покоя. Также обращает на себя внимание резкая утренняя боль после пробуждения, интенсивность которой затем постепенно снижается. Также можно увидеть изменение походки в результате того, что пациент старается щадить пострадавшую ногу и не наступать на пятку. С течением времени развивается плоскостопие, к которому приводит постоянный перенос веса тела с пятки на другую часть стопы. В области поражения может наблюдаться незначительный отек и покраснение пятки.
А всегда ли нужно удалять пяточную шпору?
Далеко не всегда. Скажу больше — сейчас уже такой подход используют все реже, ведь после хирургического вмешательства необходимо восстановление и реабилитация. Все чаще мы отдаем предпочтение ударно-волновой терапии, как эффективному, но при этом безболезненному способу лечения пяточной шпоры.
А как работает ударно-волновая терапия при пяточной шпоре?
На самом деле это один из самых эффективных и безболезненных способов терапии пяточной шпоры. Во время процедуры опытный врач воздействует волной заданной частоты на патологический участок тела. Курс подобных процедур запускает процессы восстановления тканей, устраняет костные образования, уменьшает боль и отечность. Как правило, достаточно 5-7 процедур.

Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
Тейпирование голеностопа — это его фиксация при помощи липких лент. Они обычно изготавливаются из хлопчатобумажной ткани с добавлением нейлоновых нитей. На одной поверхности содержится клей, при помощи которого можно обеспечить надежную фиксацию изделия к коже. Наложенная таким образом повязка может удерживаться до 5 дней и более.
Тейпирование голеностопного сустава при растяжении связок
Довольно часто у людей, которые ведут активный образ жизни или занимаются спортом повреждаются связочные структуры голеностопа. Это обычно происходит при подвороте ноги. У человека появляется боль, сустав опухает.
Растяжением называют травму, при которой лишь небольшая часть волокон связок разрывается. Их доля не превышает 25 %. При этом стабильность голеностопа практически не страдает. Однако пациент испытывает боль. Его подвижность и трудоспособность ограничены. Отек может сохраняться длительное время.
Тейпирование голеностопа

Тейпирование голеностопа
Особенности симптоматики растяжения голеностопа:
- боль чётко локализована;
- при прощупывании лодыжки на полтора сантиметра выше верхушки или сзади боли нет вообще;
- пассивные движения наиболее болезненны при супинации стопы.
Когда выполняется пассивная супинация, нередко таранная кость смещается вперед (подвывих). Это говорит о том, что латеральная или таранно-малоберцовая связка разорваны полностью. Данное состояние весьма тяжелое. Срок восстановления может занять 6–12 месяцев.
Тейпирование голеностопного сустава при растяжении следует выполнять в течение не менее 2 недель после его травматизации. Если сохраняются боль, отек при ходьбе, нужно выполнять эту процедуру в течение большего времени. Самой частой причиной рецидива травмы становится ранняя физическая нагрузка и раннее прекращение лечебно-реабилитационных мероприятий.
Основные задачи тейпирование голеностопа при растяжении связок с внешней стороны:
- ограничение подвижности в суставе;
- предотвращения движений, которые способствуют дополнительной травматизации связки или могут вызвать болевые ощущения;
- обеспечение оптимальных условий для восстановления связочных структур;
- улучшение циркуляции крови и усиление регенераторных процессов;
- декомпрессия тканей и устранение отека, нормализация оттока лимфы и венозной крови.
На восстановительном этапе может использоваться лечебная физкультура. Занятия могут проводиться после тейпирование связок голеностопа.
Тейпирование голеностопного

Тейпирование голеностопного
Инструкция по наложению тейпа:
Тейпирование

Тейпирование
Тейпирование при разрыве связок голеностопа
Разрыв связок первой степени называют растяжением. Как проводится кинезиотейпирование в таких ситуациях, описано выше. Разрывом связок обычно называют 2–3 степень этого состояния, когда нарушена целостность большей части волокон, либо все они разорваны. В таком случае голеностоп становится нестабильным.
В большинстве случаев пациентов с разорванными связками голеностопа ведут консервативно. Применяются различные методы иммобилизации. При тяжелой травме часто тейпа бывает недостаточно. Если человек не может ходить, ему показано применение гипсовой повязки. Для нормализации восстановления связок используют физиотерапию, клеточную терапию, различные упражнения. Симптомы снимают препаратами.
Через 2–3 месяца после получения травмы оцениваются результаты. Если стабильность сустава нарушена, нередко приходится прибегать к хирургическому вмешательству. В противном случае у человека формируется привычный вывих стопы. В ходе операции выполняется пластика связок собственными тканями. Для этого используют капсулу сустава, надкостницу, остатки собственных связок голеностопа.
После хирургической операции следует реабилитация. В течение первых трех недель любая нагрузка на прооперированную ногу исключена. Следующие три недели человек ходит в специальном ботинке, ограничивающем любые движения в голеностопе. И только через полтора месяца после операции может использоваться тейпирование голеностопного сустава.
Оно выполняется по тем же методикам, что и при растяжении. Бинтование липкой лентой ставит своей целью уменьшение нагрузки на прооперированный сустав, создание благоприятных условий для дальнейшего восстановления. Тейп снижает риск повторного разрыва связок. Они регенерируют очень медленно. Поэтому бинтовать ногу, особенно перед тем как дать на неё нагрузку, приходится в течение нескольких месяцев.
Тейпирование при разрыве связок голеностопа

Тейпирование при разрыве связок голеностопа
Тейпирование голеностопа при ушибе
В случае ушиба голеностопного сустава появляется боль. Возможны синяки и отеки, которые затрудняют не только занятия спортом, но и ходьбу. Для облегчения симптомов и быстрого восстановления используются кинезиотейпы.
Задачи процедуры:
- обеспечить лимфодренаж;
- убрать боль;
- оградить голеностоп от лишних движений, которые могут усугубить травму, либо просто являются дискомфортными для человека.
Тейп обычно накладывают в положении тыльного сгибания. Пальцы человек должен как можно сильнее потянуть на себя.
Если болит подъем стопы, нужно отмерить фрагмент ленты около 5 сантиметров шириной. Тейп следует наложить, начиная от центра пятки. Его ведут до пальцев нижней конечности. Вторую полоску берут длиной, соответствующей окружности стопы минус два сантиметра. Её приклеивают по всей поверхности стопы. Делают это аккуратно, избегая избыточного напряжения. Две полоски прикрепляют перпендикулярно.
Если же на ноге просто появился синяк в области голеностопа, используют лимфа-тейп. Его носят 5–7 дней до полного выздоровления. Накладывается пластырь непосредственно в области повреждения — в области локализации гематомы. Тейп не ограничивает подвижность ноги. При этом он обеспечивает быстрое заживление повреждений и уменьшает отечность тканей. За счет улучшения циркуляции крови синяк рассасывается быстрее.
Тейпирование голеностопа

Тейпирование голеностопа
Тейпирование голеностопа после перелома
Когда ломаются кости, эти повреждения редко бывают изолированными. Часто они сопровождаются разрывами мышц и связок. Нередко ломаются сразу обе лодыжки. Больные предъявляют жалобы на болезненность и отечность. Наступить на ногу нельзя из-за усиления болевого синдрома. При осмотре определяется сглаженность сустава и сильная гематома.
Лечение предполагает полное анатомическое восстановление всех поврежденных элементов. Важно удерживать их в правильном положении до полного сращивания.
Если смещения отломков нет, репозиция не нужна. При смещении отломков костей она может проводиться закрытым или открытым способом. Какой бы метод лечения не использовался, в дальнейшем требуется иммобилизация сустава. Тейпирования в этом случае будет недостаточно. Липкие бинты лишь ограничивают движения в суставе. Но для полного функционального покоя требуется гипсовая повязка. Её накладывают на полтора месяца.
Только по истечению срока иммобилизации проводятся лечебные мероприятия, направленные на нормализацию дальнейших регенераторных процессов и нормализации функции сустава. Пациенту показан массаж, физиопроцедуры, лечебная физкультура. Может использоваться тейпирование в течение 2 месяцев. Полная нагрузка на конечность разрешена по истечению этого срока.
Тейпирование голеностопного сустава при вывихе
При такой травме меняется ось конечности. Эти изменения могут быть обнаружены врачом при осмотре. Возникают боли по боковых поверхностях сустава. Часто меняется его форма. Опираться на конечность больные не могут.
Иногда пациента ведут консервативно. В некоторых случаях возникает потребность в хирургическом лечении. Какая бы ни была выбрана тактика, применяется длительная иммобилизация конечности. Для этого используются не тейпы, а гипс. Тейпирование голеностопа при вывихе показано лишь в восстановительном периоде.
На фоне разрыва связок может образоваться рецидивирующий, самовправляющийся подвывих стопы. Он не диагностируется на рентгенограммах. Часто это результат старой травмы.
Проблема частично решается при помощи тейпов. Их наложение увеличивает стабильность стопы, уменьшает вероятность очередного рецидива подвывиха. Однако радикально проблема решается лишь при помощи хирургической операции.
Тейпирование голеностопа

Тейпирование голеностопа
Тейпирование голеностопного сустава при артрозе
Нет доказательств, что тейпирование голеностопа при остеоартрозе способно повлиять на течение и исход этого заболевания. Но учитывая, что движения в голеностопе часто бывают болезненными, для облегчения симптомов тейпы вполне могут использоваться.
Первичный артроз голеностопного сустава встречается очень редко. В основном он является вторичным, и обусловлен:
- последствиями двулодыжечных абдукционно-эверсионных переломов голеностопа;
- разрушением суставного хряща при травме;
- преждевременные интенсивные нагрузки на конечность после снятия гипсовой повязки;
- ошибки во время выполнения хирургической операции на голеностопе.
В любом случае артроз — это результат травмы. Если он развивается, появляются хронические боли. Они прогрессируют. Сустав со временем деформируется и теряет свою функцию.
Лечение проводится комплексное. Оно включает физиопроцедуры, лечебную физкультуру, массаж, ношение ортопедической обуви. Показано щажение больного сустава. Щадить его помогают кинезиотейпы. Их наложение позволяет уменьшить нагрузку на голеностоп. Возможно, это замедляет дальнейшую деструкцию хряща. Кроме того, достигаются немедленные положительные эффекты: уменьшается боль и улучшается переносимость физических нагрузок.
Тейпирование голеностопа для футболистов
Когда кинезиотейпирование было разработано, это была в большей мере профилактическая процедура, нежели лечебная. Она использовалась в спорте.
Спортивное тейпирование голеностопа необходимо в первую очередь футболистам. Именно они чаще всего травмируют эту область нижней конечности. Травма обычно наступает во время прыжка и неудачного приземления с подворотом ноги. Часто это происходит в единоборствах. Когда человек подпрыгивает, он смотрит на летящий вверху мяч, а не себе под ноги. Нередко он приземляется на стопу своего оппонента, что резко увеличивает вероятность травмы.
Снизить риск повреждения помогают кинезиотейпы. Их накладывают за полчаса до ожидаемой физической нагрузки. Кроме того, тейпирование проводится после футбольного матча или тренировки. Оно улучшает микроциркуляцию и ускоряет восстановление мышц после нагрузки. Хорошо помогает тейпирование при отеках голеностопа. За счет лимфодренажа отечность уходит достаточно быстро.
Тейпирование голеностопа для футболистов

Тейпирование голеностопа для футболистов
При повреждении ахиллова сухожилия
Травмы ахиллова сухожилия довольно часто наблюдаются у спортсменов, в частности футболистов. В лечении может использоваться тейпирование, если человек травмироваться не сильно и способен наступать на поврежденную ногу. Главная цель повязки состоит в том, чтобы ограничить разгибающие движения в голеностопе. Это помогает уменьшить боль, облегчить ходьбу, предотвратить усугубление травмы.
Бинт работает как дополнительное ахиллово сухожилие. Поэтому он поддерживает стопу в процессе движения.
При кинезиотейпировании колено и стопа находятся в немного согнутом положении. Повязка накладывается без сильного натяжения, избегая избыточного сдавливания вен. 1-я полоска прикрепляется от колена к голеностопному суставу. Дополнительный тейп используют для закрепления.
Применяется несколько полосок не эластичного кинезиотейпа. Первая прикрепляется от места выше перевязки до участка кожи чуть ниже перевязки. Не стоит сильно натягивать. Последующие полоски накладываются веером. Они все сходятся на пятке и находятся на верхней части плюсны. Кинезиотейп повторяет форму ступни.
Другие полоски накладываются в зоне ахилла. Это нужно, чтобы повязка была натянута сильнее.
После этого эластичный липкий бинт накладывают от плюсны вверх по ноге, по спиральной линии. Вокруг голеностопа делаются витки в виде цифры восемь. Заканчивается спираль чуть выше места перевязки, после чего бинт отрезают ножницами и фиксируют.
Результатом такой перевязки становится постоянное нахождение голеностопа в позиции немного согнутой стопы. Степень сгибания остается ограниченной. Для проверки качества наложения повязки можно надавить на подошву ноги. При этом угол сгибания не должен быть больше прямого.
Это метод наклеивания текстильных лент на кожу с лечебной целью путём механического воздействия на ткани. Местный раздражающий эффект снимает болевые ощущения, а приведение/отведение и удерживание кожи и подкожно жировой клетчатки помогает правильно позиционировать конечность при различных деформациях опорно-двигательного аппарата.
Читайте также:

