Как сделать так чтобы стопа не болела
Добавил пользователь Владимир З. Обновлено: 04.10.2024
При появлении боли в стопе нужно сразу обратиться к ортопеду, травматологу и ревматологу. Многие люди думают, что причиной появления болезненных ощущений в стопе может быть только травма или плоскостопие. Однако патологические процессы могут иметь воспалительное происхождение, развиваться вследствие нарушения кровообращения, неврологических заболеваний. Независимо от причины развития подобного симптома не стоит тянуть с обращением к врачу. Рекомендуется пройти комплексное лечение стопы с помощью MBST-терапии в АртроМедЦентре.
Общая характеристика симптома
Причины болезненности в стопе могут быть вызваны ортопедическими, неврологическими или сосудистыми патологиями. Многие заболевания сопровождаются болью и нарушениями всех трех типов одновременно. Это затрудняет постановку диагноза и терапевтические меры.
При развитии заболеваний суставов могут проявляться и нарушения неврологического и сосудистого характера. При этом сдавливаются нервные корешки, сужаются сосуды, нарушается микроциркуляция крови. Чтобы определить причину боли в стопе, необходимо провести комплексное обследование.
Болезненные ощущения в стопе, которые появляются непосредственно во время двигательной активности, могут быть спровоцированы такими факторами:
- курением, поскольку суживаются кровеносные сосуды, ухудшается кровообращение;
- общее или местное переохлаждение организма;
- ранее перенесенные или свежие травмы;
- инфекционные процессы;
- ношение неудобных ботинок, туфель или сапог;
- влияние чрезмерных физических нагрузок, продолжительное нахождение на ногах;
- лишний вес;
- обезвоживание организма.
Очень частой причиной появления боли является продолжительное ношение неудобной, подобранной не по размеру обуви. Ступня одинаково страдает от ношения кедов или балеток на слишком плоской подошве, а также от обуви на высоком каблуке.
При постоянном ношении обуви на плоской подошве происходит постепенная деформация стопы, так увеличивается риск развития плоскостопия. При продолжительном ношении обуви на высоком каблуке происходит деформация свода стопы и пальцев.
При своевременном обращении к специалистам можно не допустить дальнейшее развитие деформации. Для этого врачи назначают специальные лечебные упражнения, медикаментозные препараты для борьбы с отложением мочевой кислоты, массаж. Если причиной появления боли стала травма, необходимо как можно раньше посетить травматолога. Осмотр и лечение суставов стопы нужны, независимо от степени повреждения.
Причины
Рассмотрим основные причины и заболевания, которые могут привести к болезненному симптому в области стопы.
Патологии стопы
К самым частым причинам появления болезненности стопы относят именно патологии и аномалии ее развития. Вальгусная деформация доставляет массу неудобств. Это заболевание характеризуется искривлением голеностопных суставов и стопы, при котором меняется опора пятки. О том, что есть деформация, сигнализирует существенное расстояние между пятками и стопой.
Характеризуется болезнь искривлением оси стопы, при котором опускается средний ее отдел, пятка выворачивается наружу, опускается ее край. Причиной патологии является врожденное или приобретенное нарушение функций, формы либо размера кости, мышечного или связочного аппарата.
Такая деформация нередко дополняется плоскостопием, при котором кости стопы смещаются. Развитие болезни происходит в раннем возрасте под влиянием врожденной дисплазии соединительнотканных элементов. Также спровоцировать развитие деформации может:
- остеопороз;
- рахит;
- полиомиелит;
- травмы.
К болезни приводят параличи, деформация осанки, сахарный диабет или ожирение. Во взрослом возрасте причиной может быть перенесенная травма, паралич, сахарный диабет и резкий набор массы тела.
Это заболевание сопровождается болью в стопе во время движений, при ношении неправильно подобранной обуви. Дополнительно возникает напряжение в мышечном аппарате, нарушается походка. Особенно эффективным будет лечение болезни на начальных этапах развития. Врачами назначается специальная гимнастика, ортопедическая обувь, массаж, физиотерапевтическое лечение, озокерит, парафинотерапия. Если деформация выраженная, ее устраняют с помощью хирургического вмешательства.
К другим патологиям стопы, развитие которых сопровождается болезненными ощущениями во время ходьбы, относят:
- Гиперкератоз стоп. Проявляется загрубением кожи ступни. При этой болезни клетки кожи делятся очень быстро, она утолщается. Возникают трещины, кровоизлияния, язвочки, межпальцевые мозоли, которые проявляются выраженной болезненностью во время ходьбы. Причины такой болезни разные – ухудшение микроциркуляции крови, варикозное расширение вен, сахарный диабет. К болезни может привести атеросклероз, псориаз, а также ношение неудобной обуви с неправильно подобранным размером. Также появлению заболевания способствует ожирение и деформация строения стопы.
- Синдром диабетической стопы. Он является опасным последствием сахарного диабета. Заболевание чревато ампутацией стопы. При повышении сахара в крови ухудшается доступ крови к тканям. Возрастает риск травматизации кожи, а чувствительность нейронов ухудшается за счет высокого уровня глюкозы. При любом повреждении кожи есть опасность язвочек, гнойников. Самым опасным последствием является гангрена и ампутация конечности.
- Деформация фаланги пальцев. Она сопровождается болями, судорогами, язвочками, хроническими болезнями суставов.
- Косточка на большом пальце. Сопровождается постоянной болью во время ходьбы. Нередко ее вызывает бурсит или подагра.
Воспалительные заболевания
Двигательная функция нижних конечностей обеспечивается общей функцией мышц, сухожилий и их оболочек, связок, фасций, капсул.
Рассмотрим воспалительные процессы, которые развиваются в мягких тканях:
- тендинит – для его развития характерен воспалительный процесс в тканях сухожилий;
- тендовагинит – воспаляется ткань в сухожилии;
- энтезит – ткань сухожилия воспаляется в участке прикрепления к кости;
- бурсит – острый воспалительный процесс в околосуставной сумке;
- подошвенный фасциит – воспаляется участок между пяткой и ступней;
- артрит, артроз, подагра, остеопороз, остеоартроз – заболевания суставного аппарата, которые сопровождаются воспалительным процессом в суставе.
Основными причинами развития болезней воспалительного характера являются:
- слишком высокая статическая нагрузка;
- перенесенные травмы;
- частые блокады сухожилия с помощью глюкокортикостероидов;
- аномальное развитие сустава;
- гиподинамия;
- ухудшение кровообращения;
- возрастной фактор.
Нарушение кровообращения
К самым распространенным патологическим состояниям относят:
- Облитерирующий эндартериит. Сопровождается сильным сужением сосудов.
- Синдром Лериша.
- Периферийная артериальная окклюзия.
- Атеросклероз.
В большинстве случаев ставится диагноз облитерирующий атеросклероз. Он носит хронический характер. Причиной считается сбой метаболизма липидных структур, на фоне этого формируются атеросклеротические бляшки, утолщаются стенки артерий, уменьшается просвет между стенками сосудов. Так развивается ишемия, при которой кислород не поступает в достаточном количестве к тканям.
Остеопороз
При развитии остеопороза в костных тканях утрачивается кальций. Зачастую такие патологические процессы развиваются у людей преклонного возраста. К причинам этого заболевания относят:
- возрастные изменения в суставах и тканях;
- ожирение;
- курение;
- частое употребление спиртных напитков;
- гиподинамия;
- нарушения в гормональном фоне;
- неправильное питание, дисфункции органов пищеварения;
- побочные действия приема лекарств;
- перенесенные ранее травмы, артрит, артроз.
Неврологические патологии
Полинейропатия сопровождается поражением мелких периферических нервов, ригидностью мышц, тремором, ухудшением чувствительности и парезом. Основными причинами полинейропатии являются:
- Высокий уровень сахара в крови.
- Авитаминоз.
- Токсическое поражение тканей.
- Перенесенные инфекции.
- Перенесенные тяжелые травмы и оперативное вмешательство.
- Нарушения в работе иммунной системы.
- Генетическая предрасположенность.
- Гормональный дисбаланс.
Лечение
В зависимости от обнаруженной патологии врач назначает соответствующее лечение. При патологиях и деформации стопы нужны массажи, лечебная гимнастика, ношение специальной обуви. Воспалительные болезни лечат медикаментозным, физиотерапевтическим и хирургическим методом.
При нарушении кровообращения также понадобится комплексный подход с применением разжижающих и мочегонных препаратов. Неврологические нарушения лечатся симптоматически путем воздействия на причину.
MBST-терапия при заболеваниях стоп
С помощью аппарата MBST проводится лечение заболеваний суставного и опорно-двигательного аппарата. Под воздействием установки восстанавливается обмен веществ, улучшаются процессы микроциркуляции крови. Такой эффект обусловлен резонансом магнитного поля.
Этот метод является очень эффективным. Он позволит не допустить развития последствий перенесенной травмы. Записаться на процедуру MBST-терапии можно в АртроМедЦентре. Данная методика поможет быстро избавиться от боли в стопе.
Профилактика
Важно внимательно относиться к своему здоровью, обращать внимание на малейшие изменения организма. Также рекомендуется соблюдать простые правила:
- откорректировать питание и образ жизни, добавить в ежедневный режим минимальные нагрузки;
- при необходимости носить ортопедические стельки или обувь;
- подбирать правильный размер обуви, она должна быть удобной;
- корректировать свой вес;
- больше ходить босиком;
- выполнять самостоятельный массаж.
Что предпринять прямо сейчас
Чтобы облегчить неприятный симптом, можно выполнить такие действия:
- разуться по возможности, чтобы ноги отдохнули;
- набрать в таз холодную воду, опустить ноги на несколько минут;
- постараться минимизировать нагрузку на стопу.
Человеческая стопа состоит из 26 костей и 33 суставов. Высота подъёма, свод стопы, форма и размер пальцев сильно варьируют у разных людей. По этой причине стопа заслуженно считается сложнейшей анатомической зоной и заслужила отдельную ортопедическую специальность.
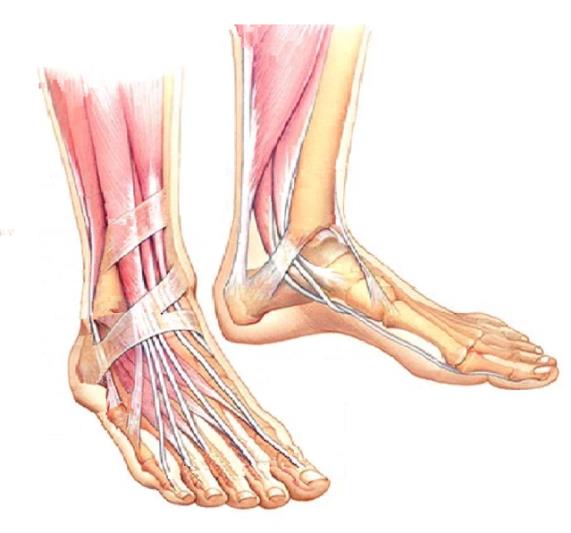
Стопа обеспечивает транспортировку вашего тела в пространстве. Пока со стопой всё в порядке, вы не будете уделять ей особого внимания. Однако когда появляется боль, вам сразу же захочется от неё избавиться. Для того чтобы получить правильное лечение вы должны знать где располагается проблема.
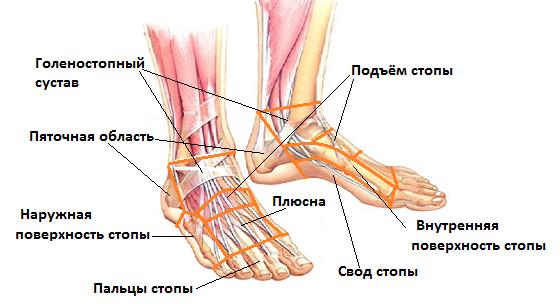
Для точной локализации боли стопу можно разделить на несколько отделов:
-Пяточная область
-Подъём стопы
-Свод стопы
-Пальцы стопы
-Наружная поверхность стопы
-Внутренняя поверхность стопы
-Область плюсны
Следующим этапом мы рассмотрим свод стопы и расположенную в непосредственной близости внутреннюю её поверхность. Выделяют внутренний и наружный продольный, а также поперечный своды стопы. Именно нарушение функции этих анатомических образований приводит к абсолютному большинству проблем со стопами. В этом разделе мы рассмотрим преимущественно патологию внутреннего продольного свода, переломы костей его образующих, а также заболевания расположенных в нём суставов.
Прогрессирующее плоскостопие взрослых – это серьёзное заболевание, которое необходимо отличать от конституционального плоскостопия, которое встречается у 15% населения и считается вариантом анатомической нормы.
Основной причиной прогрессирующего плоскостопия во взрослом возрасте является повреждение связочного аппарата поддерживающего продольный свод стопы (прежде всего пяточно-ладьевидной связки), являющегося статическим стабилизатором, и дисфункция сухожилия задней большеберцовой мышцы, которая является основным динамическим стабилизатором свода стопы.
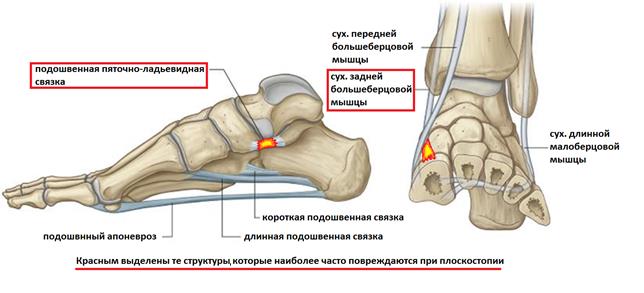
Выделяют 4 стадии прогрессирующего плоскостопия у взрослых, на 1 стадии как такового плоскостопия ещё нет, но появляется боль в области сухожилия задней большеберцовой мышцы вследствие его травмы или воспаления, а также боль по подошвенной поверхности ладьевидной кости в месте расположения пяточно-ладьевидной связки. На этой стадии возможно консервативное лечение. Начиная со второй стадии рекомендуется комплексное хирургическое лечение, включающее пересадку или реинсерцию сухожилий, остеотомию пяточной кости и многие прочие процедуры в зависимости от степени выраженности деформации. Более подробно вы можете узнать о принципах лечения прогрессирующего плоскостопия у взрослых в этой статье.
Также как и в случае с плоскостопием у взрослых стоит выделять конституциональное плоскостопие, которое не приводит к каким либо симптомам и в большинстве случаев не прогрессирует, являясь вариантом нормы и настоящее плоскостопие, которое нарушает функцию опоры и ходьбы, сопровождается болями в области свода стопы и значительно снижает уровень жизни ребёнка.
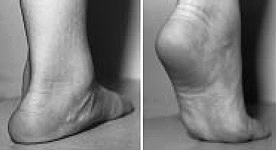
Конституциональное плоскостопие является следствием врождённой анатомической предрасположенности и высокой эластичности соединительной ткани, характеризуется низко выраженной степенью плоскостопия, эластичной стопой, свод стопы появляется в положении стоя на мысках. Боли в стопах ребёнок при этом не испытывает, может встать на мысок одной ноги. Однако грань между конституциональным и настоящим плоскостопием тонка, со временем возможен переход конституционального плоскостопия в настоящее за счёт присоединяющейся дисфункции сухожилия задней большеберцовой мышцы и пяточно-ладьевидной связки, так как эти структуры испытывают повышенную нагрузку при конституциональном плоскостопии. В этой ситуации оптимальным лечением будет артрориз или артроэрез подтаранного сустава. В подтаранный синус устанавливается имплант конусовидной формы который возвращает стопу в нормальное положение. Оптимальным возрастом для данной операции является 9-15 лет. Имплант удаляется через 2 года после операции.
Врождённое плоскостопие встречается намного реже конституционального. Оно сопровождает такие заболевания как вертикальная таранная кость, добавочная ладьевидная кость, пяточно-таранный и пяточно-ладьевидный синостозы. В этом случае свод стопы не появляется в положении стоя на мысках, то есть деформация ригидная. В такой ситуации зачастую требуется хирургическая коррекция, которая выполняется после достижения скелетной зрелости в возрасте 13-16 лет. Более подробно вы можете почитать о плоскостопии у детей в этой статье.
Так же как и в случае с плоскостопием стоит выделять конституционально высокий свод стопы и полую стопу, которая редко встречается как изолированное заболевание. Подъём стопы может быть высоким или низким, но это могут быть просто анатомические особенности.
При полой стопе свод стопы становится очень высоким и подъём с трудом помещается в обувь. Большинство случаев полой стопы имеет неврологическую природу.
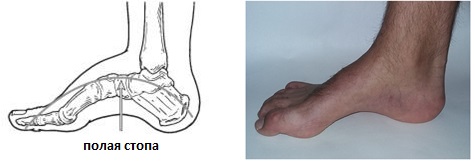
Одной из наследственных причин полой стопы является болезнь Шарко Мари Тута. Полая стопа является противоположностью плоской стопы, своды при этой патологии могут быть настолько высокими что вся нагрузка будет идти только через наружный отдел стопы. Также сопровождается формированием когтевидной деформации пальцев. Так при болезни Шарко Мари Тута разгибатель пальцев берёт на себя функцию ослабленных малоберцовых и передней большеберцовой мышц чтобы стопа не отвисала при ходьбе. Из-за постоянно высокого тонуса разгибателей пальцев и формируется когтевидная деформация пальцев. Также полая стопа значительно повышает риск повреждения связочного аппарата голеностопного сустава и увеличивает риск стресс переломов так как приводит к неэффективному распределению нагрузки и снижению способности к абсорбции ударных нагрузок при беге. Более подробно вы можете узнать о полой стопе из этой статьи.
Переломо-вывихи, вывихи в суставе Лисфранка, и изолированные разрывы связки Лисфранка, хоть и являются довольно редкой травмой, но тем не менее крайне важны, так как их очень часто пропускают при первичном обращении, а последствия могут быть плачевные. Типичные механизмы травмы это падение с высоты или удар педалью автомобиля при ДТП, также возможны и низкоэнергетические причины, такие как подворачивание стопы кзади. Непосредственно сразу после травмы появляется боль и отёк в области подъёма стопы, кровоподтёк по внутренней части подошвенной поверхности в средней трети. При высокоэнергетической травме стопа может быть сильно деформирована, и отёк сильно выражен, опора невозможна, при изолированном повреждении связки Лисфранка функция опоры может быть сохранена.
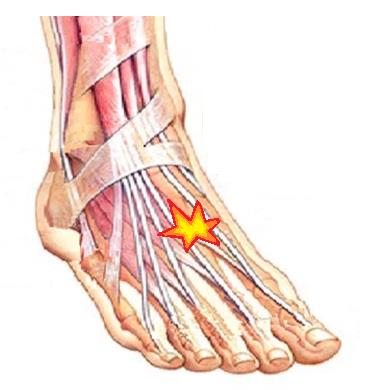
Во всех случаях повреждения сустава Лисфранка кроме изолированных повреждений связки Лисфранка 1-2 ст показано оперативное лечение, так как в противном случае развивается болезненный артроз в предплюсне-плюсневых суставах и может произойти коллапс продольного свода стопы. В случае если у вас имел место один из вышеуказанных механизмов травмы и при первичном обращении поставлен диагноз ушиба или растяжения, но стопа продолжает болеть на протяжении 1 или более месяца, обязательно обратитесь к специалисту. Более подробно вы можете узнать о повреждениях сустава Лисфранка из этой статьи.
Изолированный перелом ладьевидной кости стопы - редкая травма. Часто сочетается с переломами кубовидной кости, пяточной кости, клиновидных костей стопы. Изолированный перелом возможен при функциональной перегрузке, которая часто встречается у бегунов, такой перелом называется стрессовым.
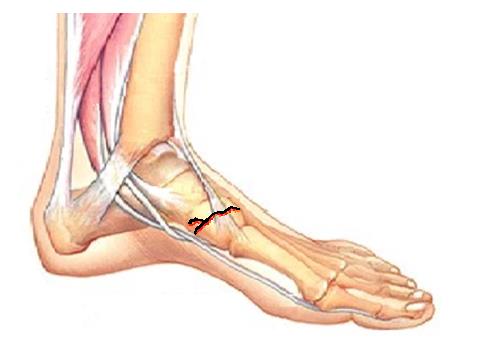
При переломе ладьевидной кости стопы образуется кровоподтёк в области подъёма стопы и по внутренней поверхности средней трети подошвы, осевая нагрузка резко болезненная, движения в переднем отеле стопы невозможны из-заболей. При рентгенографии высок риск пропустить перелом, так как его плоскость зачастую проходит вне плоскости стандартных рентгенологических проекций. По этой причине в сложной диагностической ситуации лучше прибегнуть к КТ, а в случае стрессового перелома к МРТ стопы. Переломы без смещения можно лечить консервативно методом гипсовой иммобилизации сроком 6-8 недель, во всех случаях переломов со смещением рекомендовано оперативное лечение – открытая репозиция и остеосинтез. Более подробно о принципах лечения переломов ладьевидной кости вы можете узнать из этой статьи.
Может быть как следствием травмы, предшествующего переломо-вывиха или вывиха в суставе Лисфранка, переломов клиновидных костей, следствием диабетической артропатии (стопа Шарко), ревматоидного артрита. Крайне гетерогенная группа заболеваний с множественным поражением суставов, в том числе и предплюсне-плюсневых суставов, проявляющаяся болями в области свода и подъёма стопы. Консервативное лечение сводится к уменьшению болевой симптоматики за счёт ношения ортопедической обуви и стелек, приёма обезболивающих препаратов, радикальное лечение проводится в объёме артродеза поражённых суставов и корригирующих остеотомий для восстановления нормального распределения нагрузке на стопу. Более подробно об артрозе стопы вы можете узнать из этой статьи.
Диабетическая артропатия развивается вследствие нарушения кровоснабжения и иннервации нижних конечностей у больных длительное время страдающих сахарным диабетом. В большинстве случаев стаж заболевания превышает 10-15 лет. Выделяют несколько стадий заболевания, на первой стадии появляется боль и покраснение в области тыльной поверхности стопы, на второй происходят переломы и рассасывание клиновидных костей, на третьей стадии формируется выраженная нестабильность и деформация. Лечение стопы Шарко крайне трудная задача, требующая от врача и от пациента терпения и упорства. В ряде случаев требуется хирургическая коррекция сформировавшейся деформации для восстановления опороспособности конечности. Более подробно вы можете узнать о стопе Шарко из этой статьи.
Одной из распространённых причин болей в области наружной поверхности стопы является перелом 5 плюсневой кости. В случае прямого травматического повреждения, например при ударе, падении тяжести, может произойти перелом любой части пятой плюсневой кости. При подворачивании стопы кнутри может произойти отрывной перелом верхушки основания 5 плюсневой кости – места прикрепления сухожилия короткой малоберцовой мышцы. Перелом 5 плюсневой кости сопровождается отёком, болью, кровоподтёком в области наружного края стопы, невозможностью переносить на него вес тела.
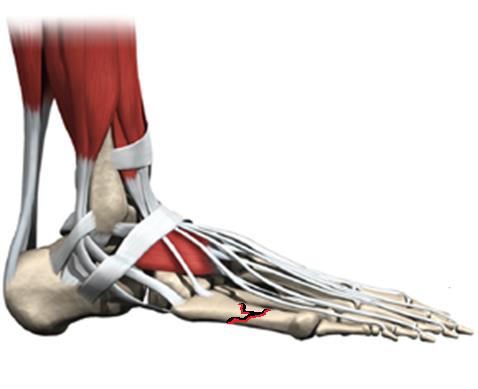
В случае переломов 5 плюсневой кости без смещения отломков или с небольшим смещением (до 2 мм и угловой деформацией меньше 5 градусов) показано консервативное лечение, гипсовая иммобилизация на срок 4-6 недель. Также консервтивное лечение проводится на начальных этапах стрессового перелома основания 5 плюсневой кости. При переломах со значительным смещением рекомендуется оперативное лечение – открытая репозиция и остеосинтез, так как грубая деформация 5 плюсневой кости впоследствии будет приводить к неправильному распределению нагрузки на стопу и как следствие - болям. Более подробно вы можете узнать о переломах 5 плюсневой кости из этой статьи, стресс переломы 5 плюсневой кости рассмотрены в этой статье.
Редко встречается изолированный артроз 4-5 предплюсне-плюсневых суставов. Как правило он является отдалённым последствием травмы формирующих его костей или является частью множественного артроза поражающего многие другие суставы стопы при системных заболеваниях соединительной ткани таких как ревматоидный артрит, метаболических заболеваниях таких как сахарный диабет и подагра.
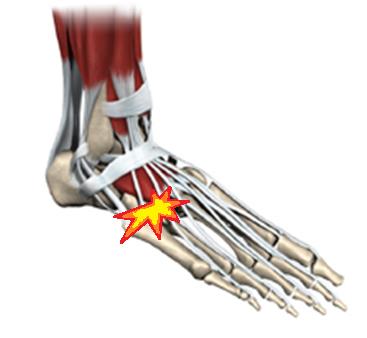
Проявляется болями в средней части наружного края стопы. Консервативное лечение сводится к временному снижению нагрузки за счёт использования ортопедической обуви, приём обезболивающих препаратов, инъекции ГКС для снижения боли. При отсутсвии эффекта от консервативного лечения рекомендована операция. Учитывая малоподвижный характер данных суставов одним из основных направлений хирургического лечения является их артродез.
Переломы кубовидной кости практически никогда не бывают изолированными и требуют тщательного обследования для исключения сочетанных переломов ладьевидной и пяточной костей. Проявляется болями в средней части наружного края стопы.
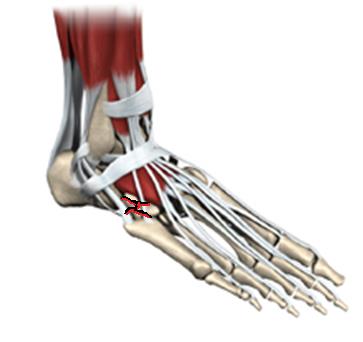
В случае если перелом без смещения, возможно консервативное лечение. Во всех случаях переломов со смещением, внутрисуставных переломов – рекомендовано оперативное лечение – открытая репозиция и остеосинтез, так как при отсутствии лечения происходит укорочение наружной колонны стопы, что приводит к неправильному перераспределению нагрузки, артрозу прилежащих суставов, наружному отклонению стопы и болям при ходьбе.
Короткая малоберцовая мышца крепится к верхушке основания 5 плюсневой кости и является основной мышцей разворачивающей стопу кнаружи. При подворачивании стопы кнутри возможно повреждение сухожилия короткой малоберцовой мышцы на разных уровнях, в том числе в месте его прикрепления. В этой ситуации боли будут распологаться по наружному краю стопу и усиливаться при натяжении мышцы, например при её напряжении или при поворачивании стопы кнутри.
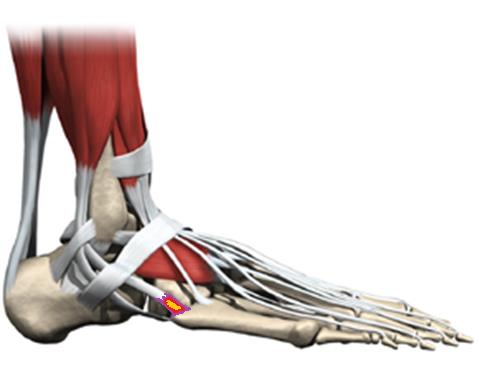
Всё это может привести к формированию грубой рубцовой ткани и хронического воспаления в зоне повреждение сухожилия. Для лечения инсерционного тендинита сухожилия короткой малоберцовой мышцы показано применений всего перечня консервативных методик, приём НПВС, физиотерапия, упражнения по растяжке и укреплению мышц голени, массаж, локальное введение ГКС, кратковременная гипсовая иммобилизация. В случае если все эти меры оказываются неэффективными рекомендовано оперативное лечение.
Одной из частых причин болей в области плюсны, 3-4 межпальцевого промежутков и соответствующих пальцев является неврома Мортона. Боль часто бывает жгучая, электрическая, отдаёт в пальцы, провоцируется ношением узкой обуви и проходит если снять обувь и помассировать стопу. По сути это никакая не неврома, не опухоль, а утолщение нерва в результате его сдавления между головок плюсневых костей и связок.
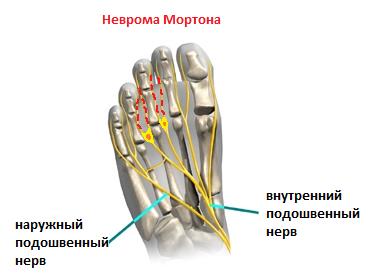
Лечение на начальных этапах – ношение обуви с широким и мягким передним отделом, возможно использование локальных инъекций ГКС с тем чтобы снять отёк с нерва. При отсутствии эффекта от консервативного лечения производится хирургическое удаление невромы. Более подробно вы можете узнать о невроме Мортона из этой статьи.
Переломы плюсневых костей довольно широко распространены, чаще всего являются следствием падения на ногу тяжёлого предмета, наезда колесом автомобиля, реже переломы происходят из-за подворачивания стопы. Отдельно стоит выделить стрессовые переломы в результате функциональной перегрузки, чаще всего таким образом повреждаются 2 и 3 плюсневые кости. В зависимости от особенностей перелома возможно как оперативное так и консервативное лечение.
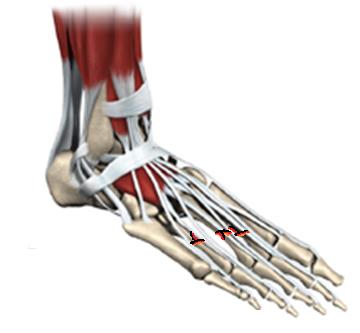
При переломах без смещения или с небольшим смещением используется гипсовая иммобилизация на срок 3 недели с последующим применением брейсов и специальной обуви. При изолированных переломах 2-3-4 плюсневых костей вне зависимости от степени смещения также показано консервативное лечение так как они хорошо иммобилизированы за счёт соседних от них плюсневых костей. При множественных переломах со смещением 2-3-4 плюсневых костей, переломах со смещением 1-5 плюсневых костей рекомендовано оперативное лечение. Также переломы плюсневых костей могут встречаться в составе сочетанных более сложных повреждений например при переломо-вывихах в суставе Лисфранка. О переломах плюсневых костей вы можете узнать из этой статьи.
Натоптыш – одна из очень распространённых причин болей в стопе. Наиболее часто пациентов беспокоят натоптыши в переднем отделе стопы под головками 2-3 плюсневых костей. Наличие натоптыша свидетельствует о неправильном распределении нагрузки на передний отдел стопы вследствие поперечного плоскостопия. Из-за этого происходит постепенный износ связочного аппарата плюсне-фалангового сустава, так называемой подошвенной пластинки, и головка плюсневой кости оказывается непосредственно под кожей. Из-за слабости подошвенной пластинки в последующем формируется молоткообразная или когтеобразная деформация соответствующего пальца. Таким образом натоптыш не является проблемой сам по себе, но лишь проявление других, более серьёзных проблем со стопой. Консервативное лечение сводится к ношению индивидуальных ортопедических стелек которые поддерживают поперечный и продольный своды стопы. В запущенных случаях это может быть не эффективно, тогда показана корригирующая остеотомия с целью перераспределения нагрузки на головки других плюсневых костей. С этой целью применяются как открытые операции, так и миниинвазивные, когда пересечение плюсневой кости производится из кожного прокола. Натоптыши другого расположения так же являются проявлением явной или скрытой патологии стопы.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Cтопа человека является самым нижним отделом нижней конечности. Часть стопы, непосредственно соприкасающаяся с поверхностью земли, называется ступнёй или подошвой. Стопа имеет три точки костной опоры, две из которых расположены в переднем отделе стопы и одна в заднем.
Задний отдел стопы это пятка; передний отдел это носок стопы, включающий в себя пять пальцев. Пальцы ног включает фаланги скелета стопы. Кости стопы протягиваются от кончиков пальцев до пятки, объединяясь в теле стопы.
Плюсневые кости и фаланги похожи на пясти и фаланги руки, но менее развиты ввиду их меньшей подвижности. При ходьбе первой с поверхностью соприкасается пятка, затем боковой край стопы, подушечки подошвы и большой палец.
Основу стопы составляет 26 костей, наиболее важной функцией которых является рессорная. Особое строение стопы (наличие продольного и поперечного свода) обеспечивает смягчение нагрузки на нижние конечности, таз и позвоночник. При уплощении продольного свода в результате слабости связочно-мышечного аппарата наступает деформация стопы, болезнь плоскостопие.
В зависимости от характера поражения свода различают продольное и поперечное плоскостопие. Возможно сочетание этих форм друг с другом и с другими деформациями стопы.
Боль в стопе при заболеваниях
Боли в стопах это очень частая причина жалоб пациентов. Они могут быть общими, диффузными, захватывающими всю стопу или ограниченными определенными и небольшими участками стоп. Диффузные боли стоп, связаны иногда с нагрузкой или напряжением, но могут появляться и в покое, без всякого напряжения стопы.
Боли, связанные с нагрузкой без каких-либо добавочных клинических проявлений, могут оказаться ранними признаками недостаточности стоп, связанной с обеднением кальцием (остеопатией) при:
Поразительна при этом болезненность всех костей при надавливании на них кончиком пальца. Длительный постельный режим при различных заболеваниях также обусловливает диффузные боли в стопах, которые связаны не с костями, а с недостаточностью мышечно-связочного аппарата. Такие же боли от недостаточности возникают при быстром увеличении общего веса тела или продолжительной усиленной нагрузке.
Особенно сильные боли в стопах в покое и почти полная потеря ими опороспособности с воспалительно-трофическими изменениями сопровождают остеопороз, возникающий после повреждений и заболеваний костей, суставов и мягких тканей голеностопного сустава и стопы. Сильные диффузные боли стоп, длительные или приступообразные, возникают при функциональных и органических поражениях сосудов.
Местные боли, ограниченные определенными участками стопы, могут быть обусловлены рядом причин. Методическое ощупывание путем надавливания кончиком пальца в типичных местах дает возможность поставить топический диагноз, а вместе с ним выяснить характер заболевания. Наиболее частой причиной болей в стопе является подошвенный фасциит.
Подошвенный фасциит
Подошвенная фасция это широкая полоса соединительной ткани, располагающаяся по длине подошвенной поверхности стопы от пяточной кости до головок плюсневых костей в переднем отделе стопы. Подошвенный фасциит обусловлен растяжением фасции, которое вызывается излишней пронацией стопы.
Воспаление, вызванное растяжением фасции в области пятки, приводит к боли, как в области самой пятки, так и в своде стопы. Боль в стопах особенно ощутима утром, когда человек встает с постели после продолжительного отдыха.
При длительном натяжении фасции в месте ее прикрепления к пяточной кости развивается болезненный костный выступ, называемый пяточной шпорой. Поэтому важно начать лечение функциональных изменений до тех пор, пока не наступило развитие осложнений.
Другие причины боли в стопе
Боль в стопе может быть вызвана также следующими причинами:
сдавлением нервов между пальцами;
деформацией плюсневых костей.
Чаще всего эта боль вызвана повреждением нервов, либо возрастными изменениями со стороны стопы, которые называются метатарзалгией.
Боль в стопе вследствие возрастных изменений. С возрастом постепенно уменьшается защитная функция амортизирующего жирового слоя в области головок плюсневых костей. Это состояние может привести к сдавлению сумок в области головок плюсневых костей, что приводит к их воспалению – бурситу.
Воспаление суставов или ревматоидный артрит – также может вызвать боли.
Причиной боли в стопе могут быть доброкачественное разрастание ткани нервов – неврома, которая окружает нерв. Обычно неврома встречается в области оснований третьего или четвертого пальца стопы (неврома Мортона), хотя может быть и в области других пальцев.
Обычно невромы встречаются на одной стопе и чаще наблюдаются у женщин. Обычно на ранних стадиях неврома проявляется умеренной болью в области третьего – четвертого пальцев стопы, и иногда сопровождается чувством жжения или покалывания. Негативные симптомы усиливаются во время ношения определенной неудобной обуви, особенно с узким носком. По мере прогрессирования процесса покалывание становится постоянным, независимо от того, какую обувь носит человек.
Травматические повреждения стопы
Вывих в суставе Лисфранка встречается также редко и бывает полным и неполным. При полном вывихе смещаются все плюсневые кости, при неполном вывихе возникает смещение со своего нормального положения отдельных костей плюсны. У пациента возникает боль в стопе. Форма стопы изменяется.
Стопа кажется укороченной и расширяется в переднем отделе. Если вывихивается одна из костей плюсны на поверхности стопы, определяется выпячивание в виде ступеньки. Диагноз уточняют при рентгенологическом исследовании.
Вывих костей предплюсны или вывих в суставе Шопара встречается чрезвычайно редко. Возникает вывих при резком повороте стопы. Пациента беспокоит боль в стопе, которая обычно резко усиливается при движениях. В последствии возникает отек, который быстро увеличивается. В стопе ниже места вывиха нарушается кровоснабжение. Пострадавшему необходимо дать обезболивающее и быстро доставить в больницу для срочного вправления вывиха.
Подтаранный вывих стопы встречается редко. Этот вывих происходит в таранно-пяточном и таранно-ладьевидном суставах. Механизм вывиха резкое подворачивание стопы в любом направлении.
Таранная кость смещается со своего места, а на противоположной смещению стороне происходит разрыв связок. Пациент жалуется на боль в стопе. Форма стопы изменена. Для исключения переломов костей стопы производят рентгеновские снимки.
Вывих стопы в голеностопном суставе встречается не часто и сопровождается разрывом связок голеностопного сустава и капсулы сустава и переломами лодыжек, реже другими суставными переломами. Виды вывихов стопы: снаружи, изнутри, вперед, назад и вверх. Вывих стопы кнаружи происходит при подвертывании стопы вбок и наружу.
При этом происходит и перелом наружной лодыжки. При подвертывании стопы кнутри, возникает перелом внутренней лодыжки и вывих стопы кнутри. Задний вывих стопы может наступить при сильном ударе по голени или при резком и сильном подошвенном сгибании стопы, а передний вывих происходит при сгибании стопы в сторону тыла или ударе по голени сзади.
Изредка встречается вывих стопы вверх, при падении с высоты. Пациента беспокоит боль в стопе, невозможность стать на стопу и ходить. Форма стопы изменена. Диагноз уточняют при рентгенологическом исследовании. В качестве первой помощи необходимо дать пострадавшему обезболивающее средство и доставить его в стационар.
Пяточная шпора представляет собой небольшой костный нарост на подошвенной поверхности пяточной кости. Причиной таких наростов является чрезмерная тяга сухожилия в месте прикрепления к пяточной кости. Пяточные шпоры это явление нередкое, однако не всегда они проявляются болями в стопе.
Боль в стопе, а именно, в пятке, возникает при развитии воспаления в окружающих шпору мягких тканей. Первые проявления пяточной шпоры обычно отмечаются в момент, когда человек только что встал утром и наступил на пятку, либо после первых шагов, когда он долго сидел.
Плоскостопие
Стопа при плоскостопии касается поверхности всей площадью подошвы и перестает выполнять рессорную функцию, возникают боль и утомляемость стоп и голеней при ходьбе, стоянии, беге.
Приобретенное плоскостопие (врожденное наблюдается крайне редко) наиболее часто развивается вследствие различных перегрузок стоп, особенно в период роста организма. В зрелом возрасте плоскостопие нередко развивается при продолжительном пребывании на ногах (например, у продавцов, парикмахеров). К плоскостопию приводит также:
длительное ношение тяжестей;
избыточная масса тела.
Травматическое плоскостопие развивается после перелома лодыжек, костей стопы. При переломах костей нижней конечности также нередко развивается плоскостопие, причем, на стороне, противоположной перелому.
Эритромелалгия
Данное заболевание поражает ноги, обычно стопы. Встречается чаще всего среди мужчин среднего возраста. Характеризуется следующими характерными сиптомами:
Заболеванию, как правило, предшествует нагревание конечности или ее вынужденное положение. Боль облегчается применением холода или поднятием пораженной конечности.
Это заболевание сопутствует другим болезням, таким как:
реакция на лекарственный препарат;
Может встречаться при миелопролиферативных заболеваниях, таких как лейкемия. Но может случаться и без связи с другими болезнями. Причина возникновения данной болезни неизвестна.
Жжение в конечности часто происходит как ответная реакция на тепло. Боль в стопе может также вызвать вынужденное положение конечности. Область поражения приобретает красный цвет.
Боли в стопе также возникают в связи с врастанием ногтя в мягкие ткани, бурситом большого пальца, мозолями и подошвенными бородавками. Подавляющей причиной этих заболеваний является ношение неправильно подобранной обуви.
Профилактика и лечение
Для профилактики врачи рекомендуют:
заниматься плаванием, бегом, кататься на велосипеде, лыжах, больше ходить пешком;
перед нагрузкой на стопу делать разминку;
заниматься спортом в спортивной обуви, менять её раз в полгода;
отдыхать, если чувствуете боль и усталость в ногах;
ходить босиком по траве;
покупать обувь во второй половине дня, когда нога немного отекает;
следить, чтобы обувь была удобной, не натирала;
реже носить туфли на каблуках.
В каждом конкретном случае понадобится своя система лечения боли в стопе. Для начала следует выяснить причину болей. При плоскостопии решением может стать систематическое ношение специальных ортопедических стелек. При пяточных шпорах помочь могут специальные мази в сочитании с постельным режимом.

Почти у всех людей в определенный момент времени появляются проблемы с ногами – боль в ногах, боль в ступнях, пальцах ног, лодыжках и другие неприятные ощущения. Почему это происходит? На самом деле, причин может быть много. Большую часть времени наши телодвижения не вызывают никаких проблем. Но из-за ежедневных или слишком интенсивных нагрузок могут развиваться самые разные заболевания ног. Кроме того, причиной неприятных и ощущений и боли в ногах могут стать травмы и естественный процесс старения.
В пальцах ног, ступнях и лодыжках могут появляться чувство жжения, боли, усталости, онемения, покалывания, тепла или холода. Иногда возникают мышечные спазмы в ногах, особенно по ночам, когда вы спите, отеки ног. Ступни и лодыжки могут изменять цвет, бледнеть или синеть. Может появиться неприятный запах от ног.
Некоторые из этих симптомов являются нормой для пожилых людей или беременных женщин. В этом случае обычно бывает достаточно лечения в домашних условиях. В других ситуациях нужно обнаружить причину проблемы и лечить ее.
Бемер-терапия - современный способ борьбы с любыми видами боли. Более подробно про швейцарскую физиотерапию можно почитать этом разделе
2. Причины боли в ногах
Есть несколько категории проблем, которые могут вызвать боль в ногах, дискомфорт и другие вышеперечисленные симптомы. Попробуем разобраться подробнее.
Во-первых, дело может быть в проблемах с кожей ног. Симптомы и вызывающие их заболевания могут быть такими:
- Если во время ходьбы возникает ощущение, что вы ходите по камням, гальке – дело может быть в подошвенных бородавках в нижней части ноги;
- Участки плотной и жесткой кожи на пятках могут появляться из-за мозолей, волдырей на коже или нагрубания кожи из-за неудобной обуви, ходьбы босиком;
- Покраснение, шелушение кожи, жжение и зуд между пальцами ног или на нижней части ноги – признаки грибка стопы (микоза). Еще одна возможная причина - дерматит из-за обуви, которую вы носите;
- Краснота, опухлость и болезненность кожи вокруг ногтя могут быть симптомами вросшего ногтя или инфекции в области ногтей (паронихия);
- Краснота, опухоль ступней, боль в ступнях при ходьбе или при ощупывании – признаки возможной бактериальной инфекции. Заразиться можно в общественных душевых, бассейнах и других похожих учреждениях.
Суставы пальцев ног – очень уязвимый участок. И именно с суставами пальцев ног бывает больше проблем, чем с любыми другими суставами в теле.
- Боль в суставе большого пальца ноги, покраснение, отек и повышенная чувствительность, которая внезапно появляется в суставе большого пальца ноги, может быть вызвана подагрой. Такие же симптомы могут появляться из-за инфекции;
- Если у вас есть опухоль или шишка у основания большого пальца, это может быть бурсит большого пальца стопы;
- Шишка на внешней стороне мизинца может быть из-за бурсита;
- Боль в суставах пальцев ног, скованность и отек – общие симптомы бурсита, артрита, волчанки или подагры.
Боль в ноге может появляться в передней части ступни или в пятке.
- Острая боль в нижней части пятки может быть вызвана подошвенным фасцитом;
- Боль в задней части пятки или в лодыжке – симптомы тендопатии ахиллесова сухожилия, или как его еще называют – ахиллесова тендинита;
- Боль, которая усиливается до или после тренировок, но уменьшается во время физических упражнений, может быть вызвана переломом кости в ноге (как правило, плюсневой кости);
- Небольшие костные наросты под пяточной костью, вызывающие боль в пятке, могут быть пяточной шпорой;
- Боль в средней части стопы появляется из-за плоскостопия;
- Боль в пятке в задней части или шишка в этой области – симптом одного из видов бурсита.
Многие заболевания могут влиять на нервы стопы, вызывая боль в ступне, онемение, покалывание и жжение.
- Боль в ступне, жжение, покалывание или онемение между пальцами ног, особенно между третьим и четвертым пальцем, и те же ощущения в передней части стопы могут появляться из-за опухоли или утолщения нерва в передней части стопы;
- Боль, онемение или покалывание, которое начинается в спине или ягодицах и двигается вниз по ноге, может быть вызвана пояснично-крестцовым радикулитом из-за защемления нерва;
- Слабость и боль в голеностопном суставе, которая часто сопровождается онемением, могут начаться из-за защемления нерва в лодыжке (тарзальный туннельный синдром) или ишиаза;
- Жжение в ногах, онемение и потеря чувствительности появляются из-за плохой циркуляции крови. С этой проблемой чаще сталкиваются люди с диабетом или заболеваниями периферических артерий.
3. Лечение боли в ногах (лодыжках, ступнях, пальцах ног)
При отеках ног, отеках ступней и лодыжек можно поднять отекшие ноги чуть выше уровня сердца и посидеть так некоторое время. Если у вас сидячая работа, каждый час вставайте и ходите в течение нескольких минут. Сократите употребление соли.
Если предпринимаемые вами методы домашнего лечения боли в ногах (ступнях, лодыжках, пальцах ног), отеков ног и других проблем не дают желаемого эффекта, обратитесь к врачу. Консультация специалиста необходима и в том случае, когда боль и припухлость усиливается, появляются признаки инфекции, кожа бледнеет, появляется покалывание и онемение.
4. Бемер-терапия
В нашей медицинской практике Бемер-терапия показала себя наиболее успешным способом борьбы с любыми видами боле. BEMER-терапия - это электромагнитная физиотерапия из Швейцарии, главной задачей которой является улучшения кровоснабжения.
Аппарат бемер состоит из трех элементов: индукционный матрас, направленный на общее оздоровление, усиленный аппликатор - прибор, позволяющий воздействовать на какое-то конкретное место, а также лазеромагнит, который оказывает наиболее сильное воздействие в болевой точке
Читайте также:

