Как сделать пульс в сообщение
Обновлено: 04.07.2024
Пульс - периодические толчкообразные колебания стенок, сосудов, вызванные движением крови, выталкиваемой сердцем во время систолы.
Где проводится исследование пульса?
Исследования пульса проводят в местах, где артерии расположены поверхностно. Пульс можно прощупать на височной, сонной, бедренной артериях, артериях стопы и др. Удобнее всего определять пульс на лучевой артерии.
Какова техника исследования пульса у больного?
Медицинская сестра располагает II-IV пальцы своей правой руки по ходу лучевой артерии, начиная с основания I пальца больного. Пульсирующую под пальцами артерию слегка прижимают к лучевой кости. Исследование пульса необходимо проводить на обеих руках, сравнивая его свойства.
Как оценивается частота пульса?
Частота пульса колеблется от 60 до 80 в 1 минуту. Она может варьировать в широких пределах в зависимости от пола, возраста, температуры окружающей среды и т. д. У женщинпульс несколько чаще. Повышенная частота пульса называется тахикардией, пониженная - брадикардией. Подсчет пульса производят в течение не менее 30 секунд, а при неритмичном пульсе - 60 секунд. При дефиците пульса (разница частоты пульса и сердечных сокращений) следует одновременно (двум измеряющим) подсчитывать частоту сердечных сокращений (выслушиванием) и пульсовых ударов.
Как оценивается ритм пульса?
Ритм пульса называется правильным, если пульсовые удары следуют друг за другом через равные промежутки времени. При нарушении длительности межпульсовых интервалов говорят об аритмии. У здоровых людей наблюдается дыхательная аритмия, при которой на вдохе происходит учащение, а на выдохе - урежение пульса.
Как оценивается наполнение пульса?
Наполнение пульса определяется количеством крови, образующим пульсовую волну. При хорошем наполнении пульсовая волна высокая, при плохом наполнении пульс слабый, с трудом различимый при прощупывании. Едва ощутимый, обычно учащенный пульс называют нитевидным. Он указывает на серьезные нарушения функции сердечно-сосудистой системы и необходимость экстренной помощи.
Как оцениваются скорость и напряжение пульса?
Скорость пульса определяется быстротой подъема и падения пульсовой волны.
Напряжение пульса определяется силой, которая требуется для надавливания на стенку артерий, чтобы прекратить пульсацию. Напряжение связано главным образом с величиной артериального давления. Чем выше давление, тем пульс напряженнее.
Какие приборы можно использовать для непрерывного исследования пульса?
В настоящее время для длительного и непрерывного исследования пульса применяют приборы, которые с помощью датчиков, накладываемых на пульсирующую артерию (лучевую, сонную и др.), постоянно регистрируют пульс. Это сфигмографы, пульсотахометры и др.
Низкий пульс — одна из жалоб пациентов кардиологических отделений. Это явление способно доставить немало неприятных мгновений, поскольку сопровождается полуобморочными состояниями, слабостью, холодным потом, головокружениями, нередко являясь признаком серьёзных заболеваний. Его систематическое возникновение — повод для обращения за профессиональной медицинской помощью.
Для того, чтобы выяснить причину редкого пульса, врач назначает комплексные диагностические исследования, позволяющие выявить имеющиеся проблемы. Пульс представлен толчкообразными колебаниями артериальных стенок, по которым можно отследить частоту сердечных сокращений и, выявив их нарушения, предпринять соответствующие меры.
Причины пониженного пульса
Несмотря на то, что показатели максимальной частоты можно назвать условными и индивидуальными, зависящими от ряда факторов (несомненно, в определённых границах), то пульс ниже 50-ти уд./мин. — признак наличия заболевания. Его снижение до сорока ударов несёт в себе угрозу для здоровья и жизни, поскольку головной мозг страдает от кислородного голодания. Если он не превышает сорока ударов в течение семи дней — это признак брадикардии, а при прогрессирующем снижении следует срочно обратиться за профессиональной медицинской помощью.
Почти все инициирующие факторы пульса ниже нормы имеют отношение к патологическим состояниям. Специалисты для удобства разделяют их на различные категории, ознакомиться с которыми можно в нашей таблице.
Выделяют ряд естественных факторов и внешних воздействий, инициирующих низкий пульс при нормальном давлении. Такие состояния не являются опасными. Это:
Причины низкого давления и низкого пульса могут крыться в слабости такого жизненно важного органа, как сердце. Они возникают при следующих заболеваниях:
- Снижение местного кровоснабжения — ишемия;
- Ишемический некроз тканей миокарда из-за дефицита кровоснабжения — инфаркт миокарда;
- Синдром сердечной недостаточности вследствие декомпенсированного нарушения функции миокарда;
- Первичное поражение сердечной мышцы невоспалительной природы вследствие дистрофических и склеротических процессов в сердечных клетках — кардиомиопатия;
- Воспалительные процессы сердечной мышечной оболочки инфекционного, аллергического или ревматического характера — миокардит;
- Врождённые и приобретённые пороки сердца вследствие анатомических особенностей, формирования рубцов, сбоев насосной функции.
Низкое давление и низкий пульс могут развиться вследствие взаимодействия с токсическими веществами при:
- Острой интоксикации ядами на производстве, потреблении пищи, содержащей их, лучевой терапии;
- Самолечении с приёмом фармакологических препаратов, не назначенных врачом;
- Дефицит или переизбыток в организме калия, натрия, магния из-за приёма витаминных комплексов, не подходящих в том или ином случае;
- Соблюдении диет, не включающих в себя важные для организма углеводы, белки, витамины;
- Злоупотребление алкогольными напитками, табакокурение, потребление наркотиками.
Сопутствующие патологические состояния
- Комплекс функциональных расстройств вследствие сбоев регуляции сосудистого тонуса ВНС — вегетососудистая дистония;
- Сбои в работе эндокринной системы — заболевания ЩЖ, надпочечников, сахарный диабет;
- Снижение уровня эритроцитов и гемоглобина в крови — малокровие;
- Болезни органов дыхания, характеризующиеся сужением трахеи вследствие воспалительных процессов;
- Тяжёлые заболевания инфекционной этиологии, характеризующиеся блокировкой рецепторов, контролирующих работу аорты, и клапанов;
- Отёки, кровоизлияния, новообразования добро- и злокачественной этиологии в полости черепа.
Низкий пульс у пожилых связан с возрастными изменениями организма. Нередко он развивается из-за сопутствующих болезней или естественного замедления обменных процессов организма.
Клинические проявления низкого пульса
Умеренно выраженное понижение давления чаще всего не приводит к развитию клинических проявлений и не сопровождается нарушением кровообращения. Однако, при частоте сердечных сокращений не более сорока ударов в минуту наблюдаются:
- головокружения;
- слабость;
- полуобморочные состояния и обмороки;
- ощущение постоянной усталости;
- затруднённое дыхание;
- болевая симптоматика в области груди;
- скачки артериального давления;
- неспособность сконцентрировать внимание;
- забывчивость;
- нарушения зрительной функции.
Симптоматика при низком пульсе соответствует нарушения кровообращения, которые появляются на её фоне. Так, если оно замедлено, головной мозг страдает от недостатка кислорода и развивается гипоксия (то есть кислородное голодание). В результате больной подвержен судорогам и потере сознания, длящимся от нескольких секунд до одной минуты. Такие состояния являются опасными для жизни и могут стать причиной остановки дыхания, поэтому требуют немедленного оказания медицинской помощи.
Диагностика низкого пульса
Определение причин патологически низкого пульса предусматривает проведение комплексной диагностики. Прежде всего врач выслушивает жалобы пациента, собирает анамнез и проводит осмотр. При выявлении брадикардии (т. е. снижения пульса) пациенту назначают консультацию кардиолога. Что касается диагностических исследований, то они заключаются в следующем:
- Электрокардиография;
- Суточный мониторинг по Холтеру;
- УЗ-сканирование сердца; ;
- Велоэргометрия.
Помимо этого, при необходимости, может быть проведено ЧПЭФИ, которое позволяет изучить проводящие пути сердца и определить органический или функциональный характер заболевания.
Лечение низкого пульса
Умеренное снижение пульса, проходящее без симптоматики, не нуждается в терапии. Однако, если она есть, основную патологию нужно лечить. Стратегия зависит от основного заболевания, но в любом случае направлена на:
- Устранение симптоматики низкого пульса;
- Исключение риска нарушений сердечного ритма;
- Предупреждение развития тромбоза.
Если проблема возникла вследствие неконтролируемого приёма фармакологических препаратов, их дозу корректируют — или, если в них нет нужды, полностью отменяют.
Как быстро повысить пульс?
Если редкий пульс не является симптомом сердечных заболеваний и появляется по физиологическим причинам, можно ускорить его и устранить неприятную симптоматику, воспользовавшись простыми средствами, имеющимися практически в каждом доме. Перед тем, как приступить к мероприятиям, важно принять во внимание обстоятельства, при которых пульс снизился.
Стрессы, потрясения, расстройства на нервной почве
При снижении ЧСС до сорока ударов в минуту и ниже можно принять седативные средства:
Понижение давления и пульса
Оптимальный вариант — приём отваров на:
- Тысячелистнике. Одну ст. л. залить 250-ю мл воды, довести до кипения и варить в течение двадцати минут, после чего оставить на шестьдесят минут. Процедить и пить по одной столовой ложке трижды в день;
- Шиповнике. Две столовые ложки залить полутора литрами холодной воды и довести до кипения, после чего варить в течение двадцати минут. Отвару нужно настояться в течение часа. В немного тёплом виде его нужно процедить и протереть через сито ягоды, добавить три чайные ложки мёда и пить трижды в день по сто граммов.
Повышение давления и снижение пульса
Наилучшим решением станет:
- Компресс из горчичников, которые прикладывают с правой стороны. Их нужно держать не более трёх минут до тех пор, пока не появится ощущение тепла. Запрещается использовать горчичники, если больной ощущает болевую симптоматику в груди, левой верхней конечности или лопаточной области, поскольку они могут стать причиной серьёзных осложнений;
- Массаж — лёгкое массирование ушных мочек, растирание ладоней, поглаживание рук по всей их длине. Если ощущается несущественная болевая симптоматика в области груди, массажируют затылок, левое предплечье, подключичную область.
- Нужно вызвать врача, открыть окно и удобно усадить женщину, обеспечив опору для её спины;
- Выпить чашку чая с мёдом и лимоном или некрепкий кофе;
- Сделать тёплый компресс на лоб;
- Выпить тёплой горячей воды.
Если человек достаточно вынослив и здоров, хорошим вариантом станут физические нагрузки (начиная с бега, прыжков и приседаний и заканчивая кардиоупражнениями).
Профилактика редкого пульса
Профилактические мероприятия сводятся к своевременному лечению органических поражений сердца, устранению воздействию на миокард токсических веществ, грамотный подбор доз фармакологических препаратов и их приём под наблюдением врача. Не забывайте регулярно наносить профилактические визиты к терапевту и кардиологу.
Записывайтесь на приём к специалистам ЦЭЛТ и узнавайте причины редкого пульса не откладывая.

Умеренные физические нагрузки полезны всему организму и не в последнюю очередь сердечно-сосудистой системе. Укрепить сердечную мышцу можно при помощи простых упражнений. Главное, соблюдать некоторые правила, иначе вместо пользы можно причинить нанести себе вред. Сегодня мы расскажем, зачем тренировать сердце и как делать это правильно.
Почему нужно тренировать сердце
Регулярные упражнения помогают стать более стрессоустойчивым. Стресс оказывает губительное влияние на сердце, в то время как регулярные упражнения способствуют выработке нейромедиаторов и уменьшению гормона кортизола. Но здесь важно понимать, что при физических, как и при эмоциональных перегрузках, вырабатываются гормоны стресса — адреналин и норадреналин.

А ведь спорт нужен не только для тренировки мышц, но и избавления от напряжения. Поэтому нагрузки в первую очередь должны приносить удовольствие, но при этом не становиться зависимостью. Если вы слишком гонитесь за достижениями, возможно, вы зависимы от адреналина, а это не идет на пользу сердечно-сосудистой системе. Кроме того, участие в изматывающих марафонах может принести другую проблему — болезни суставов и воспаления в организме. Таким образом, при выборе вида спорта и количества нагрузок важно соблюдать умеренность. Но спортивные нагрузки не только позволяют избавиться от стресса, они способствуют увеличению объема сердца. Тренированное сердце за раз перекачивает большее количество крови, т.е. орган может совершать меньшее количество сокращений. При этом речь идет именно об увеличении объема, а не размеров. При регулярных занятиях также увеличивается объем легких, т.е. организм лучше насыщается кислородом и сердце не испытывает недостаток питания.
Как тренировать сердце и сосуды
Главное правило, которого нужно придерживаться при аэробных нагрузках (кардио) — контроль частоты сердечных сокращений. В этом случае тренировки дают заметный эффект даже в сочетании с небольшой анаэробной (силовой) нагрузкой.
Как тренировать сердце правильно? Все довольно просто. При тренировках важно следить за пульсом: показатели должны дойти до 120-140 ударов в минуту и оставаться на том же уровне на протяжении всего занятия. В этом случае объем сердца будет увеличиваться за счет растяжения стенок. Если же пульс возрастает до 180-200 ударов и держится на таком уровне больше 20 минут, происходит выброс молочной кислоты, из-за которой стенки утолщаются. Утолщение ведет к постепенному отмиранию клеток и повышению риска инфаркта, поэтому такие нагрузки приносят больше вреда, чем пользы.
Какие тренировки оказывают позитивное влияние на сердечную мышцу
При выборе вида спорта нужно учитывать как физические возможности организма, так и свое эмоциональное состояние. Если к каким-либо тренировкам не лежит душа, лучше выбрать другие упражнения.
Полезные тренировки для сердечной мышцы:
- Ходьба. Наиболее подходит новичкам. Важно не останавливаться в течение 40-60 минут и со временем увеличивать скорость ходьбы. От хождения сердце не перегружается даже у нетренированных людей.
- Бег. Бегать можно как в спортзале, так и в парке, а также дома на месте. Но, как и при других видах нагрузок, важно следить за пульсом. Бег может быть противопоказан людям с излишним весом.
- Плавание. Не имеет противопоказаний. Посещать бассейн можно людям с лишним весом и пациентам с болезнями суставов, позвоночника.
- Ходьба по лестнице. Интенсивная нагрузка. Подниматься сначала можно на несколько этажей, со временем все выше.
- Танцы. Хорошо тренируют сердце без перенапряжения и способствуют выработке эндорфинов, которые позволяют бороться со стрессом.
- Велопрогулки.
- Тренажеры. Новичкам лучше заниматься в зале под присмотром инструктора.

Помните, что спортом можно заниматься где угодно. Необязательно записываться в спортзал, если большое скопление людей не дает вам расслабиться. Важно найти подходящее место, где вам будет комфортно. Это может быть парк, улица, собственная квартира, офис. Если же, наоборот, вы испытываете беспокойство от недостатка общения, вам подойдут командные виды спорта: волейбол, баскетбол, аквааэробика. Оптимальный режим — 30-60 минут занятий 3-4 раза в неделю.
Можно ли тренировать сердце при болезнях сердца
Сердечно-сосудистые заболевания не являются противопоказанием к тренировкам. Хотя стоит уточнить, что кардиологические заболевания бывают различными и разной степени тяжести, поэтому все занятия нужно согласовать с врачом.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Замирание сердца: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Описание
Замирание сердца – субъективное ощущение отсутствия или пропуска очередного сердцебиения в определенный промежуток времени, сопровождающееся неприятными ощущениями в области сердца, в некоторых случаях головокружением и потемнением в глазах. Замирание сердца – это симптом широкого круга заболеваний: от самых безобидных, не нуждающихся в лечении, до серьезных патологий, требующих медицинского вмешательства.
Разновидности замирания сердца
В норме сердце сокращается ритмично, приблизительно через одинаковые промежутки времени. Частота сокращений составляет от 60 до 100 ударов в минуту.
Существует несколько разновидностей замирания сердца:
- Замирание сердца вследствие компенсаторной паузы при экстрасистолии. Возникает ощущение сильного или двойного удара сердца на фоне нормального ритма, за которым следует непродолжительная пауза, ощущаемая пациентом.
- Различные интервалы между сокращениями также могут вызывать ощущение замирания сердца (часто встречается при фибрилляции предсердий).
- Паузы сердца вследствие блокады проведения импульсов.
- Ощущение замирания при сниженной насосной функции сердца (при выраженной сердечной недостаточности).
Экстрасистолы нередко наблюдаются у совершенно здоровых людей, при этом признаки нарушения работы миокарда отсутствуют, и коррекция не требуется.
Однако, если приступы экстрасистолии превышают допустимые нормы в сутки (диагностика осуществляется с помощью суточного ЭКГ-мониторирования), требуется дополнительное обследование и лечение.
Реже причиной перебоев в работе сердца являются фибрилляция предсердий (мерцательная аритмия) или блокады проводящей системы сердца. Фибрилляция предсердий появляется при нарушении электрической активности предсердий с возникновением большого числа импульсов и хаотичным сокращением предсердий.
На желудочки сердца проходит только часть импульсов в неправильном ритме – отсюда и замирания сердца, а также другие неприятные ощущения.
Фибрилляция предсердий может возникать в виде приступов (пароксизмов), а может быть постоянной. Диагноз ставится по результатам ЭКГ.
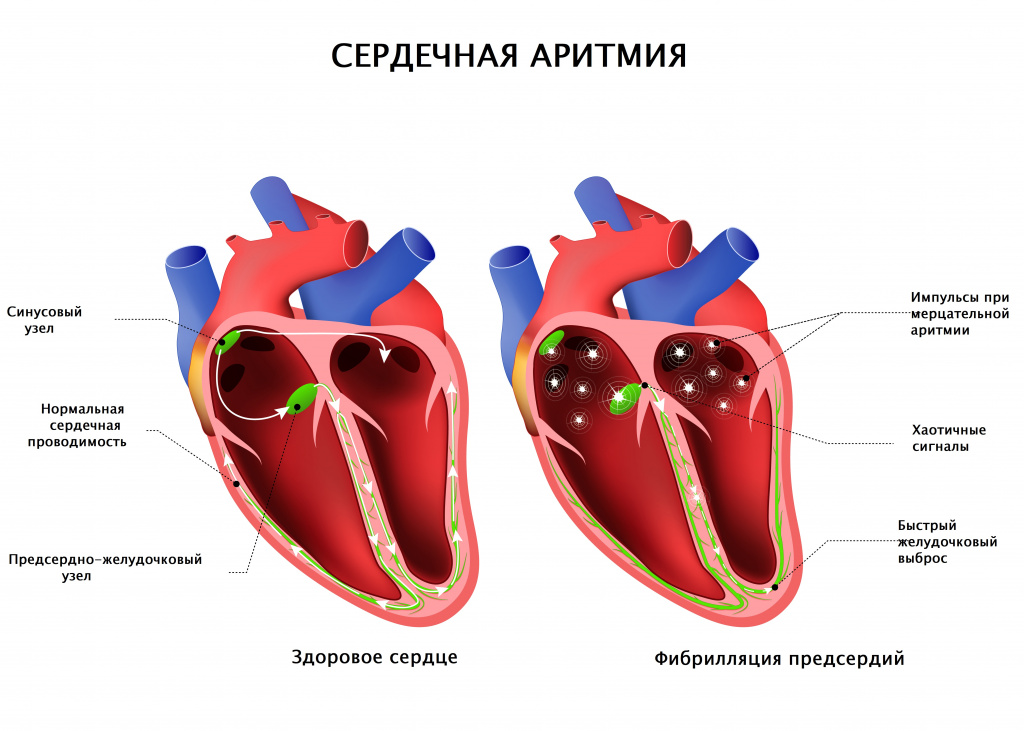
Блокады проводящей системы сердца в зависимости от степени тяжести проявляются по-разному: от бессимптомного течения до потери сознания. Ощущения замирания сердца чаще всего встречаются при атриовентрикулярной блокаде 2-й степени.
Происходит постепенное истощение атриовентрикулярного (АВ, AV) узла, снижение возможности проводить импульс, и возникает своеобразная пауза, которую пациент четко ощущает.
Причины нарушений структуры проводящей системы сердца:
- инфаркт миокарда с последующим замещением соединительной тканью разрушенных структур сердца, в том числе и важных пучков, проводящих электрический импульс из синусового узла;
- ишемическая болезнь сердца, когда из-за атеросклероза коронарных артерий нарушается адекватное кровоснабжение участков миокарда в месте проводящих пучков и развивается склеродегенеративный фиброз (замещение соединительной тканью) пораженных участков ткани;
- миокардит (воспалительное поражение сердечной мышцы);
- дилатационная и гипертрофическая кардиомиопатии;
- врожденные аномалии строения проводящей системы сердца.
Часто пациенты жалуются на головокружения, плохую переносимость физических нагрузок, одышку при нагрузке, утомляемость и эпизоды слабости.
Многие кардиологические проблемы, на первый взгляд не связанные с нарушением ритма, могут в итоге привести к появлению различных аритмий, сопровождающихся ощущением замирания сердца. Например, при гипертонической болезни утолщается стенка миокарда и нарушается питание клеток сердца, что приводит к появлению эктопических (неправильных) импульсов. При различных пороках клапанного аппарата без лечения происходит постепенное изменение структуры сердечной мышцы с появлением соединительной ткани и нарушением нормальных проводящих путей сердца.
Среди некардиологических причин ощущения замирания сердца стоит отметить климактерический период, который сопровождается изменением гормонального фона и различными неприятными ощущениями, дискомфортом, не связанными с нарушениями работы сердца.
При гипотиреозе возможно замедление сердцебиения (брадикардия) и ощущение пауз в работе сердца. Это связано с недостаточным содержанием тиреоидных гормонов.
При интоксикации (во время инфекционных заболеваний, при выраженном потоотделении, рвоте и диарее) происходит потеря электролитов (ионов калия, натрия и магния), что приводит к нарушению водно-солевого баланса в организме и возникновению различных нарушений ритма.
Прием некоторых лекарственных средств может сопровождаться замедлением сердечного ритма, проведения импульса и ощущениями замирания сердца. Среди этих препаратов сердечные гликозиды, бета-адреноблокаторы, блокаторы кальциевых каналов, симпатолитические средства, антидепрессанты, наркотические анальгетики.
У лиц с лабильной психикой и частыми эмоциональными переживаниями возможно субъективное ощущение дискомфорта в области груди и замирания сердца без видимой органической патологии.
Если причиной нарушения ритма сердца послужил прием лекарственных средств, необходимо обратиться к лечащему врачу для коррекции дозы или замены препарата.
Диагностика и обследование при замирании сердца
Прежде всего для выявления нарушений ритма сердца используют подсчет пульса и частоты сердечных сокращений. При осмотре пациента врач использует метод аускультации для выслушивания сердечного ритма и обнаружения других сопутствующих симптомов в целях диагностики заболевания, вызвавшего изменение ритма сердечных сокращений.
Терапевт или кардиолог при выявлении патологического изменения ритма сердца назначит электрокардиографическое исследование (ЭКГ).
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Многие не знают, что такое брадикардия сердца. По сути, это урежение частоты его сокращений относительно возрастных норм. Данное состояние диагностируют при снижении частоты сердечных сокращений до 40-60 ударов в минуту.
Брадикардия не всегда считается патологией, и редко становится первичным заболеванием. Чаще она указывает на наличие проблем с эндокринной или нервной системой и т.д.
От правильного диагноза зависит, насколько эффективным будет лечение. Кардиологии "ABC клиники" в Москве - это грамотные и опытные специалисты, разбирающиеся во всех тонкостях чтения ЭКГ и диагностики патологии сердца.
Виды брадикардии
Что же это значит - брадикардия у взрослого? Обычно этим термином обозначают замедление передачи нервного импульса через проводящие волокна сердца. Но в понятие брадикардии могут вписываться и другие нарушения ритма с ухудшением проводимости импульса:
- Синоатриальная блокада ("классическая" брадикардия). Связана с нарушением проведения импульсов вегетативной нервной системы через проводящие волокна сердца на уровне верхнего (синоатриального) их сплетения. Приводит к урежению пульса и замедлению сокращений сердца до 30-50 ударов за минуту во всех его отделах.
- Атриовентрикулярная блокада (AV-блокада). Не всегда вызывает урежение пульса, но приводит к выраженным изменениям ЭКГ, указывающим на более редкие или "пропадающие" сокращения желудочков сердца.
По причине возникновения брадикардии также условно делят на:
- Физиологические - результат адаптации организма к физическим нагрузкам (у спортсменов). Наблюдаются в покое у людей с гипотонией, или во время сна.
- Патологические - обусловлены поражением сердечно-сосудистой, нервной, эндокринной систем:
- острые;
- хронические.
Причины брадикардии
Брадикардия сердца у взрослых развивается как при патологиях ССС, так и вследствие других факторов:
- холод;
- склероз (рубцевание) миокарда, распространяющийся на синоатриальный узел;
- перенесенный инфаркт;
- миокардит;
- ишемическая болезнь;
- вегетососудистая дистония с доминированием парасимпатической НС;
- высокое внутричерепное давление (при новообразованиях, отеке ГМ, менингитах, кровоизлиянии в ГМ);
- влияние лекарств или наркотических средств (дигиталис, барбитураты, опиаты, хинидин, β1-симпатоблокаторы, препараты, блокирующие клеточные Са2+ каналы);
- отравление никотином, мускарином, свинцом, ФОС;
- почечная недостаточность 2-3 степени;
- сепсис;
- гипофункция щитовидки (гипотиреоз или микседема);
- некоторые инфекции (брюшной тиф);
- желтухи (инф. и механические);
- голодание, переутомление и пр.
Контролировать брадикардию важно для пациентов с патологией сердца (она может спровоцировать сердечную недостаточность) и беременным женщинам.
Лечение брадикардии сердца начинается после установления ее точной причины, если текущее состояние пациента не требует неотложной помощи.
Симптомы брадикардии
Даже при удовлетворительном самочувствии женщинам во время беременности нужно поддерживать нормальные значения пульса и АД (70 ударов сердца в минуту; 120/70 мм.рт.ст.). Это нужно для профилактики гипоксии плода и эмболии околоплодными водами - оба состояния не сопровождаются симптомами.
Признаки брадикардии возникают при снижении частоты сокращений сердца менее 60 ударов в минуту - компенсаторных механизмов организма становится недостаточно, что приводит к ухудшению кровоснабжения мозга и мышц конечностей:
- постоянная усталость, сонливость;
- частая смена АД;
- боль, чувство сдавления и дискомфорт в грудной клетке;
- ухудшение памяти;
- недостаток концентрации внимания;
- спутанность в мыслях, медленное течение мыслительных процессов;
- шум и "звон" в ушах;
- головокружение;
- гипергидроз (потливость);
- "мушки" перед глазами.
- возбуждение, паника, страх смерти;
- синева носогубного треугольника, набухание яремных вен;
- расширение зрачков.
Диагностика
Первичное выявление брадикардии осуществляют, измеряя пульс пациента. При его снижении от 69 до 51 удара за минуту предполагают наличие AV-блокады, при снижении в пределах 50-30 ударов - синоатриальной.
Дифференцировать брадикардии от других патологий сердца можно с помощью ЭКГ. Для нее характерно:
- сохранение общего вида кривой ЭКГ и ориентации зубцов относительно изолинии;
- удлинение промежутков P-QRS (для СА-блокад), или Q-R и R-S с инверсией зубца Т (при AV-блокаде);
- выпадение одного или нескольких комплексов QRS.
Если брадикардия связана с гипертонусом блуждающего нерва, то при физической активности возникает увеличение ЧСС на фоне "дыхательного" изменения сердечного ритма. Эти изменения отсутствуют при брадикардии, связанной с органическим поражением сердца.
Выявить структурные изменения помогает УЗИ сердца. Его применяют в диагностике:
склерозирования мышцы сердца;
миокардита, перикардита и любых воспалительных поражений сердца;
ИБС на фоне атеросклероза или коронарной недостаточности, тромбоза (с помощью допплерографии).
Подтвердить или исключить гипотиреоз и сепсис позволяют лабораторные исследования крови:
- посев крови на стерильность;
- определение уровня Т3, Т4;
- определение концентрации ТТГ в крови.
Лечение
Неотложная помощь включает меры, помогающие восстановить кровоток в мозге. Для этого:
- пациента укладывают на горизонтальную поверхность, приподнимая ноги на уровень выше, чем голова;
- на расстоянии 7-10 см от носа водят ватой, смоченной в нашатырном спирте;
- можно смазать нашатырным спиртом виски пациента;
- если рядом есть медучреждение, врач может сделать инъекцию адреналина (эфедрина) до приезда "Скорой".
После выявления причины брадикардии сердца врач назначает лечение, которое устраняет ее, тем самым избавляя пациента от симптомов заболевания.
Эссенциальную брадикардию лечат с помощью антихолинергических препаратов ("Алупент", Атропин) которые подавляют активность парасимпатической вегетативной НС. При снижении тонуса блуждающего нерва удается восстановить нормальный ритм и частоту сокращений сердца, если отсутствует его органическое поражение.
При органическом поражении сердца заместить проводящие пути можно с помощью кардиостимулятора.
Заболевания, не связанные с патологией сердца, подлежат специфическому лечению у профильного врача. Например, при гипотиреозе пациент лечится у эндокринолога и получает заместительную гормональную терапию.
Специалисты "АВС клиник" в Москве используют индивидуальный подход к лечению болезней сердца. Они внимательно относятся ко всем деталям и нюансам жалоб, анамнеза и данных обследований, чтобы точно понять причину заболевания и назначить работающее, безопасное лечение.
Читайте также:

