Как сделать провокацию трихомонад
Обновлено: 02.07.2024
Трихомониаз — венерическое заболевание, спровоцированное одноклеточным паразитарным микроорганизмом Trichomonas vaginals. По статистическим данным ВОЗ, это заболевание обширно распространено. Приблизительно 10% людей населяющие Землю заражены им (в некоторых социальных слоях населения достигает до 40%).
Трихомониаз, попадая в организм снижает иммунитет, вследствие чего он более подвержен инфицированию другими паразитами. В девяти случаев из десяти влагалищная трихомонада выявляется и у людей, которые болеют гонорей или хламидиозом. У людей, которые заражены трихомонадой могут не сразу выявляться симптомы заболевания (в большинстве случаях у мужчин заболевание протекает бессимптомно). Не выявленный на ранних этапах трихомониаз может впоследствии привести к воспалительным процессам органов малого таза и даже к бесплодию.
Трихомониаз - что это?
Влагалищная трихомонада (Trichomonas vaginalis) - поражает мочеполовую систему у человека. Женщины в большей степени подвержены негативному воздействию этого паразитарного микроорганизма. Во влагалище присутствует женский гормон - эстроген, он вырабатывает гликоген, который необходим для существования трихомонады. Этот микроорганизм может существовать только во влагалище, в других органах он не выживет (там отсутствует гликоген).
Мужчины, зараженные им, в большей степени являются носителями данного паразитарного микроорганизма. Болезнь зачастую проходит бессимптомно и мужчина, не зная о том, что у него трихомонада заражает своего полового партнера. В редких случаях у мужчин бывают симптомы - боль в уретре и увеличение частоты мочеиспускания.
Три вида трихомонад
- Влагалищная Трихомонада (Trichomonas vagimalis) - поражает мочеполовую систему. Вагинит и уретрит - частые болезни при заражении влагалищной трихомонадой.
- Кишечная Трихомонада (Trichomonas hominis) - поражает толстую кишку, протекает заболевание бессимптомно. Заболевание может ослабить иммунитет, что в сочетании с другими болезнями кишечника приведет к большему вреду для организма.
- Ротовая Трихомонада (Trichomonas tenax - поражает ротовую полость, так же, как и кишечный трихомониаз заболевание не проявляет симптоматику, но может повлиять на течение других заболеваний полости рта, а при болезни легких может выявится и в мокроте.
Каждый из перечисленных видов трихомонад может обитать только в определенной среде и не выживет в другой.
Как можно заразится трихомониазом?
Трихомониазом - является половой венерической болезнью. Микроорганизм трихомонады содержится в жидкостях из мочеполовых органов: в моче, в выделениях из влагалища и сперме.
Используя презерватив как стандартное профилактическое средство, шансы заразиться данным паразитом достаточно низки, т.к. ваши слизистые и секреции вашего полового партнера не будут явно взаимодействовать.
Во внешней среде трихомониаз не выживает, поэтому бытовым путем шанс заразится равен нулю. Возможно лишь заражение при таких условиях - если вы будете вытирать половые органы одним и тем же полотенцем, которое только что использовал зараженный человек. Шансы выше если в это время в ванной комнате была достаточно влажно и была подходящая температура для жизнедеятельности паразита, и их было в достаточно большом количестве. Поэтому заражение бытовым путем достаточно маловероятно, слишком много факторов, которые влияют на гибель трихомониаза.
Возможно и заражение ребенка при родах, когда он проходит родовые пути матери, которая заражена данным паразитом. Процент заражения таким путем составляет не более пяти процентов и в основном это девочки, мальчики заражаются довольно редко.
Трихомониаз передается половым путем через выделения, поэтому если у детей или подростков выявляется этот паразит, то можно предположить и насилие над ним как причину. Выявив его у детей и подростков, необходимо быть очень внимательным и серьезно отнестись к данному случаю.
Заболевания при трихомониазе
Когда у зараженного человека крепкий иммунитет, заболевание может никак не проявиться, но паразит трихомонады может усугубить существующие заболевания или способствовать заболеванию другими паразитами.
Проявление трихомониаза увеличивается при ослаблении иммунитета, что может вызвать активизацию трихомонад и проявить себя сильным воспалением. Чаще всего это связано с:
- беременностью;
- менструацией;
- сильными стрессами и гормональными сбоями;
- приемом медицинских препаратов которые снижают иммунитет - гормональные, антибиотики и др.
Симптомы и первые признаки трихомониаза
В случае инфицирования микроорганизмом в первое время каких-то явных симптомов ожидать не следует. Первые признаки заражения могут проявиться через две-четыре недели, в редких случаях через четыре-семь дней. За это время влагалищная трихомониаза по кровотоку и лимфотоку перемещается по организму и закрепляется в межклеточном пространстве, также микроб может спрятаться в другом паразите. Во втором случае будет сложнее выявить трихомониаз.
Различие симптомов вызывающие заражением трихомонадой в женском организме и в мужском различаются. Но есть определенный общий перечень симптомов, которые можно выделить:
1. Мочеиспускание более частое.
2. Жжение и рези при прохождении мочи по уретре, моча мутная с кровью и с гноем.
3. Специфические запахи (зачастую запах гнили).
4. Аномальные выделения из половых органов.
5. Покраснение и зуд половых органов.
Симптомы у мужчин
Мужчина выступает неявным носителем инфекции, у него же заболевание чаще всего не вызывает симптомов в более чем 50% случаев, если нет других сопутствующих заболеваний. В запущенных случаях может возникнуть воспалительный процесс в мочеиспускательном канале и даже простатит. Возможно покраснение вокруг мочеполовых органов, аномальные выделения, зуд, и даже к бесплодию. Трихомонадный простатит почти не поддается лечению и является хроническим заболеванием.
Симптомы у женщин
Женский организм более чувствителен к заражению трихомонадой. Поэтому симптомы у женщины проявляются уже через неделю или две (возможно и через месяц).
Самые распространенные симптомы:
1. Мочеиспускание проходит с дискомфортом: резь и жжение.
2. Выделения не только во время менструального периода - симптоматичны кровянистые выделения из влагалища.
3. Покраснение, воспаление мочеполовых органов.
4. Половой акт с болями и неприятными ощущениями.
5. Аномальные выделения из половых органов - пенистое и с желтоватым оттенком.
6. Неприятный запах.
Если паразит дойдет до матки или придатков, возможны дополнительные симптомы в виде: слабость, сниженная активность, температура, боли внизу живота.
Организм, подверженный заболеванию трихомониаз также является благоприятным для других патогенов.
При выявлении данных признаков необходимо вам и вашему партнеру в кратчайшие сроки обследоваться у врача и пройти совместное лечение. Запущенное заболевание сложно поддается лечению и может перерасти в хроническое заболевание и в некоторых случаях к бесплодию.
Трихомониаз при беременности
При беременности иммунитет будущей мамы от природы ослабляется для того, чтобы плод успешно прикреплен и смог полноценно развиваться. Из-за ослабления иммунной системы обостряются хронические заболевания и возможность инфицирования другими паразитами сильно возрастает.
Трихомониаз не несет непосредственной угрозы плоду, но может ослабить иммунитет женщины и организм становится подверженным другим заболеванием (гонорея, герпес и др. ЗППП), что может привести к преждевременным родам, замершей беременности, заражению младенца во время родов (особенно у только что родившихся девочек, которые проходя через родовые пути, соприкоснулись с жидкостями из влагалища зараженной трихомонадой мамы), к выкидышу и т.п. Иногда трихомонада может негативно повлиять на внутриутробное развитие плода. Поэтому у беременных обязательно берут анализы для диагностики трихомоноза.
Трихомониаз: осложнения и последствия
Три варианты течения заболевания:
- Латентная форма. Чаще всего мужчин, реже у женщин. У человека не проявляются симптомы заболевания, они являются лишь переносчиком.
- Легкая форма заболевания: небольшим воспаление половых органов.
- Тяжелая форма: воспаление переходит на все органы малого таза.
Тяжелая форма очень опасна для организма, которая может привести к непоправимым последствиям и опасным осложнениям. В мужском организме чаще всего инфекция не вызывает никаких симптомов, он может не знать, что является переносчиком паразитарного организма трихомонады и заражать своих половых партнеров. Для того чтобы обезопасить их и себя, необходимо планово проходить обследования, не реже одного раза в год.
Одно из самых серьезных осложнений - спайки. На слизистой при воспалении из-за паразита образуются ранки, которые образуют фибриновые тяжи и рубцы. Что в последствии образуются патологии:
- У мужчин спайки в простате приводят к болям в тазовой области и к бесплодию.
- Усложняется отток мочи из-за сужения и изменения уретры
- Спайки нарушают естественное смущение органов что вызывает боли внизу живота.
- Нарушение менструального цикла у женщин, беременность протекает с осложнениями как для мамы, так и для плода.
- Женское бесплодие из-за спаек. Они усложняют прикрепление оплодотворенной яйцеклетки, т.к. маточная труба сужена из-за рубцов и яйцеклетке сложнее попасть внутрь.
Лечение трихомониаза, который перешел в тяжелую форму, длительное и сложное, т.к хирургу необходимо удалить хирургические спайки, восстановить все функции органов малого таза. Для восстановления показаны массаж, физиотерапия, физические упражнения и соблюдение здорового образа жизни.
Лечиться от трихомониаза стоит сразу, как только диагностировали показала наличие трихомонады, даже если болезнь бессимптомная. Чем дольше паразит находится в организме человека, тем больше вреда он наносит.
Диагностика трихомониаза
Проходить обследования необходимо не реже одного раза в год. Мужчинам лучше чаще, особенно если не имеют постоянного полового партнера., т.к. у них чаще всего заболевание трихомониазом проходит бессимптомно, а также если:
- Вы планируете забеременеть.
- При появлении симптомов ЗППП или при аномалии в области половых органов.
- Перед операциями на органах малого таза.
- После незащищенного полового акта.
В зависимости от вида выбранного исследования ЗППП сдаются на анализ кровь или мазок из влагалища и уретры.
Четыре вида диагностики инфекции:
- ПЦР (Полимеразная цепная реакция) - анализ выявляет следы ДНК инфекции. Этот метод является одним из самых точных, результат выдается через сутки.
- ИФА или другие серологические методы - находят антитела к патогену. Данный метод не всегда точен, часто есть случаи ложноположительных результатов.
- Микробиологическое исследование. Биоматериал помещают на питательную среду и в благоприятные для трихомонады условия, где он активно размножается. Результат исследования выдается через пару дней.
- Исследование под микроскопом. Специалистом изучается мазок под микроскопом. Данный метод самый неэффективный, потому что патоген может маскироваться в межклеточном пространстве или в других клетках.
Лечение трихомониаза
При выявлении трихомониаза к лечению следует приступить сразу же, не откладывать на потом. Противопротозойные препараты назначаются врачом индивидуально каждому пациенту. Закончив курс лечения назначенный врачом, через определенное время проводится контрольное обследование, т.к. трихомониаз довольно сложно с первого раза вылечить.
Для острого и хронического заболевания назначаются препараты - Метронидазол или Трихопол. Курс приема препарата врач назначает сам. Схема приема препарата назначается врачом с учетом вашего течения болезни. Зачастую назначают три раза в день по две таблетки с интервалом в восемь часов в течении 1 недели. Для женщин схема отличается: 2 раза в день по одной таблетке через равный промежуток времени, одновременно с приемом таблеток вводятся вагинальные свечи в течении 10 дней.
Метронидазол можно заменить на Орнидазол, Тиберал. Тинидазол др. Орнидазол назначают 2 раза в день утром и вечером после еды в течении 5 дней. Тинидазол назначают однократно 4 таблетки (1 таблетка 2 г).
Для беременных и мам кормящих грудным молоком эти таблетки противопоказаны, им назначают Орнидазол.
Женщинам назначаются крема и свечи для локальной борьбы с патогеном. Назначают такие препараты:
- Вагинальные таблетки Трихопол, Метронидазол или Клион. По одной таблетке во влагалище перед сном 10 дней.
- Вагинальные таблетки Тержинан — оказывает противовоспалительное действие и устраняет сопутствующие инфекции. По одной таблетке во влагалище перед сном в течение 10-20 дней.
- Макмиррор — вагинальные капсулы, имеет в составе нифурател. Назначают во влагалище по одной свече в течение восьми дней.
- Метрогил вагинальный гель. Имеет в составе 10 мг метронидазола на 1 г средства. Вводится 2 г однократно или по 500 мг дважды в день — десять дней.
Во время лечения микрофлора влагалища сильно пострадает, поэтому необходимо ее восстановить. Назначают свечи с полезными бактериями (например, Вагилак).
В период лечения рекомендуется воздержаться от половых контактов, вести здоровый образ жизни, укреплять иммунитет и соблюдать правила личной гигиены.
Для правильного и эффективного лечения следует обратиться к специализированному врачу, не занимайтесь самолечением. Самолечение может привести к серьёзным последствиям на ваш организм.
Профилактика трихомониаза
Ведя активную половую жизнь, не забывайте и о заболеваниях, передающихся через половой акт, многие из них скрытые и не проявляют себя в начальный период. Необходимо раз в год регулярно сдавать все анализы на ИППП, даже если нет никаких симптомов. Выявив инфекцию на ранней стадии - как правило, с ней будет легче бороться. Не нужно забывать и об общем укреплении всего иммунитета: здоровый образ жизни, физические упражнения, правильное питание.
Половой акт с одним постоянным партнером снижает риск заражения, как и использование презерватива. После незащищенного полового акта с новым партнером необходимо через месяц пройти обследование на ЗППП, трихомониаз при его наличии будет диагностирован у специалиста.
Автор статьи - Мельников Сергей Юрьевич, главный врач, дерматовенеролог, уролог, миколог, андролог высшей врачебной категории.
Статья посвящена актуальной проблеме современной медицины урогенитальному трихомониазу. Подробно освещены вопросы диагностики урогенитального трихомониаза с детальной характеристикой основных лабораторных методов исследования. Выделены основные преимущества и недостатки каждого метода. Сделан акцент на необходимость с целью повышения эффективности диагностики урогенитального трихомониаза использовать сочетание различных методов, многократное повторение анализов, взятие материала из разных очагов инвазии, соблюдать правильную техника забора материала и транспортировки его в лабораторию, а также проведения лабораторного обследования на всех этапах инфекционного процесса (первичное обследование, оценка динамики течения воспалительного процесса, определения эффективности лечения).
Для УГТ характерны клинический полиморфизм, многоочаговость поражения, нередко хроническое течение с рецидивами, возможность транзиторного и асимптомного носительства. Малосимптомные, хронические, вялотекущие формы заболевания, а также трихомонадоносительство, которое составляет 10-35% среди женщин и 2-41% среди мужчин, имеют большое значение в эпидемиологическом плане, способствуя распространению возбудителя среди половых партнеров [5]. Вследствие возможного развития осложнений воспалительного характера УГТ представляет серьезную угрозу репродуктивному здоровью человека [6]. Трихомониаз рассматривается фактором риска заражения ИППП, в том числе ВИЧ-инфицирования. Ряд исследователей отмечают, что инфицирование T. Vaginalis, особенно длительно существующая, персистирующая трихомонадная инфекция, может быть фактором риска развития рака шейки матки [7].
В течение последних десятилетий у больных УГТ все чаще стали определяться атипичные, амастиготные (метаболически малоактивные особи паразита, лишенные органоидов движения — блефаропласта, жгутиков и ундулирующей мембраны) формы влагалищных трихомонад, что значительно усложнило диагностику инфекции, так как морфология и подвижность — основные критерии выявления простейших.
Диагностика УГТ основывается на выявлении клинических признаков заболевания и обнаружении T.vaginalis в исследуемом материале.
— указанные клинические симптомы могут быть обусловлены другими инфекционными агентами урогенитального тракта;
— пенистые выделения наблюдаются только у 12% инфицированных женщин;
— атипичное (маскообразное) течение заболевания (патогномоничные клинические симптомы характерные для другого заболевания);
— бессимптомное течение заболевания (регистрируется в 10 — 50% случаев).
Таким образом, поскольку симптомы трихомониаза, как и большинства других ИППП, непатогномоничны и не являются надежными критериями, в обязательном порядке с целью диагностики трихомонадной инфекции необходимо применение лабораторных методов исследования.
В России с целью лабораторной диагностики мочеполового трихомониаза используют следующие методы: микроскопические, культуральные, серологические, молекулярно-биологические [9].
Микроскопические и культуральные методы известны давно и широко применяются на практике в соответствии с действующими приказами МЗ СССР №936 (1985 г.) и №1570 (1986 г.). Согласно приказам диагноз трихомониаза обязательно подтверждается этими методами.
Микроскопия окрашенных препаратов — несколько повышает процент выявления трихомонад по сравнению с нативными препаратами, так как при этом учитываются, помимо подвижных, также неподвижные особи. Кроме того окрашенные препараты можно использовать для оценки воспалительного процесса (на наличие воспалительного процесса косвенно указывают скопление лейкоцитов на клетках плоского эпителия или вокруг них, большое количество слизи в мазках и др.), выявления гонореи, мицелия грибов, микрофлоры: кокков, палочек и т.д. Методика включает в себя поиск известной формы трихомонады с правильно очерченным, эксцентрично расположенным ядром на фоне нежно-ячеистой структуры цитоплазмы. Для выявления жгутиков и ундулирующей мембраны препарат следует изучать методами окраски по Романовскому-Гимзе, Лейшману.
Необходимо отметить, что эффективность микроскопического метода исследования в целом недостаточная. Относительно других методов лабораторной диагностики, являясь определенно экономически наиболее целесообразным, он имеет низкую чувствительность (от 36% до 82%). Интерпретация результата субъективная и во многом зависит от опыта специалиста, качества мазка и соблюдения условий забора материала. Ошибки при проведении микроскопических исследований, прежде всего, обусловлены:
— потерей влагалищными трихомонадами характерной подвижности после того, как они извлечены из среды человеческого организма;
— принятием эпителиальных клеток, макрофагов и других клеточных элементов за трихомонады;
— существованием различных форм трихомонад (округлые, безжгутиковые (амастиготные) формы, со сниженной метаболической активностью — разночтения при оценке результатов);
— низкотитражными препаратами или препаратами, содержащими огромное количество клеток эпителия, лейкоцитов и различного деструктивного материала из очага поражения;
— нередкой потерей типичных морфологических признаков во время фиксации и окрашивания, что создает трудности для этиологической идентификации.
Люминесцентная микроскопия — облегчает обнаружение трихомонад, которые в УФ-лучах, при обработке высушенного мазка люминофором (акридиновым оранжевым 1-40000 в буферном растворе), дают характерное свечение (зеленоватое ядро, кирпично-красная цитоплазма). В настоящее время метод применяется редко, может быть полезным для выявления неподвижных, атипичных форм возбудителя, но его результаты должны оцениваться по совокупности с иными методами.
Ни один из существующих на сегодняшний день методов не обеспечивает выявления трихомонад во всех случаях заболевания, но культуральные исследования значительно повышают эффективность диагностики. Существенным недостатком культуральной диагностики трихомониаза является только ее длительность: регламентированная процедура предусматривает культивирование до 17 дней с изучением культуры для идентификации простейших на 3-5 день, при отрицательных результатах на 7-9, 11-17 дни после посева (Приказ МЗ СССР №936).
Прямой иммуноферментный анализ для выявления антигена в соскобах и в моче представляет значительный интерес, так как проводимые исследования показывают достаточно высокий процент положительных результатов ИФА на антиген (при локализациях трихомонад в уретре, влагалище, цервикальном канале) по сравнению с другими методами диагностики. К тому же результаты определения возбудителя трихомониаза данным методом достигается в течение одного часа, что позволяет специалисту проводить быстрый и достаточно точный диагностический поиск. Однако для обоснования диагностики мочеполового трихомониаза только с помощью этого метода необходим тщательный сопоставительный анализ с применяемыми регламентированными методами [10].
ДНК-гибридизация — одна из методик, довольно широко применяемой за рубежом с целью идентификации T.vaginalis и других ИППП. Однако в силу высокой стоимости и неоднозначной информированности специалистов ДНК-гибридизацию при диагностике мочеполового трихомониаза в России не применяют.
Используемые на практике лабораторные методы обладают различной диагностической ценностью. На сегодняшний день, к сожалению, ни один из имеющихся диагностических тестов не является в 100% случаев совершенным. Необходимо помнить, что главной задачей современной диагностики любой ИППП, и в частности урогенитального трихомониаза, с целью раннего и достоверного диагноза, является индивидуальный подход к конкретному пациенту с определением роли и места каждого метода и их комплексного применения при выявлении возбудителя. У мужчин трихомонады обнаружить значительно труднее, чем у женщин, что связано, прежде всего с тем, что T.vaginalis в отделяемом уретры часто находятся в малоподвижной форме, имеются в небольшом количестве. Поэтому для более достоверных данных обследования у мужчин нельзя ограничиваться анализом только уретрального отделяемого, надо исследовать также осадок свежевыпущенной мочи, секрет предстательной железы, сперму; необходимо проведение множественных лабораторных исследований с использованием различных методов и их комбинаций. Однако, как уже указывалось выше, единственным достоверным доказательством трихомонадной инфекции служат результаты микроскопического исследования нативных или окрашенных препаратов, или культурального исследования. У девочек (до наступления менархе) проводится микроскопическое и культуральное исследование, но диагноз урогенитального трихомониаза устанавливается только на основании результатов культурального исследования.
Необходимо отметить, что лабораторные обследования, как наиболее объективные, с помощью которых устанавливается достоверный диагноз и назначается адекватная терапия, надо проводить на всех этапах инфекционного процесса (первичное обследование, оценка динамики течения воспалительного процесса, определения эффективности лечения).
Особое внимание необходимо уделить также важному этапу обследования — топической диагностики, которая осуществляется с помощью не только тщательного осмотра, но и с применением инструментальных методов (кольпоскопии, трансвагинального УЗИ у женщин, трансректального УЗИ у мужчин).
В заключении хотелось бы еще раз отметить, что только полноценное обследованию больных с расширением спектра диагностических и параклинических технологий позволит повысить качество диагностической помощи и разработать в дальнейшем оптимальные терапевтические алгоритмы.
Е.И. Юнусова
ГОУ ДПО КГМА, Кафедра дерматовенерологии
Из числа инфекций, передающихся преимущественно половым путем, ведущее место занимает мочеполовой трихомониаз. По данным Ивановой М.А., Виноградовой С.А. с соавторами за период с 1997 по 2008 гг. наибольшую долю в структуре заболеваемости ИППП занимал трихомониаз. Пик заболеваемости трихомониазом был отмечен в1995 г. (344,3 на 100 тыс. населения). С2000 г. вновь началось снижение показателей с 319,7 (в2000 г.) до 167,4 на 100 000 населения в2008 г.
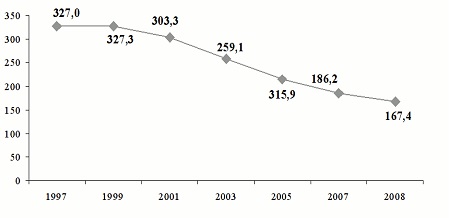
Рис. 3. Динамика заболеваемости урогенитальным трихомониазом в Российской Федерации за 1997-2008 гг. (на 100 000 соотв. населения)
Превышение среднероссийского показателя сегодня отмечается в Сибирском (293,7 на 100 000 населения) и Уральском (181,4 на 100 000 населения) федеральных округах.
Распространенность трихомониаза велика и до конца не учтена. Еще в1962 г. И.И. Ировец сообщал, что трихомониазом поражено до 10% населения Земли.
По суммарным данным ВОЗ, в мире ежегодно заболевают 180-200 млн человек. Среди проституток, а также женщин с белями процент больных МТ достигает 70-80%; при скрининговом обследовании различных контингентов выявлялось до 5—30% женщин, больных трихомониазом, и до 6-15% мужчин — носителей трихомонад.
Значимость трихомонадной инфекции обусловлена не только ее широкой распространенностью, но и способностью вызывать ряд тяжелых осложнений.
- бесплодие;
- воспалительные заболевания органов малого таза у женщин;
- простатиты, эпидидимиты, стриктуры уретры у мужчин;
- преждевременный разрыв околоплодных оболочек;
- рождение детей с пониженной массой тела;
- риск возникновения рака шейки матки и передачи ВИЧ- инфекции.
- сексуальные расстройства.
Необходимо также учитывать тот факт, что трихомонады могут фагоцитировать и резервировать различные патогенные и условно-патогенные микроорганизмы, способствуя распространению других ИППП).
Клиническая картина мочеполового трихомониаза, по мнению ряда авторов, претерпевает патоморфоз, характеризуясь, обилием стертых и малосимптомных форм.
В ходе практической работы и при обзоре литературных данных нами отмечены возможные основные причины неудачного лечения трихомониаза и увеличение количества рецидивов заболевания:
- возникновение резистентных к антипротозойным препаратам штаммов T. vaginalis, несомненно связанно с чрезмерно широким, нередко необоснованным применением препарата в общей медицинской практике;
- снижение активности метронидазола за счет захвата активных нитрорадикалов микроорганизмами, входящими в состав микробиоциноза урогенитального тракта;
- низкая концентрации протистоцидных средств, попадающих в очаги хронического воспаления, в связи с нарушением васкуляризации и развитием рубцовых изменений;
- патология желудочно-кишечного тракта,
- низкая эффекторная функция иммунной системы;
- недостаточно высокая комплаентность пациентов.
- у пациентов с хроническим урогенитальным трихомониазом развивается дисбиоз уретры, проявляющийся изменением видового и количественного состава условно-патогенной микрофлоры. После успешной эрадикации трихомонад воспалительный процесс может сохраняться, поддерживаясь сопутствующей микрофлорой и создавая у врача ложное представление о неэффективности лечения.
Вот уже 50 лет метронидазол используется в лечении трихомониаза и анаэробных инфекций. По литературным данным, неэффективность лечения трихомониаза метронидазолом составляет до 44%.
Некоторые авторы приводят более впечатляющие результаты; так, по данным дерматовенерологической клиники Новосибирского мединститута, в 1995-1996 гг. рецидивы после полноценного лечения нитроимидазолами достигали 47%.
Описывается также перекрестная устойчивость к тинидазолу и орнидазолу, что свидетельствует о формировании устойчивости ко всей группе 5-нитроимидазолов. В то же время за неимением альтернативных схем лечения предпринимаются попытки лечить трихомониаз, вызванный устойчивыми к метронидазолу штаммами, увеличивая дозировки применяемых схем метронидазола, однако такие попытки редко оказываются успешными.
Известно, что устойчивость – это результат мутации и формирования новых резистентных штаммов. Все чаще появляются публикации, связывающие устойчивость T. vaginalis с ее инфицированием РНК-вирусами. Инфицированные изоляты близки друг к другу при оценке молекулярного строения. Эти изоляты чаще всех остальных оказываются резистентными к группе препаратов 5-нитроимидазолов.
Наиболее сложным вопросом терапии современного трихомониаза является выбор эффективного этиотропного средства. Несмотря на многочисленные публикации результатов изучения эффективности противотрихомонадной терапии, выбор конкретных препаратов на отечественном рынке остается весьма ограниченным.
Таким образом, несмотря на рекомендации, приведенные в отдельных публикациях, отсутствие доказательных данных об эффективности и безопасности препаратов, не принадлежащих к группе 5-НИ, в терапии трихомонадной инфекции, в т. ч. ее рефрактерных форм, не позволяет рекомендовать их использование у пациентов с данной патологией, за исключением случаев, когда другие терапевтические альтернативы исчерпаны.
Обобщение собственного опыта, отечественных и зарубежных дерматовенерологов показывает, что для более успешного лечения трихомониаза необходимо соблюдать следующие положения:
- лечить следует одновременно всех половых партнеров, даже при отсутствии клинических и лабораторных признаков заболевания;
- употребление алкоголя и половая жизнь в период лечения исключаются;
- схема лечения определяются с учетом сопутствующих соматических заболеваний, возраста и веса больного;
- тактика лечения зависит от формы течения заболевания (острый или хронический процесс), локализации воспалительного процесса и наличия смешанной инфекции, а также данных клинико-лабораторного обследования больных..
В Европейском руководстве по заболеваниям, передаваемым половым путем, отмечено, что при персистирующих и рецидивирующих симптомах, связанных с урогенитальным трихомониазом, часто у пациенток, у которых первый курс не дает эффекта, эффективным бывает второй курс стандартного лечения метронидазолом. Перед повторным курсом метронидазола необходимо провести эмпирическое лечение эритромицином или амоксициллином для снижения уровня b-гемолитических стрептококков, поскольку некоторые микроорганизмы, присутствующие во влагалище, могут снижать эффективность метронидазола, захватывая активную нитрогруппу. Это и есть так называемая относительная резистентность к терапии, когда излечение наступает после повторного назначения того же метронидазола после устранения, с помощью антибиотиков, кокковой флоры, являющейся истинной причиной неэффективности первого курса терапии.
Если повторно проведенное лечение вновь оказывается неэффективным, то согласно Европейскому руководству по заболеваниям, передаваемым половым путем, эффективного лечения не существует.необходимости в местном лечении, так как достаточно общего лечения для ликвидации воспалительных явлений и эрадикации возбудителя
Что касается иммунокоррекции при трихомониазе, то следует отметить, что недостаточно изучен иммунопатогенез, роль клеточных, цитокиновых факторов иммунитета и интерферонового статуса.
А в тоже время назначаемые довольно часто иммунотропные и иммуномодулирующие препараты из разных фармокологических групп имеют как ни странно одинаковые показания в терапии хронических форм трихомониаза. Анализ практических и литературных данных позволил нам выделить следующие основные принципы применения иммуномодуляторов:
Перед назначением ИМ целесообразно выявить у больного клинические и лабораторные признаки нарушений иммунитета;
- Установить причину формирования иммунодефицита и степень его влияния на иммунную систему.
- Препараты не применяются самостоятельно, а лишь дополняют традиционную терапию.
- Перед назначением ИМ обязательна оценка характера иммунологических нарушений у больного.
- Принимать во внимание зависимость изменений иммунологических показателей от возраста, биологических ритмов больного и других причин.
- Учитывать иммунотропные эффекты традиционных лекарственных средств.
- Выраженность эффекта коррекции в остром периоде выше, чем в стадии ремиссии.
- Продолжительность устранения иммунологических нарушений составляет от 30 дней до 6-9 месяцев и зависит от свойств препарата, маркерного показателя и характера заболевания.
- При многократном введении ИМ спектр их действия сохраняется, а выраженность эффекта возрастает.
- Препараты полностью реализуют свои эффекты только при использовании в оптимальных дозах.
Таким образом, в решении задач излеченности и уменьшения количества рецидивов трихомониаза, мы видим в своевременном выявлении и профилактике вышеназванных причин неудачного лечения и в необходимости применения комплексной терапии, включая оптимальное этиотропное, патогенетическое, физиотерапевтическое, адекватное иммунотропное и местное лечение.
Трихомониаз — это достаточно распространенное венерическое заболевание, которое может передаваться во время полового акта. Вызывает недуг влагалищная трихомонада. Когда одноклеточные проникают в организм, они вызывают ряд неприятных симптомов как у мужчин, так и у женщин. Лечение должно начаться как можно быстрее, чтобы болезнь не распространилась, а также для избегания осложнений.
Особенности возбудителя
Когда микроорганизмы попадают на слизистую, они сразу поражают урогенитальный тракт. Сначала трихомонады попадают в покровные клетки, а затем уже паразитируют на них. Если условия среды их обитания изменятся, например, повысится уровень кислотности, то они переходят в амебную форму, а затем замирают, не проявляя себя симптомами.
Так как микроорганизмы трансформируются, провести диагностику болезни становится достаточно сложно. Пациент не может вовремя получить требуемое лечение, что приводит к тому, что заболевание переходит в хроническую стадию. Обычно распространять заболевание начинают мужчины, так как они являются носителями патогенных микроорганизмов. При этом у мужчин клинические признаки практически не проявляются.
Еще одной неприятной особенностью трихомонад является их способность подстраиваться к медикаментозным препаратам, а также к антибиотикам. Зачастую люди не обращают внимание на незначительные признаки, поэтому отказываются от терапии или же занимаются самолечением. В итоге недуг перетекает в хроническую форму, а затем обостряется при сильном стрессе или снижении иммунитета. К обострению может привести алкоголь или курение.
Важно! С приходом менструации трихомонады начинают более активное размножение, также как и в период вынашивания ребенка, поскольку кислотность влагалища снижается.
Эти одноклеточные очень чувствительны к повышению температуры - при температуре +55 градусов трихомонады погибают за тридцать секунд. При температуре +43 градуса они могут жить не больше суток. Кроме того, такие одноклеточные не переносят высушивание и воздействие ультрафиолета. По этой причине рекомендуется постирать вещи больного, а затем тщательно просушить их на солнце. Зато низкие температуры переносятся микробами отлично, они могут сохранять жизнеспособность в течение пяти суток.
Формы трихомониаза
Можно выделить несколько форм, в которых выражается эта болезнь у мужчин и женщин:
- свежая, которая длится не более двух месяцев;
- хроническая, характеризующаяся течением более двух месяцев, а также небольшим перечнем симптомов;
- носительство - выявляется только при лабораторном исследовании, но признаки заражения полностью отсутствуют.
Способы передачи
Инфекционное заболевание обычно возникает после полового контакта с зараженным человеком. При этом если у партнера нет признаков болезни, но он является носителем, он также представляет опасность. Заражение может произойти только при соприкосновении слизистых, так как во внешней среде микробы живут плохо. Существует лишь несколько случаев, когда инфекция передавалась контактно-бытовым путем, например, при использовании общего полотенца.
Заражение может произойти в том случае, если партнеры не используют барьерные средства контрацепции, то есть презервативы. Сегодня многие молодые люди заражаются трихомонозом, так как микроорганизмы легко видоизменяются, а также могут выработать устойчивость к антибиотикам. Кроме того, болезнь протекает долгое время без выраженных симптомов, поэтому лечение затрудняется.
Обратите внимание! Данное заболевание встречается чаще у женщин, чем у мужчин.
Симптоматика
Стоит отметить, что поражение организма выявляется через два месяца после инфицирования, и обычно симптомы связаны со снижением иммунитета.
Симптомы поражения организма у женщин
Существует ряд достаточно выраженных признаков, которые возникают у женщин в период заболевания. Чаще всего симптоматика проявляется спустя три дня после инфицирования, так как действие микроба негативно сказывается на влагалище и мочеполовых органах. К симптомам можно отнести:
- выделения из влагалища становятся обильнее, при этом у них возникает неприятный запах, они могут иметь зеленый или желтый цвет;
- во время полового контакта женщина ощущает болезненность и дискомфорт;
- возникают частые позывы к мочеиспусканию;
- во время опорожнения мочевого пузыря, ощущается боль и жжение;
- в области вульвы возникает отечность, также может появиться зуд;
- внизу живота возникает жжение;
- некоторые пациентки жалуются на приступы болей внизу живота;
- в области промежности на коже возникают мелкие ссадины и язвочки;
- возможно развитие дерматита;
- во время осмотра гинеколог может заметить отечность влагалища;
- также наблюдаются небольшие кровоизлияния;
- внутренняя слизистая покрыта слоем пены.
Когда наступает период менструации все признаки трихомонады начинают усиливаться, что должно стать тревожным симптомом для пациенток. Если не начать лечение в это время, то в итоге болезнь перейдет в хроническую форму - это обычно происходит через 8 недель после инфицирования. Как только инфекция перейдет в хроническую стадию она практически не проявляет себя никакими признаками.
Симптомы у мужчин
Первые признаки инфицирования у мужчин проявляются спустя несколько дней, но иногда симптоматика начинает развиваться через несколько недель. Обычно микробы поражают мочеиспускательный канал, в редких случаях происходит инфицирование простаты. Исследования показали, что после полового акта почти у 70% мужчин можно выявить этих одноклеточных в мочеиспускательном канале, то есть в уретре. Но уже к пятому дню обнаружить эти микроорганизмы в уретре можно только у 30% из 70% зараженных ранее. Это говорит о том, что мочеиспускательный канал не является благоприятным местом для проживания трихомонад.
Чаще всего клинические симптомы практически не проявляются, так как болезнь протекает в скрытой форме. Если же инфекция обострится, то симптоматика будет схожа с той, которая наблюдается у женщин. Если отсутствует лечение, то постепенно микроорганизмы проникают глубже, затрагивая простату, что в итоге приводит к воспалению. Сначала мужчина сталкивается с признаками уретрита, а уже после возникают дополнительные симптомы:
- выделение мочи затрудняется (по капле);
- постоянно присутствует ощущение, что мочевой пузырь опорожнен не полностью.
Постепенно данные признаки полностью стихают, а выделения становятся слизистыми. Уже после этого недуг переходит в хроническую стадию.
Медикаментозная терапия
Когда причина симптомов будет установлена, доктор может прописать пациенту лечение, которое включает препараты, уничтожающие эти микроорганизмы. К наиболее популярным и сильным средствам относится Метронидазол, именно его назначают больным. Чтобы лечить инфекцию, доктор назначает прием 1 таблетки два раза в день, важно запивать лекарство большим количеством воды. Курс лечения составляет 10 суток, после чего снова сдаются анализы.
Метронидазол проникает в организм, а затем начинает активно воздействовать на трихомонады, уничтожая ДНК одноклеточных. Так как все биологические процессы будут прекращены микроб быстро погибает. Но стоит отметить, что лекарство имеет ряд побочных эффектов и противопоказаний. Например, не рекомендуется использовать препарат при вынашивании ребенка или при повышенной чувствительности организма к компонентам.
Также существуют другие фармацевтические медикаменты, которые могут быть назначены для лечения трихомониаза.
- Клион Д. Это комбинированный препарат, в его составе содержится Метронидазол и Миконазол. Клион Д часто назначается пациентам, которые столкнулись с заболеваниями мочеполовой системы. Средство может быть назначено женщине в виде вагинальных свечей. Используется медикамент в течение 10 суток, суппозитории вводятся во влагалище в вечернее время перед сном.
- Тинидазол. Это средство относится к той же группе, что и Метронидазол, действие основных компонентов лекарств очень схоже. Это средство может быть использовано не только для устранения трихомонад, но и чтобы избавиться от гонококков. Применять медикамент не следует при повышенной чувствительности к компонентам, а также при заболеваниях, которые связаны с органами кроветворения. Запрещен Тинидазол при кормлении грудью и вынашивании младенца.
В процессе лечения доктор должен постоянно отслеживать состояние пациента, чтобы видеть результат от терапии. Отслеживание процесса лечения производится такими способами:
- женщины должны сдавать вагинальный мазок после окончания менструации спустя 1-3 дня, на основе результата исследования мазка будет очевидна эффективность лечения;
- после того, как терапия будет завершена, в течение трех месяцев пациенту назначают взятие вагинального и уретрального мазка, чтобы выявить наличие трихомонады.
Особенности заболевания в период беременности
Так как в период беременности кислотность влагалища снижена, а также значительно ослаблен иммунитет, трихомонады проявляют себя яркими признаками, или же возникает обострение хронического недуга. При этом очагов поражения может быть сразу несколько. Поражаются:
- слизистая оболочка прямой кишки;
- уретра и мочевой пузырь;
- влагалище.
Когда женщина беременеет организм начинает создавать такие условия, которые помогут защитить плод от любого негативного внешнего влияния. Поэтому иммунная система при проникновении любого микроорганизма начинает работать значительно активнее. Дополнительные защитные механизмы присутствуют с момента зачатия и до появления малыша на свет.
Возможность заражения зависит от того, на каком сроке находится будущая мамочка. С первого триместра организм меняется, слизь в области шейки матки становится более густой и вязкой, чтобы препятствовать проникновению бактерий и вирусов.
Важно! Лучше выявить заболевание на ранней стадии, а затем провести полноценное лечение, чем столкнуться с неприятными симптомами и последствиями трихомониаза. При остром течении микроорганизмы могут вызвать патологии у плода, выкидыш или ранние роды.
Меры профилактики
Основной причиной заражения считается половой акт, который проходил без использования презерватива, по этой причине так важно не отказываться от традиционных методов предохранения. Гинекологи и венерологи дают полезные советы, как избежать заражения, и стоит к ним прислушаться:
- следует воздержаться от беспорядочных половых связей;
- лучше отказаться от контакта с незнакомым партнером, в котором нет уверенности;
- во время полового акта рекомендуется использовать презерватив;
- после акта применяются бактерицидные растворы, чтобы провести обеззараживание половых органов при случайном контакте;
- проводить экспресс-диагностику не меньше, чем раз в шесть месяцев.
Если соблюдать эти простые правила можно значительно снизить риск заболевания данной инфекцией. Венерологи настоятельно рекомендуют не отказываться от обследований два раза в год. Беременные женщины же обязаны сдать анализы на выявление скрытых инфекций, чтобы вовремя вылечить недуг.
Проще предотвратить инфекцию, чем лечить ее. Как говорят специалисты, при первых же признаках недуга следует обратиться к доктору и пройти обследование. Это поможет вовремя выявить инфицирование и начать лечение. Если терапию не начать вовремя, то трихомониаз перейдет в хроническую форму, в итоге болезнь будет постоянно обостряться. Для предотвращения заражения следует использовать барьерные методы контрацепции, а также строго соблюдать правила гигиены.
Читайте также:

