Как сделать перелом лучевой кости
Добавил пользователь Skiper Обновлено: 05.10.2024
а) Показания для операции остеосинтеза пластиной при дистальном переломе лучевой кости:
- Плановые: переломы при сгибании, переломы тыльного или ладонного суставного края.
- Противопоказания: открытые переломы с повреждением мягких тканей.
- Альтернативные процедуры: внешняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: исключите повреждение сосудов и нервов (особенно срединного нерва!).
в) Специфические риски, информированное согласие пациента:
- Инфекция
- Повреждение сосудов и нервов
- Возможен забор и использование губчатой кости
- Нарушение репозиции (менее 10% случаев)
- Сниженная амплитуда движений
- Удаление фиксатора
г) Обезболивание. Блокада плечевого сплетения, общее обезболивание.
д) Положение пациента. Лежа на спине, подлокотник, турникет, электронно-оптический усилитель изображения.
е) Оперативный доступ. Ладонный разрез, в локтевую сторону от сухожилия лучевого сгибателя запястья.
ж) Этапы операции:
- Место перелома
- Разрез кожи
- Доступ
- Пересечение квадратного пронатора
- Идентификация места перелома
- Контурирование Т-образной пластины
- Восстановление мышцы
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Предупреждение: избегайте интенсивных и повторных репозиционных действий: рефлекторная симпатическая дистрофия (синдром Зудека).
- Отведите лучевую артерию и сопровождающие ее вены радиально, оставляя срединный нерв и сухожилия сгибателя на локтевой стороне.
- Полностью отделите квадратный пронатор от места его прикрепления на лучевой кости.
- Если срединный нерв сдавлен, возможно пересечение поперечной запястной связки.
и) Меры при специфических осложнениях. Заполните дефекты в области раздробления метафиза губчатой костью.
к) Послеоперационный уход после операции при дистальном переломе лучевой кости:
- Медицинский уход: удалите активный дренаж на 2-й день; удалите пластину через 6-9 месяцев.
- Физиотерапия: ранние упражнения на амплитуду движений, если фиксация перелома устойчива.
- Период нетрудоспособности: 2-8 недель, в зависимости от рода деятельности и стороны повреждения.
л) Этапы и техника операции остеосинтеза пластиной при дистальном переломе лучевой кости:
1. Место перелома
2. Разрез кожи
3. Доступ
4. Пересечение квадратного пронатора
5. Идентификация места перелома
6. Контурирование Т-образной пластины
7. Восстановление мышцы
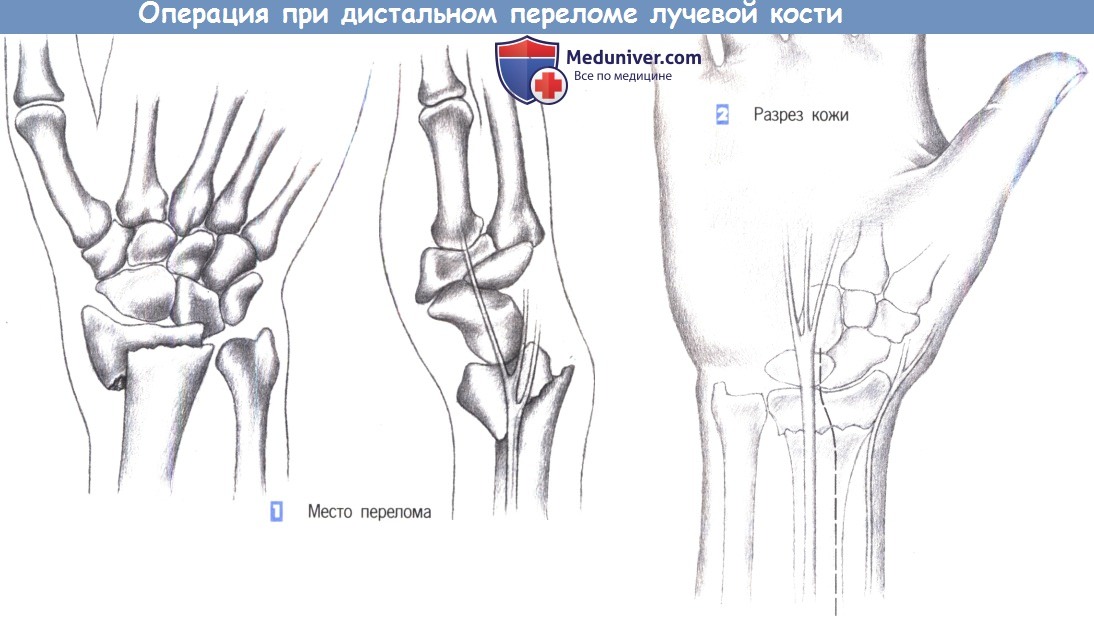
1. Место перелома. Показаниями к операции являются нестабильные переломы лучевой кости, возникающие обычно при избыточным сгибании. Близкое расположение поверхностной ветви лучевого нерва нередко приводит к нарушению чувствительности. Ладонный краевой перелом не поддается консервативному лечению. Эта ситуация - основное показание для фиксации перелома лучевой кости пластиной.
2. Разрез кожи. Разрез кожи для ладонного доступа должен быть ориентирован на ход срединного нерва, который находится в непосредственной близости от длинной ладонной мышцы, являющейся лучшей структурой для ориентации. Нерв проходит между длинной ладонной мышцей и лучевым сгибателем запястья. Разрез кожи немного отклоняется в лучевую сторону от пальпируемого сухожилия длинной ладонной мышцы и продолжается через более глубокие слои. Здесь необходимо избежать повреждения поверхностной ветви лучевого нерва.
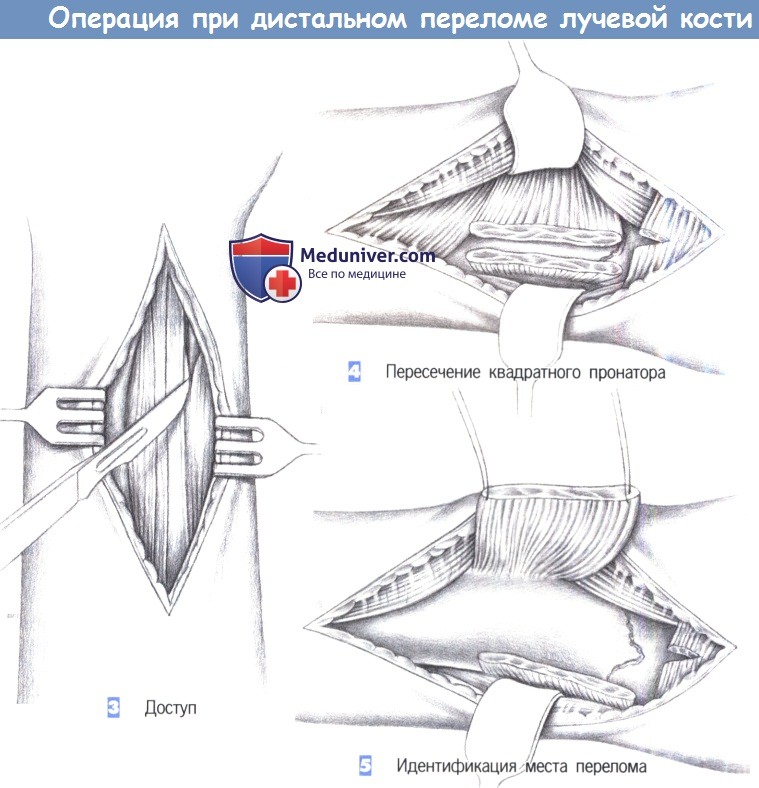
3. Доступ. Как только обнажается межмышечный промежуток, рекомендуется разработать слой между легко пальпируемым сухожилием лучевого сгибателя запястья с одной стороны и сухожилием длинной ладонной мышцы вместе со срединным нервом -другой. В зависимости от протяженности перелома разработка слоя может быть расширена до сухожильного растяжения сгибателя, чтобы полностью обнажить шиловидный отросток лучевой кости.
4. Пересечение квадратного пронатора. После обнаружения квадратный пронатор пересекается по лучевой кости. Срединный нерв и сгибатели пальцев отводятся тупым крючком в локтевую сторону, в то время как лучевая артерия и лучевой сгибатель запястья отводятся в лучевом направлении.
5. Идентификация места перелома. После полного отведения мышцы квадратного пронатора в глубине обнаруживается место перелома. С этой целью сухожильное растяжение сгибателя отделяется настолько дистально, насколько это возможно.
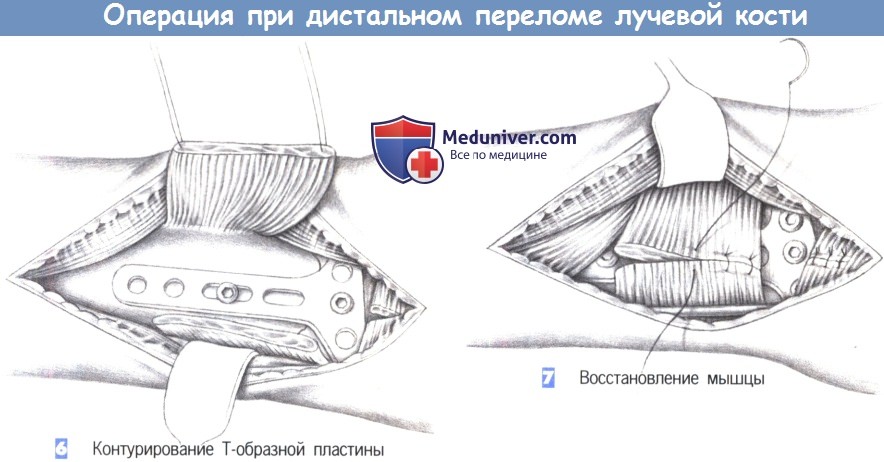
7. Восстановление мышцы. После рентгенологического подтверждения положения пластины в двух плоскостях, квадратный пронатор восстанавливается отдельными швами (3-0 PGA). Затем устанавливается активный дренаж, и сухожилия возвращаются в их первоначальное положение. Это сопровождается восстановлением сухожильного растяжения сгибателя отдельными швами. Операция заканчивается подкожными и кожными швами, и наложением дорсальной шиной ниже локтя.
Видео урок нормальной анатомии лучевой кости
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021


Лучевая кость – одна из наиболее подверженных переломам костей в человеческом теле. Порядка 20-35% всех переломов конечностей приходится именно на эту часть. Перелом лучевой кости в нижней трети – актуальная проблема современной травматологии, которая требует особого профессионализма специалистов, занимающихся проблемами такого типа, и, что очень важно, особого подхода. В преобладающем большинстве случаев, перелом лучевой кости без смещения и со смещением появляется вследствие прямого падения на вытянутую руку.
Не только резкая боль является симптомом, указывающим на наличие перелома, но и появление штыкообразной деформации, а также изменение положения кисти. При этом нельзя не учитывать, что лучевая кость руки имеет такую анатомию, что при появлении сложных травм возможны нарушения нервов и сосудов запястья, которые могут быть придавлены отломками, что выражается онемениями в пальцах и общим снижением температуры кисти.
Чтобы понять, какой характер имеет травма, а значит, определить, сколько будет заживать перелом лучевой кости в данном конкретном случае, и выбрать наиболее эффективный способ лечения, применяется рентгенография, компьютерная томография, а также УЗИ. В связи с тем, что лучевая кость присоединяется к кисти, крайне важно осуществить ее полноценное восстановление, иначе невозможно вернуть полный объем подвижности в суставе, а значит, возможно возникновение и других проблем. Еще относительно недавно подобные травмы лечились только консервативным путем с помощью гипсовой фиксации, но в таком случае отломки имеют свойство смещаться, кость срастается неправильно, что отрицательно отражается на функциональности руки: после перелома лучевой кости рука кривая, заметна слабая подвижность (контрактура) сустава, не исчезают болевые ощущения и прочий дискомфорт. Также нередко у больного не сгибаются пальцы руки после перелома лучевой кости.
Но сколько заживает перелом лучевой кости? При переломе лучевой кости реабилитация и ее продолжительность напрямую зависит от рода деятельности больного. Например, больничный лист обычного офисного работника может составлять, в среднем, 6 недель, а для людей, чья профессия связана с физическими нагрузками – еще дольше.
Перелом лучевой кости руки со смещением: лечение и срок срастания

- Закрытые. При таком типе перелома все фрагменты, подвергшиеся смещению, остаются под кожей. Это одно из самых благоприятных развитий событий для больного, ведь такие травмы хорошо заживают и практически не имеют осложнений.
- Открытые. При таком виде перелома фрагменты лучевой кости поражают кожный покров и выходят за пределы руки. Если сравнивать закрытый и открытый перелом лучевой кости в нижней трети, то второй вариант не стерилен, так как происходит взаимодействие с внешней средой, где могут находиться вредоносные микроорганизмы. Такой травме может сопутствовать формирование инфекционных осложнений.
- Внутрисуставные. Таким видам перелома лучевой кости со смещением сопутствует полное или частичное перемещение линии разлома внутрь сустава. Из-за попадания крови в линию перелома формируется гемартроз. Поэтому высока вероятность появления нарушений в работе поврежденного сустава, а также это отрицательно отражается на том, сколько будет срастаться перелом лучевой кости со смещением.
Перелом лучевой кости без смещения
- +38 066 413 5155
- +38 050 323 1390
Лечение при переломе лучевой кости руки
Вне зависимости от того, необходимо пациенту лечение перелома лучевой кости со смещением или без, подбор методов решения задач такого плана должен осуществлять высококвалифицированный специалист. Также возможно подключение к процессу и других врачей, если обнаружены те или иные повреждения и заболевания, выходящие за рамки деятельности хирурга. Важно понимать, что при подобных травмах категорически запрещено медлить, так как может сформироваться хроническая болезненность, суставные деформации, ограниченная подвижность и другие осложнения после перелома лучевой кости. Если же перелом был давно и сросся неправильно, то, как правило, требуется операция на лучевую кривую кость.
План действия и выбор иммобилизации при переломе лучевой кости зависят от сложности и типа поражения. Специалисты центра хирургии кисти при Харьковской городской клинической больнице №31 всегда принимают решения по назначению лечения исключительно исходя из индивидуальных характеристик каждого отдельного случая. Подбираются самые эффективные методики, позволяющие в предельно короткие сроки восстановить утерянные функции и нормализовать самочувствие пациента, чья лучевая кость была травмирована. Кроме того, для людей, переживших перелом лучевой кости со смещением (или без), подбирается специальная реабилитация, а также предоставляются подробные советы, как спать при переломе лучевой кости, как должна проводиться разработка руки после перелома лучевой кости в типичном месте и т.д. и т.п.
Лечение при переломе лучевой кости руки может проводиться либо консервативным путем, либо оперативным. И если с первым вариантом все и так понятно, то на втором мы остановимся несколько более подробно.
Лечение лучевой кости пластиной

Если консервативное лечение не дало ожидаемых результатов или не имеет смысла из-за сложности повреждения, то специалистами применяются хирургические методики оздоровления перелома. Одним из самых распространенных является репозиция или остеосинтез, который может осуществляться как открытым способом, так и закрытым. Закрытый вариант применяется тогда, когда возможно совмещение отломков без проникновения через мягкие ткани. Однако если такой подход не способен решить имеющуюся проблему, то врачи прибегают к открытой репозиции с использованием особых пластин или винтов.
Лечение лучевой кости пластиной проводится через сделанный хирургом небольшой разрез тканей, чтобы иметь полный доступ к пораженной кости. Когда же смещение устранено, то все составные части фиксируются в соответствии с их анатомическим положением. Для проведения столь серьезных хирургических мероприятий применяют специальные титановые пластины, которые имеют высокую биологическую совместимость с тканями и позволяют в предельно короткие сроки приступить к разработке руки после перелома лучевой кости в типичном месте для предупреждения появления контрактуры. Элементы, используемые для фиксации, позволяют надежно скреплять отломки в необходимой позиции, что положительно отражается на переломе лучевой кости руки со смещением или без, лечении и сроке срастания.
Почему пластина для лучевой кости – это лучший метод лечения?

Как известно, перелом лучевой кости со смещением может иметь серьезные последствия, если своевременно не оказать грамотную помощь. И операция – единственный вариант избежать осложнения после перелома лучевой кости. Поэтому когда человек колеблется, не зная, что ему выбрать, гипс или пластину, то важно понимать, что грамотно проведенный остеосинтез с применением пластины для лучевой кости способен очень быстро привести к выздоровлению пациента. И произойдет это быстрее, чем если будет использоваться гипсовая иммобилизация при аналогичном переломе лучевой кости!
Если операция проведена качественно, аккуратно и с соблюдением всех технологических процедур, а также правильно реализовано параллельное лечение, то срок срастания перелома лучевой кости руки со смещением значительно снизится! Уже через неделю-полторы человек сможет не только перестать носить элемент иммобилизации, но и мыться, а также применять руку! Для сравнения, гипсовая иммобилизация при переломе лучевой кости длится месяц-полтора!
Осложнения после перелома лучевой кости: как этого избежать?
Когда лечение проведено без применения специальной пластины для лучевой кости, то высоки шансы, что через время после вправления человеку будет необходима повторная репозиция лучевой кости, так как кости, нередко, вновь смещаются и срастаются с этим дефектом. Это очень важно учитывать перед тем, как интересоваться про цены за операцию на лучевой кости и гипсовую иммобилизацию.
Отделение хирургии кисти при Харьковской городской клинической больнице №31
Позвонив к нам по телефону, указанному на сайте, на котором Вы в данный момент находитесь, или придя к нам лично на проспект Любови Малой, 4 в городе Харькове, Вы сможете получить ответы на все интересующие Вас вопросы. Мы проводим широчайший спектр лечения кистей рук, в том числи и устраняем переломы нижнего конца лучевой кости. Мы Вам поможем вновь ощущать всю полноту функциональных возможностей Ваших рук!
Переломы дистального метафиза лучевой кости являются одной из наиболее распространённых травм в практике травматолога ортопеда. И как это часто бывает с часто встречающейся травмой, многие аспекты, как самого повреждения, так и методов лечения, остаются скрыты не только от пациентов, но и от практикующих врачей. По этой причине хочется отдельно рассмотреть эту проблему и разобрать её на реальных клинических примерах из нашей практики.
Этиология переломов луча в типичном месте.
В большинстве случаев это падение с опорой на выпрямленную руку, в случае молодых пациентов чаще встречается высокоэнергетическая травма, падение во время занятий спортом, с велосипедов или других катящихся девайсов, дорожно-транспортные происшествия. В случае пациентов старше 50 лет, особенно женщин, переломы дистального отдела луча чаще носят низкоэнергетический характер и происходят на фоне остеопороза. Низко-энергетические переломы дистального метаэпифиза лучевой кости являются показанием к проведению денситометрии и последующей консультации эндокринолога и значимо увеличивают риск последующих остеопоротических переломов.
Сопутствующие повреждения.
50% этих переломов являются внутрисуставными, могут сопровождаться повреждением дистального радиоульнарного сочленения, в 40 % случаев встречается повреждение триангулярного хряща, в 30% повреждение ладьевидно-полулунной связки, в 15% случаев полулунно-трёхгранной связки.
Классификация переломов луча в типичном месте.
Классификация Фернандеса (Fernandez)
Тип перелома в зависимости от механизма повреждения
Стабильность (риск вторичного смещения в гипсе)
1 тип - простой разгибательный
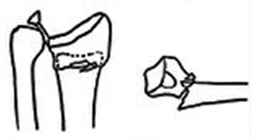
Стабильный, риск вторичного смещения небольшой.
1)Без смещения\ 2)дорсальное смещение (перелом Коллиса) 3)Ладонное смещение (перелом смита)
2) чрезкожная фиксация спицами
3) Внешний фиксатор
2 тип, срезающий суставную поверхность
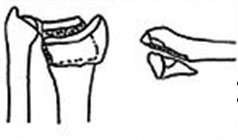
Нестабильный, всегда происходит вторичное смещение
1) открытая репозиция. Внутренняя фиксация
3 тип с компрессией суставной поверхности
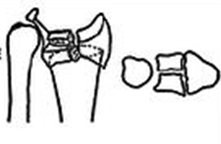
Может быть как стабильным так и нестабильным в зависимости от качества кости и количества фрагментов
При отсутсвии значительного смещения может быть консервативным.
Открытая репозиция и Остеосинтез.
Альтернативно – пины или
4 тип – отрыв связочных структур с вывихом лучезапястного сустава
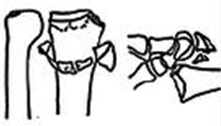
Закрытое или открытое устранение. Внешний фиксатор. Фиксация костных фрагментов пинами\винтами
5 тип – комбинированный, высокоэнергетическая травма
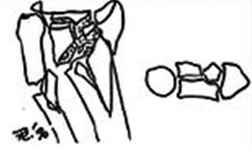
Комбинированные закрытый\открытый метод 0000,
Ну и конечно же любимая всеми нами классификация АО.
Классификация АО очень подробная, внутри каждой группы, как правило, есть ещё 3 подгруппы, и в конечном счёте она охватывает практически всё возможное разнообразие переломов данной анатомической области.
Врачи амбулаторного звена часто склонны упрощать подход к лечению и зачастую даже не информируют пациентов о возможных осложнениях и функциональном результате. По этой причине первично крайне нестабильные переломы могут лечиться консервативно и срастаются в заведомо неправильном положении, что может послужить причиной развития артроза и стойкого ограничения функции конечности. Когда речь идёт о пожилом пациенте с низкими функциональными запросами это может быть приемлемо и даже желаемо, чтобы не подвергать человека ненужным операционным рискам ради получения результата который не сильно нужен в этой категории больных. Но когда речь идёт о молодых пациентах, которым предстоит долгая трудовая жизнь, занятия спортом и многое другое, то выбор тактики для получения оптимального результата становится принципиально важен.
Хорошие результаты лечения зависят от многих факторов: 1) восстановление суставной поверхности 2) восстановление нормальных анатомических взаимоотношений 3) ранние движения в суставах кисти и лучезапястном суставе.
Соблюдения этих принципов можно достичь как консервативно, так и оперативно, но консервативное лечение имеет целый ряд ограничений.
Показаниями для консервативного лечения являются экстраартикулярные (внесуставные) переломы, с укорочением не более 5 мм и угловой деформацией не более 20 градусов. Такие переломы можно стабилизировать в гипсовой повязке и для них не характерно вторичное смещение. Все остальные типы переломов (а их большинство) склонны к вторичному смещению в гипсе, и множественные перегипсовки не исправят положения. Конечно если пациент твёрдо решил отказаться от операции несмотря на возможные осложнения, то лечение проводится методом гипсовой иммобилизации.
Хирургические методы включают 1)закрытую репозицию и чрезкожную фиксацию спицами, 2) закрытую\минимально открытую репозицию и остеосинтез с использованием внешних фиксаторов 3) открытая репозиция и накостный остеосинтез с использованием пластин и винтов.
Показаниями для хирургического лечения являются противопоказания для консервативного: укорочение более 5 мм, угловая деформация более 20 градусов, внутрисуставные переломы, многооскольчатые переломы с дефектами ладонной или тыльной кортикальной пластинок.
Консервативное лечение переломов луча в типичном месте.
Гипсовая иммобилизация на срок от 4 до 6 недель в зависимости от морфологии перелома, возраста пациента, наличия\отсутсвия остеопороза. При простых переломах дистального отдела лучевой кости когда гипсовая иммобилизаия обеспечивает адекватную стабильность уже через 4 недели можно приступить к разработке активных движений в лучезапястном суставе. Когда гипсовая иммобилизация используется для лечения оскольчатых, нестабильных, внутрисуставных переломов как вынужденная мера, например при отказе от операции, иммобилизация должна быть более длительной, так как имеется риск несращения перелома и формирования ложного сустава.
В случае если при первой репозиции не удалось добиться нормального положения отломков такой перелом скорее всего сместится в последующем.
К возможным осложнениям гипсовой иммобилизации стоит отнести острый синдром карпального тоннеля, комплексный регионарный болевой синдром (когда гипсовая иммобилизация накладывается на фоне выраженного отёка).
Хирургическое лечение переломов луча в типичном месте.
Закрытая репозиция и чрескожная фиксация спицами.
Может удерживать репозицию в саггитальном плане и по длине при сохранной кортикальной пластинке по ладонной поверхности. При оскольчатом переломе и смятии кости по ладонному кортексу репозицию удержать не может.
Используется техника Капанджи (Kapandji) и техника Рейхак (Rayhack) при которой репозиция производится под артроскопическим контролем.
82-90 % отличных результатов когда используется по показаниям.
Наружная фиксация.
Если используется только наружный фиксатор невозможно восстановить нормальную ладонную ангуляцию суставной поверхности.
По этой причине часто используется в комбинации с пинами, спицами и в ряде случаев с пластинами.
Время иммобилизации не должно превышать 8 недель и наружный фиксатор не должен мешать ранним движениям всеми пальцами.
Осложнения внешнего фиксатора: 1) возможно несращение преелома из-за недостаточной стабильности, 2) тугоподвижность лучезапястного сустава и снижение силы хвата 3) инфекция в месте введения пинов 4) рефлекторная симпатическая дистрофия 5) ятрогенное повреждение поверхностного лучевого нерва 6) нейропатия срединного нерва
Открытое лечение перелома с внутренней фиксацией.
Хирургическая техника.
В настоящее время предпочтение отдаётся волярным пластинам. Современные пластины имеют малую толщину, предизогнуты согласно нормальной анатомии, блокируемые винты позволяют добиться стабильной фиксации даже в тяжёлых случаях, когда имеется дефект кости в метафизарной зоне и эпифиз представлен тонкой полоской кости.
Для профилактики КРБС (комплексного регионарного болевого синдрома) в настоящее время рекомендуется использовать Витамин С по 200 мг ежедневно на протяжении 45 дней после травмы.
Клинический пример лечения перелома дистального метафиза лучевой кости при помощи открытой репозиции и остеосинтеза пластиной.
Пример 1.
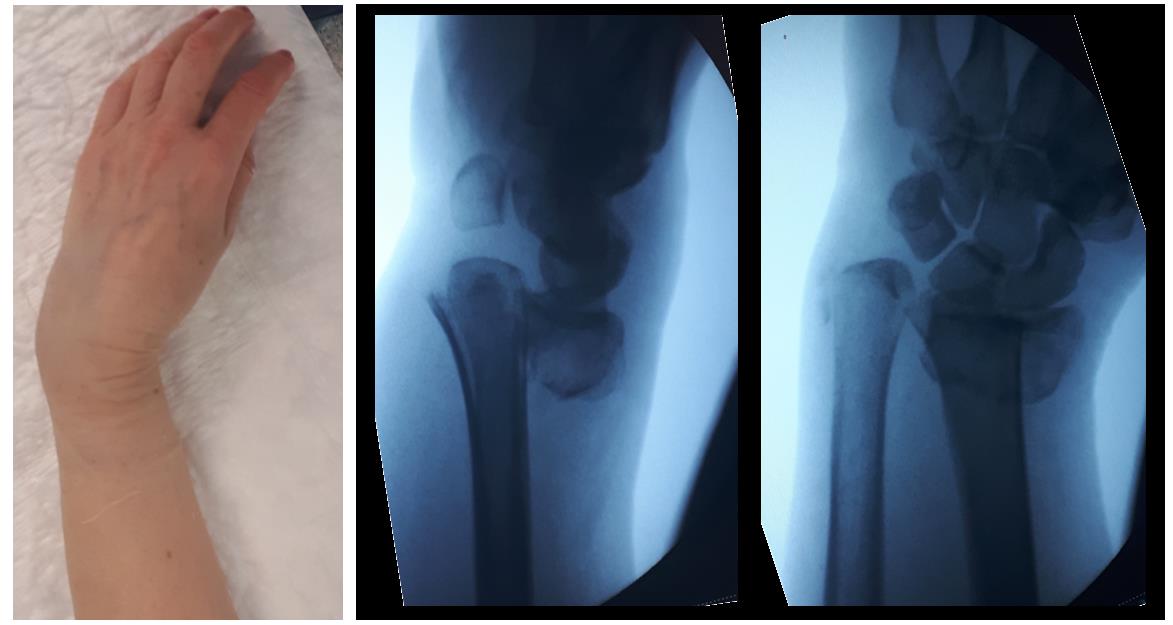
Пациентка М 65 лет, травма в результате падения на улице с опорой на кисть. В анамнезе множественные переломы, миеломная болезнь в стадии ремиссии (7 лет). После падения обратилась в РТП где ей была наложена гипсовая повязка. По какой то причине репозиция не производилась. После обращения в нашу клинику госпитализирована для оперативного лечения.
Внешний вид конечности после снятия гипсовой повязки. Рентгенограммы выполненные при помощи ЭОП на операционном столе выявили полное смещение всего дистального метафиза лучевой кости к тылу на целый поперечник.
В такой ситуации требуется надёжная фиксация при помощи пластины с угловой стабильностью, так как риск вторичного смещения в гипсовой повязке крайне высокий. При отказе от операции возможно лечение методом гипсовой иммобилизации, при этом перелом срастётся с небольшим смещением, но в функциональном плане рука будет работать удовлетворительно. По этой причине у пожилых пациентов с низкими функциональными запросами лечение может проводится методом гипсовой иммобилизации.
Но наша пациентка хотела максимального восстановления функции, силы хвата, амплитуды движений и нормальных анатомических взаимоотношений своей конечности, по этой причине было принято решение о выполнении операции.
Интраоперационно под контролем ЭОП произведена закрытая репозиция перелома.
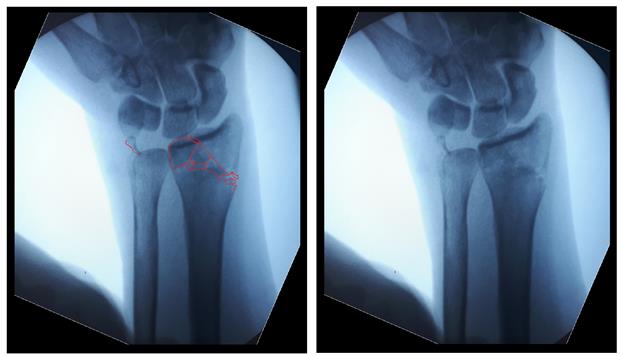
После репозиции на рентгенограммах отчётливо виден многоооскольчатый, нестабильный характер перелома.
Произведён доступ к месту перелома по ладонной поверхности предплечья. При ревизии выявлено множество мелких осколков в метафизарной области по волярному кортексу. Произведена открытая репозиция перелома, временная фиксация спицами. Накостно уложена пластина VA-LCP™ Two-Column Distal Radius Plate
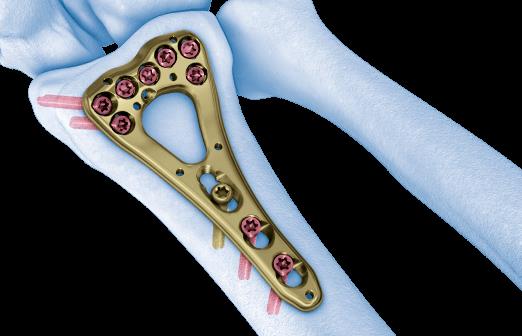
После рентгенконтроля производится введение блокируемых винтов диаметром 2,4 или 2,7 мм.
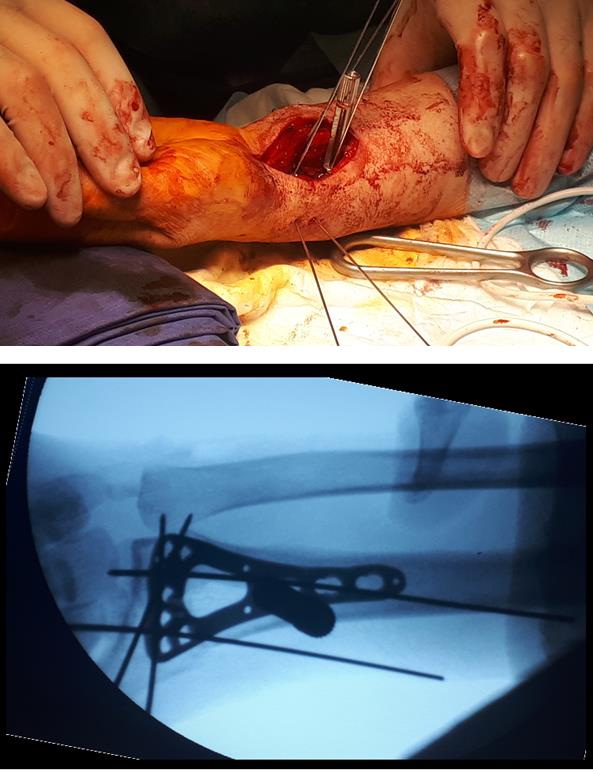
Данная пластина отлично подходит для фиксации оскольчатых переломов дистального метаэпифиза лучевой кости, однако в ряде случаев, когда перелом располагается более дистально, предпочтительнее использовать пластину другой конструкции (Volar rim).
Окончательный остеосинтез после проведения всех винтов выглядит на рентгенограмме примерно так. На левой части рисунка схематично отображено расположение фрагментов кости, фиксированных пластиной.
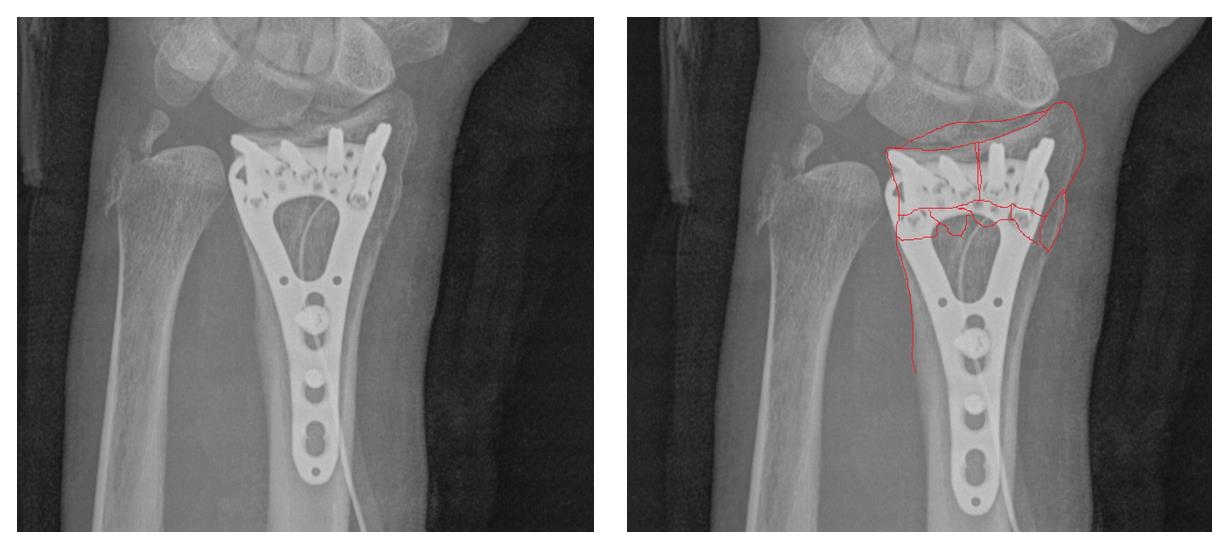
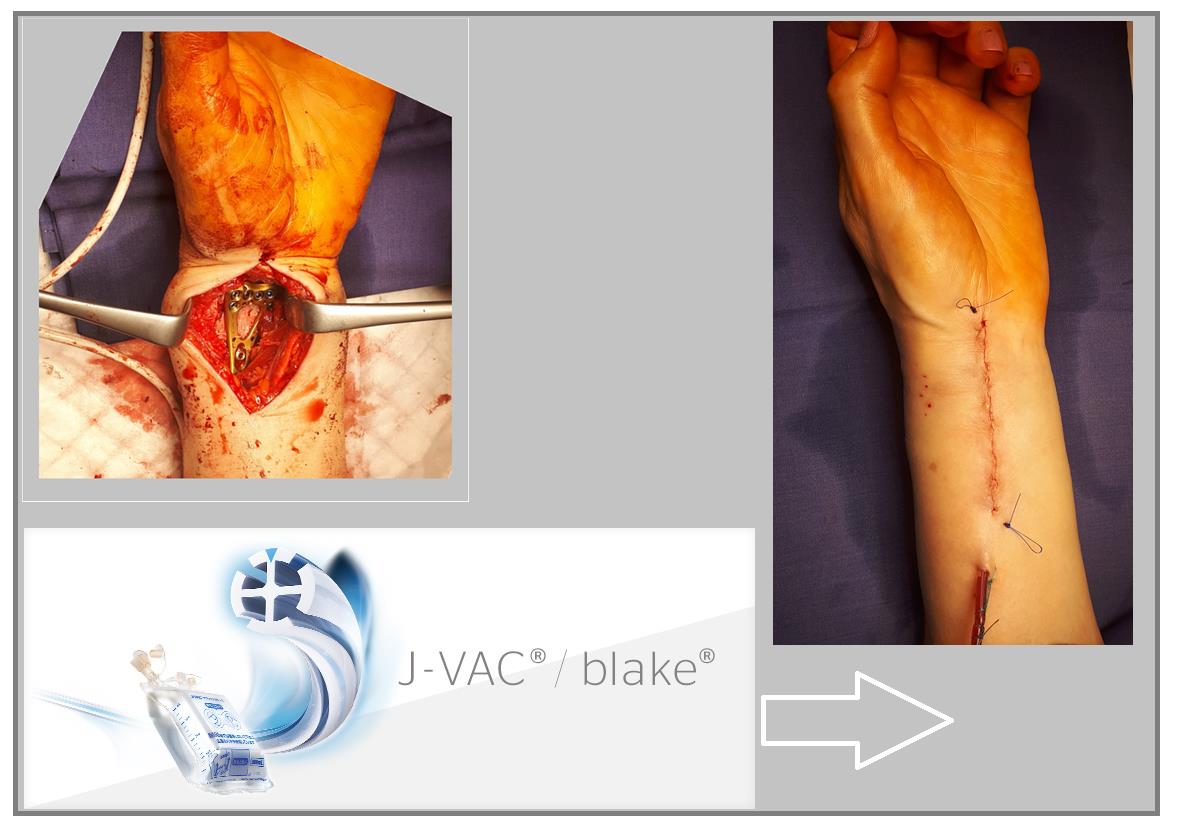
В случаях оскольчатых переломов дистального метафиза лучевой кости со значительным смещением рекомендуется использовать активный вакуумный дренаж. Это позволяет снизить давление в сгибательном компартменте, уменьшает отёк и пропитывание тканей кровью, и предотвращает развитие КРБС (комплексного регионарного болевого синдрома). Также для профилактики КРБС рекомендуется использование витамина С в дозе 200 мг\сут до 45 дней после травмы. Локальная криотерапия, хивамат, магнит, возвышенное положение конечности, способствуют уменьшению отёка и позволяют раньше приступить к реабилитационным мероприятиям.
Функция конечности через 3 недели после остеосинтеза.
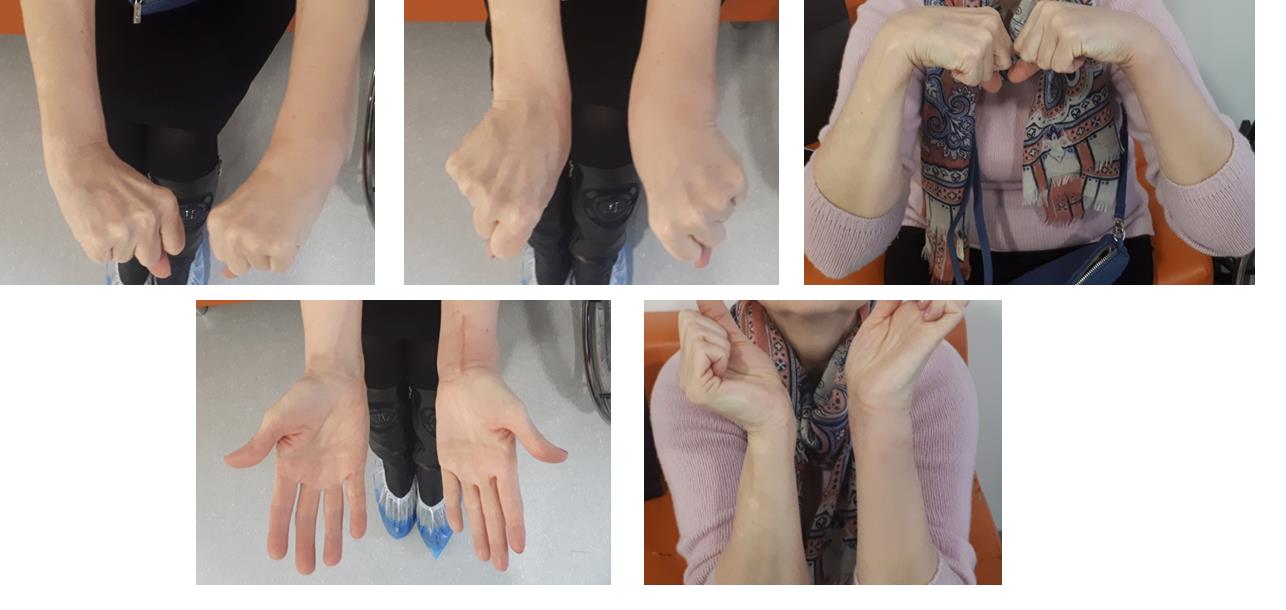
В более простых случаях, когда суставная поверхность представлена одним большим фрагментом кости, фиксация LCP пластиной настолько надежная и стабильная, что позволяет начать активную разработку движений уже на следующий день после операции, и использовать руку для бытовых нужд уже через 2 недели после операции.
Например у Пациентки А, 24 лет, операция выполнена по поводу относительно простого перелома дистального метаэпифиза лучевой кости с угловым смещением к тылу на 30 градусов и укорочением лучевой кости на 7 мм. Учитывая молодой возраст и высокие функциональные запросы принято решение о выполнении остеосинтеза. Учитывая сохранность волярного кортекса использована пластина меньшего размера, которая установлена более проксимально, с целью максимального сохранения кровоснабжения эпифиза лучевой кости.
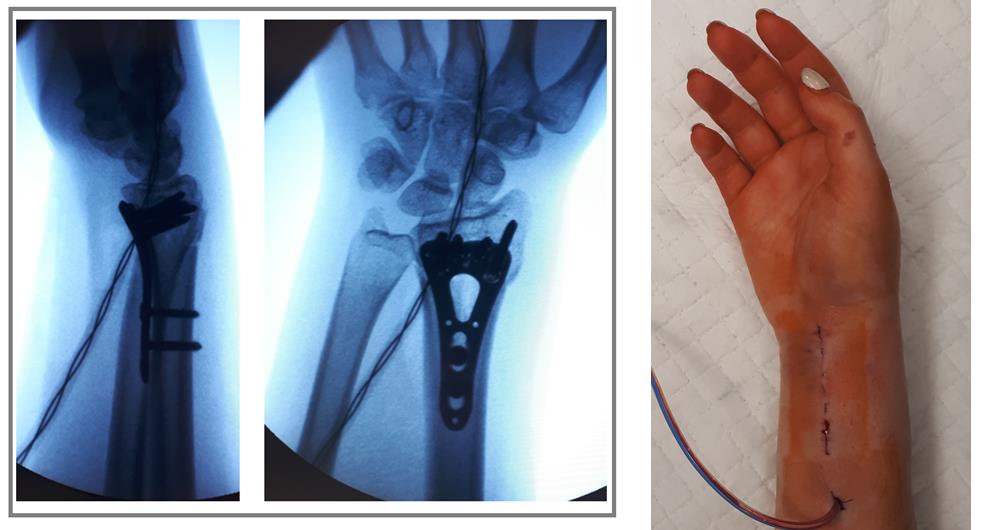
Через 6 недель наблюдается рентгенологическое сращение перелома. Функция конечности к этому времени уже практически полностью восстановлена.
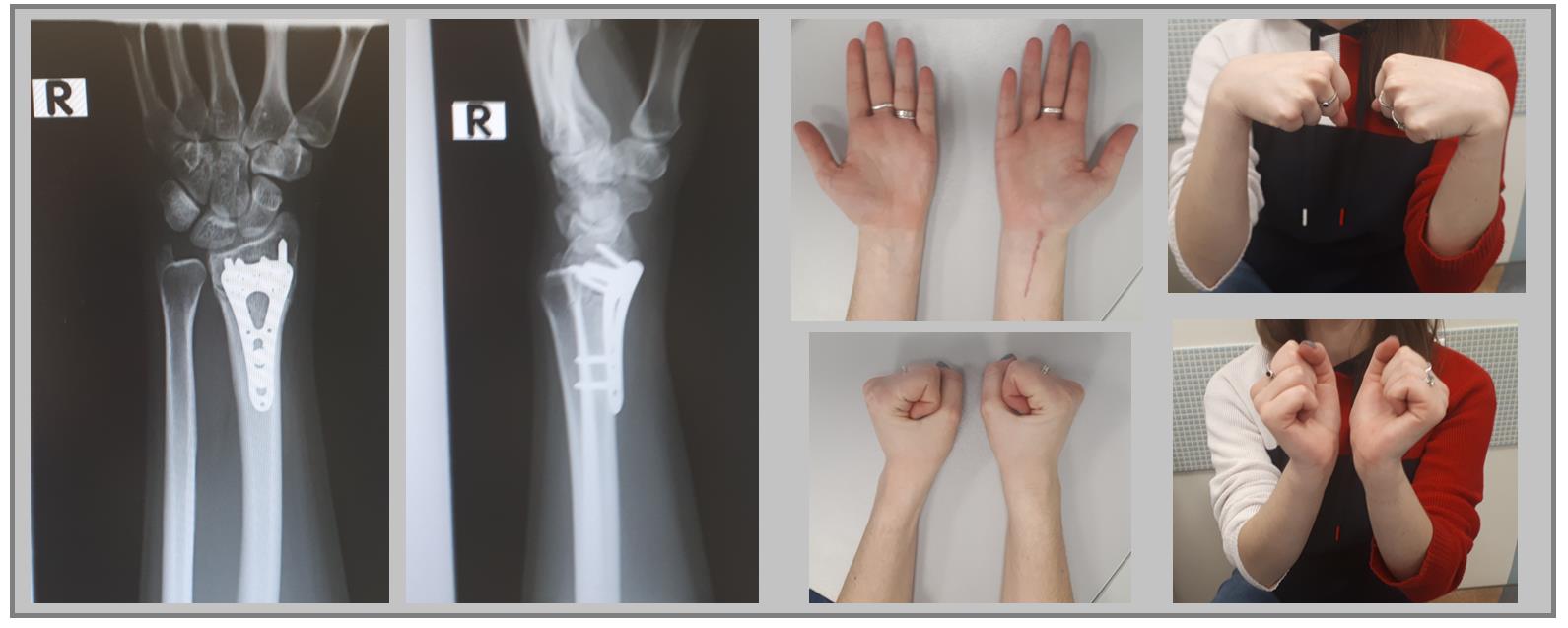
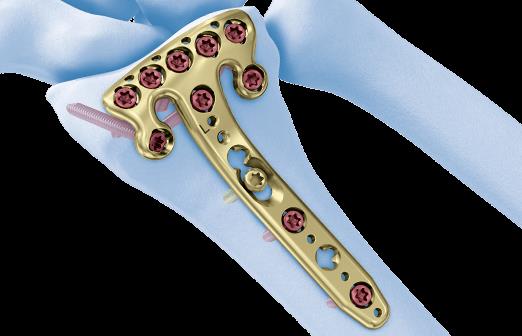
В случае дистальных переломов, расположенных ближе к лучезапястному суставу, может возникнуть необходимость расположить пластинку ближе к суставной поверхности. Для этого лучше использовать специальную пластинку VA-LCP™ Volar Rim Distal Radius Plate.
Клинический пример. Пациентка С. 36 лет, травма при падении во время матча по большому тенису, получила закрытый оскольчатый перелом дистального метаэпифиза лучевой кости с большим количеством мелких фрагментов в метафизарной зоне.
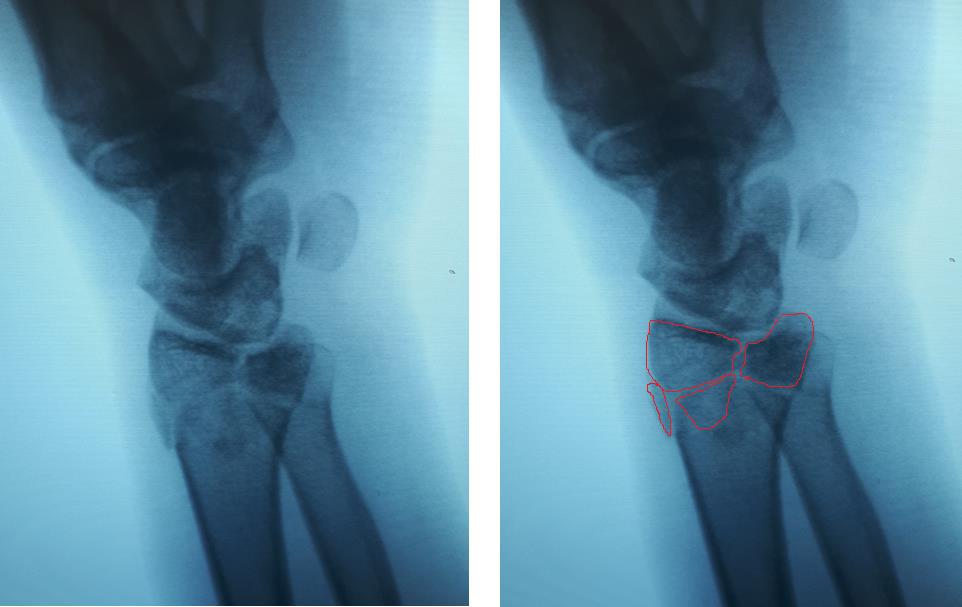
На 7 сутки после получения травмы пациентка обратилась в Клинику К+31, учитывая нестабильный характер перелома предложено оперативное вмешательство. Для остеосинтеза использована пластина VA-LCP™ Volar Rim Distal Radius Plate.
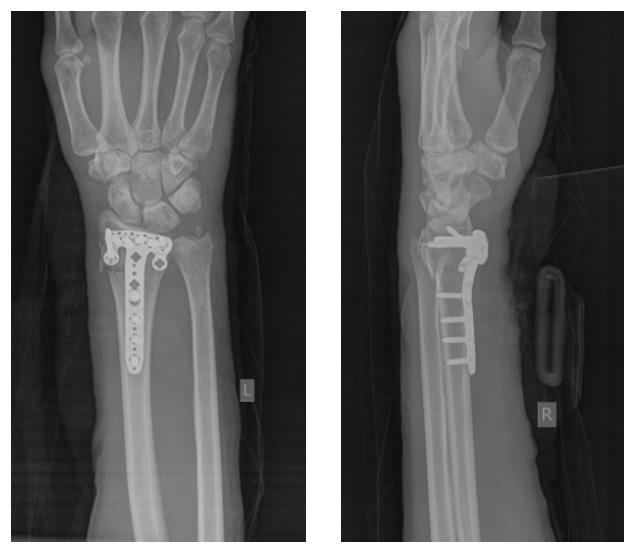
Такая фиксация даже при таких тяжёлых дистальных переломах позволяет начать раннюю активизацию, занятия лечебной физкультурой в кратчайшие сроки после операции. Для профилактики КРБС при тяжёлых оскольчатых переломах рекомендуется использование витамина С в дозе 200 мг в сутки до 45 дней после травмы, возвышенное положение конечности в покое, хивамат, гипербарическая оксигенация, использование таких препаратов как актовегин и трентал.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Как быстрее вылечить перелом лучевой кости ? Подобной вопрос часто стоит перед пациентами и перед докторами Л адистен Клиник. Ведь перелом кости запястья – травма распространенная. Статистика говорит, что ее возникновение достигает 16% среди всех переломов, а среди травм предплечья она лидирует (90%).
Диагностика перелома лучевой кости

Первая диагностика происходит на месте – при получении травмы. Обычно, ее трудно не заметить. Характерный хруст и ужасная боль возникают сразу, человек сам понимает, что сломал руку.
Но для точной диагностики нужна консультация врача. Ведь травмы запястья бывают очень разными, лечение их тоже отличается.
Симптомы перелома луча:
- хруст в момент падения или травмы;
- сразу после перелома лучевой кости не сгибается кисть, невозможно сжать кулак и взять предмет;
- отек спустя 30-120 минут;
- если затронуты суставы, то происходит кровоизлияние, видна гематома.
В некоторых ситуациях рука может болеть только при физической нагрузке и не подавать иных признаков. Это опасно, так как кости могут срастись неправильно. Тогда пациенты обращаются в Ладистен с жалобой: после перелома лучевой кости рука кривая.
Подтверждает диагноз рентген. Он же определяет тяжесть травмы, наличие смещений, осколков, точную локализацию. МРТ и КТ показывают, затронуты ли суставы и мышцы.
Виды переломов лучевой кости

Врачи выделяют два основных вида:
- Коллеса. Преобладает во всех случаях. Человек при падении опирается на ладонь рефлекторно. Если возникает перелом, то осколки кости смещены к тыльной стороне.
- Смитта. Возникает в меньшей степени. Точная противоположность травме Коллеса – падение на кисть, которая вогнута внутрь. Поэтому осколок смещается к ладони.
Оба вида одинаково опасны и рискуют вызвать осложнения, если их не пролечить вовремя и правильно. Даже если визуально вы не видите перелома, рука болит незначительно, все-равно обратитесь к врачу после падения на запястье.
Классификация переломов
С колько болит рука после перелома лучевой кости во многом зависит от вида перелома. Они бывают осложненными и простыми. Возникает боль разного характера, могут быть затронуты суставы и мягкие ткани, а можно и вовсе не ощущать проблемы.
Выделяют 5 основных видов перелома луча:
Большинство переломов луча запястья требуют оперативного вмешательства.
Причины переломов
Основная причина – падение на вытянутую руку. Это врожденный рефлекс, который применяет человек, когда теряет равновесие. Падая, люди вытягивают руку в качестве опоры и защиты внутренних органов, лица, головы. Но защитный механизм не всегда срабатывает, лучевая кость не выдерживает силы удара, веса тела и ломается.
Травма может произойти с кем угодно в любом возрасте.
Группа риска: спортсмены, люди после 50 лет, пациенты с заболеваниями костей и суставов.
Лечение (консервативное, хирургическое)
Существует два пути лечения:
Консервативный. Применяется при несложных переломах, без осколков и смещений. Пациенту накладывают гипс, и рука срастается под ним самостоятельно. Иногда применяют консервативное лечение, чтобы восстановить осколки и смещение. Процедура может дать сбой и конечность со временем деформируется. Все лечение занимает от 4 до 6 недель плюс период реабилитации.
Оперативный. Проводят под наркозом, разрезая руку и восстанавливая анатомическое строение кости. Осколки фиксируются специальными титановыми пластинами и винтами. Также проводят чрескостный остеосинтез по Илизарову¹, применяют специальный аппарат фиксации для восстановления руки. В медицинском центре Ладитсен операцию проводят с помощью усовершенствованной конструкции доктора Веклича, без использования травмоопасных спиц. После операции не нужно носить гипс, лишь локтевую повязку. Восстановление происходит быстрее, и пациент возвращается к привычному образу жизни.
Реабилитация
Сколько срастается перелом лучевой кости без смещения зависит также от пациента. После операции или гипсования необходимо выполнять ЛФК процедуры. Нехитрая гимнастика включает комплекс упражнений для пальцев рук, которые выполняются, сидя за столом. Также применяют кремы, мази, электрофорез.
Последствия
Среди основных патологий после травмы выделяют:
- неправильное сращивание. В основном возникает, если проблему не заметить и не пролечить;
- хронические боли в месте перелома;
- деформация конечности и снижение ее функций: нельзя нормально сажать кулак, согнуть пальцы или кисть;
- сустав теряет свою стабильность, может развиваться артроз;
- невозможность выполнять круговые движения рукой в области запястья.
В самых запущенных ситуациях одна рука становится короче другой.
Чтобы избежать осложнений, нужно вовремя обратиться к врачу для диагностики и операции. В Ладистен проводят обе процедуры уже более 30 лет с помощью актуального оборудования собственной разработки и высококвалифицированных специалистов.
Литература

Мы заботимся о здоровье всех наших пациентов
Читайте также:

