Как сделать пенициллин в домашних условиях
Обновлено: 03.07.2024
Наличие аллергической реакции на антибиотики становится довольно распространенным явлением, так как использование антибиотиков для лечения различных инфекций значительно возросло.
Антибиотики используются для профилактики, лечения и борьбы с инфекциями, вызываемыми различными бактериями.
Потребление антибиотиков практически для всех проблем со здоровьем стало нормальным способом борьбы с инфекциями и болезнями.
Антибиотики полностью или частично получены из штаммов бактерий или плесени.
Когда бактерии проникают в организм, вызывая нарушения его функционирования, а иммунная система не в состоянии бороться с ним, назначаются мощные антибиотики, помогающие иммунной системе.
Они могут убивать бактерии или препятствовать их росту.
Следует иметь в виду, что антибиотики могут уменьшить инфекцию, вызванную бактериями, а не вирусами, вызывающими простуду и грипп.
При правильном использовании антибиотики могут спасти жизнь, но могут вызвать осложнения, если используются без разбора.
Тем не менее бывают случаи, когда организм производит нежелательные реакции на антибиотики, даже если их использовать осторожно.
Симптомы аллергии на антибиотики
Аллергические реакции на антибиотики в значительной степени зависят от типа и количества принимаемых антибиотиков.
В большинстве случаев симптомы аллергии на антибиотики начинаются в течение 24 часов.
Как долго длится аллергическая реакция — часто первый вопрос, который приходит на ум, когда у человека начинает развиваться аллергия.
Обычно это длится пару часов после немедленного лечения.
Следующие симптомы наблюдаются в случае аллергии на антибиотики.
Это болезненные высыпания в простой форме либо в виде покраснения, отека и зуда.
Затруднение дыхания. Кашель и хрипы. Проблемы с глотанием пищи. Тошнота и рвота.
Анафилактический шок — очень серьезная аллергическая реакция, требующая немедленной медицинской помощи.
Это может привести к летальному исходу, если человек не стабилизируется и не получит соответствующую медицинскую помощь.
Аллергические реакции на антибиотики у детей также сходны с упомянутыми выше.
У них могут развиться приступы диареи и дискомфорта в животе.
Амоксициллин и ампициллин — два распространенных антибиотика, назначаемых маленьким детям. Они часто способны вызывать аллергические реакции.
Родители должны воздерживаться от назначения детям и младенцам антибиотиков без рецепта и немедленно сообщать врачу в случае возникновения аллергической реакции.
Также аллергию могут вызвать пенициллин, тетрациклин, хлорамфеникол, сульфонамиды (сульфаниламидные препараты), ванкомицин, нитрофурантоин, ципрофлоксацин и другие антибиотики.
У некоторых людей вероятность развития аллергии на антибиотики выше, чем у других людей. К ним относятся люди в возрастной группе 20-49 лет.
Лица с хроническими заболеваниями или члены семьи, страдающие аллергией на антибиотики, также подвержены таким аллергическим реакциям.
Диагностика аллергии на антибиотики
Диагностика аллергии на антибиотики проводится путем выполнения определенных тестов на чувствительном человеке.
Доктор спрашивает об истории болезни человека и любых предыдущих аллергических реакциях.
После осмотра он назначает одно из следующих испытаний.
Тест кожного пластыря: на кожу накладывают антибиотик и оставляют на 2 дня.
Позже его проверяют на наличие каких-либо аллергических реакций.
Тест на укол кожи: кожу предплечья осторожно укалывают иголкой и наносят небольшое количество антибиотика.
Препарат удаляется через некоторое время и отмечается любая наблюдаемая реакция.
Тест на антибиотик.
Пациенту вводят повышенные дозы антибиотика, чтобы проверить наличие признаков аллергии.
Интрадермальный тест: антибиотик в жидкой форме вводится внутрикожно (под поверхность кожи) для выявления аллергии на антибиотики.
Лечение аллергии на антибиотики
Первым шагом к лечению аллергии на антибиотики является прекращение приема антибиотиков и немедленная медицинская помощь.
Продолжительность и курс лечения зависит от тяжести симптомов аллергии.
Простые высыпания лечат антигистаминными препаратами или кортикостероидами в сочетании с успокаивающим смягчающим средством для контроля зуда и уменьшения воспаления и покраснения.
Для контроля кашля, хрипов и удушья врачи назначают ингаляторы.
Анафилактический шок обычно лечат инъекционным адреналином.

Антибиотики – это вещества биологического или полусинтетического происхождения. Применяются в лечебной практике для борьбы с болезнетворными микробами, вирусами. До появления этих медпрепаратов статус неизлечимых болезней был у брюшного тифа, дизентерии, пневмонии, туберкулеза. Сегодня лечение заболеваний инфекционного характера возможно с применением 1-6 поколения антибиотиков.
На этот момент фармакологическая индустрия выпускает более 2000 разновидностей лекарственных средств подобного типа. Медики описали действие около 600 позиций, а во врачебной практике используются порядка 120-160 препаратов.
Важно! При любом заболевании принимать антибиотики рекомендуется после консультации с врачом. В противном случае может развиться антибиотикорезистентность (снижение чувствительности патогенных микроорганизмов к антибактериальным средствам).
Классификация антибиотиков
Все антибактериальные средства можно разделить на 5 категорий по характеристикам и спектру применения. Рассмотрим эту классификацию подробнее:
Спектр действия
Различают антибактериальные средства:
- Широкого диапазона воздействия – их назначают при болезнях инфекционного характера с невыясненной причиной недомогания. Это бактерицидные медпрепараты, поскольку уничтожают всю патогенную флору.
- Узкого диапазона воздействия – уничтожают грамположительные бактерии (энтерококки, листерии). После их приема погибают также грамотрицательные возбудители инфекционных болезней: кишечной палочки, сальмонеллы, протей и т.д. К этой группе относятся также противотуберкулезные, противоопухолевые, противогрибковые средства.
По составу
Антибактериальные препараты делят на 6 групп:
- Пенициллины – первые антимикробные препараты, полученные ещё в 1928 году из биологического вещества (грибы Penicillium). Долго оставались самым популярным медикаментом для лечения инфекционных болезней.
- Цефалоспорины – относятся к группе самых сильных противомикробных средств обширного диапазона применения. Полностью уничтожают патогенную флору, хорошо переносятся человеком.
- Макролиды – это название группы антимикробных средств узкого диапазона. Не уничтожают больную клетку, а только останавливают её рост. В эту категорию входят такие препараты: эритромицин, спирамицин, азитромицин.
- Тетрациклины – хорошие препараты для лечения инфекционных заболеваний дыхательных, а также мочевыводящих путей.
- Фторхинолоны – противомикробные средства обширного диапазона воздействия. Уничтожают полностью патогенные микроорганизмы. В продаже можно встретить медпрепараты 1-2 поколения. Обычно врачи их приписывают для борьбы с синегнойной палочкой.
- Аминогликозиды – противомикробные лекарства с большой областью применения. Популярные лекарства этой группы – стрептомицин (терапия туберкулеза, чумы) и гентамицин – используются как мазь, глазные капли, инъекции при офтальмологических инфекциях.
Поколения препаратов. У передовых антимикробных препаратов насчитывается уже шесть генераций. Например, пенициллин был первым средством природного происхождения, тогда как третья или шестая генерация – это уже улучшенная версия, которая включает в состав сильнейшие ингибиторы. Зависимость прямая: чем новее генерация, тем эффективнее воздействие препаратов на патогенную микрофлору.
По способу приема. Пероральные – принимают через рот. Это различные сиропы, таблетки, растворимые капсулы, суспензии. Парентеральные – вводятся внутривенно или внутримышечно. Они быстрее дают эффект, чем пероральные лекарства. Ректальные препараты вводятся в прямую кишку.
Важно! Принимать антибиотики допускается только после консультации с врачом, иначе разовьется антибиотикорезистентность.

Антибактериальные средства нового поколения
Новейшие антибактериальные препараты делятся на пять групп:
- Тетрациклиновая – тетрациклин.
- Аминогликозиды – стрептомицин.
- Пенициллиновый ряд – амоксициллин и другие.
- Амфениколы – хлорамфеникол.
- Карбапенемовая группа – меропенем, имипенем, инваз.
Рассмотрим несколько известных противомикробных средств импортного и российского производства.
Амоксициллин – импортный противомикробный препарат из группы пенициллинов. Используется во врачебной практике для лечения бактериальной инфекции. Эффективен при кишечных инфекциях, гайморите, ангине, болезни Лайма, дизентерии, сепсисе.
Авелокс – медпрепарат последней генерации из группы фторхинолонов. Отличается сильнейшим воздействием на бактериальные и атипичные возбудители. Не вредит почкам и ЖКТ. Используется при острых, хронических заболеваниях.
Цефалоспорины – антибиотики третьего поколения. К этой группе относят Цефтибутен, Цефтриаксон и другие. Используются для лечения пиелонефрита, пневмонии. В целом это безопасные средства с малым количеством побочных действий. Однако их нужно принимать только после консультации с врачом. Медпрепаратов много, а какой именно выбрать – порекомендует специалист.
Дорипрекс – импортный противомикробный препарат синтетического происхождения. Показал хорошие результаты при лечении пневмонии, запущенных интраабдоминальных инфекций, пиелонефритах.
Инваз – антибактериальное средство из группы карбапенемов. Выпускается в ампулах для парентерального способа применения. Показывает быстрый эффект при лечении бактериальных расстройств кожи, мягких тканей, инфекциях мочевыводящих путей, пневмонии, септицемиях.
Аугметин – полусинтетический пенициллин третьей генерации с добавлением усиливающих ингибиторов. Педиатрами признается лучшим комплексным медпрепаратом для лечения детских гайморита, бронхита, тонзиллита и других инфекций дыхательных путей.
Цефамандол – антибактериальное средство российского производства. Относится к группе цефалоспоринов третьего поколения. Используется для лечения кишечных инфекций, возбудителей инфекций половых органов. Как противомикробное средство обширного диапазона воздействия применяется при простудных заболеваниях.

Лучшие антибактериальные препараты широкого диапазона действия
Противомикробные средства новой генерации обычно синтезируют из природного сырья и стабилизируют в лабораториях. Это помогает усилить эффект лекарства на патогенную микрофлору.
Какие препараты самые сильные? Врачи относят к таким антибактериальные средства широкого спектра воздействия. Приведем ниже краткий список препаратов по названиям:
- АМОКСИКЛАВ – относится к группе аминопенициллинов. Действует мягко, используется для лечения инфекционных заболеваний. С осторожностью и только после консультации с врачом препарат можно применять при беременности, а также в периоды кормления грудью. Выпускается в таблетках или в сыпучей форме для перорального приема, а также в порошках для инъекций.
- СУМАМЕД – популярный противомикробный препарат для лечения инфекций ЖКТ, мочеполовой системы, болезней дыхательный путей – ангины, бронхита, пневмонии. Воздействует на печень и почки, поэтому его не приписывают пациентам с повышенной чувствительностью к макролидам.
- ЦЕФОПЕРАЗОН – относится к группе цефалоспоринов. Приписывается врачами для лечения инфекций мочевыводящих путей, простатита, кожных расстройств, болезней дыхательных путей. Хороший препарат для восстановления после гинекологических, ортопедических и абдоминальных операций. Выпускается в форме для парентерального приема – инъекции.
- ЮНИДОКС СОЛЮТАБ – тетрациклин последней генерации. Применяется для обширного лечения инфекций ЖКТ, простудных заболеваний, простатита. Действует мягко, не вызывая дисбактериоза.
- ЛИНКОМИЦИН – средство, которое назначают для лечения остеомиелита, сепсиса, стафилококковых инфекций. Оказывает сильнейшее воздействие на патогенные клетки, поэтому имеет длинный ряд побочных эффектов. Среди них – гипотония, слабость, головокружение. Нельзя применять при беременности, а также пациентам с печеночно-почечной недостаточностью.
- РУЛИД – макролид четвертой генерации. Основное вещество – рокситромицин. Приписывают при урогенитальных инфекциях, болезнях ЖКТ и верхних дыхательных путей. Выпускается в таблетках.
- ЦЕФИКСИМ – по названию это средство из группы цефалоспоринов. Оказывает бактерицидное воздействие на патогенные клетки. Помогает при инфекциях ЖКТ, простатите, также лечит простудные заболевания. Достаточно токсичен, поэтому его нельзя принимать при проблемах с почками или печенью.
- ЦЕФОТАКСИМ – последняя группа цефалоспоринов. Медпрепарат показан для лечения гинекологических, урологических, простудных заболеваний. Отлично справляется с воспалительными процессами, подавляет патогенную микрофлору.
Резюме
Мы рассмотрели российские и импортные антибиотики широкого спектра действия, кратко описали классификацию препаратов. Ответим на вопрос: какие антибактериальные средства выбрать?
Важно понимать, противомикробные лекарства для обширного применения обладают токсичностью, поэтому негативно влияют на микрофлору. Кроме того, бактерии мутируют, а значит препараты теряют свою эффективность. Поэтому антибактериальные средства с новейшей структурой будут в приоритете, чем их ранние аналоги.
Каковы диагностические признаки острых и хронических синуситов? Показаны ли антибиотики, и если да, то в каком случае? Каких пациентов стоит направлять к специалистам? Oбзоры, касающиеся диагностики и лечения болезней придаточных
Каковы диагностические признаки острых и хронических синуситов?
Показаны ли антибиотики, и если да, то в каком случае?
Каких пациентов стоит направлять к специалистам?
Oбзоры, касающиеся диагностики и лечения болезней придаточных пазух носа (ППН), чаще всего вызывают множество новых вопросов, поскольку точный диагноз осложняется неспецифичностью неинвазивных методов обследования. Эмпирическое лечение, особенно с помощью антибиотиков, как правило, считается успешным, хотя во многих случаях наступает спонтанное выздоровление без какого-либо лечения.
Цель этого обзора — осветить современные представления о природе воспаления ППН и дать логические и фактические обоснования медикаментозного либо хирургического лечения.
Анатомия и физиология. Носовая полость и ППН наделены важными физиологическими функциями. Преимущественно через полость носа проходит вдыхаемый и выдыхаемый воздух, поэтому нос должен обладать защитными механизмами, способными оградить воздухоносные пути от вдыхаемых патогенов и инородных тел.
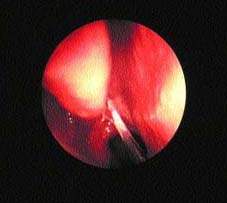 |
| Рисунок 1. Слизь стекает назад в носоглотку вследствие движений ресничек |
Железы реснитчатого эпителия носа и ППН производят поверхностный слизистый слой. Он задерживает частички веществ, а реснички, находящиеся в постоянном движении, проталкивают их назад, в носоглотку (см. рис. 1).
И верхнечелюстная, и лобная пазухи вентилируются через каналы, в свою очередь проходящие через переднюю решетчатую область. Очень важно, чтобы эти пути оставались проходимыми, поскольку нормальный отток слизи нужен для поддержания воздухонаполнения пазух.
Важная роль передних клеток решетчатого лабиринта и среднего носового хода в физиологии ППН подтверждается тем, что эта область получила название “остеомеатальный комплекс” (рис. 2). Считается, что легкое ограниченное воспаление в этой области может привести к вторичному инфицированию верхнечелюстного и фронтального синуса. Это во многом справедливо, хотя патогенез синуситов более сложен.
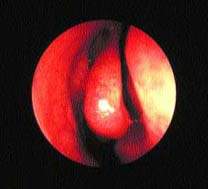 |
| Рисунок 2. Нормальный средний носовой ход — область “остиомеатального комплекса” |
Микробиология. Носовая полость и ППН заселены нормальной бактериальной флорой; в норме там обнаруживаются те же микроорганизмы, что и в инфицированных пазухах. Многие инфекционные процессы в пазухах имеют вирусную природу; бактерии присоединяются вторично.
При остром синусите чаще всего выделяют Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarrhalis.
При хронических синуситах обычно присутствуют те же микроорганизмы, а также анаэробы, такие как штаммы Fulsobacteriulm, Staphylococculs aulreuls, изредка грамотрицательные бактерии, например штаммы Pseuldomonas. В последние годы участились случаи диагностики синуситов, вызванных грибами, как правило, у иммунодефицитных пациентов. Чаще всего обнаруживаются штаммы Aspergilluls, а выраженность клинических проявлений зависит от имунного статуса пациента.
 |
| Рисунок 3. Гной в среднем носовом ходе при остром синусите |
Все больше диагностируется аллергических синуситов, часто ассоциированных с назальными полипами.
Клиника. С позиций оториноларингологической хирургии понятия об анатомии, физиологии и патологии ППН в корне изменились с появлением жесткой эндоскопии носовой полости и возможности компьютерного сканирования (КТ) синусов.
Однако ни один из этих диагностических методов не доступен для врача общей практики, которому нередко приходится ставить диагноз и лечить синусит на основании клинических симптомов.
Часто жалобы больных при остром и хроническом синуситах совпадают, поэтому своевременный подход предполагает, что при попытке различать эти состояния врач опирается скорее на патофизиологию, чем на соображения длительности заболевания.
 |
| Рисунок 4. Компьютерное сканирование синусов |
Синусит считается острым, когда инфекция разрешается под действием медикаментозной терапии, не оставляя значительных повреждений слизистых. Острые эпизоды могут быть рецидивирующими по своей природе; хронический синусит — постоянное заболевание, которое не поддается только медикаментозному лечению. При разграничении этих состояний проблема заключается в том, что для хирургического лечения всегда находятся показания, хотя в действительности многим пациентам достаточно длительной медикаментозной терапии. Кроме того, хирургическое вмешательство не дает стопроцентного успеха.
У многих пациентов с острым синуситом в анамнезе началу заболевания предшествует простуда. Симптомы, позволяющие предположить развитие острого синусита:
- гнойные выделения из носа;
- заложенность носа;
- боли и болезненность при обследовании;
- лихорадка и озноб.
В некоторых случаях имеются местные симптомы, позволяющие заподозрить вовлечение различных синусов. При диагностике наиболее достоверным симптомом является жалоба на гнойные выделения из носа или выявление их при обследовании (рис. 3).
Если пациент страдает головными или лицевыми болями при отсутствии гнойных выделений, скорее всего, это не синусит.
При невылеченном синусите инфекция иногда распространяется за пределы пазух, приводя к серьезным осложнениям. Чаще это случается при инфицировании лобной и решетчатой пазух; более всего осложнениям подвержены дети.
При распространении инфекции из фронтального синуса вперед мягкие ткани лба становятся отекшими и болезненными. Первоначально развивается целлюлит, затем субпериостальный абсцесс. Распространение через заднюю стенку фронтального синуса приводит к внутричерепным осложнениям, таким как менингит, субдуральная эмпиема или абсцесс передней доли.
При воспалении решетчатой пазухи инфекция распространяется через тонкую кость бумажной пластинки, приводя к поражению глазницы, сопровождающемуся целлюлитом и орбитальным абсцессом. Нелеченые инфекции глазницы почти всегда ведут к слепоте.
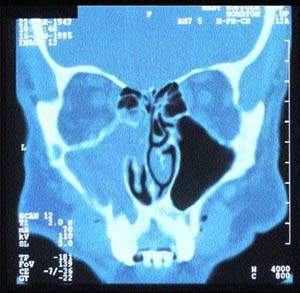 |
| Рисунок 5. Компьютерная томограмма синусов, демонстрирующая односторонний хронический синусит |
При подозрении на осложненный синусит, особенно при отеке мягких тканей глазницы у ребенка, необходима срочная консультация оториноларинголога и уточнение диагноза путем компьютерного сканирования.
Клиническая картина хронического синусита разнообразна. Как и при острой инфекции, заложенность носа и гнойное отделяемое являются постоянными симптомами.Температура не повышается либо повышается умеренно, а жалобы на общее недомогание, головную и лицевую боль типичны. Дополнительно многие пациенты жалуются на снижение обоняния, при этом они чувствуют отвратительный запах гноя в носу.
Простое клиническое обследование носовой полости с помощью отоскопа позволяет обнаруживать крупные полипы; маленькие полипы видны только при эндоскопии носа.
| Промывание верхнечелюстного синуса под местной анестезией теряет былую популярность, так как редко приносит длительное облегчение |
За прошедшее десятилетие участились случаи диагностики острых и хронических синуситов у детей, особенно в Северной Америке. Диагностика и лечение детских синуситов осложняется многими факторами.
Рецидивирующие симптомы поражения верхних дыхательных путей у детей проявляются достаточно часто и, как правило, свидетельствуют о наличии заболевания миндалин и аденоидов, а не первичного синусита. Компьютерное томографическое сканирование детей с симптомами поражения верхних дыхательных путей часто выявляет аномалии ППН, особенно верхнечелюстных.
Клинический опыт показывает, что симптомы синуситов у детей часто сами проходят с возрастом, при этом до сих пор не установлено, вырастают ли из “сопливых” детей “сопливые” взрослые.
Нет сомнения в том, что хронический синусит встречается и у детей, особенно если имеется нарушение функции реснитчатого эпителия. Однако большинство британских лор-хирургов считают, что, насколько это возможно, необходимо придерживаться консервативных методов лечения детей.
Обследование. В общей практике диагноз “синусит”, как правило, ставится на основании клинических данных.
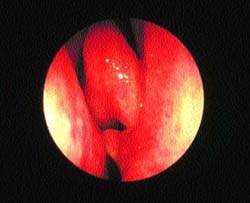 |
| Рисунок 6. “Шпора” перегородки носа, врезающаяся в среднюю носовую раковину, — возможная причина “контактных болей” |
Плоскостная рентгенография пазух чрезвычайно неспецифична и малоинформативна для выявления патологических изменений. Аномалии на таких рентгенограммах обнаруживаются у половины населения. Так, на рентгенограмме может быть выявлено утолщение слизистой верхнечелюстной пазухи, что не совпадает с результатами прямой эндоскопии. Несмотря на это, к плоскостным снимкам прибегают довольно часто, особенно при хронических симптомах.
В руководстве, изданном Королевской коллегией радиологов, говорится, что плоскостная рентгенография не является обязательным рутинным исследованием при заболеваниях ППН].
Наиболее специфичным методом оценки анатомии и патологии пазух носа является компьютерная томография, как правило, в проекции венечного шва (рис. 4).
Компьютерное сканирование пазух дает точную информацию об анатомии пациента и наличии патологических изменений (рис. 5). Однако это исследование следует проводить только после специализированного обследования, включающего и назальную эндоскопию.
Острый синусит. При остром синусите единого мнения о выборе антибиотика и продолжительности курса лечения не существует. С одной стороны, согласно рекомендации североамериканских ринологов, антибиотики следует принимать по крайней мере 14 дней или еще 7 дней после исчезновения симптомов. Согласно данным некоторых исследований, антибиотики не имеют преимуществ по сравнению с плацебо, когда речь идет о лечении синуситоподобных симптомов в общей практике .
Наличие столь противоположных точек зрения нередко только сбивает с толку врача общей практики, сталкивающегося с острым синуситом. Опасность назначения длительного курса антибиотиков заключается в развитии антибиотикорезистентности; кроме того, больные нередко отказываются от продолжительного лечения. Неадекватное лечение скрывает в себе риск остаточной инфекции, при этом всегда сохраняется, хоть и небольшая, вероятность развития осложнений.
 |
| Рисунок 7. Перед направлением к специалисту следует попробовать провести интраназальную стероидную терапию |
Многие пациенты, поступающие с симптомами синусита, выздоравливают спонтанно, без приема антибиотиков; задача врача — своевременно определить, есть ли возможность такого выздоровления.
Предполагается, что успешно решить этот вопрос может помочь КТ-сканирование. Пациенты с уровнем жидкости или при наличии тотального затемнения верхнечелюстных пазух нуждаются в антибиотиках, в то время как больные, у которых при сканировании не выявлено никаких отклонений или речь идет только об утолщении слизистой оболочки, скорее всего, могут выздороветь спонтанно.
Английские врачи общей практики не имеют непосредственного доступа к КТ, и вряд ли она будет им предоставлена для диагностики острого синусита, так как пациент при этом подвергается значительному облучению, а кроме того, исследование стоит достаточно дорого.
С чисто симптоматических позиций наличие гнойного отделяемого из носа и заложенность носа — более достоверные признаки инфицирования пазух, чем другие симптомы, такие как головные и лицевые боли. Для больных с первой группой симптомов оправданно назначение антибиотиков.
При выборе антибиотика необходимо учитывать возможность присутствия пенициллин-резистентных штаммов.
Препаратами первого ряда являются амоксиклав, эритромицин и цефалоспорины, например цефиксим. Те же антибиотики могут быть назначены при хронических инфекциях; в этом случае также полезны производные хинолона, такие как ципрофлоксацин.
Часто при остром синусите в качестве дополнительных средств используются противоотечные препараты, как местные, так и системные. Местные противоотечные, например ксилометазолин, уменьшают отек слизистой и улучшают проводимость воздуха, что теоретически ускоряет выздоровление.
Паровые ингаляции, часто с ароматическими добавками, например с ментолом, приносят облегчение пациенту, усиливая ощущение тока воздуха в носовой полости, но объективно не способствуют выздоровлению.
Хронический синусит. Наличие хронической инфекции ППН подразумевает или собственно заболевание слизистой, или анатомическое препятствие аэрации пазух. В любом случае хронический синусит не поддается только антибиотикотерапии.
Краеугольным камнем лечения в данном случае является стероидная терапия, как правило, с назальным путем введения. Смысл назначения стероидов в уменьшении воспалительного отека и улучшении вентиляции пазух.
Местные стероиды назначают в каплях или в форме спрея. Часто оказываются эффективны местные бетаметазоновые капли, которые нужно вводить, соблюдая правильное положение (голова наклонена вниз) (рис. 7), и применять не более шести недель во избежание возникновения системных побочных эффектов. Преимущество новых стероидных спреев (триамцинолон, будезонид) заключается в однократном примении в течение дня, что удобнее для пациента.
Пациентов следует направлять на консультацию к специалисту, если адекватное медикаментозное лечение оказалось неэффективным или при подозрении на более серьезные заболевания, такие как неоплазия или гранулематоз Вегенера. Часто курс интраназальных стероидов облегчает состояние пациентов с рецидивирующими острыми и хроническими синуситами. Такой курс следует провести перед направлением к оториноларингологу.
Имеется ряд симптомов, заставляющих заподозрить неоплазию и требующих раннего направления к специалисту: односторонние кровянистые выделения из носа, онемение лица, диплопия, глухота, обусловленная выпотом в среднем ухе, и определение интраназального объемного образования при обследовании.
Некоторым пациентам показано хирургическое лечение, причем в основном хирурги предпочитают эндоскопическую этмоидэктомию. Пункции верхнечелюстного синуса под местной анестезией теряют былую популярность, так как редко приносят длительное облегчение и чрезвычайно не нравятся пациентам.
Новые хирургические и анестезиологические методики позволяют в большинстве центров проводить операции на пазухах на базе дневного стационара и избегать рутинной послеоперационной тампонады носа.
Лечение лицевых болей. Значительную часть рабочего времени ринолога занимает диагностика пациентов с лицевыми и головными болями. С появлением синусовой хирургии в лечении заболеваний, сопровождающихся этими симптомами, удалось добиться впечатляющих результатов.
Часто симптомы, присущие синуситу, и жалобы, типичные для мигреней и кластерных головных болей, во многом совпадают.
Если у пациента с лицевыми болями отсутствует заложенность носа или гнойные выделения, а результаты эндоскопии и КТ-сканирования нормальные, то, скорее всего, проблема не в носе и придаточных пазухах, и синусовая хирургия здесь неэффективна, хотя не следует сбрасывать со счетов возможность воздействия плацебо.
Недавно возник интерес к так называемой контактной боли. Предполагается, что при этом состоянии носовая перегородка находится в патологическом контакте с боковой стенкой носа. Обычно это происходит, когда от перегородки отходит острая шпора, упирающаяся в среднюю носовую раковину (рис. 6). Как правило, пациенты жалуются на боль вокруг центральной части лица, отдающую в лоб и глазницы.
Белый или белый со слегка желтоватым оттенком порошок, склонный к комкованию, образующий при прибавлении воды стойкую суспензию.
Состав
на один флакон
Бензатина бензилпенициллин – 1 200 000 ЕД, бензилпенициллина новокаиновой соли (бензилпенициллин прокаина) – 300000 ЕД.
Фармакотерапевтическая группа
Антибактериальные средства для системного применения. Пенициллины, чувствительные к бета-лактамазам, в комбинации.
Код ATX: [J01CE30].
Показания для применения
Бициллин-5 применяется для лечения и профилактики инфекций, вызванных микроорганизмами, высокочувствительными к пенициллину.
Бициллин-5 используется для лечения следующих заболеваний:
рожа (хроническая), эризипелоид;
раневые инфекции, укушенные раны;
сифилис (в виде однократной дозы, достаточной при первичном сифилисе);
другие инфекции, вызванные трепонемой (фрамбезия, тропический сифилис, пинта).
Бициллин-5 используется для профилактики следующих заболеваний:
ревматическая лихорадка (хорея, заболевания сердца ревматической этиологии);
Способ применения и дозы
Дозы зависят от тяжести и типа инфекции, возраста пациента, функционального состояния печени/почек.
Взрослым – по 1 200 000 ЕД + 300 000 ЕД 1 раз в 4 недели.
Детям дошкольного возраста – 480 000 ЕД + 1 200 000 ЕД 1 раз в 3 недели, детям старше 8 лет – 960 000 ЕД + 240 000 ЕД 1 раз в 4 недели.
Продолжительность лечения определяется ответом возбудителя и клиническим течением заболевания.
Профилактика рецидива ревматизма должна продолжаться по крайней мере 5 лет после последней атаки.
Печеночная недостаточность
При тяжелой печеночной недостаточности метаболизм и экскреция пенициллинов могут замедляться, Бициллин-5 применяется с осторожностью, может потребоваться корректировка дозы.
Почечная недостаточность
При лечении пациентов данной группы дозу препарата следует рассчитывать в зависимости от выраженности нарушения функции почек, согласно приведенным ниже данным:
При клиренсе креатинина (КК) ≥ 60 мл/мин – коррекция дозы не требуется.
При КК 10–50 мл/мин (креатинин сыворотки в мг% – 1,5–8,0) – рекомендуемая доза составляет 75 % от расчетной.
При тяжелой почечной недостаточности (КК
Побочное действие
Побочные эффекты перечислены по частоте возникновения:
очень часто (≥ 1/10), часто (≥ 1/100 до 1 % до
Противопоказания
Гиперчувствительность к компонентам препарата, другим пенициллинам;
тяжелые реакции гиперчувствительности немедленного типа (например, анафилаксия) к другим бета-лактамным антибиотикам (например, цефалоспорины, карбапенемы или монобактамы) в анамнезе;
в период грудного вскармливания;
лечение новорожденных с врожденным сифилисом с неврологическими симптомами;
Бициллин-5 нельзя вводить подкожно, внутривенно, внутриартериально, эндолюмбально, в полости тела, а также в ткани с нарушенной перфузией.
Передозировка
Применение высоких доз бета-лактамных антибиотиков, особенно при почечной недостаточности, может вызвать развитие энцефалопатии (нарушение сознания, двигательные нарушения, эпилептиформные припадки, судороги). Бензилпенициллин прокаин в низких токсичных дозах стимулирует центральную нервную систему (ЦНС), в высокотоксичных дозах приводит к депрессии центральных функций.
Интоксикация прокаином развивается в 2 этапа:
со стороны ЦНС: периоральная парестезия, возбуждение, делирий, судороги (тонико-клонические);
со стороны сердечно-сосудистой системы: увеличение частоты сердечных сокращений, повышение артериального давления крови.
со стороны ЦНС: кома, остановка дыхания;
со стороны сердечно-сосудистой системы: слабый пульс, падение артериального давления, остановка сердца.
У больных с начинающейся интоксикацией прокаином отмечаются беспокойство, чувство страха, жалобы на покалывания, особенно на языке и губах, зрительные и звуковые галлюцинации, подергивания мышц, которые являются предвестниками надвигающихся генерализованных приступов. При прогрессирующей интоксикации ЦНС наблюдаются растущие нарушения функции ствола мозга с симптомами угнетения дыхания, комой и даже смертью.
Снижение артериального давления является первым признаком токсического воздействия на сердечно-сосудистую систему.
Если имеются подозрения на передозировку, рекомендуется проводить клинический контроль и симптоматическое лечение.
Бензилпенициллин удаляется гемодиализом.
В случае интоксикации прокаином противопоказаны центрально действующие аналептики.
Меры предосторожности
Анафилаксия
Перед началом лечения по возможности следует выполнять тест на гиперчувствительность.
Пациент должен быть осведомлен о возможном возникновении аллергических реакций и о необходимости сообщать о них.
При появлении признаков аллергических реакций лечение должно быть отменено и при необходимости назначено симптоматическое лечение.
Небольшой процент пациентов чувствителен к прокаину. При наличии аллергических реакций в анамнезе следует провести обычный тест: ввести внутрикожно 0,1 мл 1–2 % раствора прокаина. Развитие эритемы, волдырей, жара или повреждений кожи указывает на гиперчувствительность к прокаину. Гиперчувствительность следует лечить обычными методами. Немедленно прекратить лечение препаратами бензилпенициллина прокаина. В лечении реакций на прокаин могут использоваться антигистаминные препараты.
Химическая основа такой аллергии к веществам с подобной химической структурой – наличие аминной или гидроксильной группы, связанной с бензольным кольцом, которая находится в параположении к другим группам.
Даже при наличии аллергии к прокаину в кожной форме может развиться аллергия с соответствующими симптомами на сульфаниламиды, пероральные препараты для лечения диабета, некоторые красители, проявители для рентгеновских пленок и т. д.
Следует проявлять осторожность у пациентов страдающих:
аллергическим дерматитом или бронхиальной астмой. Существует повышенный риск развития реакции гиперчувствительности. Пациент должен оставаться под наблюдением в течение получаса после инъекции и необходимо подготовить раствор адреналина для инъекций. При появлении признаков аллергических реакций лечение должно быть отменено и назначены обычные средства, такие как адреналин, антигистаминные препараты и кортикостероиды;
почечной недостаточностью (возможно, потребуется коррекция дозы);
нарушением функции печени (возможно, потребуется коррекция дозы);
дерматомикозом (возможны парааллергические реакции, так как между пенициллинами и метаболитами дерматофитов может существовать общая антигенность).
При лечении сифилиса, в результате бактерицидного действия пенициллина на патогены может развиться реакция Яриша-Герксгеймера (головная боль, лихорадка, потливость, озноб, мышечные боли и боли в суставах, тошнота, тахикардия, повышение артериального давления и последующее снижение артериального давления). Пациенты должны быть проинформированы о том, что это обычное, транзиторное состояние – результат терапии антибиотиками. Для подавления или ослабления реакции Яриша-Герксгеймера должна быть назначена соответствующая терапия.
У пациентов с сахарным диабетом может наблюдаться замедленное всасывание из депо.
При длительной терапии бициллином, особенно высокими дозами, следует периодически оценивать функции почек и системы кроветворения.
В связи с возможностью развития грибковых поражений целесообразно при лечении Бициллином-5 применять витамины группы B и витамин C. В случае подозрения на развитие грибковой инфекции показано применение противогрибковых препаратов.
Необходимо учитывать, что применение недостаточных доз или слишком раннее прекращение лечения часто приводит к появлению резистентных штаммов возбудителей.
При длительном лечении необходимо следить за ростом резистентности микробов. При развитии вторичных инфекций, вызванных бактериями или грибами, следует прекратить введение препарата и принять соответствующие меры.
При лечении венерических заболеваний, если подозревается сопутствующий сифилис, до начала терапии должно быть проведено соответствующее диагностическое обследование. Кроме того, в течение 4 месяцев должны быть выполнены серологические тесты. При врожденном сифилисе до начала терапии должно быть проведено исследование спинномозговой жидкости.
У пациентов с врожденным сифилисом нельзя исключать неврологические осложнения, поэтому у таких пациентов следует использовать формы пенициллина, которые создают более высокие концентрации в спинномозговой жидкости.
При таких заболеваниях, как острая пневмония, эмпиема, сепсис, менингит или перитонит, которые требуют более высокой концентрации пенициллина в сыворотке крови, лечение должно быть начато с водорастворимой щелочной соли бензилпенициллина
Лечение стрептококковых инфекций должно быть достаточным для устранения микроорганизма, в противном случае, могут произойти осложнения стрептококковых заболеваний. После завершения лечения следует культурально определить, ликвидированы ли стрептококки.
Так как в состав Бициллина-5 входит бензилпенициллин прокаин, препарат следует использовать с осторожностью при следующих заболеваниях:
нарушение сердечной проводимости;
У пациентов с дефицитом псевдохолинэстеразы и значительным снижением активности фермента следует учитывать риск развития токсических симптомов
при применении прокаина.
Антибиотик-ассоциированная диарея
Необходимо учитывать возможность развития тяжелой и упорной диареи, псевдомембранозного колита, связанного с введением антибиотика (кровавые/слизистые, водянистые диареи, тупая боль, диффузные боли в животе или колики, лихорадка, иногда тенезмы), такие симптомы могут быть опасными для жизни. В этих случаях препарат должен быть немедленно отменен и назначена терапия на основании результатов обнаруженных патогенов (например, ванкомицин перорально 250 мг х 4 раза). Противоперистальтические препараты противопоказаны.
О случаях диареи, связанных с Clostridium difficile, сообщается при использовании практически всех антибактериальных средств, в том числе Бициллина-5. Степень тяжести варьирует и может изменяться от легкой диареи до смертельного колита. Лечение антибактериальными средствами изменяет нормальную флору кишечника, что ведет к избыточному росту Clostridium difficile. Clostridium difficile производит токсины A и B, которые способствуют развитию диареи, ассоциированной с Clostridium difficile. Штаммы Clostridium difficile, продуцирующие токсины, служат причиной повышенной заболеваемости и смертности, так как эти инфекции могут быть устойчивы к антимикробной терапии и могут потребовать колэктомии. Диарея, ассоциированная с Clostridium difficile, должна рассматриваться у всех больных с энтероколитом, развившимся после применения антибиотиков. Необходимо проводить тщательный сбор анамнеза, так как диарея, ассоциированная с Clostridium difficile, как сообщается, развивается в течение более двух месяцев после введения антибактериальных средств. Если диарея, ассоциированная с Clostridium difficile, подозревается или подтверждена, следует прекратить использование антибиотиков, не направленных против Clostridium difficile. И назначить соответствующее введение жидкости, электролитов, белковых добавок, лечение антибиотиками, к которым чувствительны Clostridium difficile, а также хирургическое – по показаниям.
Способ введения
Не вводить вблизи артерии или нерва.
В случае непреднамеренного внутривенного введения может развиться синдром Уанье (Hoigne), который проявляется различными симптомами со стороны ЦНС, такими как острое возбуждение, со спутанностью сознания, зрительными и слуховые галлюцинациями и страхом надвигающейся смерти (синдром, о котором сообщалось после введения пенициллина прокаина и, реже, после инъекций комбинации бензилпенициллина и пенициллина прокаина); также могут возникнуть другие симптомы, связанные с этим синдромом, такие как психоз, судороги, головокружение, шум в ушах, цианоз, сердцебиение, тахикардия и/или ненормальное вкусовое восприятие. Симптомы регрессируют в течение часа. Если случай тяжелый, рекомендуется парентеральное введение седативных средств.
В случае непреднамеренного внутриартериального введения, особенно у детей, может развиться синдром Николау (Nicolau). Симптомокомплекс осложнений эмболической природы возникает после внутримышечного введения детям пенициллина с кристаллической структурой: начальные признаки – бледные пятна на коже ягодиц, внезапная ишемия на месте инъекции; боль в конечностях или животе, парестезии (эти явления стихают через несколько минут); появление болезненных синюшных неравномерных пятен с последующим формированием пузырей и некроза в зависимости от величины закупоренной артерии; возможно развитие вялого паралича конечности, в редких случаях – параплегии; из отдаленных осложнений наблюдаются гематурия и кровавый стул.
Беременность и период лактации
Беременность
Бензатин бензилпенициллин и бензилпенициллин прокаин проникают через плаценту. Исследования на животных не указывают на прямые или косвенные вредные воздействия, вызванные репродуктивной токсичностью. Бициллин-5 можно применять во время беременности при надлежащих показаниях и с учетом пользы и рисков.
Бициллин-5 не показан для лечения сифилиса во время беременности.
Грудное вскармливание
Бензатин бензилпенициллин и бензилпенициллин прокаин проникают в небольших количествах в грудное молоко. Хотя на сегодняшний день не сообщалось о каких-либо нежелательных эффектах у грудных детей, получавших грудное молоко, тем не менее следует учитывать возможность сенсибилизации или вредного воздействия на кишечную микрофлору.
Младенцев не следует кормить грудным молоком во время лечения Бициллин-5. Грудное вскармливание может быть возобновлено после прекращения лечения через 24 часа.
Фертильность
Никаких исследований фертильности у человека не проводилось. Исследования репродуктивности на мышах, крысах и кроликах не выявили каких-либо негативных влияний на фертильность. Долгосрочных исследований фертильности у лабораторных животных не проводилось.
Взаимодействие с другими лекарственными препаратами
Одновременное введение бензилпенициллина не рекомендуется с:
Бактериостатическими антибиотиками
Так как пенициллины действуют только на пролиферирующие бактерии, Бициллин-5 не следует комбинировать с бактериостатическими антибиотиками. Комбинации с другими антибиотиками возможны, только если ожидается синергизм или, по крайней мере, аддитивный эффект. Отдельные компоненты комбинации должны рассматриваться как полная эффективная доза (исключение: если синергизм доказан).
Чтобы избежать нежелательных химических реакций, инъекции не следует смешивать.
Ингибиторами холинэстеразы
Не следует использовать препарат вместе с ингибиторами холинэстеразы. Использование ингибиторов холинэстеразы влияет на метаболизм прокаина, существует возможность повышения токсичности прокаина.
Следует проявлять осторожность при совместном введении:
Противовоспалительных, противоревматических и жаропонижающих средств
При совместном введении противовоспалительных, противоревматических или жаропонижающих средств (особенно индометацин, фенилбутазон, высокие дозы салицилатов), следует учитывать конкурентное ингибирование экскреции.
Пробенецида
Введение пробенецида приводит к ингибированию секреции бензилпенициллина почечными канальцами, что приводит к увеличению концентрации в сыворотке и продлению периода полувыведения. Пробенецид также ингибирует транспорт пенициллина из спинномозговой жидкости, поэтому одновременное введение пробенецида снижает дальнейшее проникновение бензилпенициллина в ткани головного мозга.
Гормональных контрацептивов
В редких случаях во время использования препарата, как и при приеме других антибиотиков, может наблюдаться снижение эффективности пероральных контрацептивов. Поэтому рекомендуется дополнительное использование других методов контрацепции.
У пациентов, получавших дигоксин, следует использовать Бициллин-5 с осторожностью, так как существует значительный риск развития брадикардии в результате лекарственного взаимодействия.
Метотрексата
При одновременном применении с Бициллином-5 выведение метотрексата снижается. Это может привести к увеличению токсичности метотрексата.
Антикоагулянтов
Одновременное применение Бициллина-5 с пероральными антикоагулянтами может усилить их эффект и увеличить риск кровотечений. Рекомендуется регулярно контролировать международное нормализованное отношение (МНО) и соответственно корректировать дозировку антагонистов витамина K во время и после лечения Бициллином-5.
Сульфаниламидов
При известной аллергии в анамнезе на сульфаниламиды не исключена перекрестная реакция на прокаин. Бензилпенициллин прокаин может снижать эффективность сульфаниламидов.
Недеполяризующих миорелаксантов
Бензилпенициллин прокаин может усилить действие недеполяризующих миорелаксантов.
Физостигмина
Бензилпенициллин прокаин может усиливать действие физостигмина. Физостигмин в низких дозах может оказывать защитное действие против токсических эффектов прокаина.
Условия и срок хранения
В защищенном от влаги месте при температуре не выше 25 °C.
3 года. Не использовать по истечении срока годности.
Хранить в местах, недоступных для детей.
Условия отпуска из аптек
Отпуск из аптек фасовки № 10 производится по рецепту.
Фасовка № 50 – для поставки в стационары.
Упаковка
1 200 000 ЕД + 300 000 ЕД во флаконах вместимостью 10 мл.
10 флаконов с листком-вкладышем помещают в пачку из картона.
50 флаконов с 5 инструкциями по применению помещают в коробку из картона для поставки в стационары.
Производитель
Правда, ученый всегда говорил о себе, что он всего лишь заметил свойства пенициллина и придумал ему название. Как бы то ни было, это лекарство, спасло тысячи жизней и оказало человечеству неоценимую помощь в борьбе с тяжёлыми бактериальными инфекциями.

Открытие Флеминга
В 1928 г. бактериолог высеял в чашки Петри стафилококки, а затем был вынужден на некоторое время уехать. Когда же после довольно продолжительного отсутствия он вернулся, то увидел любопытную картину: пара образцов оказалась испорчена - в них попала самая обычная плесень, и сильно выросла за время отсутствия хозяина лаборатории.
Быть может, он плохо помыл лабораторную посуду, или споры залетели из соседнего помещения, важен тот факт, что, когда Флеминг пригляделся к испорченным образцам, оказалось, что стафилококков в чашках нет, плесень уничтожила их. После изучения этого случая Флеминг занялся выделением действующего вещества из плесени.
В сентябре 1929 г. в университетском медицинском клубе Лондона он сделал доклад о новом веществе Penicillium notatum, указав помимо достоинств и недостатки. Вещество было нестойким и включало в себя множество белковых примесей, затрудняющих его использование в медицине.
Опыты по очистке длились до 1941 года. Выделить пенициллин в чистом виде удалось учёным Э. Флори и Г. Чейну, и тогда же препарат начал успешно применяться в терапии. Именно 1941 г. считается началом эры антибиотиков.
В 1945 г. Флеминг, Чейн и Флори получили нобелевскую премию, но сразу отказались от патента, решив, что лекарство, спасающее тысячи жизней, не должно становиться средством материального обогащения.
Читайте также:

