Как сделать компресс из магнезии
Обновлено: 04.07.2024
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
"Men's Health. Советы экспертов", медицинский блог (декабрь 2016г.)
"Москва 24", телеканал (ноябрь 2016г.)
Ушиб - один из самых распространенных видов травм. При таком повреждении страдают мягкие ткани, однако целостность кожных покровов не нарушается. Такие травмы часто происходят при ударах тупым предметом, падениях с высоты на плоскую поверхность и могут сочетаться с переломами, вывихами, царапинами, ссадинами.
Помимо ушибов отдельных частей тела существуют также ушибы внутренних органов.
Как правило, специальное лечение ушибов не требуется. Однако если в течение продолжительного времени после травмы имеются боли, например, болит локоть или болит спина, необходимо обратиться к врачу.
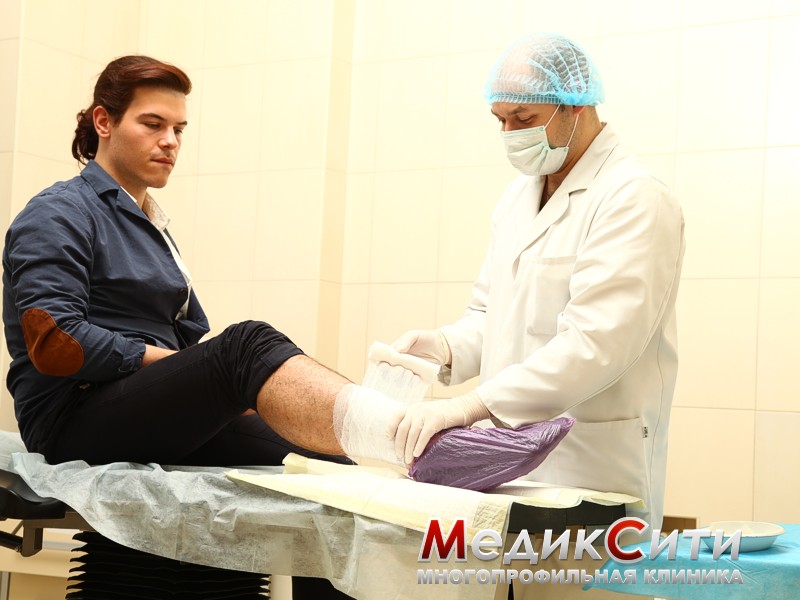
Лечение ушибов и гематом
Лечение ушибов и гематом

Лечение ушибов и гематом
Степени ушибов
Ушибы могут быть единичными и множественными. В зависимости от тяжести выделяются следующие степени повреждений:
1 степень - легкие ушибы, сопровождающиеся появлением небольших ссадин и ран. Выздоровление происходит самостоятельно через 3-4 дня.
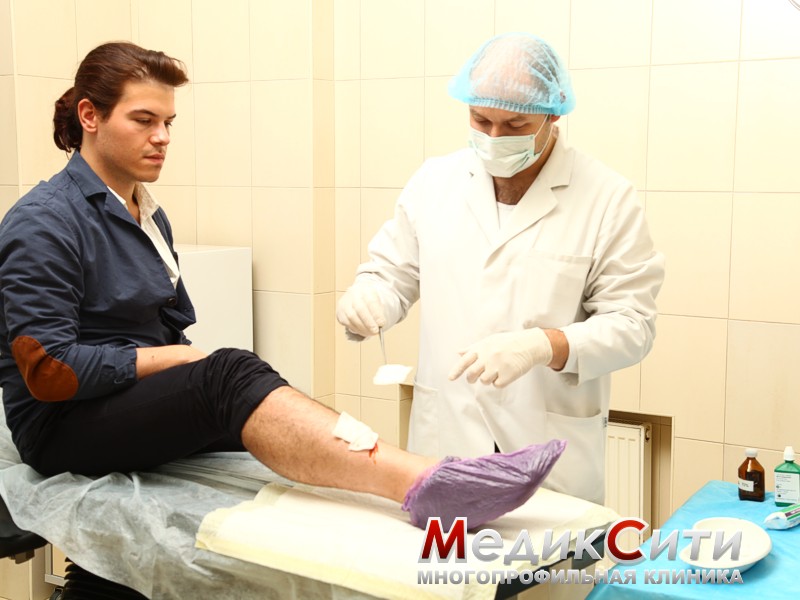
2 степень - ушибы средней тяжести, характеризующиеся появлением отеков и гематом. Человек может чувствовать резкую боль. Специального лечения ушибов в этом случае не предусматривается. Как правило, достаточно наложить давящую повязку. В случае кровяных образований под кожей необходимо обратиться к врачу.
3 степень - повреждение мышц и сухожилий, вероятность вывиха. Такие травмы могут быть опасны при травме коленей, головы, копчика. Требуется осмотр у специалиста для определения дальнейшего лечения.
4 степень ушибов может привести к нарушению функционирования всех систем и органов человека. Врач определяет вид лечения и необходимость оперативного вмешательства.
Симптомы ушибов
Ушибы сопровождаются появлением следующих клинических признаков:
- покраснение, отек или припухлость;
- кровоизлияние (гематома) или синяк (появляется на месте покраснения, область появления - подкожная жировая клетчатка, межмышечное и подфасциальное пространство);
- сильная или ноющая боль (интенсивность боли зависит от расположения, силы удара и формы травмирующего предмета).
Следует обратить внимание на длительную боль, она может свидетельствовать о переломе, кровотечении во внутренних органах, разрывах связок.
Лечение ушибов и гематом
Лечение ушибов и гематом
Лечение ушибов и гематом
Чем опасна гематома?
Гематома - это появившееся в результате разрыва сосудов ограниченное скопление крови в поврежденном органе, ткани или мышце. Возникает вследствие удара, ушиба, в результате заболевания сосудов или злоупотребления некоторыми лекарственными препаратами.
Кровоизлияние может быть как небольшим, так и обширным, приводящим к сдавливанию внутренних органов. У одних людей гематомы на коже могут появиться даже при легком прикосновении. У других они возникают достаточно редко, однако сильный удар может привести к значительному внутреннему кровотечению.
Обширные гематомы могут повлечь различные осложнения. Зачастую кровоизлияния начинают сдавливать различные нервы или крупные сосуды. В таких случаях лечение гематом необходимо проводить в медицинском учреждении.
Виды гематом
В зависимости от расположения выделяют следующие виды гематом:
Внутримышечная и подкожная гематомы имеют одинаковые симптомы и, чаще всего, опасности для здоровья не несут. Обычно такие образования благополучно рассасываются. Но иногда они сохраняются надолго, мешая нормальному функционированию находящихся рядом органов.
Субсерозная гематома - это кровоизлияние, локализующееся в грудной или брюшной полости. В этом случае необходима квалифицированная медицинская помощь и оперативное лечение гематомы.
Гематома головного мозга - одна из самых опасных. Скопление крови в полости черепа может привести к сдавливанию головного мозга, а также к отеку и поражению мозговой ткани.
Любая травма головы может привести к серьезным последствиям! Поэтому необходимо срочная консультация со специалистами.

Лечение ушибов и гематом
Лечение ушибов и гематом

Лечение ушибов и гематом
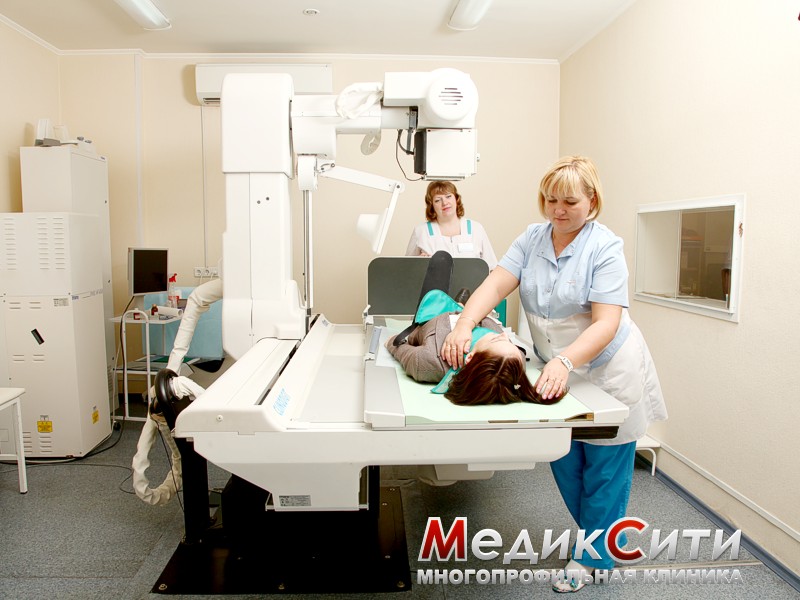
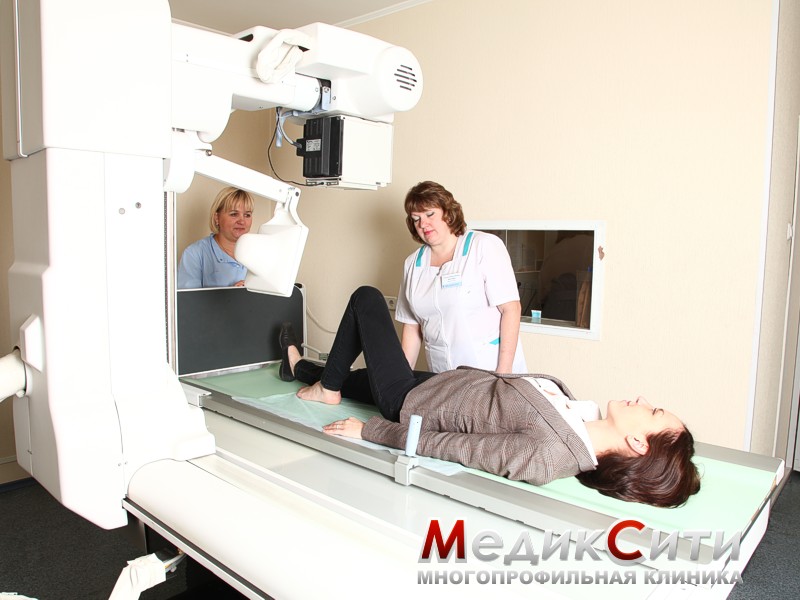
Диагностика повреждений
Визуальный осмотр поврежденного места и сбор анамнеза - первый шаг при оказании медицинской помощи. При сильном ушибе может быть назначена рентгенография.
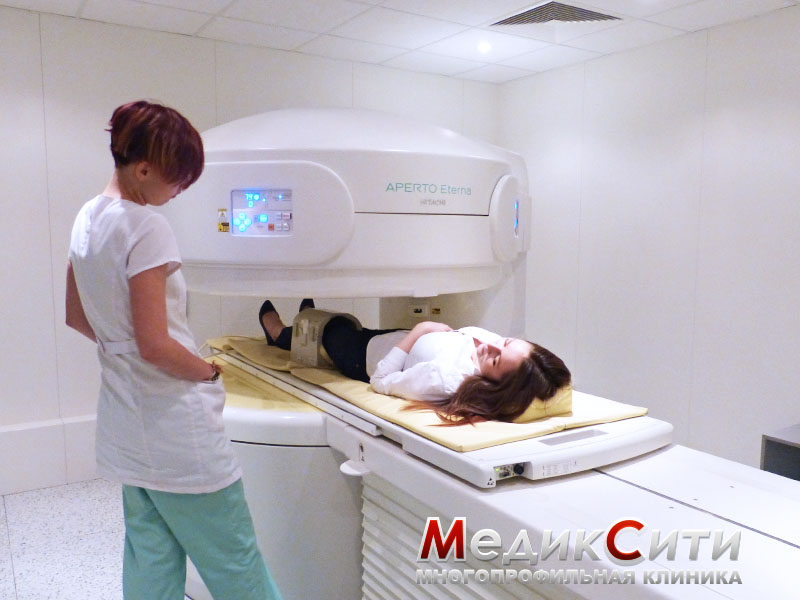
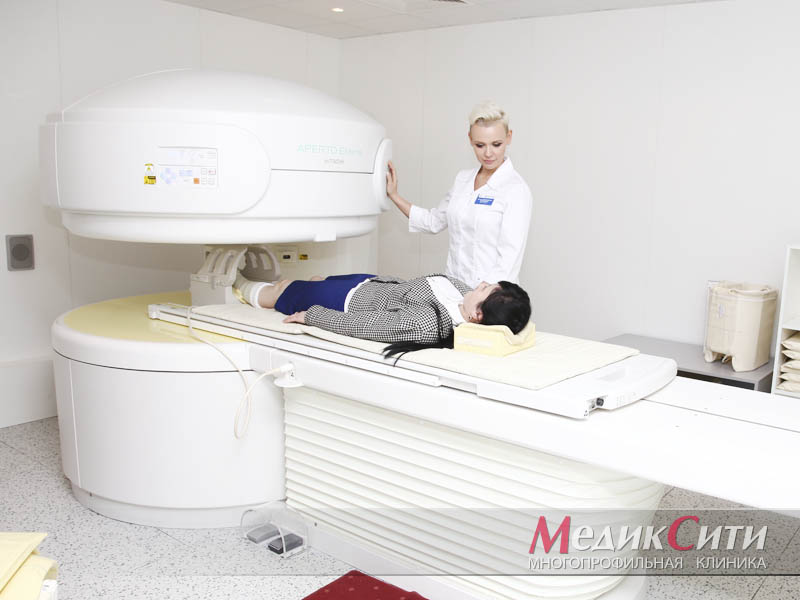
При подозрении на поражении внутренних органов проводится ультразвуковое исследование или магнитно-резонансная томография. Кроме того могут понадобиться анализы крови и мочи.
Лечение ушибов
Первая помощь при ушибах конечностей начинается с тщательного исследования ушибленного места (сгибание-разгибание рук и ног). В случае получения сильной травмы (до проведения осмотра врачом), пострадавшую конечность необходимо обездвижить.
Необходимо обратить внимание на следующие симптомы:
- появление слабости и потеря сознания (при ушибе головы важно исключить внутричерепную гематому);
- сильная боль (она может указывать на повреждение внутренних органов или перелом),
- ослабление дыхания, появление крови в моче (возможное внутреннее кровотечение).
Лечение гематом
Как правило, основная часть лечения ушибов сводится к лечению гематом. Для того чтобы остановить кровоизлияние, к месту ушиба прикладывается холодный компресс. Под действием холода происходит сужение кровеносных сосудов и кровоизлияние купируется.
Следует отметить, что холод эффективен лишь первые 12 часов после ушиба. На вторые сутки лучшим средством при ушибах (и средством от гематомы) будет теплый компресс, который, наряду с физиолечением, способствует рассасыванию кровоизлияний.
Лечение гематомы в стационаре может состоять в проколе кожи на поврежденном участке и удалении скопившейся крови.
Также по назначению врача может быть проведено медикаментозное лечение ушибов, включающее в себя введение противовоспалительных, рассасывающих и сосудорасширяющих средств.
Плазмозамещающие и перфузионные растворы. Добавки к растворам для внутривенного введения. Электролитные растворы. Магния сульфат.
Код АТХ B05XA05
Фармакологические свойства
Равновесная концентрация (СSS) - 2-3,5 ммоль/л. Проникает через гематоэнцефалический и плацентарный барьеры, создает в материнском молоке концентрации, в 2 раза превышающие концентрации в плазме.
Выведение осуществляется почками, скорость почечной экскреции пропорциональна концентрации в плазме и уровню клубочковой фильтрации.
При парентеральном введении оказывает противосудорожное, антиаритмическое, гипотензивное, спазмолитическое действие, в больших дозах – угнетает нервно-мышечную передачу, оказывает токолитическое действие, подавляет дыхательный центр.
Противосудорожное действие – магний уменьшает высвобождение ацетилхолина из нервно-мышечных синапсов, подавляя при этом нервно-мышечную передачу, оказывает прямое угнетающее действие на ЦНС.
Антиаритмическое действие – магний снижает возбудимость кардиомиоцитов, восстанавливает ионное равновесие, стабилизирует клеточные мембраны, нарушает ток натрия, медленный входящий ток кальция и односторонний ток калия.
Кардиопротекторный эффект обусловлен расширением коронарных артерий, снижением общего периферического сосудистого сопротивления и агрегации тромбоцитов.
Токолитическое действие – магний угнетает сократительную способность миометрия (снижение поглощения, связывания и распределения кальция в клетках гладкой мускулатуры), усиливает кровоток в матке в результате расширения ее сосудов.
Является антидотом при отравлениях солями тяжелых металлов.
Системные эффекты развиваются почти мгновенно после внутривенного (в/в) введения. Длительность действия при в/в введении – 30 минут.
Показания к применению
- артериальная гипертензия (в т.ч. гипертонический криз с явлениями отека мозга)
- судорожный синдром (для подавления судорог при эклампсии; для предупреждения судорог при тяжелой преэклампсии)
- отравление солями тяжелых металлов (ртуть, мышьяк, тетраэтилсвинец)
- гипомагниемия (в т.ч. повышенная потребность в магнии).
Способ применения и дозы
Назначают внутривенно медленно или в виде внутривенной инфузии.
При внутривенном введении пациент должен находиться в положении лежа.
Дозы уточняют с учетом терапевтического эффекта и концентрации ионов магния в сыворотке крови.
Длительность лечения определяется врачом индивидуально в зависимости от клинической ситуации. При внутривенной инъекции скорость введения обычно не должна превышать 150 мг/мин (0,6 мл/мин), за исключением лечения аритмий и эклампсии беременных. Доза препарата должна быть снижена при нарушениях функции почек.
Не требуется коррекции дозы у пациентов пожилого возраста.
Однако следует соблюдать осторожность при нарушении функции почек.
Преэклампсия и эклампсия. Дозу устанавливают индивидуально в зависимости от клинической ситуации. Доза насыщения – 2-4 г в течение 5-20 минут (инфузия). Поддерживающая доза – 1-2 г/час при постоянном контроле сухожильных рефлексов и функции дыхания. Терапию продолжают до прекращения приступа. Максимальная суточная доза – 30-40 г магния сульфата, при нарушении функции почек – 20 г/48 часов.
У новорожденных. Для ликвидации дефицита магния у новорожденных назначают по 0,5-0,8 мл/кг 1 раз в сутки в течение 5-8 дней. Не рекомендуется вводить новорождённым препараты магния внутривенно струйно из-за возможности развития гипермагниемии с остановкой дыхания, сердца и артериальной гипотензией.
Тяжелая гипомагниемия. Начальная доза – 5 г. Дозу вливают в 1 л инфузионного раствора (0,9 % раствора натрия хлорида или 5 % глюкозы) и вводят внутривенно капельно в течение не менее 3 часов. Дозируют в зависимости от концентрации препарата в сыворотке крови.
Максимальная суточная доза при внутривенном введении составляет 72 мл (18 г).
Профилактика гипомагниемии у больных, получающих только парентеральное питание. Если в питательных растворах нет магния, его добавляют дополнительно. Суточная доза – 1,5-4 г. Обычно в 1 л раствора парентерального питания прибавляют 1 г магния сульфата.
При гипертоническом кризе вводят в/в (медленно!!) 5-20 мл 25% раствора магния сульфата.
Для купирования аритмий вводят внутривенно 1-2 г в течение около 5 минут, возможно повторное введение (суммарное введение до 4 г магния сульфата).
Отравление солями тяжелых металлов (ртуть, мышьяк, тетраэтилсвинец)
Как антидот магния сульфат применяют внутривенно струйно по 5 мл 25% раствора.
Дозы Магния сульфата указаны в граммах.
Им соответствует количество раствора: 1 г – 4 мл (25%); 2 г – 8 мл (25%);
3 г–12 мл (25 %); 4 г–16 мл (25 %); 5 г – 20 мл (25%); 10 г – 40 мл (25%); 15 г –60 мл (25 %); 20 г – 80 мл (25 %); 30 г –120 мл (25%); 40 г – 160 мл (25%).
Раствор магния сульфата в ампулах разбавляют инъекционными растворами: 0,9% раствор натрия хлорида или 5% декстрозы (глюкозы). Свежеприготовленные инфузионные растворы не подлежат длительному хранению и должны быть использованы сразу после приготовления.
Побочные действия
Частота возникновения перечисленных побочных действий не установлена.
Со стороны дыхательной системы: замедление частоты дыхания, одышка;
Со стороны сердечно-сосудистой системы: острая недостаточность кровообращения, артериальная гипотензия, урежение частоты сердечных сокращений, ощущение сердцебиения.
Со стороны нервной системы: ослабление рефлексов, снижение мышечного тонуса, тревожность, выраженная седация, головокружение, потеря сознания, угнетение настроения, вялый паралич.
Магния сульфат понижает возбудимость дыхательного центра, большие дозы магния сульфата при парентеральном введении могут вызвать паралич дыхательного центра.
Со стороны кожных покровов: гиперемия кожи, зуд, высыпания, крапивница.
Со стороны иммунной системы: анафилактический шок, ангионевротический отек, гипертермический синдром, озноб.
Со стороны желудочно-кишечного тракта: тошнота, рвота, диарея.
Со стороны мочевыделительной системы: полиурия.
Со стороны репродуктивной системы: атония матки.
Общие расстройства: гипотермия; гипергидроз.
Признаки гипермагниемии, ранжированные в порядке повышения концентрации ионов магния в сыворотке крови: снижение глубоких сухожильных рефлексов (2–3,5 ммоль/л), удлинение интервала PQ и расширение комплекса QRS на электрокардиограмме (2,5–5 ммоль/л), снижение сухожильных рефлексов (4–5 ммоль/л), угнетение дыхательного центра (5–6,5 ммоль/л), нарушение проводимости сердца (7,5 ммоль/л), остановка сердца (12,5 ммоль/л).
Противопоказания
- повышенная чувствительность к препарату
- атриовентрикулярная блокада I-III степени (AV-блокада)
- тяжелая почечная недостаточность (клиренс креатинина менее 20 мл/мин)
- тяжелая артериальная гипотензия
- состояния, связанные с дефицитом кальция и угнетением дыхательного центра
- предродовой период (за 2 часа до родов)
- состояния, обусловленные дефицитом кальция и угнетением дыхательного центра, тяжелые заболевания органов дыхания
- выраженная печеночная недостаточность
С осторожностью: хроническая почечная недостаточность, заболевания органов дыхания, острые воспалительные заболевания желудочно-кишечного тракта, пожилой возраст, беременность, детский возраст.
Лекарственные взаимодействия
Пациенты, которые вместе с магния сульфатом применяют и другие лекарственные средства, должны сообщить об этом врачу.
Усиливает эффект других лекарственных средств, угнетающих ЦНС.
Сердечные гликозиды увеличивают риск нарушения проводимости и атриовентрикулярной блокады (особенно при одновременном внутривенном введении солей кальция).
Снижается эффект антитромботических средств, антагонистов витамина К, изониазида, неселективных ингибиторов обратного нейронального захвата моноаминов.
Может замедляться выведение мексилетина. Может потребоваться пересмотр доз.
Пропафенон – усиливается эффект обоих препаратов и возрастает риск токсического эффекта.
Миорелаксанты и нифедипин усиливают нервно-мышечную блокаду.
При совместном применении магния сульфата для парентерального введения с другими вазодилататорами возможно усиление гипотензивного эффекта.
Барбитураты, наркотические анальгетики, гипотензивные препараты повышают вероятность угнетения дыхательного центра.
Нарушает всасывание антибиотиков группы тетрациклина, ослабляет действие стрептомицина и тобрамицина.
Соли кальция уменьшают действие магния сульфата.
Фармацевтически несовместим (образует осадок) с препаратами кальция, карбонатами, бикарбонатами и фосфатами щелочных металлов, клиндамицина фосфатом, гидрокортизона натрия сукцинатом, полимиксина В сульфатом, прокаина гидрохлоридом, салицилатами и тартратами.
При концентрациях ионов магния выше 10 ммоль/мл в смесях для полного парентерального питания возможно разделение жировых эмульсий.
Особые указания
Магния сульфат следует применять осторожно, чтобы не возникла токсическая концентрация магния сульфата. Перед началом терапии следует определить уровень магния в крови. У взрослых нормальный уровень магния в плазме крови составляет 0,75-1,26 ммоль/л.
Лицам пожилого возраста обычно следует применять уменьшенную дозу, так как у них снижена функция почек. Больные с нарушением функции почек (если клиренс креатинина более 20 мл/мин) и олигурией не должны получать более 20 г магния сульфата (81 ммоль Mg2+) в течение 48 ч, не следует вводить магния сульфат внутривенно слишком быстро. Рекомендуется контроль концентрации ионов магния в сыворотке крови (должна быть не выше 0,8–1,2 ммоль/л), диуреза (не менее 100 мл/ч), частоты дыхания (не менее 16/мин), контроль сухожильных рефлексов и АД.
Инфекции мочевых путей ускоряют преципитацию аммиачно-магниевых фосфатов, при этом временно не рекомендуется магнезиотерапия. При нарушении выведения магния после парентерального введения магния сульфата возможна гипермагниемия.
С осторожностью применяют при заболеваниях органов дыхания. При длительном применении препарата рекомендуется мониторинг сердечно-сосудистой системы, сухожильных рефлексов, функции почек и частоты дыхания.
Внутривенное введение магния сульфата проводят медленно: при слишком высокой скорости введения возможна гипермагниемия. Одновременное парентеральное введение витамина В6 и инсулина повышают эффективность магнезиотерапии.
При введении магния сульфата необходимо иметь приготовленный для внутривенного введения раствор кальция, например, 10% раствор кальция глюконата. При необходимости одновременного внутривенного введения магния и кальция, их вводят в разные вены. При применении магния сульфата могут быть искажены результаты радиологических исследований, для которых применяется технеций.
Беременность и период лактации
При беременности применяют с осторожностью, с учетом концентрации магния в крови, только в случаях, когда ожидаемый терапевтический эффект для матери превышает потенциальный риск для плода. Не следует применять препарат в течение 2 часов после родов.
При назначении препарата беременным женщинам следует контролировать частоту сердечных сокращений плода.
Непрерывное введение магния сульфата в течение 5-7 дней у беременных женщин может привести к гипокальциемии и костной аномалии у развивающегося плода (деминерализация костей, остеопения).
При необходимости применения в период лактации следует прекратить кормление грудью.
Особенности влияния лекарственного препарата на способность управлять транспортным средством или потенциально опасными механизмами
В период лечения необходимо воздержаться от вождения автотранспорта и занятий потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Передозировка
Симптомы: исчезновение коленного рефлекса, тошнота, рвота, резкое снижение АД, брадикардия, угнетение дыхания и ЦНС, другие признаки гипермагниемии.
Лечение: следует внутривенно медленно ввести раствор кальция хлорида или кальция глюконата – 5-10 мл 10%, проводят оксигенотерапию, вдыхание карбогена, искусственное дыхание, перитонеальный диализ или гемодиализ, симптоматическую терапию.
Форма выпуска и упаковка
По 10 мл в ампулы нейтрального стекла.
По 10 ампул в коробке из картона. В каждую коробку вкладывают инструкцию по медицинскому применению на государственном и русском языках и нож для вскрытия ампул или скарификатор ампульный.
По 5 или 10 ампул помещают в контурную ячейковую упаковку из пленки поливинилхлоридной или ленты полиэтилентерефталатной и фольги алюминиевой или бумаги с полиэтиленовым покрытием, или без фольги, или без бумаги.
По 1 (по 10 ампул) или 2 (по 5 ампул) контурных ячейковых упаковки с инструкцией по медицинскому применению на государственном и русском языках и ножом для вскрытия ампул или скарификатором ампульным помещают в пачку из картона.
При упаковке ампул с кольцом излома или точкой надлома нож для вскрытия ампул или скарификатор ампульный не вкладывают.
На основании результатов осмотра врач назначает лечение: например ультразвуковую терапию на область пораженной молочной железы, что способствует оттоку молока. Возможно назначение магнитотерапии, которая обладает противовоспалительным, противоотечным и обезболивающим эффектом. В некоторых ситуациях врач может назначить антибиотикотерапию. Существуют антибиотики, которые разрешены для применения в период грудного вскармливания.
В случаях, когда имеются признаки гнойного мастита мы направляем наших пациентов на экстренную госпитализацию в хирургический стационар.
Лактационный мастит это серьезное заболевание и его не стоит недооценивать, при первых симптомах необходимо срочно обращаться к врачу, поскольку своевременное обращение позволит снизить вероятность развития гнойного мастита, и хирургической операции на молочной железе. В то же время следует отметить, что менее чем в 1% случаев несмотря на адекватное и своевременное лечение может развиваться гнойный мастит, это может быть связано с ослабленой иммунной системы пациентки, а также с устойчивостью патогенных бактерий к антибиотикам.
В связи с этим, хочу призвать кормящих матерей не откладывать визит к врачу при появлении симптомов мастита и лактостаза. В клиниках "Личный доктор" маммологи принимают практически каждый день. Мы всегда будем рады Вам помочь в данной трудной жизненной ситуации. Звоните. Записывайтесь на прием.
Маммолог-онколог, кандидат медицинских наук Дмитрий Анатольевич Воскресенский.
Первичная консультация врача с осмотром и рекомендациями всего 1500 руб. УЗИ молочных желез всего 1600 руб.
Сеанс ультразвуковой терапии молочных желез 700 руб.
У нас нет скрытых платежей!
Звоните!
Звоните! Единый номер: 426-15-05
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. - М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Читайте также:

