Как сделать ивл из баллона с кислородом
Добавил пользователь Владимир З. Обновлено: 05.10.2024
Содержание кислорода в атмосфере близко к 20 %, но в крупных городах, рядом с автомобильными трассами и промышленными предприятиями этот показатель снижается. Даже здоровому человеку для полноценного дыхания и насыщения организма кислородом иногда приходится учащенно дышать, посещать парки и скверы, проветривать помещения.
Каковы предпосылки для покупки кислородных баллончиков?
Способ насыщения кислородом организма, без которого не обходятся процессы окисления, достаточно прост и сотворен самой природой. Газовая смесь поступает в легкие при вдохе, где попадает в альвеолы и через капилляры кислород поступает в кровь, тем самым возмещается его дефицит в тканях организма. Кислородотерапия (или оксигенотерапия) является дополнением к основной схеме лечения, а не его заменой. С ее помощью возможно дополнительное снабжение организма необходимой порцией кислорода.
Кислородные баллончики KISLOROD появились в нашей жизни совсем не случайно. Загрязненный воздух, болезнетворные микроорганизмы (вирусы, бактерии), аллергены и, как следствие, неумолимая статистика роста пациентов с болезнями органов дыхания 1 поставила перед производителями амбиционные задачи: разработать не только продуктивные, но и мобильные кислородные баллончики, которые без труда можно положить в женскую сумочку, спортивный рюкзак или бардачок автомобиля.

Какие бывают баллончики?
Сейчас в ассортименте производителя Prana несколько видов кислородных баллончиков KISLOROD:
Газовая смесь не содержит примесей и ароматизаторов. Надежный клапан позволит периодически использовать баллончик на протяжении длительного времени. Срок годности с даты производства насчитывает 36 месяцев.
Мобильность превыше всего
Простота применения
- Открыть крышку на баллончике.
- Если в комплект входит маска, присоединить ее к клапану.
- Поднести баллончик или маску к лицу на расстояние 3–5 см.
- Нажать на клапан и сделать стандартный по продолжительности вдох за 1–2 секунды, что соответствует 150–200 мл газовой смеси.
- Повторить надо несколько вдохов. Обычно пяти вдохов бывает достаточно для компенсации дефицита кислорода в организме.
- Закрыть крышку баллончика до следующего использования.
- Можно повторить процедуру через некоторое время в зависимости от самочувствия.
При этом покупка баллончиков KISLOROD не наносит урон семейному бюджету: цена вполне доступная для большинства потребителей и зависит прежде всего от объема и выбранной комплектации. А если учесть, что срок годности составляет 36 месяцев с даты производства, то можно смело рекомендовать покупку кислородных баллончиков и для домашней аптечки.
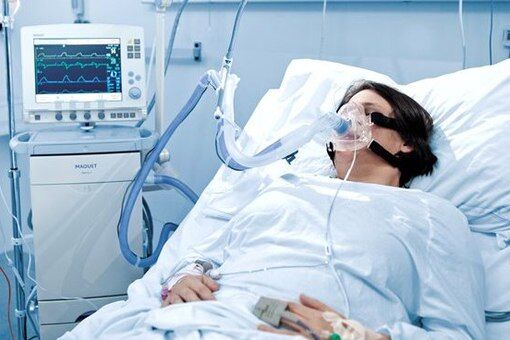
Рис. 1. Применение аппарата ИВЛ
Многие пациенты испытывают беспокойство по поводу работы аппарата ИВЛ, и это достаточно обосновано в связи с тем, что безопасность и наибольшая эффективность функционирования аппарата достигается благодаря правильному выбору и настройке прибора. Группа пациентов, которая может поддерживать дыхательные функции организма в домашних условиях, как правило, останавливает свой выбор на портативных устройствах и производят их настройку исходя из назначений медицинских специалистов. Необходимость аппарата ИВЛ возникает при остановке дыхания (для респираторной поддержки) или при возникновении одышки.
При выборе аппарата ИВЛ пациентам необходимо обратить внимание на несколько основополагающих моментов, среди которых — возможность насыщения воздуха кислородом, поскольку одна группа приборов производит введение кислорода только под высоким давлением, а другая часть устройств подключается к кислородным концентраторам, однако процесс их настройки несколько более сложный.
В связи с технологическим прогрессом, доступность аппаратов ИВЛ для домашнего применения увеличивается с каждым днем, но перед осуществлением покупки такого рода оборудования необходима консультация врача.
Аппарат ИВЛ: принцип работы

Рис. 2 Принцип работы аппарата ИВЛ
Аппарат ИВЛ состоит из нескольких основных частей таких как компрессор, электронные схемы, датчики, система клапанов.
Прибор способствует поступлению газовой смеси с необходимой и допустимой концентрацией кислорода в легкие пациента под давлением. В процессе его функционирования должна быть соблюдена цикличность воздуха, переключение инспирации и экспирации должно производиться с соблюдением потока, объема и давления воздуха при определенных временных параметрах. На этапе инспирации производится контролируемая вентиляция, в остальных случаях прибор осуществляет поддержку инстинктивному дыханию пациента.
Подключаться аппарат ИВЛ может двумя способами: инвазивным и неинвазивным. При неинвазивном способе подключения подача воздуха осуществляется по трубке и выводится через маску, при инвазивном же способе подключения воздушная смесь подается по интубационной трубке, введенной в трахеостому или дыхательные пути.
Клинические показания к ИВЛ
В тяжелых случаях, когда состояние больного невозможно детально обследовать или отсутствует необходимое оснащение медицинского учреждения, основными показаниями к искусственной вентиляции являются:
- остро развившееся нарушение ритма дыхания, патологические ритмы;
- отсутствие самостоятельного дыхания (апноэ);
Данные пункты являются абсолютными показаниями к ИВЛ. Остро возникшие нарушения дыхательного ритма свидетельствуют о глубоких нарушениях центральной регуляции дыхания. Исключением являются больные с сердечной недостаточностью и диффузным атеросклеротическим поражением головного мозга. В данном случае достаточно часто возникает дыхание типа Чейна — Стокса, которое получается устранить фармакологическими препаратами.
- учащение дыхания более 40/мин., в случае, не связанном с гипертермией (t тела более 38,5°С) или выраженной не устраненной гиповолемией;
Данное показание является относительным. Значение 40 — условное, однако его принимают за рубеж, при наступлении которого с легкостью может наступить декомпенсация самостоятельного дыхания.
- клинические проявления нарастающей гипоксемии и/или гиперкапнии.
В случае их сохранения после использования консервативных методов (кислородная терапия, обезболивание, восстановление дыхательных путей).
Данные проявления можно считать одними из самых важных критериев. Благодаря динамическому наблюдению можно выявить и определить степень выраженности основных симптомов, особенное значение, как правило, придают нарушениям сознания и психики, которые являются свидетельством гипоксической энцефалопатии. В отдельных случаях настоящие симптомы регрессируют после восстановления дыхательных путей, обезболивания и кислородных ингаляций. В случае же быстрого нарастания гипоксической клиники, не следует ожидать положительных эффектов от консервативных мероприятий, и необходима ИВЛ.
Классификация высокотехнологичных аппаратов ИВЛ
Современные высокотехнологичные аппараты ИВЛ позволяют осуществлять поддержку дыхания больным по составу, давлению и объему поступающего кислорода. Кроме того, современные устройства могут синхронизировать состояние больного и поступление воздуха: управляющие сигналы направляются в диафрагму по диафрагмальному нерву после чего датчики прибора их фиксируют.
Еще одним важным критерием является наличие во всех современных аппаратах сигнализации, срабатывающей в случае поломки или возникновении неконтролируемых ситуаций.
Классификация приборов производится по следующим группам:
- возраст пациента,
- разделяется на пять групп: с 1 по 3 — для детей старше 6 лет и взрослых; 4 группа — дети до 6 лет; 5 группа — новорожденные до 1 года.
Способ действия:
- внутренний;
- наружный;
- с использованием дыхательных электростимуляторов;
Тип привода:
- электрический;
- ручной;
- пневматический;
- комбинированный.
Предназначение:
- стационарные;
- портативные (переносные).
Сфера применения:
- Специального медицинского назначения.
- Применяются для поддержания жизни новорожденных, оказания неотложной помощи, проведения бронхоскопии и т. д.
- Общего медицинского назначения.
- Необходимы для лечебных учреждений, осуществляющих терапию, анестезию, реанимацию и т. д.
Тип управляющего устройства:
- микропроцессорные (интеллектуальные);
- мемикропроцессорные.
Аппараты ИВЛ высокочастотного струйного типа

Рис. 3 Высокочастотный аппарат ИВЛ
Одним из наиболее важных медицинских приборов является высокочастотный струйный аппарат ИВЛ, который позволяет производить обеспечение как высокочастотной струйной вентиляцией (циклическая частота более 50 ), так и нормочастотной, и сочетанной ИВЛ. Благодаря контролю давления, аппарат позволяет предотвратить возможность возникновения легочной баротравмы, а новейшие специальные системы способствуют насыщению поступающего воздуха влагой, что позволяет исключить риск осушения или переохлаждения организма пациента.
На сегодняшний день, наличие аппаратов ИВЛ необходимо как в службах скорой и неотложной помощи, так и в стационарных отделениях.
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней сред

В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7].
Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1].
Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9].
Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения.
Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2].
Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения.
Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара.
Принципы лечения ХОБЛ стабильного течения [6, 8] следующие.
Хирургическое лечение
Роль хирургического лечения у больных ХОБЛ в настоящее время является предметом исследований. Сейчас обсуждаются возможности использования буллэктомии, операции по уменьшению легочного объема и трансплантации легких.
Показанием для буллэктомии при ХОБЛ является наличие у пациентов буллезной эмфиземы легких с буллами большого размера, вызывающими развитие одышки, кровохарканья, легочных инфекций и боли в грудной клетке. Эта операция приводит к уменьшению одышки и улучшению функции легких.
Значение операции по уменьшению легочного объема при лечении ХОБЛ изучено пока недостаточно. Результаты завершившегося недавно исследования (National Emphysema Therapy Trial) свидетельствуют о положительном влиянии этого хирургического вмешательства по сравнению с медикаментозной терапией на способность выполнять физическую нагрузку, качество жизни и летальность больных ХОБЛ, имеющих преимущественно тяжелую верхнедолевую эмфизему легких и исходно низкий уровень работоспособности [12]. Тем не менее эта операция остается пока экспериментальной паллиативной процедурой, не рекомендуемой для широкого применения [9].
Трансплантация легких улучшает качество жизни, функцию легких и физическую работоспособность больных. Показаниями для ее выполнения являются ОФВ1 ё25% от должного, РаСО2>55 мм рт. ст. и прогрессирующая легочная гипертензия. К числу факторов, лимитирующих выполнение этой операции, относятся проблема подбора донорского легкого, послеоперационные осложнения и высокая стоимость (110–200 тыс. долларов США). Операционная летальность в зарубежных клиниках составляет 10–15%, 1-3-летняя выживаемость, соответственно, 70–75 и 60%.
Ступенчатая терапия ХОБЛ стабильного течения представлена на рисунке.
Лечение легочного сердца
Легочная гипертензия и хроническое легочное сердце являются осложнениями ХОБЛ тяжелого и крайне тяжелого течения. Их лечение предусматривает оптимальную терапию ХОБЛ, длительную (>15 ч) оксигенотерапию, использование диуретиков (при наличии отеков), дигоксина (только при мерцательной терапии и сопутствующей левожелудочковой сердечной недостаточности, так как сердечные гликозиды не оказывают влияния на сократимость и фракцию выброса правого желудочка). Спорным представляяется назначение вазодилятаторов (нитратов, антагонистов кальция и ингибиторов ангиотензинпревращающего фермента). Их прием в ряде случаев приводит к ухудшению оксигенации крови и артериальной гипотензии. Тем не менее антагонисты кальция (нифедипин SR 30–240 мг/сут и дилтиазем SR 120–720 мг/cут), вероятно, могут применяться у больных с тяжелой легочной гипертензией при недостаточной эффективности бронхолитиков и оксигенотерапии [16].
Лечение обострений ХОБЛ
Обострение ХОБЛ характеризуется нарастанием у больного одышки, кашля, изменением объема и характера мокроты и требует изменений лечебной тактики. [7]. Различают легкие, средней тяжести и тяжелые обострения болезни (см. табл. 3).
Лечение обострений предусматривает использование лекарственных препаратов (бронхолитиков, системных глюкокортикоидов, по показаниям–антибиотиков), оксигенотерапии, респираторной поддержки.
Использование бронхолитиков предполагает увеличение их доз и кратности назначения. Режимы дозирования этих препаратов приведены в таблицах 4 и 5. Введение $beta;2-адреномиметиков и холинолитиков короткого действия осуществляется с помощью компрессорных небулайзеров и дозированных ингаляторов со спейсером большого объема. В некоторых исследованиях показана эквивалентная эффективность этих систем доставки. Однако при средней тяжести и тяжелых обострениях ХОБЛ, особенно у больных пожилого возраста, вероятно, следует отдавать предпочтение небулайзерной терапии.
Инвазивная ИВЛ предусматривает интубацию дыхательных путей или наложение трахеостомы. Соответственно связь больного и респиратора осуществляется через интубационные или трахеостомические трубки. Это создает риск развития механических повреждений и инфекционных осложнений. Поэтому инвазивная ИВЛ должна использоваться при тяжелом состоянии больного и только при неэффективности других методов лечения.
Показания для инвазивной ИВЛ [8, 9]:
- тяжелая одышка с участием вспомогательных мышц и парадоксальными движениями передней брюшной стенки;
- частота дыхания > 35 в 1 мин;
- тяжелая гипоксемия (рО2 60 мм рт. ст.);
- остановка дыхания, нарушение сознания;
- гипотония, нарушения сердечного ритма;
- наличие осложнений (пневмония, пневмоторакс, тромбоэмболия легочной артерии и др.).
Больные с легкими обострениями могут лечиться амбулаторно.
Амбулаторное лечение легких обострений ХОБЛ [7–9] включает следующие этапы.
Пациенты с обострениями средней тяжести, как правило, должны госпитализироваться. Их лечение осуществляется по следующей схеме [7–9].
А. В. Емельянов, доктор медицинских наук, профессор
СПБ ГМУ, Санкт-Петербург
В настоящее время на рынке России представлен очень широкий ассортимент кислородного оборудования для домашнего и клинического использования. Как правильно сориентироваться в данном многообразии и сделать правильный выбор. Данная статья включает базовые рекомендации, на которые можно ориентироваться при выборе оптимальной модели кислородного концентратора.
Для начала предлагаем Вашему вниманию обзор различных типов источников кислорода:
- баллоны со сжатым кислородом; ;
- портативные концентраторы кислорода;
- генераторы кислорода;
- резервуары с жидким кислородом.
Рассмотрим преимущества и недостатки каждого из указанных выше типов источников кислорода.
Баллоны со сжатым кислородом
Для российских пользователей, использующих баллонный кислород, считаем своим долгом обратить внимание на следующие моменты:
- перед началом использования кислородного концентратора необходимо пройти инструктаж по технике безопасности, лучше всего это сделать в органах Ростехнадзора либо специализированной компании;
- заполнение баллона можно проводить только в специализированной газовой компании, располагающей лицензией на данный вид деятельности и соответственно несущей полную ответственность за процесс заправки и дальнейшего использования баллона. Альтернативно можно использовать специальную наполнительную станцию для дома
- пользователь должен следить за степенью замасленности арматуры и проводить периодическое спиртовое обезжиривание поверхностей, соприкасающихся с кислородом.
- заправку баллонов можно осуществлять только Медицинским кислородом, необходимо требовать у заправщика паспорт на медицинский кислород, в котором должны быть прописаны концентрации кислорода, примесей, номер Вашего баллона. У заправщика должна быть лицензия на заполнение медицинского кислорода, т.к. это – медицинский препарат согласно Государственному Реестру Лекарственных Средств.
Стационарные концентраторы кислорода
Данный источник кислорода на сегодня является наиболее востребованным. Это связано с тем, что технология выработки кислорода позволяет обойтись без высокого давления, что на несколько порядков снижает риски, связанные с пожаро- и взрывоопасностью при использовании кислорода, если сравниваться с баллонным кислородом.
Однако, если думать о вопросах безопасности, то лучше ориентироваться на модели из Европы, где производится более жесткий и компетентный отбор материалов, контактирующих с кислородом (металлы, пластики, наполнители колонок и др). Материалосовместимость при работе с кислородом – это залог Вашей безопасности, безопасности Ваших родных и Вашего имущества. Поэтому лучше выбирать модели тех производителей, у которых проводятся более серьезные технические испытания и более компетентные сертификационные процессы.
Очень важно, чтобы Ваш концентратор кислорода был оснащен блоком анализа концентрации выходящего кислорода. Дело в том, что существует обратная зависимость между потоком кислорода и его концентрацией. Т.е., если Вы увеличиваете поток кислорода, его концентрация может упасть до 80-85%. В случае если Ваш прибор не оснащен анализатором кислорода, данные колебания проходят незамеченными, медицинская эффективность терапии снижается, процесс лечения нарушается. Как правило, модели из Европы и США, имеют встроенный анализатор, подающий звуковой и визуальный сигналы при снижении концентрации кислорода ниже 85%. В этом случае Вы можете оптимизировать терапию, снизив поток на 0,5 литра в минуту и перейдя с канюли на маску (это увеличивает концентрацию кислорода в дыхательных путях на 10-15%) либо на эндотрахеальную трубку (плюс еще 30-35%).
Простота и надежность управления потоком кислорода – один из залогов успешной кислородной терапии. При этом большинство мнений таково, что несмотря на свою простоту, ручные шариковые флоуметры, остаются наиболее надежным средством регулировки потока. Электронные системы управления более сложны, инерционны (срабатывают с запозданием), требуют высокой аккуратности обращения, дороже в обслуживании и ремонте.
Для пациента, находящегося на кислородной терапии очень важна бесперебойность лечения. Бывали случаи летальных исходов при выходе концентраторов из строя (или отключения электроэнергии) и отсутствия резервных источников кислорода (автономных источников энергии). Поэтому каждый пациент должен иметь гарантии от своего кислородного поставщика в части быстрой замены неработающего прибора либо поставки альтернативного источника (баллон или аккумулятор с инвертором). При этом нужно учитывать местоположение поставщика, поскольку это влияет на скорость поддерживающих мероприятий.
Очень важно учитывать, что заболевание, при котором потребовался кислород, не стоит на месте, а развивается. К тому же у пациента как правило есть сопутствующая патология. Поэтому если у пациента имеется Хроническая обструктивная болезнь легких (ХОБЛ), Муковисцидоз либо другие состояния, сопровождающиеся нарастающей Дыхательной недостаточностью (ДН), необходимо в качестве поставщика рассматривать ту компанию, которая может предложить дополнительное оборудование, которое скорее всего потребуется пациенту в будущем. К таким видам оборудования можно отнести аппараты неинвазивной вентиляции легких (у многих пациентов возникает гиперкапния вслед за гипоксией, одним кислородом уже не обойтись), небулайзеры, дыхательные тренажеры, пикфлоуметры, мобильные концентраторы для поездок и др. В случае, если по кислородной тематике пациент сработал с комплексным поставщиком, то при повторных приобретениях такой пациент получает существенные скидки, более активную медико-техническую поддержку. Кроме того все вопросы по респираторному оборудованию пациент может решить в одном месте, что более удобно и требует меньшего времени. В любом случае на сегодняшний день пациенты должны осторожно относиться к компаниям, специализирующимся на поставках оборудования для больниц. Как правило такие компании уделяют меньше времени индивидуальным пожеланиям частных лиц. При этом существует сформированный рынок хоум-компаний, сфокусированных именно на частных пациентах и их проблемах.
Портативные концентраторы кислорода
Генераторы кислорода
Данный класс приборов отличается от концентраторов кислорода тем, что максимальная концентрация кислорода на выходе не превышает 35%. В связи с этим данные приборы НЕЛЬЗЯ использовать у пациентов с заболеваниями органов дыхания, т.к. их медицинская эффективность не доказана. Генераторы кислорода можно применять только у здоровых людей при занятиях спортом либо повышенных психо-эмоциональных нагрузках для снятия стресса.
Резервуары с жидким кислородом
Жидкий кислород незаменим при терминальных стадиях заболеваний, сопровождающихся дыхательной недостаточностью. С помощью резервуарных систем можно обеспечивать подачу кислорода в концентрации до 98% в течение длительного времени (до 7-10 дней в зависимости от емкости резервуара и потока кислорода). Однако, данные приборы опасны с точки зрения возможности пожара, кроме того процесс перезаправки является непростой и дорогостоящей процедурой. На жидкий Медицинский кислород поставщик должен предоставлять копию лицензии и паспорт с указанием концентраций кислорода, примесей, партии и изготовителя жидкого медицинского кислорода.




В воздухе объёмная доля кислорода — 21 %. Чистый кислород может оказать токсическое действие на организм, поэтому данный метод основан на вдыхании воздуха (газовой смеси) с повышенной концентрацией кислорода. Чистый кислород сильно высушивает дыхательные пути пациента, поэтому для его увлажнения используют аппарат Боброва — ёмкость с водой, через которую проходит газовая смесь.
Способы оксигенотерапии. Кислородная терапия может осуществляться как при естественном дыхании, так и при искусственной вентиляции лёгких. В домашних условиях используются, в первую очередь, домашние кислородные концентраторы, позволяющие осуществлять кислородную терапию до 24 часов в сутки на потоках до 5 литров в минуту. Кислородные подушки и кислородные баллоны — не эффективны, так как нуждаются в постоянных заправках кислородом, что в домашних условиях малоприменимо. Кислородные аэрозольные баллончики вообще не поддаются заправке, поэтому их использование оправдано только для создания кратковременного резерва кислорода. В больничных учреждениях подача кислорода централизована, то есть источник кислорода — хранилища со сжатым или жидким кислородом, откуда выполнена кислородная разводка по палатам. Чаще всего оксигенотерапию проводят путём ингаляции через носовые катетеры (канюли) реже используют носовые и ротовые маски, интубационные и трахеостомические трубки, кислородные тенты-палатки.
Домашний кислородный концентратор является наиболее эффективным решением для проведения длительной кислородной терапии. Стационарные домашние концентраторы кислорода уже более 10 лет применяются для проведения длительной кислородной терапии. Это самый удобный и недорогой способ получения кислорода. Кислородный концентратор для дома имеет небольшие размеры, весит 9-12 килограмм, перемещается по помещению на специальных роликах. Современный дизайн, простота использования и интуитивно понятное управление с современного дисплея делают его незаменимым в терапии пациентов с хронической дыхательной недостаточностью.
Современные кислородные концентраторы комплектуются мощным и долговечным компрессором, высококачественным цеолитом (это специальное вещество для заполнения воздухоразделительных колонок) и точной электроникой, отвечающей за работу всех систем прибора, точность концентрации и стабильность потока выходящего кислорода. При выборе кислородного концентратора для длительной кислородной терапии необходимо обращать внимание на уровень шума и вибрации, поскольку ДКТ проводится как днём, так и в ночное время, когда пациент спит.
Читайте также:

