Укусила своя кошка сильно в руку рука опухла что делать
Обновлено: 05.07.2024
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований.
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований. Поскольку выделить возбудитель от больных не удавалось в течение длительного времени, первоначально предполагалась вирусная или хламидийная этиология заболевания. Первые убедительные сведения об идентификации возбудителя БКЦ были получены только в 1983 г., когда исследователи, используя метод окраски по Warthin-Starry (метод серебрения), обнаружили в ткани пораженных лимфатических узлов у 29 из 34 больных БКЦ мелкие полиморфные грамотрицательные бациллы, которые удалось культивировать лишь в 1988 г. Именно этот микроорганизм первоначально был признан возбудителем БКЦ и получил название Alipia felis.
Тем не менее многочисленные последующие исследования не подтвердили четкой взаимосвязи развития БКЦ с A. felis: в большинстве случаев у больных в пораженных тканях не только не обнаруживался указанный возбудитель, но и в сыворотке крови не выявлялись антитела к нему. Более того, из ткани пораженных лимфоузлов был изолирован еще один возбудитель — Bartonella henselae. Методом ПЦР с применением специфических праймеров к Bartonella spp. и A. felis у больных, у которых кожный тест на БКЦ оказался положительным, было установлено, что в 96% случаев у них обнаруживалась ДНК Bartonella, тогда как ДНК A. felis не выявлялась ни в одном случае (A. Bergmans et al., 1995). Сходные данные, подтверждающие ключевую роль B. henselae в развитии БКЦ, были получены и другими исследователями при использовании непрямой реакции флюоресцирующих антител.
В то же время первоначальный факт обнаружения A. felis в пораженных лимфатических узлах игнорироваться не должен. На сегодняшний день некоторые исследователи допускают, что A. felis способен вызывать заболевание, которое по своей клинической картине может напоминать БКЦ.
Болезнь кошачьей царапины (лимфоретикулез доброкачественный) относится к группе бартонеллезов и характеризуется как нетяжелое самокупирующееся заболевание с развитием одностороннего лимфаденита, регионарного по отношению к месту инокуляции возбудителя, и только в редких случаях возможна диссеминация возбудителя с поражением центральной нервной системы и висцеральных органов.
B. henselae характеризуется как небольшая плеоморфная, грамотрицательная бацилла, весьма требовательная к условиям культивирования (растет только на средах с 5% кровяного агара при температуре от 35 до 37°С, с 5—10% углекислого газа и 40-процентной влажностью). Кроме этого, колонии первичной культуры растут медленно и становятся видимыми только после 9—15 дней роста. При последующем пассаже рост колоний ускоряется. Идентификация выделенного возбудителя проводится с использованием специфических антисывороток, определением профиля жирных кислот клеточной стенки или молекулярно-генетическим методом. С помощью этого метода было идентифицировано два генотипа B. henselae, хотя до сих пор четкой зависимости между генотипами возбудителя и особенностями клинического течения вызываемых ими заболеваний не установлено.
B. henselae на сегодняшний день рассматривается как основной возбудитель БКЦ, однако у 5—15% больных с диагнозом, установленным на основании клинико-эпидемиологических данных, даже с помощью существующих современных методов лабораторной диагностики этиологическое значение B. henselae в развитии заболевания не подтверждается.
Один из необъяснимых парадоксов, связанных с B. henselae: в последние годы установлено, что данный возбудитель ответственен за развитие не только БКЦ, но и некоторых других заболеваний.
БКЦ имеет широкое географическое распространение и встречается практически повсеместно. Основным естественным резервуаром B. henselae являются кошки, инфицированность которых в значительной степени определяет распространенность БКЦ (K. M. Zangwill et al., 1993). По данным некоторых исследователей, у более чем 50% домашних и диких кошек обнаруживается бактериемия, обусловленная B. henselae. В ходе исследования, проведенного в США, установлено, что наиболее высокий процент инфицированности кошек и, соответственно, заболеваемости БКЦ среди людей регистрируется в южных штатах. Большинство исследователей подчеркивают особую роль котят в передаче возбудителя, указывая, что у взрослых кошек редко выявляется бактериемия B. henselae за счет наличия у них специфических антител, свидетельствующих о длительности их инфицирования. Особенностью течения бартонеллеза у кошек является его продолжительность (месяцы, годы) и бессимптомность (даже в случае подтверждаемой бактериемии).
В циркуляции B. henselae среди кошек исключительную роль играют блохи (Ctenocephalides felis). Экспериментальным путем было установлено, что при отсутствии блох инфицирования здоровых кошек не происходит.
B. henselae обнаруживается в кишечнике блох и их испражнениях в течение 9 дней после инфицирования, что свидетельствует о его репликации и персистенции в организме блох. Кроме этого, экспериментально была установлена возможность инфицирования кошек путем внутрикожной инокуляции инфицированных испражнений блох, в то же время оральное введение кошкам инфицированных блох и их испражнений к сероконверсии не приводило. Роль блох в передаче возбудителя от кошек к человеку в настоящее время категорически не отрицается. В последние годы исследователями в США и Италии (Y. O. Sanogo et al., 2003) молекулярно-генетическими методами было продемонстрировано, что ДНК B. henselae может обнаруживаться в иксодовых клещах, хотя их роль в качестве вектора передачи возбудителя БКЦ по-прежнему не изучена.
Эпидемиологические исследования показывают, что в сыворотке крови около 20% владельцев кошек и 3–4% общей популяции людей обнаруживаются антитела к B. henselae. Семейные случаи заболевания БКЦ не столь типичны и регистрируются менее чем у 5% пациентов. Хотя БКЦ может развиваться в любом возрасте, чаще заболевают молодые люди (до 18 лет).
Передача возбудителя БКЦ реализуется главным образом контактным путем через царапины, укусы или слюну инфицированных кошек. Подъем заболеваемости, как правило, отмечается с конца лета, что объясняется особенностями жизненного цикла у кошек и блох.
Поскольку возбудитель БКЦ был идентифицирован относительно недавно, многие аспекты, касающиеся патогенеза заболевания, до сих пор недостаточно изучены. Характер развивающегося инфекционного процесса, обусловленного действием B. henselae, в значительной степени зависит от иммунного статуса человека: в тех случаях, когда заболевание развивается у иммунокомпетентных пациентов, диссеминация возбудителя отсутствует, и процесс преимущественно ограничивается локальными или регионарными поражениями. В частности, БКЦ в большинстве случаев проявляется развитием регионарной лимфаденопатии. Поражение висцеральных органов описано только в отдельных случаях (Dunn et al., 1997), а бактериемия у иммунокомпетентных пациентов регистрируется исключительно редко (Slater et al., 1990). Напротив, у иммунокомпрометированных пациентов для инфекции B. henselae типично развитие бактериемии и других системных поражений, включая бациллярный ангиоматоз и бациллярный пелиозный гепатит, а у лиц с врожденными и приобретенными аномалиями клапанов сердца — эндокардит (Raoult et al., 1996).
Гистологические изменения в пораженных лимфатических узлах характеризуются пролиферацией гистиоцитов и B-лимфоцитов, приводящей к образованию гранулем с последующей нейтрофильной инфильтрацией и развитием центрального или звездчатого некроза.
Хотя B. henselae и считается одним из наиболее вероятных возбудителей БКЦ, тем не менее, согласно современным наблюдениям, данный возбудитель ответственен за развитие ряда других патологических состояний человека (табл. 1). При этом иммунный статус больных рассматривается как ключевой фактор, определяющий характер формирующегося заболевания, хотя известны случаи, когда даже у лиц с ВИЧ-инфекцией в стадии СПИДа БКЦ протекала в типичной форме.
Инкубационный период у больных с БКЦ может варьировать в достаточно широких пределах — от 3 до 20 дней и более, составляя в среднем 1–2 нед. Хотя общепринятой клинической классификации БКЦ нет, чаще всего выделяют типичную и атипичные формы заболевания (табл. 2), что определяется по доминирующему в клинической картине болезни синдромокомплексу.
В типичных случаях БКЦ проявляется развитием первичного аффекта и регионарного (к месту входных ворот инфекции) лимфаденита. Локализация первичного аффекта определяется местом первичной инокуляции возбудителя, а именно местом нанесения кошкой царапин и укусов. По истечении нескольких дней (от 3 до 10), когда нанесенные кошкой повреждения кожи уже заживают, в месте входных ворот формируется папула, которая, как правило, трансформируется в везикулу и далее в пустулу, а после вскрытия — в язвочку, покрытую корочкой. В некоторых случаях пустула может подсыхать без образования язвочки. В диаметре размер формирующейся папулы, как правило, составляет от 1–2 до 5 мм. Частота выявления первичного аффекта у больных БКЦ, по данным различных исследователей, может колебаться от 25 до 94%. Кожные проявления сохраняются в течение 1—3 нед и спонтанно разрешаются.
Регионарный лимфаденит является одним из наиболее постоянных и характерных клинических признаков БКЦ (табл. 3) и сохраняется в течение длительного времени: от 7 до 60 дней, а в отдельных случаях до 1 года и даже 3 лет. В большинстве случаев лимфаденит разрешается в течение 1—4 мес. Нередко он оказывается практически единственным проявлением БКЦ. В большинстве случаев (85%) у больных выявляются одиночные лимфатические узлы, реже множественные, в границах одной анатомической области. Несмотря на то что у больных регистрируется увеличение лимфатических узлов, осуществляющих дренаж места первичной инокуляции возбудителя, развитие лимфангоита не характерно для БКЦ. У 1/3 пациентов могут определяться увеличенные лимфатические узлы разных анатомических областей, хотя генерализованная лимфаденопатия встречается достаточно редко. Размером увеличенные лимфатические узлы чаще бывают от 1 до 5 см, в некоторых случаях до 8—10 см. При пальпации лимфатические узлы умеренно болезненные. Хотя они и не спаяны с окружающими тканями, нередко определяется гиперемия кожных покровов над ними. В 10—50% случаев у больных БКЦ развивается нагноение пораженных лимфатических узлов с образованием густого желто-зеленого гноя. В отдельных случаях при посеве гноя на питательные среды удается получить рост стафилококков и другой флоры, хотя роль условно-патогенной флоры (суперинфекция) в нагноении пораженных лимфатических узлов пока не установлена.
Общее состояние больных в большинстве случаев остается удовлетворительным. Только в трети случаев у больных отмечается повышение температуры тела свыше 38,3°С, которое сохраняется около недели и лишь иногда может затягиваться до месяца и более. Среди других клинических проявлений БКЦ могут отмечаться: слабость и недомогание (30%), головная боль (14%), тошнота и рвота (15%), спленомегалия (11%). В случае длительного течения заболевания у больных может наблюдаться потеря веса. Нередко заболевание приобретает волнообразное течение.
Поражение нервной системы (неврологический вариант) у больных БКЦ выявляется редко (~2% случаев), хотя диапазон клинических проявлений весьма разнообразен: у больных могут выявляться радикулиты, полиневриты, миелит, энцефалопатия, энцефалит, менингит и церебральная атаксия. Характерным признаком поражения нервной системы при БКЦ является то, что они развиваются спустя 1—6 нед (чаще 2–3 нед) от момента появления лимфаденопатии. Для развития энцефалита и менингита типично внезапно возникающее ухудшение состояния больного, сопровождающееся лихорадкой, головной болью, спутанностью сознания и дезориентацией. В некоторых случаях состояние может прогрессивно ухудшаться, вплоть до развития комы. В ликворе у таких больных определяется мононуклеарный плеоцитоз. Только в отдельных случаях у больных после перенесенного энцефалита могут отмечаться резидуальные явления.
Некоторые авторы (P. M. Delahoussaye, B. M. Osborne, 1990), указывая на возможность поражения печени и селезенки при БКЦ, выделяют висцеральный вариант заболевания, для которого характерны длительная волнообразная лихорадка, увеличение размеров печени и селезенки, повышение в сыворотке крови уровней аминотрансфераз, с определением при УЗИ и компьютерной томографии множественных, диффузных, гипоэхогенных дефектов. Довольно часто у таких больных отмечается генерализованная лимфаденопатия.
Кроме этого, в более редких случаях у больных БКЦ могут выявляться абсцесс селезенки, плеврит, эндокардит, пневмония, узловатая эритема, тромбоцитопеническая пурпура, остеомиелит (B. Dzelalija et al., 2001, C. V. Hulzebos et al., 1999).
В типичных случаях первичная диагностика БКЦ не представляет больших сложностей, поскольку основывается на характерных клинико-эпидемиологических данных (табл. 4).
Определенные сложности имеются при лабораторной верификации диагноза, что связано с отсутствием соответствующей лабораторной базы. В зарубежной практике длительное время в качестве основного диагностического критерия БКЦ использовался кожный тест, в котором в качестве аллергена применялся термоинактивированный пунктат, полученный из лимфоузлов больных с установленным (в соответствии с принятыми критериями) диагнозом БКЦ. По данным многих авторов, результативность такого теста достигала 95—98%, однако из-за риска передачи гемоконтактных инфекций использование данного теста ограничено, а кожного теста с использованием очищенных антигенов B. henselae пока не описано.
Микробиологические исследования в широкой практике не применяются ввиду длительности (от 2 до 6 нед) и сложности проведения анализа.
Достаточно информативным способом установления диагноза является биопсия папул и/или пораженных лимфатических узлов с последующим гистологическим исследованием (окрашивание срезов гематоксилин-эозином и серебром — метод Warthin-Starry), позволяющим выявить характерные гистологические признаки поражения и скопление мелких плеоморфных бактерий.
В последние годы большое внимание уделяется разработке специфических иммунологических (ИФА) и молекулярно-генетических (идентификация гена 16S рибосомальной РНК B. henselae) методов обнаружения возбудителя БКЦ в биопсийном материале больного, хотя пока для широкой практики они по-прежнему недоступны.
Дифференциальный диагноз необходимо проводить с заболеваниями, сопровождающимися развитием лимфаденопатии (табл. 5).
Несмотря на то что в редких случаях отмечаются варианты тяжелого течения БКЦ, у иммунокомпетентных лиц прогноз заболевания благоприятный. Повторных случаев и летальных исходов не описано.
Многочисленные клинические наблюдения показывают, что в большинстве случаев БКЦ протекает как самокупирующаяся инфекция, и применение антибактериальной терапии не оказывает существенного влияния на ее течение. Традиционные рекомендации по применению эритромицина (эритромицин-тева, зинерит) и доксициклина (юнидокс солютаб, медомицин, вибрамицин, тетрадокс) основаны на эффективности этих препаратов у больных с ВИЧ-инфекцией при развитии бациллярного ангиоматоза, вызываемого Bartonella quintana, тогда как у больных БКЦ терапевтическая эффективность указанных препаратов не подтверждена ни в одном исследовании. Весьма противоречивыми остаются данные по соответствию чувствительности in vitro возбудителя БКЦ к антибактериальным препаратам и их клинической эффективности. Единственным антибактериальным препаратом, клиническая эффективность которого была установлена в ходе рандомизированного плацебо-контролируемого исследования, является азитромицин (сумамед, хемомицин, азивок, сумазид), назначаемый в течение 5—10 дней. В неконтролируемых исследованиях (A. M. Margileth, 1992) из 18 антимикробных препаратов клиническая эффективность была установлена только при применении рифампицина (бенемицин, р-цин), ципрофлоксацина (ципросан, цифран, ципрова), гентамицина (гентамицин К, гентамицина сульфат) и триметопримсульфаметоксазола (бактрим, септрин). Антибактериальные препараты при БКЦ следует применять у иммунокомпрометированных лиц и при тяжелом течении заболевания, сопровождающегося поражением нервной системы и висцеральных органов.
В случае выявления флуктуации в пораженном лимфатическом узле требуется его пункция и аспирация гноя, что ускоряет последующий процесс склерозирования и рубцевания ткани лимфатического узла и влияет в конечном итоге на выздоровление пациента.
По вопросам литературы обращайтесь в редакцию.
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук, доцент
ММА им. И. М. Сеченова, Москва


Причины болезни кошачьих царапин
В организме человека после того, как проник возбудитель инфекции, возникает первичный аффект. Большое значение имеет изначальный очаг заражения, с которого идет весь инфекционный комплекс. Под первичным аффектом врачи понимают первые изменения, происходящие в той области кожных покровов или слизистых, где произошло инфицирование. Впрочем, под первичным аффектом понимают не только местные изменения, но и первичные явления общей интоксикации организма. В измененной ткани, как правило, можно обнаружить большое скопление патогенных микроорганизмов. Бактериальные агенты сохраняются в пораженной ткани достаточно длительное время, и если у пациента снижен иммунитет, то могут возникать обострения заболевания или его прогрессирование.
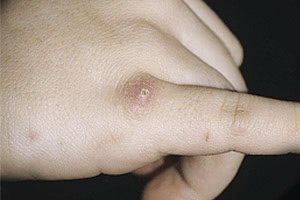
Из места первичного заражения по лимфатической системе возбудитель попадает в ближайшие (регионарные) лимфоузлы. Здесь инфекция активно размножается, а в процессе жизнедеятельности микроорганизмов вырабатываются токсические вещества, провоцирующие лимфаденит. В лимфоидной ткани сначала образуются гранулемы, а позже — микроабсцессы.
Факторы, предрасполагающие к развитию болезни кошачьих царапин, следующие:
- нарушения иммунных реакций на клеточном уровне различного генеза;
- ВИЧ-инфекция (особенно у пациентов, у которых наблюдается количество иммунных клеток СD4+ менее 100);
- злоупотребление алкоголем;
- длительный систематический прием некоторых лекарственных средств и т.д.
Симптомы болезни кошачьих царапин
Согласно варианту клинического течения заболевания принято выделять типичную и атипичную форму заболевания. Кроме того, заболевание имеет некоторую стадийность:
- инкубационный период;
- начальный период;
- разгар инфекционного процесса;
- период реконвалесценции (выздоровления).
Инкубационный период протекает у каждого пациента индивидуально и составляет от трех дней до двух месяцев. Для типичной формы болезни кошачьих царапин характерно наличие таких симптомов, как первичный аффект, описанный выше, лимфаденит и явления общей интоксикации (лихорадка). Окончание инкубационного периода характеризуется появлением в месте инфицирования характерных папул с ярко выраженной гиперемией (покраснением). Укус или царапина, как правило, к этому времени уже заживают, а потому пациенты не обращают особого внимания на появившееся уплотнение.
Через несколько дней папула преобразуется в пустулу. Это образование вскрывается и образует небольшое изъязвление. Кроме кожных проявлений наблюдается воспаление и увеличение в размерах ближайших лимфоузлов (подключичных, подмышечных, паховых, шейных или подчелюстных). Именно изменения со стороны лимфатической системы являются наиболее устойчивыми и сохраняются от двух недель до нескольких месяцев.
Период разгара заболевания характеризуется, кроме прочего, явлениями общей интоксикации организма. У пациента наблюдаются лихорадка, общее недомогание, слабость, боль в мышцах, потливость, тошнота и другие признаки. В этом периоде может наблюдаться увеличение печени пациента и его селезенки (отмечается при пальпации).
Атипичные формы заболевания встречаются значительно реже, но именно они могут давать тяжелые осложнения на многие органы и системы организма. К атипичным формам болезни кошачьих царапин относятся:
- Глазная форма патологии. Возникает при попадании слюны инфицированного животного непосредственно на конъюнктиву глаза. Характерными признаками такого поражения считается гранулематоз, отечность век и сильная гиперемия. Глаза пациента с трудом открываются, наблюдается воспаление околоушных и нижнечелюстных лимфоузлов.
- Нейроретинит. Клинически проявляется значительным снижением зрения одного глаза, что является следствием воспаления диска зрительного нерва. Не наблюдается изменений соматического состояния кроме снижения остроты зрения. На сетчатке можно наблюдать возникновение характерных узелков.
- Неврологическая атипичная форма. Проявляется в мышечной боли, спазмах, явлениях радикулита или миелита. Оболочки мозга в патологический процесс вовлекаются редко. Тем не менее, были отмечены случаи развития менингита и энцефалита. Эти явления развиваются спустя несколько недель после развития лимфаденита.
При атипичных формах заболевания страдают многие органы, но больше всех печень и селезенка. Зафиксированы случаи развития у пациентов эндокардита и других проявлений со стороны сердечно-сосудистой системы, а также остеомиелита и других осложнений.
Болезнь кошачьих царапин, симптомы которой различаются, как правило, проходит через 2-4 месяца при условии адекватной вспомогательной терапии.
Диагностика болезни кошачьих царапин
В большинстве случаев диагноз данного заболевания не представляет сложности. Прежде всего, следует обратить внимание на наличие контакта с кошкой, отмечаемое в 95% всех клинических случаев. Самым характерным признаком является регионарный лимфаденит. При этом остальные лимфатические узлы не воспалены и не увеличены.
Подтвердить диагноз врачу помогают лабораторные исследования: гистологические исследования биоптата, взятого из имеющихся папул и измененных лимфатических узлов. Также проводятся печеночные пробы, в которых выявляются характерные изменения, связанные с повышенными данными практически всех показателей. Информативными могут стать такие анализы, как ПЦР (полимеразная цепная реакция), РИФ (реакция иммунофлюоресценции) или ИФА (иммуноферментный анализ). Один из наиболее прогрессивных методов диагностики — кожные пробы на болезнь кошачьих царапин или фелиноз.
Требуется дифференциальная диагностика с лимфомой, гистоплазмозом, туляремией, лимфогранулематозом, соркоидозом, мононуклеозом инфекционной этиологии, токсоплазмозом, цитомегаловирусом и некоторыми другими заболеваниями.
Если заболевание имеет атипичную форму, то пациенту могут понадобиться консультации узких специалистов: дерматовенеролога, офтальмолога, невролога, кардиолога, пульмонолога и других. Болезнь кошачьих царапин, диагностика которой не представляет сложности, требует комплексного подхода к выбору методов лечения.
Профилактика и лечение болезни кошачьих царапин
Болезнь кошачьих царапин, лечение которой требуется лишь в тяжелых клинических случаях и при атипичных формах заболевания, часто заканчивается самоизлечением.

Если у пациента наблюдаются тяжелые осложнения со стороны лимфатических узлов, то могут быть показаны физиотерапевтические процедуры, а в некоторых случаях — вскрытие абсцесса с последующей аспирацией гнойного содержимого. По медицинским показаниям лимфатический узел может быть полностью удален хирургическим путем. При атипичных формах заболевания лечение назначают врачи узкого профиля в соответствии с имеющимися симптомами и клинической картиной течения заболевания.
Специфических профилактических мер по предупреждению болезни кошачьих царапин не существует. Хозяевам домашних питомцев рекомендуется своевременно обрабатывать животных от блох, обрезать им когти, а также соблюдать гигиену. При факте наличия царапины кошки, ее необходимо оперативно обработать любым антисептическим раствором.
Медицинский прогноз заболевания рассматривается как условно благоприятный. Пациенту необходимо своевременно обратиться к врачу, пройти обследование и соответствующее лечение с целью недопущения нежелательных осложнений, способных стать причиной состояний, угрожающих здоровью и жизни человека.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Фелиноз, или болезнь кошачьей царапины, является инфекционным заболеванием, передающимся к человеку от животных, в данном случае от заражённых кошек. Кошки могут быть переносчиками болезнетворных бактерий, но эти бактерии не вызывают у них болезней, или же симптомы болезней попросту нельзя определить. Однако эти бактерии могут передаться человеку в результате царапины или укуса, сопровождающегося травмированием кожи; болезнетворные микроорганизмы через кожу попадают в лимфу, и далее распространяются по всему телу. Также бактерии могут попасть через глаза в результате попадания слюны животного-переносчика на слизистую глаза.
Фелиноз может быть сезонным заболеванием, пик которого приходится на лето-осень, и выше всего риски подхватить эту болезнь у детей и молодых людей. В среднем, период с момента попадания бактерий до появления первых симптомов заболевания (или инкубационный период) составляет около одной-двух недель, но также может составлять всего лишь три дня, или же продлиться до четырёх, а то и до шести недель. Чётко выделяются на три периода течения фелиноза: начальный период, период разгара болезни и период выздоровления (или реконвалесценции).
Симптоматика болезни кошачьей царапины
Первые симптомы фелиноза возникают непосредственно на месте царапины или укуса: это место становится припухшим и покрасневшим, потом на коже появляются папулы с последующими признаками нагноения. Вокруг места царапины или укуса может появиться высыпание. Параллельно начинается воспаление лимфатических узлов, ближайших к месту попадания инфекции. Человек испытывает повышенную температуру, слабость, головную боль, повышенное потоотделение, общее недомогание, интоксикацию. Также может наблюдаться увеличение селезёнки и печени.
По прошествии двух-трёх дней на месте кожных папул появляются гнойники, которые могут вскрываться, а после возникают корочки, которые потом могут подсохнуть и отвалиться, не оставив никаких следов на коже. Это длится приблизительно одну-три недели. Со временем воспаление проходит, а в повреждённом укусом или царапиной месте наблюдается появление склерозирующихся очагов.
Гораздо тяжелее будет идти заболевание при ослабленном или недостаточно активном иммунитете, тогда болезнетворные бактерии могут проникнуть в кровь и уже по сосудам разнестись по всему телу, поражая сердце, печень и другие внутренние органы, и уже там провоцируя различные воспалительные процессы.
Лечение и профилактика болезни
Фелиноз не относят к тяжёлым болезням, нередко она может пройти сама по себе, но всё же можно дать организму возможность быстрее побороть болезнь или хотя бы сгладить симптомы путём приёма лекарств. Как будет протекать болезнь, часто зависит от иммунитета, от того, в каком он состоянии. Более тяжёлая и более распространённая форма болезни может быть при ослабленном иммунитете или в организме с иммунодефицитом. В свою очередь, более лёгкая форма в виде локализованного процесса может быть у тех, у кого с иммунитетом всё в порядке. Но всё же важно помнить несколько важных правил, способных защитить от болезни.-
- нужно сразу же после царапины или укуса кошки промыть с мылом повреждённый участок кожи, тем самым его продезинфицировав
- после игр с кошками нужно регулярно мыть руки, разумеется, с мылом, и это особенно необходимо для людей с ослабленным иммунитетом
- при ослабленном иммунитете рекомендуется заводить кошек возрастом больше года, причина в том, что в крови котят до года содержится немало бактерий
- лучше не прикасаться к бездомным и бродячим кошкам, не пытаться с ними играть
- не допускается давать кошкам лизать свежие раны и царапины на коже
- можно прибегнуть к подстриганию когтей у кошек
- нужно, посоветовавшись перед этим с ветеринаром, пользоваться средствами против блох
- желательно не выпускать кошку за пределы дома, чтобы она не контактировала с микроорганизмами и блохами, и тем самым можно значительно снизить риск заражения ими
И важно знать, что при инфицировании фелинозом самолечение опасно, и лучше обратиться за помощью врачей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Большинство людей при виде пушистого и милого животного сразу же тянутся к нему рукой, чтобы погладить или почесать за ушком. Мало кому приходит в голову, что такое прелестное создание может оказаться агрессивным. А ведь коты по своей натуре хищники, и их когти и зубы довольно опасны: даже небольшой укус кошки способен вызвать немало проблем со здоровьем.
Известно много случаев, когда даже домашние ласковые животные кусали своих хозяев просто играючи, либо по другим причинам. Часто места укусов заживают очень долго и болезненно, ведь острые зубы могут проникать глубоко в ткани, а поверхностная обработка раны не позволяет адекватно продезинфицировать повреждение. Как итог – затяжные воспалительные процессы, нагноения и пр.
Что нужно знать о кошачьих укусах, и к чему нужно быть готовым, общаясь с животными?
Чем опасен укус кошки?
Действительно, большинство любителей животных недооценивают их опасность. Что же касается кошек, то их укусы могут быть намного более серьезными, чем другие повреждения кожи.
Кошачьи зубы отличаются особой остротой: питомцу это необходимо для разрывания грубых мясных волокон, для обеспечения нормального пищеварительного процесса. В итоге повреждения кожи во время укуса кошки получаются внешне незначительными, но достаточно глубокими (проникающими).
И это ещё не вся опасность: на кошачьих слизистых, на зубной эмали и в слюнной жидкости присутствует много болезнетворных микроорганизмов. Во время укуса эти микробы попадают в глубоко расположенные ткани, происходит активное развитие анаэробной инфекции, зачастую – с тяжелыми осложнениями.
Во время укуса кошки повреждаются не только мягкие ткани, но и сухожилия, нервы, суставы, сосуды. При попадании в общий кровоток, болезнетворные микробы распространяются и оседают в других органах, и даже в клапанах сердца.
Особую опасность представляют кошки, болеющие бешенством, а также носители столбнячной инфекции. К сожалению, распознать таких животных удается далеко не всегда.
Медики предупреждают: при любом укусе кошки следует сразу же посетить травмпункт, где не только окажут первую помощь, но и проведут профилактику возможных осложнений.
Факторы риска
Среди факторов, которые позволяют определить пострадавшего к категории высокого риска развития инфекции на месте укуса кошки, обычно выделяют такие:
- глубокое проникновение зубов кошки в ткани;
- низкий иммунитет пострадавшего, хронический алкоголизм;
- наличие предварительного отека в укушенной конечности;
- укус грязных пальцев или рук;
- сахарный диабет, иммунодефицитные состояния;
- укус области лица, шеи или стопы;
- болезни сосудов;
- запоздалое обращение за медицинской помощью.

[1], [2], [3], [4], [5], [6], [7]
Патогенез
В большинстве случаев инфицированных укусов кошек лабораторным путем выявляют анаэробные и аэробные бактерии: на коже пострадавшего и на зубах укусившего питомца.
Наиболее часто выделяют следующие микроорганизмы:
- Pasteurella multocida;
- стрептококки;
- стафилококки;
- нейшерии;
- коринебактерии; ;
- бактероиды; и пр.
Pasteurella multocida обнаруживается в 50% случаев. Эта бактерия чувствительна к антибиотикам пенициллинового ряда, а также к комбинации Амоксициллин+Клавулановая кислота, к Доксициклину и представителям фторхинолоновой группы (например, Ципрофлоксацин).
Часто присутствует смешанная бактериальная флора, однако первыми препаратами выбора обычно становятся препараты группы пенициллинов.

[8], [9], [10], [11], [12], [13], [14], [15], [16]
Симптомы укуса кошки
Тяжелое развитие инфекции после укуса кошки происходит примерно у каждого пятого пострадавшего. Инфекция развивается по-разному, что зависит от доминирующего патогенного микроорганизма. Возможно системное поражение с бактериемией и прочими серьезными последствиями.
Глубокий укус кошки способен провоцировать развитие глубоких абсцессов, расходящихся по фасциальным слоям.
Первые признаки инфицирования могут появляться уже на второй день: это выраженная отечность и покраснение в окрестности укуса кошки, выделение из ранок сукровичной жидкости или гноя, повышение показателей температуры тела, увеличение близко расположенных лимфатических узлов.
Укус домашней кошки, если он не глубокий, может зажить самостоятельно, не вызывая никаких неприятных симптомов. Но и здесь нет гарантии того, что инфекция не разовьется: кошка не чистит зубы, ест сырую пищу, поэтому бактерий в её ротовой полости присутствует достаточно много. Обращаться к врачу нужно обязательно при таких признаках:
- повышение температуры более 37°C;
- появление припухлости места укуса;
- кровоточивость из ранок, выделение других патологических жидкостей;
- нарушение движений в суставе;
- изменение общего самочувствия (появление тошноты, рвоты, мышечных болей и пр.).
Как можно скорее нужно посетить врача, если здоровье укусившего питомца (даже домашнего) находится под сомнением.
Укус уличной бешеной кошки – это особенно опасное обстоятельство, которое может привести даже у смерти пострадавшего. Поэтому при нападении любого дворового или просто незнакомого животного обращение к доктору должно быть экстренным: здесь дорога каждая минута.
Инкубационный период при бешенстве может быть достаточно продолжительным, и человек долгое время может даже не догадываться о наличии у него смертельного вируса. Само же заболевание имеет три симптоматических стадии, о которых нужно знать:
- Предвещающая стадия:
- покраснение рубцов на месте укуса кошки;
- формирование отечности, появление зуда или жжения;
- появление фобий, тревожности, апатии;
- боли в голове, подавленность настроения, развитие депрессивных состояний;
- нарушения сна, неприятные сновидения, бессонница;
- небольшое повышение температуры.
- появление приступов повышенного возбуждения, агрессии, ярости;
- боязнь воды, звуков, световых раздражителей;
- учащающиеся приступы беспокойства, судорог, гортанного спазма, нарушений дыхания;
- развитие психических расстройств;
появление обильного мучительного истечения слюны (на фоне гиперсекреции возникает обезвоживание организма, нарушение обменных процессов, потеря массы тела).
- Стадия паралича:
- психическое затихание;
- прекращение приступообразного гипервозбуждения вплоть до полного обездвиживания;
- продолжение гиперсекреции слюнных желез;
- паралич сердечной и дыхательной деятельности, летальный исход.
Если пациента укусила бешеная кошка, и ему не была сделана вакцинация против бешенства, то он обречен: заболевание не лечится и завершается летальным исходом.
![trusted-source]()
[17], [18], [19]
Чем можно заразиться от укуса кошки?
Чем же так опасен укус кошки? Попробуем выделить лишь несколько основных болезней, которые могут передаться человеку от безобидного внешне животного:
-
от укуса кошки развивается при попадании в ткани слюны больного животного. Патологическое поражение затрагивает центральную нервную систему, двигательный аппарат, головной мозг человека. Распознать бешеную кошку удается не всегда, а лишь на стадии активных клинических проявлений: ротового дыхания, неадекватного поведения, усиленного слюноотделения, охриплости. после укуса кошки сопровождается повышением температуры, головной болью, отечностью укушенной области, воспалением лимфоузлов, развитием судорог. Такие симптомы развиваются у непривитых людей, однако заболевание можно остановить на ранней стадии, если вовремя обратиться к доктору.
- Пастереллез после укуса кошки вызывает у пострадавшего проблемы с дыхательной системой, суставами, головным мозгом. Зачастую болезнь протекает в виде кожного поражения: формируются гнойники, отекают конечности. Возможно развитие сепсиса.
- Стрептококкоз сопровождается повышением температуры, болью в горле, образованием налета на слизистой зева, болями в костях и ушах, кожными высыпаниями. может перейти к человеку от кошки, которую ранее укусил переносчик данного инфекционного заболевания – кровососущий паразит (чаще всего клещ). Заболевание обычно проявляется покраснением места укуса, сыпью на коже, головной болью, болями в мышцах и суставах, ознобом, ощущением ломоты в теле. При своевременном обращении и грамотном выявлении заболевания пациента можно вылечить. Однако в запущенных случаях патология может завершиться параличом периферических нервов, нарушением сердечного ритма, нарушением психики.
После укуса кошки необходимо внимательно прослеживать свое состояние: даже при минимальной угрозе развития инфекционного процесса следует немедленно обращаться за медицинской помощью.
Осложнения и последствия
Наиболее неблагоприятным является развитие хронической инфекционной патологии, при которой даже может происходить разрушение суставов, хрящей, кости.
Раны от укусов кошек могут осложниться такими заболеваниями, как остеомиелит, эндокардит, менингит, или даже сепсис – общее бактериальное поражение организма.
К счастью, осложнения развиваются не всегда. Однако то, как долго заживает укус кошки, во многом зависит от грамотности первичной обработки ранок. В некоторых случаях пациенты своевременно промывают укушенное место и даже обращаются к доктору, однако в дальнейшем инфекционный процесс все же развивается заражение от укуса кошки может произойти по вине микроба Pasteurella multocida, который обитает в кошачьей пасти. Инкубационный период такой инфекции может составлять от четырех часов до одних суток. И этого времени оказывается достаточно для того чтобы бактерии распространились и за пределы укушенного места.
Если проблема дала о себе знать, и через время загноился укус кошки, то в обязательном порядке назначается мощная антибиотикотерапия. Если этого не сделать, то возникает угроза не только для здоровья пациента, но и для его жизни. Поэтому большинству пострадавших рекомендуют приступать к приему антибиотиков ещё до появления первых признаков инфекционного заболевания – так сказать, в профилактических целях.
Когда пострадавший отмечает, что у него опух укус кошки, то это уже означает, что в данной области начинается местное нарушение обмена и запускается воспалительный процесс. Действовать в такой ситуации следует немедленно: обратиться к доктору, почистить и обработать рану, приступить к антибактериальному и противовоспалительному лечению.
То же самое нужно сделать, если просто болит укус кошки: повреждение мягких тканей, сухожилий, надкостницы всегда сопровождается болью. Узнать причину этой боли, предупредить развитие воспаления – все это может и должен сделать доктор после обращения пациента за медицинской помощью. Если воспаление уже началось, то боль может быть уже не ноющей, а подергивающей, пульсирующей. Такие симптомы очень серьезные, игнорировать их нельзя.
С началом воспалительной реакции температура после укуса кошки может держаться в пределах 37-37,5°C. При обширных патологических процессах и септических осложнениях показатели могут достигать 39°C и более. К сожалению, зачастую сам факт укуса не воспринимается настолько серьезно, как это следовало бы. Поэтому пациенты склонны обращаться к доктору не сразу после происшествия, а лишь с началом острых признаков заболевания.
Необходимо понимать, что даже небольшая шишка после укуса кошки может представлять собой замедленную болезненную реакцию, и в итоге обнаружиться гнойником, либо другим патологическим образованием. Так не лучше ли проконсультироваться с доктором и обезопасить себя от негативных последствий?
Если никакой симптоматики воспаления нет, но присутствует онемение в месте укуса кошки, то это может означать повреждение нервных волокон, что также требует назначения медикаментозного лечения в сочетании с физиотерапией. Помните: чтобы не усугубить ситуацию, необходимо внимательно отнестись к любым симптомам (даже если они на первый взгляд незначительные), и своевременно посетить врача.
![trusted-source]()
[20], [21]
Диагностика укуса кошки
Диагностику проводят, основываясь на сочетании клинических и лабораторных данных.
В первую очередь, важно опросить пострадавшего и осмотреть зону укуса кошки. Доктор обязан обращать внимание на такие обстоятельства:
- при каких условиях было совершено нападение кошки на человека;
- в какое время суток это произошло;
- знакомо ли нападавшее животное;
- было ли нападение спровоцированным;
- что далее произошло с животным, где оно находится в настоящее время;
- склонен ли пациент к аллергическим реакциям;
- какую первую помощь получил пострадавший, какие медикаменты он принимает на текущий момент;
- имеются ли текущие заболевания;
- привит ли пациент от столбняка и бешенства.
После тщательного опроса доктор осматривает ранку, при необходимости обрабатывает ей, выписывает направление на анализы.
Анализы в лаборатории могут носить вирусологический, биологический, серологический характер. Стандартно выполняют общее исследование крови и мочи. В качестве специфической диагностики могут применяться такие методы:
- радиоиммунный метод;
- иммуноферментный анализ (ИФА);
- твердофазный иммуноферментный анализ (ТФ-ИФА);
- идентификация возбудителя с помощью моноклональных антител;
- ПЦР.
![trusted-source]()
[22]
Дифференциальная диагностика
Дифференциальная диагностика требует исключения ботулизма, листериоза, пастереллеза, стрептококкоза, стафилококкоза, столбняка и бешенства.
![trusted-source]()
[23], [24], [25], [26], [27], [28]
Лечение укуса кошки
Сразу же после того, как кошка сделала укус, нужно хорошо вымыть поврежденное место в воде с мылом (оптимально задействовать обычное коричневое хозяйственное мыло). Далее следует обработать кожу любым антисептиком – подойдет Хлоргексидин, перекись водорода и даже обычная водка. Использовать мазевые препараты и клеить на ранку лейкопластырь не рекомендуется, так как перекрывается доступ кислорода к тканям. При большом по площади укусе допускается наложение марлевой повязки.
Это все мероприятия, которые вы можете провести у себя дома. После этого следует обратиться к специалистам – например, к дежурному врачу в травмпункте. Так как бактериальные процессы способны развиваться стремительно, обращение за медицинской помощью должно последовать как можно раньше.
Что делать при укусе кошки читайте в этой статье.
![trusted-source]()
[29]
Профилактика
Профилактические меры очень важны для предотвращения укусов кошек, либо других животных. Обязательно прислушайтесь к рекомендациям, которые дали специалисты. Это поможет в будущем избежать многих проблем со здоровьем.
Если же факт укуса уже имеется, то действовать следует незамедлительно, чтобы предупредить развитие серьезных осложнений. Если прививка от укуса кошки будет сделана с опозданием, то её эффективность падает практически до нуля.
![trusted-source]()
[30], [31], [32], [33]
Прогноз
Прогноз при укусе кошки может быть благоприятным, если пострадавший сразу же принимает меры и обращается за медицинской помощью. Например, даже если питомец был заражен бешенством – смертельно опасной инфекцией, то экстренное обращение к врачу позволит пациенту выжить. Если же человек беспечно отнесся к укусу, и неотложная помощь не была оказана, то все случаи бешенства оканчиваются летальным исходом.
Другое возможное осложнение – столбняк – также может окончиться летально, но лишь в 10% случаев. Это заболевание отличается коротким инкубационным периодом, поэтому ухудшение может наступить уже на протяжении первых нескольких суток. Чтобы избежать неприятных последствий, нужно как можно раньше посетить врача.
Наихудшим прогнозом обладает укус кошки у грудных младенцев и стариков.
![trusted-source]()
[34], [35]
Читайте также:

