Разрыватель челюсти как сделать
Добавил пользователь Алексей Ф. Обновлено: 18.09.2024
От смещения челюсти никто не застрахован. Вывих нижней челюсти может произойти и в результате удара, и при резком открывании рта. Но есть ряд факторов, которые провоцируют возникновение таких ситуаций. Как вести себя, если произошло смещение челюсти? Как скоро можно поставить ее на место, и куда следует обращаться при вывихе нижней челюсти? На эти вопросы отвечают эксперты.
Вывих нижней челюсти – ситуация, когда смещена суставная головка височно-нижнечелюстного сустава. Вывих может настичь исключительно нижнюю челюсть, так как верхняя – неподвижна. Нижняя челюсть соединяется с височной костью с помощью ВНЧС, который помогает нижней челюсти совершать движения.
Почему происходит вывих нижней челюсти?
Смещение нижней челюсти может происходить, потому что:
- пациент резко открыл рот во время разговора или зевнул;
- человек резко опустил челюсть вниз;
- пациент страдает определенными заболеваниями, которые ослабили костную систему и суставной связочный аппарат. Среди наиболее распространенных болезней, провоцирующих вывих нижней челюсти, – остеомиелит, ревматизм, артрит и др.;
- у человека есть привычка открывать бутылки зубами;
- был поражен височно-нижнечелюстной сустав при неправильном распределении нагрузки на зубы (к примеру, если с одной стороны – нет жевательных зубов, а с другой стороны они есть и выполняют больший объем работы).
Как понять, что произошел вывих нижней челюсти?
Симптоматика вывиха нижней челюсти довольно яркая:
- становится невозможным открыть рот;
- ощущается боль в проекции челюсти, а также в области височной кости;
- после вывиха нижней челюсти могут быть нарушения речи;
- в области височно-нижнечелюстного сустава могут наблюдаться покраснения;
- нижняя челюсть выдвинута выраженно вперед или смещена в сторону;
- на фоне суставного вывиха происходит неконтролируемое слюноотделение.
Как правило, человек сразу же понимает, что с нижней челюстью что-то не так. Визуально также видно смещение нижней челюсти. При обнаружении у себя подобных симптомов вывиха следует в срочном порядке обратиться за помощью к доктору.
Какие бывают вывихи нижней челюсти?
В зависимости от стороны смещения суставной головки, различают:
- задний вывих нижней челюсти (когда челюсть уходит назад);
- передний вывих нижней челюсти (когда челюсть выдвинута вперед).
Исходя из характера травмы, можно выделить:
- сложный вывих челюсти, когда затрагиваются мягкие и твердые ткани, и при этом видна открытая рана;
- простой или закрытый вывих нижней челюсти, когда смещение костей челюсти не визуализируется.
Исходя из количества пораженных суставов (а их – два) при суставном вывихе нижней челюсти, выделяют:
Если при вывихе нижней челюсти кончики костей не соприкасаются друг с другом, ставится диагноз полный вывих нижней челюсти. Если же концы костей частично соприкасаются, скорее всего, у пациента суставной подвывих нижней челюсти.
Как можно определить, что произошел вывих нижней челюсти?
Как мы уже говорили выше, опираясь на симптомы, пациент сразу понимает, что с его нижней челюстью что-то не так. Поставить точный диагноз сможет врач на основании следующих диагностических действий:
- общего осмотра;
- рентгенографии челюсти;
- компьютерной томографии или МРТ сустава.
Также специалист должен убедиться, что за вывихом или подвывихом не скрывается перелом челюсти, что гораздо более серьезно, и требует хирургического вмешательства.
Это важно! Если у человека произошел вывих нижней челюсти в результате травмы или несчастного случая, ему следует оказать первую помощь, – наложить тугую повязку на челюсть и доставить в медицинское учреждение.
Лечение вывиха нижней челюсти
Для решения проблемы вывиха нижней челюсти следует выполнить вправление челюсти на место. Этим должен заниматься исключительно врач ортопед-травматолог или стоматолог-ортопед. Самостоятельное вправление костей после случившегося вывиха чревато осложнениями – не пытайтесь повторить то же самое дома, обратитесь к профессионалу.
Процедура вправления челюсти пациента состоит из 5 основных шагов:
Шаг №1 – человек ложится на твердую поверхность, занимает удобное положение;
Шаг №2 – врач располагает большие пальцы своих рук на жевательных зубах нижней челюсти, остальные пальцы как бы обхватывают нижнюю часть лица;
Шаг №3 – специалист делает движения, двигая челюсть назад и книзу, но подбородок при этом слегка приподнимает;
Шаг №4 – врач должен убедиться, что суставная головка сошла по задней части бугорка ВНЧС и вернулась на исходную позицию;
Шаг №5 – врачу нужно успеть убрать пальцы с зубов, чтобы человек их автоматически не прикусил, закрывая челюсть.
Вправление челюсти после вывиха занимает несколько минут, но должно выполняться крайне аккуратно.
Если у человека давно произошёл вывих челюсти и он по каким-то причинам не обращался к врачу, кости сместились, ему назначается хирургическая операция под местной или общей анестезией.
При сложных вывихах человеку рекомендована восстановительная операция, при которой искусственного увеличивается высота суставного бугорка, а суставная капсула при этом уменьшается. Таким образом, достигается оптимальный баланс элементов связующего аппарата, и челюсть не смещается.
В качестве восстановления после вправления челюсти или операции по устранению вывиха пациенту рекомендовано ношение специальных ортодонтических конструкций.
Как вести себя после вправления нижней челюсти?
Если врач успешно вправил нижнюю челюсть, пациенту рекомендовано в течение 10 – 14 суток носить плотный эластичный бинт, который будет надежно фиксировать кости.
За это время следует отказаться от употребления твердой пищи – лучше сконцентрироваться на жидких супах, перюрированных кашах, фруктах и ягодах. Важно не перегружать челюсть жевательной нагрузкой, чтобы не спровоцировать повторный вывих.
При успешном вправлении нижней челюсти после вывиха и профессионально выполненной операции прогноз для пациента – благоприятный. В отдельных случаях может нарушиться подвижность челюсти.
К сожалению, не все дефекты зубного ряда исправляются с помощью брекет-систем, капп и элайнеров. Довольно часто у пациентов наблюдаются патологии, устранение которых требует применения более радикальных мер. Это происходит в случаях, если причиной неправильного прикуса становятся не отдельно взятые зубные единицы, а несоразмерность развития верхней и нижней челюсти.
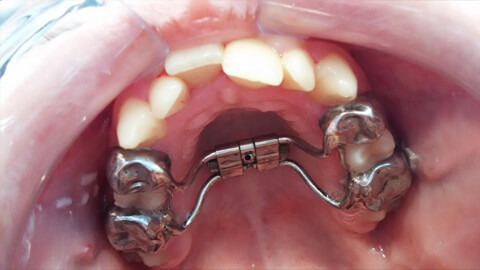
Небный расширитель — это ортодонтическая конструкция, которая предназначается для исправления аномалии развития верхней челюсти.
Функции небного расширителя
Особенности конструкции небного расширителя
Небный расширитель — это металлическая ортодонтическая конструкция, которая имеет:
- опорные кольца (коронки) - надевающиеся на моляры;
- винт - предназначенный для расширения аппарата;
- проволочные дуги - соединенные с опорными элементами и замком, создающие амортизационный эффект конструкции.
Благодаря постоянному давлению устройства на боковые части верхней челюсти, происходит их быстрое растяжение.
Преимущества и недостатки небного расширителя
Ортодонтическая конструкция обладает рядом достоинств. К таковым относятся:
- короткий активный период лечения - на исправление патологии требуется всего несколько недель;
- возможность точного прогнозирования конечного результата;
- расширение челюсти не влечет за собой изменение положения корней зубов, а позволяет оставить их в прежних лунках, не провоцируя;
- конструкция изделия отличается высокой безопасностью — исключена вероятность травматизма слизистой оболочки ротовой полости вследствие поломки аппарата;
- высокая эстетичность - устройство незаметно для окружающих.
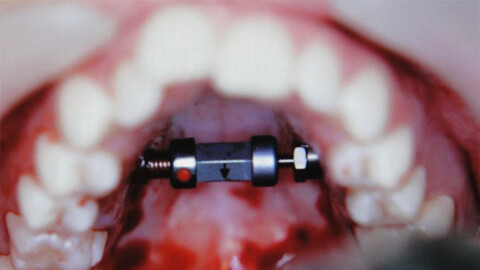
Отрицательные моменты заключаются в следующих нюансах:
- несмотря на высокую эстетичность, небный расширитель представляет собой громоздкую ортодонтическую конструкцию;
- поверхность языка подвергается высокой вероятности механического повреждения замковым механизмом изделия;
- адаптационный период сопровождается нарушением глотательной функции;
- присутствие обильного слюноотделения;
- ярко выраженные артикуляционные нарушения;
- активный период лечения сопровождается болезненными ощущениями.
Утешает многих пациентов тот факт, что неприятные ощущения, связанные с использованием небного расширителя, приходится терпеть недолго.
Показания и противопоказания
Единственным показанием для установки небного расширителя является патологическое сужение верхней челюсти - микрогнатия.
Развиться она может вследствие:
- генетической обусловленности;
- нарушения развития плода в эмбриональном периоде;
- сбоя в работе эндокринной системы;
- последствия рахита;
- нарушениях минерального обмена веществ в организме человека.
Имеются противопоказания для использования небного расширителя.
К ним относятся:
- асимметричный перекрестный прикус;
- открытый прикус фронтальных зубов;
- наличие скелетной челюстной асимметрии;
- выпуклообразность профиля;
- воспалительные процессы в тканях пародонта.
Подготовительный этап и установка небного расширителя
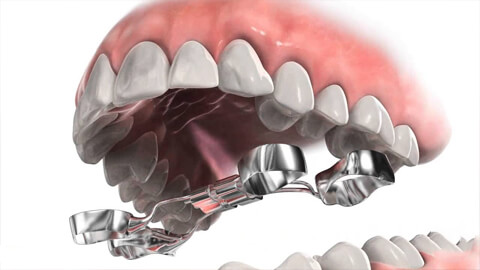
Обследовав пациента и составив план исправления патологии, врач-ортодонт начинает подготовку пациента к установлению ортодонтического изделия.
Для этого проводится:
- тщательный осмотр ротовой полости пациента и при необходимости лечение кариозных зубов;
- профессиональная гигиеническая чистка;
- увеличение расстояния между опорными молярами с помощью сепарационных колец, устанавливаемых на 7 дней.
Установка небного расширителя производится двумя методами:
- непосредственно в ротовой полости пациента;
- на гипсовой модели челюсти пациента.
Опорные кольца могут использоваться стандартные или сделанные на заказ.
Ортодонтический винт выбирает врач в соответствии с поставленной терапевтической задачей.
Установка проволочных дуг выполняется с помощью фиксации петель закрытого типа с замочками опорных колец.
Лечение с помощью небного расширителя
Первая активация небного расширителя производится врачом-ортодонтом. Последующие действия пациент осуществляет сам. График и степень раздвижения аппарата составляет врач.
Наличие широких трем между зубами свидетельствует о положительном результате расширения челюсти.
Длительность активного лечения в среднем составляет 1 - 1,5 месяца.
Гигиена ротовой полости при использовании аппарата
Присутствие любой ортодонтической конструкции в ротовой полости, требует от пациента повышенного внимания к состоянию зубов и слизистой оболочки.
Во избежание развития заболеваний, обусловленных скоплением и развитием патогенных микробов на небном расширителе и зубах, необходимо пользоваться следующими средствами гигиены:
- зубная щетка и паста (два раза в день);
- использование ополаскивателя;
- удаление остатков пищи с помощью зубочисток, флоссов, ершиков;
- наличие ирригатора облегчит уход за ортодонтическим изделием.
Изменение размера челюсти - физиологически и морально очень сложный процесс. Если избежать его не представляется возможным, то строго выполняйте предписания врача-ортодонта - это поможет сократить сроки активного терапевтического периода.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Исправление прикуса хирургическим путем
Самой главной проблемой при неправильном прикусе становится невозможность полноценно пережевывать и глотать пищу, в связи с чем, начинаются проблемы с желудочно-кишечным трактом и зубами. Кроме того, нарушения прикуса вызывают асимметрию овала лица, нарушается речь, появляются боли как в зубах, так и в районе ушей и челюсти, иногда повреждается височно-нижнечелюстной сустав.
Хирургическое исправление зубочелюстных патологий называется остеотомией. Данный вид операций предполагает проведение различного рода манипуляций путем хирургического вмешательства в костную ткань: наращивание кости, изменение формы подбородка, удлинение либо укорачивание челюсти, удаление зубов и др. Все операции по исправлению аномалий прикуса проводятся строго по медицинским показаниям, поскольку любое хирургическое вмешательство является большим стрессом для всего организма и требует длительного восстановления.

В каких случаях проводят челюстно-лицевые операции

- при наличии мезиального прикуса, т.е. когда сильно выдвинута вперед нижняя челюсть;
- при дистальном (прогнатическом) прикусе, когда выдвинута вперед верхняя челюсть, а нижняя недоразвита;
- при открытом боковом прикусе: когда нет контакта между жевательными зубами при смыкании челюстей, в связи с чем, процесс пережевывания затруднен;
- при открытом фронтальном прикусе: при смыкании зубов между верхними и нижними центральными зубами образуется щель, по форме напоминающая арку. При этом человеку трудно смыкать губы, говорить и жевать;
- при дисплазии (недоразвитии) подбородка с искажением овала лица;
- при глубоком прикусе: при недостаточной высоте лица, когда верхние зубы более чем на половину находят при смыкании на нижний ряд;
- при врожденной асимметрии лица либо после травмирования;
- при аномалиях челюсти, полученных при рождении;
- при различных аномалиях свода черепа;
- при сильных травмах лица и черепа;
- при деформации альвеолярного отростка;
- при трудностях с глотанием;
- при дополнительно выросших зубах, расположенных за пределами зубного ряда.
Противопоказания к зубочелюстной операции
Как видно список зубочелюстных аномалий и дефектов прикуса достаточно большой, однако не во всех случаях можно проводить хирургическое вмешательство по ряду причин, к которым относятся:
- заболевания крови и сахарный диабет;
- онкологические болезни, ВИЧ, туберкулез;
- заболевания сердечно-сосудистой и нервной системы;
- болезни щитовидной железы;
- плохая гигиена полости рта;
- возраст до 18 лет;
- любые инфекционные болезни.
Подготовка и проведение операции.
Перед проведением операции требуется полностью обследовать пациента с целью сдачи всех необходимых анализов, выявления причин деформаций и наличия возможных заболеваний, при которых операцию проводить не следует, а также смоделировать с помощью компьютера будущее лицо правильной формы. На основе моделирования врач составляет план лечения и составляет план дальнейших манипуляций.
Хирургическое исправление прикуса и аномального строения челюсти проводят используя общий наркоз.
Виды хирургического вмешательства
В зависимости от типа и оттого, насколько выражена патология проводят разные манипуляции, которые делят на четыре основных вида:
- Остеотомия на нижней челюсти.
- Остеотомия на верхней челюсти.
- Гениопластика
- Сегментарная остеотомия
Остеотомия на нижней челюсти
Данная операция проводится путем хирургических надрезов кости, которая расположена позади жевательной группы зубов. Таким образом, челюсть устанавливается в правильное положение, при этом костные фрагменты соединяют с помощью пластин, изготовленных из титана до того момента, пока не вырастет костная ткань.

Остеотомия на верхней челюсти
В этом случае надрезы проводят над зубами, чуть ниже края глазниц. При этом челюстно-лицевой хирург может беспрепятственно сдвигать кость , одновременно перемещая небо и верхние зубы челюсти. Для закрепления правильно положения костные фрагменты скрепляют при помощи винтов, шин либо титановых пластин. Подробнее тут.

Гениопластика
Ментопластика подбородка (исправление формы подбородка). Во время операции отсекается часть костной ткани, которая затем устанавливается в правильном положении.

Сегментарная остеотомия
При данном хирургическом вмешательстве челюстная кость рассекается на сегменты, которые затем сопоставляют в нужном положении вместе с зубами и фиксируются.
Особенности проведения остеотомии при разных патологиях челюсти и прикуса.
Далее мы опишем, как проводят хирургические операции при лечении разных патологий прикуса.


Хирургическое исправление мезиального прикуса.При слабой степени выраженности мезиальной окклюзии обходятся удалением нескольких зубов. При серьезном смещении нижней челюсти проводят иссечение костных тканей, изменяя размер и положение челюсти. При этом происходит одновременное перемещение мягких тканей лица и дна ротовой полости.
Хирургическое лечение открытого фронтального прикуса. При проведении данной операции разрезаются мягкие ткани на верхней челюсти, расположенные в зоне носовой перегородки, после чего оголяют кость, отодвигая при этом разрезанные ткани. Часть кости ампутируют, а челюсть отодвигают в нужное положение, которое фиксируется пластиной с шурупами.

Лечение бокового открытого прикуса. Для исправления данной аномалии прикуса применяют дистракционный остеогенез, при котором восстанавливается структура и удлиняется кость. Операцию проводят следующим образом: открывают кость, в месте ее деформации она ломается симметрично дуге челюсти, затем устанавливают дистракторы, создающие необходимое давление на костные элементы, тем самым исправляется их положение вплоть до полного смыкания челюстей и одновременно стимулируется рост новой костной ткани.

Хирургическое исправление подбородка (устранение дисплазии). В ходе операции проводят следующие манипуляции: рассекают мягкие ткани подбородка для доступа к кости и придания ей подвижности, затем подбородок устанавливается в правильное положение, после чего фиксируется пластиной из титана.

Реабилитационный период.
Так как челюстно-лицевые операции считаются довольно сложными, то восстановительный период проходит довольно долго, как правило, он длится от 5-6 месяцев.
Сразу после операции пациенту на щеки и подбородок накладывается шина, затем назначается курс антибиотиков для снижения риска возможных осложнений и инфицирования.
После того, как действие наркоза проходит, появляются следующие симптомы:
- проблемы с речью;
- онемение в местах, где производилось хирургическое вмешательство;
- закладывает нос;
- приступы тошноты, а иногда и рвота;
- микротравмы в виде отеков, а также синяки в районе губ и щек;
- боль и дискомфорт при движении челюстей;
- боли, а также першение в горле как следствие использования в ходе операции интубационной трубки.
Обычно все эти симптомы проходят в течение первого месяца, одновременно нужно соблюдать диету в виде употребления мягкой пюреобразной пищи. Если у пациента установлены брекеты, то на них надевают резинки, при этом требуется постоянное наблюдение лечащего врача.
В виду сложности проведения гигиенических процедур рекомендуется в первые недели после операции полоскать рот антисептическими растворами.
Спустя две недели снимаются швы и шина, и фиксирующие элементы- пластины и винты удаляются по прошествии 4-х месяцев.
Таким образом, хирургическое вмешательство зачастую становится единственным средством для эффективного устранения врожденных либо приобретенных дефектов челюсти и прикуса. При этом человек получает не только красивую улыбку, но и возвращается к нормальной полноценной жизни благодаря восстановленной жевательной функции и правильной речи.

Восстановление зубного ряда посредством бюгельных протезов – это один из самых популярных и бюджетных методов. Современные ортопедические конструкции позволяют восполнять дефекты зубной дуги любой протяженности (можно осуществить протезирование одной или нескольких единиц, или практически всего ряда сразу).
Что такое бюгельный протез
Бюгельный протез состоит из:
- металлической (а в некоторых случаях пластиковой) дуги;
- базиса, имитирующего десну;
- искусственных зубов, прикрепленных к базису;
- фиксирующих элементов (крючки, замочки или коронки).
Бюгельные протезы применимы для обоих челюстей. По способу распределения жевательной нагрузки, представляют собой нечто среднее между мостовидными и пластинчатыми аналогами. В зависимости от типа конструкции бюгель может опираться на:
- естественные зубы (или установленные импланты);
- альвеолярные отростки;
- поверхность челюсти;
- мягкое небо.
Соответственно, жевательное давление на слизистые ткани и опорные единицы передается через пластиковый базис и замочные системы. Есть модели, которые распределяют жевательную нагрузку смешанно, то есть одновременно на металлический каркас, опорные зубы и десну, что гораздо лучше для живых тканей полости рта.
Этапы изготовления

Бюгельные протезы это сложные ортопедические конструкции, изготовление которых требует не только большого опыта специалистов зуботехников, но и кропотливости. Если стоматолог сообщает вам, что протез будет готов через 2-4 недели, знайте, что это оправданный срок, поскольку в это время в лаборатории будут производиться следующие манипуляции:
- По снятому слепку челюсти пациента отливается прототип. Для этого используется прочный мраморный гипс, который удобен в работе и не разрушается при дальнейших производимых манипуляциях.
- На изготовленную прототипную модель наносится очертание каркаса.
- Моделируется каркас и изготавливается сам протез.
- Отливается каркас, после чего он шлифуется и полируется.
- Осуществляется припасовывание каркаса на протез.
- При помощи воска моделируются (подбираются) искусственные зубы. При этом учитывается размер, форма и место установки.
- Готовый временный вариант примеряется пациенту. При необходимости вносятся коррективы.
- С учетом всех внесенных изменений, восковые заменяются на пластмассовые зубы.
- Осуществляется завершающая (финишная) обработка.
От квалификации стоматолога-ортопеда, снимающего слепки, и специалиста лаборатории зависит качество готовой конструкции и удобство ее при носке. Лучше выбрать клинику, врачам которой вы полностью доверяете и получить подробную консультацию по бюгельным протезам там.
Особенности
Главные особенности бюгельных протезов это следующие моменты:
- легкие по весу и выглядят весьма эстетично (большая часть моделей для окружающих не отличается от натуральных зубов);
- минимально влияют на дикцию и восприятие вкусов;
- доступные по цене (в сравнении с несъемными аналогами);
- срок службы (в зависимости от модели) – 5-10 лет;
- не требуют особенного ухода (легко очищаются с использованием специальных средств);
- использовать бюгельные протезы можно круглосуточно, снимая только для чистки;
- не требуют частого профессионального гигиенического ухода (посещение стоматолога лучше осуществлять раз в 2-3 месяца);
- не подходит при полной адентии – для фиксации требуется несколько зубов (или имплантов) в ряду;
- конструкция очень стабильна на протяжении всего срока службы (при условии выполнения правил использования);
- можно подобрать варианты в тон здоровых зубов, добиваясь максимальной эстетичности.
Широкий спектр бюгельных аппаратов позволяет выбрать оптимальный вариант практически каждому, у кого нет противопоказаний. Окончательное решение по установке конкретного типа бюгелей принимает стоматолог-ортопед.
Виды бюгельных протезов

Современные ортопедические конструкции представлены разнообразными вариантами, которые отличаются:
- по типу изготовления;
- по типу фиксации.
Чтобы понять какие бюгельные протезы для зубов лучше и чем модели отличаются между собой, необходимо рассмотреть каждый вид подробнее.
По типу изготовления
Долговечность ортопедической конструкции зависит от особенностей изготовления. По этому признаку различают несколько типов:
- цельнолитые;
- паяные;
- фрезерованные;
- изготавливаемые посредством спекания сплава металлов со специальным порошком.
Самыми популярными и востребованными являются цельнолитые бюгельные протезы, которые изготавливаются одним из двух способов:
- По снятым у пациента слепкам, изготавливается восковая конструкция и после осуществляется отливка. Получившаяся гипсовая модель освобождается от воска – покрывается одной из огнеупорных масс, за счет чего воск плавится и его место занимает металл.
- Протез отливается из огнеупорного материала. Каркас дуги формируется из воска. Это самый распространенный способ, поскольку усадка металла происходит не после, а уже на стадии изготовления. Это значит, что после восковой заливки и последующей упаковки в огнеупорную массу, протез не утратит первоначальной формы.
Если есть выбор, то лучше остановиться на изготовлении вторым способом. Такие бюгельные протезы легкие по весу и максимально точно совпадают со слепками десен. Это гарантирует быстрое и безболезненное привыкание к конструкции после ее установки.
По типу фиксации
Оптимально подходящая конструкция подбирается исходя из расположения имеющихся зубов, наличия и размера промежутков между ними и с учетом анатомический формы единиц. По способу крепления бюгельные протезы делятся на 5 видов:
- На кламмерах. Считается самым простым, но позволяет полноценно восстановить жевательную функцию. Кламмеры – крючки, при помощи которых осуществляется фиксация на собственные опорные зубы, обхватывая их. Такая методика протезирования не требует использования коронок, обточки и депульпации зубов. При этом, готовый результат выглядит малоэстетично, так как кламмерные крючки могут быть видны при улыбке.
- Телескопические. Такие бюгельные протезы – это ортодонтические аппараты, требующие предварительной установки несъемной металлической телескопической коронки на опорные единицы. На конструкции бюгеля присутствует полая коронка по размеру больше той, которая уже есть на зубе. При установке одна одевается на другую, гарантируя надежность фиксации. Все виды телескопических моделей сложны в изготовлении и имеют ряд противопоказаний.
- На замках (аттачментах). Является разновидностью телескопических аппаратов, но предполагает использование замков (аттачментов). Состоит из двух частей – одна крепится на обточенные единицы, а вторая – на сам протез. При фиксации происходит защелкивание, которое гарантирует прочное сцепление частей конструкции, обеспечивая максимально равномерную жевательную нагрузку. Замки располагаются с внутренней стороны, поэтому не заметны при улыбке.
- Шинирующие. Позволяет эффективно решить две задачи – протезирование и укрепление зубного ряда с целью предотвращения его дальнейшего расшатывания. Главное отличие от аналогов – с внутренней стороны есть дополнительная дуга или когтевидные металлические отростки, которые и фиксируют подвижные единицы.
- Протез Квадротти. Все части такого бюгельного протеза выполнены из полупрозрачного пластика. В результате получается пластичная, но прочная конструкция, которая при динамических нагрузках гнется, а не ломается. Это идеальное решение для тех пациентов, у которых есть противопоказания к другим видам протезирования или диагностирована аллергия на металл. Так же эти аппараты показаны людям, у которых повышен риск травматизма, например, спортсменам, пожарным, спасателям и т.д.
В отличие от других съемных конструкций, которые фиксируются присасыванием к десне или клеем, крепление бюгельных протезов лучше, поскольку позволяет избежать самопроизвольного выпадения искусственного аппарата изо рта.
Какие бюгельные протезы для зубов лучше

Откровенно нельзя сравнивать конструкции между собой и определить какие бюгельные протезы для зубов лучше. В большинстве своем пациенты рассматривают этот вид протезирования как временный перед имплантацией. В качестве постоянных их оставляют те, кому не по карману альтернативные методы.
Каждый вид бюгельных протезов имеет свои достоинства, показания и противопоказания и рекомендован в строго определенных случаях после изучения клинической картины. Главное, что нужно знать пациентам – даже самые лучшие ортопедические конструкции могут нанести вред, если неправильно изготовлены или установлены. Обращение к неопытным и некомпетентным стоматологам может обернуться следующими неприятностями:
- поломка опорных единиц (чаще всего в течение нескольких месяцев после установки протеза);
- формируется патологический прикус;
- возможна деформация височно-нижнечелюстного сустава;
- повышается скорость и интенсивность стирания зубов;
- появляются сложные нарушения дикции, которые со временем не проходят.
Какие бюгельные протезы для зубов лучше именно в вашем случае, может сказать опытный стоматолог-ортопед.

Съемные зубные протезы: какие лучше
Восстановление зубного ряда с использованием съемных протезов может стать альтернативой несъемным конструкциям.

Что делать после удаления зуба: рекомендации
Удаление зуба является инвазивной стоматологической процедурой, которая предполагает период реабилитации.

Почему болит мертвый зуб
После некоторых процедур, например, после удаления нервов, пациенты ожидают, что боль в таком зубе больше не будет беспокоить никогда.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бруксизм: причины появления, симптомы, диагностика и способы лечения.
Определение
Бруксизм – это повторяющиеся эпизоды скрежета, пощелкивания зубами, которые возникают при спазме и нарушении функционального состояния жевательной мускулатуры. Бруксизм приводит к патологической стираемости и повышенной чувствительности зубов.
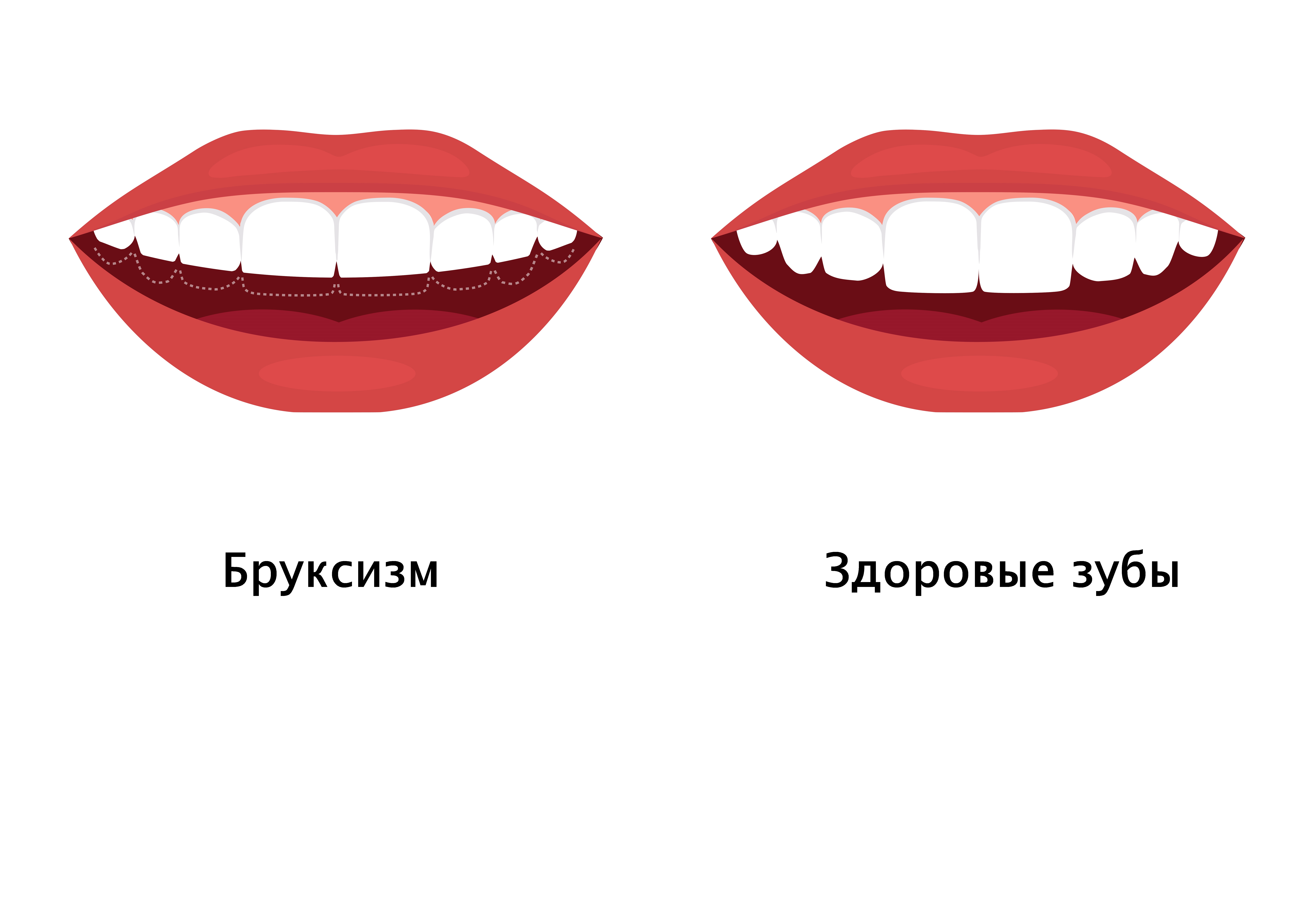
В основе развития бруксизма лежит сочетание множества причин, поэтому его диагностикой и терапией занимаются не только стоматологи, но и психологи, неврологи, отоларингологи, гастроэнтерологи. При этом механизмы возникновения бруксизма до сих пор остаются не до конца понятными, что осложняет проведение профилактических мероприятий.
Причины появления бруксизма
Согласно стоматологической теории к скрежету зубов приводят различные отклонения в строении и функционировании зубочелюстной системы, а именно: аномалии зубного ряда, неправильный прикус, недостаточно хорошо подобранные зубные протезы и брекет-системы, артрозы и артриты височно-нижнечелюстного сустава и многие другие стоматологические проблемы. Дети могут скрежетать зубами во время их прорезывания и смены молочных на коренные.
С точки зрения неврогенной теории бруксизм возникает при многих нарушениях деятельности центральной и периферической нервной системы.
Часто скрежет зубами и сжимание челюсти являются симптомами нарушений сна: сомнабулизма (лунатизма), храпа, апноэ (периодов остановки дыхания), ночных кошмаров.
Также бруксизм может возникнуть у людей, страдающих эпилепсией, энурезом, при поражении тройничного нерва.
Скрежет зубами часто отмечается у людей с болезнью Паркинсона и некоторыми другими неврологическими заболеваниями.
Бруксизм может являться одним из побочных эффектов применения ряда препаратов, назначенных неврологом, и обычно проходит после коррекция дозы лечащим врачом.
Психогенная теория рассматривает бруксизм как реакцию на стресс, при этом стискивание и скрежет зубами является отражением эмоционального неблагополучия и перенапряжения.
Стоит отметить, что не всегда перечисленные проблемы приводят к возникновению скрежета зубов, но являются предрасполагающими факторами к развитию бруксизма. К группе риска относятся люди, недавно перенесшие черепно-мозговую травму, а также те, кто в избыточном количестве потребляет кофеин, никотин, спиртные напитки, снотворные средства и антидепрессанты.
Другие теории бруксизма отмечают его связь с нарушением носового дыхания, гастроэзофагеальной рефлюксной болезнью, гельминтозами (энтеробиозом, аскаридозом), злоупотреблением жевательной резинкой. Данные предположения не нашли достоверных научных подтверждений.
Классификация бруксизма
Общепринятой классификации бруксизма пока не существует, однако врачи выделяют несколько его типов.
-
Шумный или с измельчением: для этого типа бруксизма характерен скрежет зубов, напоминающий визг. Именно этот тип становится причиной быстрого стирания и травм зубов.
- Тихий или со сдавлением. При данном типе бруксизма травмы зубов обычно незначительные и проявляются трещинами зубной эмали.
- Смешанный – сочетает в себе шумный и тихий бруксизм, то есть человек может и скрежетать зубами, и сдавливать челюсти.
Дневной бруксизм характерен для людей, которые в состоянии стресса или сильного эмоционального и умственного напряжения страдают привычкой сильно сжимать зубы, вплоть до скрежета ими.
Ночной бруксизм проявляется во время сна, при этом в течение ночи может быть несколько приступов зубного скрежета.
Симптомы бруксизма
Основным симптомом является непроизвольный скрежет и пощелкивание зубами во время сна или эмоционального напряжения, который длится несколько секунд и не беспокоит больного.
К косвенным признакам бруксизма относят следующие симптомы: головная боль (чаще по утрам), головокружения, боли в челюсти, ушные боли, нарушение сна, дневная сонливость, спазм жевательных мышц, дискомфорт при смыкании зубов, повышение чувствительности зубов. В связи с травмами зубов во время спазма жевательной мускулатуры часто возникает кариес и воспаление периодонтальных тканей.
При тяжелой форме заболевания пациент может самостоятельно обнаружить во рту осколки зубов после утреннего пробуждения.
К дополнительным признакам бруксизма относят частое прикусывание щек, языка, губ и ночную сухость во рту.
Скрежет зубами может появляться у больных эпилепсией, при поражениях височно-нижнечелюстного сустава, двигательных волокон тройничного нерва, у людей с неправильным прикусом или с отсутствием нескольких зубов. Кроме того, бруксизм часто сопровождает различные психические расстройства и алкоголизм.
Диагностика бруксизма
Прежде всего диагностика заключается в опросе пациента: врач выявляет жалобы пациента и устанавливает наличие косвенных признаков заболевания: стираемость зубов, повышение чувствительности зубов, дефекты эмали, разрушение зубных протезов, дискомфорт и щелчки в челюстных суставах (особенно во время жевания и зевания), утренняя головная боль, спазм жевательных мышц и их болезненность, боли в ушах, шее, плечах и спине.
При обнаружении симптомов проводят дополнительное обследование. Оно включает рентгенологическое исследование височно-нижнечелюстного сустава для исключения его патологии (артритов и артрозов), при необходимости – компьютерную томографию (КТ).
Рентгенологическое исследование, позволяющее оценить структуру височно-челюстного сустава и выявить сопутствующую патологию.
Читайте также:

