Настойка ятрышника своими руками
Добавил пользователь Владимир З. Обновлено: 17.09.2024
Приведенная научная информация является обобщающей и не может быть использована для принятия решения о возможности применения конкретного лекарственного препарата.
Владелец регистрационного удостоверения:
Лекарственная форма
Форма выпуска, упаковка и состав препарата Лапчатки корневища
| Сырье растительное - порошок | 1 фильтр-пакет |
| корневища лапчатки прямостоячей | 1.5 г |
1.5 г - фильтр-пакеты (10) - пачки картонные.
Фармакологическое действие
Средство растительного происхождения. Содержит дубильные вещества, органические кислоты, эфирное масло, тритерпеноиды (хиновиковая кислота, торментозид), фенолы (пирокатехин, флороглюцин, пирогаллол), фенолкарбоновые кислоты (в гидролизате галловая, кофейная, н-кумаровая, 3,4-дигидроксибензойная); катехины: (+)-катехин, (-)-галлокатехин, (-)-эпигаллокатехин, (-)-галлокатехингаллат, (-)-эпигаллокатехингаллат, флавоноид кемпферол; антоциан глюкозид цианидина; липиды (высшие жирные кислоты: лауриновая, пентадекановая, пальмитиновая, стеариновая, олеиновая, линолевая, линоленовая).
Оказывает противовоспалительное, гемостатическое, вяжущее, общеукрепляющее, противоожоговое и противомикробное действие. Способствует образованию защитной пленки, предохраняющей ткани от химических, бактериальных и механических воздействий. Снижает проницаемость капилляров и оказывает вазоконстрикторное действие.
Показания активных веществ препарата Лапчатки корневища
Фарингит, стоматит, гингивит, тонзиллит, кровоточивость десен, гастрит, энтерит, энтероколит, диарея, дизентерия, язвенный колит, язвенная болезнь желудка и двенадцатиперстной кишки, холецистит, холангит, гепатит, цирроз печени (в т.ч. асцит), геморрой; подагра, ревматизм; нефрит; кровотечения (в т.ч. маточные, из органов ЖКТ); кольпит, вагинит, эрозия шейки матки; экзема, атопический дерматит, диффузный нейродермит, трещины кожи, ожоги.
Открыть список кодов МКБ-10| Код МКБ-10 | Показание |
| A03 | Шигеллез |
| A09 | Другой гастроэнтерит и колит инфекционного и неуточненного происхождения |
| B15 | Острый гепатит А |
| B16 | Острый гепатит В |
| B17 | Другие острые вирусные гепатиты |
| B18 | Хронический вирусный гепатит |
| J02 | Острый фарингит |
| J03 | Острый тонзиллит |
| J31.2 | Хронический фарингит |
| J35.0 | Хронический тонзиллит |
| K05 | Гингивит и болезни пародонта |
| K12 | Стоматит и родственные поражения |
| K25 | Язва желудка |
| K26 | Язва двенадцатиперстной кишки |
| K29 | Гастрит и дуоденит |
| K51 | Язвенный колит |
| K52 | Другие неинфекционные гастроэнтериты и колиты |
| K59.1 | Функциональная диарея |
| K64 | Геморрой и перианальный венозный тромбоз |
| K73 | Хронический гепатит, не классифицированный в других рубриках |
| K74 | Фиброз и цирроз печени |
| K81.0 | Острый холецистит |
| K81.1 | Хронический холецистит |
| K83.0 | Холангит |
| K92.2 | Желудочно-кишечное кровотечение неуточненное |
| L20.8 | Другие атопические дерматиты (нейродермит, экзема) |
| L23 | Аллергический контактный дерматит |
| L24 | Простой раздражительный [irritant] контактный дерматит |
| L28.0 | Простой хронический лишай (ограниченный нейродермит) |
| L30.0 | Монетовидная экзема |
| M05 | Серопозитивный ревматоидный артрит |
| M10 | Подагра |
| M79.0 | Ревматизм неуточненный |
| N03 | Хронический нефритический синдром |
| N11 | Хронический тубулоинтерстициальный нефрит (хронический пиелонефрит) |
| N72 | Воспалительная болезнь шейки матки (в т.ч. цервицит, эндоцервицит, экзоцервицит) |
| N76 | Другие воспалительные болезни влагалища и вульвы |
| N86 | Эрозия и эктропион шейки матки |
| N93.9 | Аномальное маточное и влагалищное кровотечение неуточненное |
| R18 | Асцит |
| R58 | Кровотечение, не классифицированное в других рубриках |
| T14.0 | Поверхностная травма неуточненной области тела (в т.ч. ссадина, кровоподтек, ушиб, гематома, укус неядовитого насекомого) |
| T30 | Термические и химические ожоги неуточненной локализации |
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Внутрь, в виде настоя или отвара - по 30 мл 3-4 раза/сут; в виде настойки - по 25-30 кап. 3-4 раза/сут. При циррозе печени - по 50-100 мл настоя 3 раза/сут за 2 ч до еды, ежедневно, в течение 1.5-2 мес и профилактически - 2 раза в год в течение 1 мес в осенне-весенний период.
Наружно, для полоскания полости рта, спринцевания, примочек, влажных повязок, аппликаций - в виде настоя и отвара.
Для смазывания ожогов и трещин кожи 1 ст.ложку измельченных корневищ кипятят в 1 стакане несоленого сливочного масла 10-15 мин, теплый раствор процеживают.
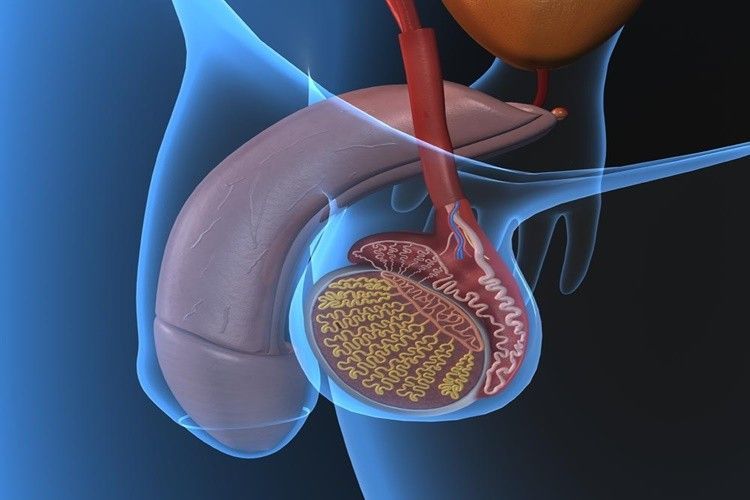
Воспалительные процессы бактериальной и небактериальной этиологии в мужской железе – распространенная патология. Она требует обязательной медицинской помощи, поскольку без адекватной терапии может серьезно подорвать здоровье, привести к бесплодию, импотенции. Что нельзя делать при простатите у мужчин и как правильно проходить лечение, читайте в статье ниже.
Алкоголь
Регулярное употребление алкогольных напитков оказывает разрушительное действие на организм: снижается иммунитет, ухудшается способность тела противостоять инфекциям. Спирт нарушает нормальное кровоснабжение органов малого таза, приводит к застойным явлениям, ухудшает метаболизм предстательной железы.
Многие пациенты интересуются возможностью употребления легкого алкоголя, в частности пива. Его также не рекомендуется пить постоянно и во время лечения. Подобные напитки способствуют изменению гормонального баланса, снижают выработку тестостерона. Это негативно отражается на здоровье мужской железы.
Антибактериальная терапия – еще один ответ на вопрос, почему нельзя пить при простатите. Инфекционное поражение – основание для назначения антибиотиков. Практически все препараты этой группы несовместимы с алкоголем и дают тяжелые побочные реакции, которые могут нести угрозу не только здоровью, но и жизни пациента. Исключение спиртных напитков из рациона –важный фактор успеха в терапии простатита.

Что нельзя есть при простатите
Пациенты часто спрашивают, почему нельзя острое при простатите или существуют другие запреты. Поскольку мужская железа тесно связана с мочевым или желудочно-кишечным трактом, предполагается ряд ограничений в питании. Рацион при заболевании обязан базироваться на разумном балансе белков, жиров и углеводов. В достаточном количестве должны присутствовать клетчатка, витамины и минералы.
В периоды обострения врачи рекомендуют воздержаться от продуктов, способствующих газообразованию: капусты, бобовых, редиса.
Следует ограничить прием продуктов, которые способствуют развитию запоров. Сюда относятся жирное мясо, жареные блюда, копчености, вяленая рыба, выпечка, изделия из белой муки, майонез.
Раздражающее действие на мочеполовую систему может оказывать избыточное содержание соли и кислоты в продуктах питания. Чтобы снизить нагрузку на почки, во время лечения простатита запрещается употребление солений, маринадов, уксуса, пряностей, острых приправ. Избегают приема крепкого чая и кофе.

Интенсивные физические усилия
Хотя малоподвижный образ жизни является одной из причин застойных явлений в малом тазу, однако активные физические нагрузки при воспалении противопоказаны. Стимуляция кровообращения в промежности может интенсифицировать процесс воспаления, усилить болевой синдром, привести к отечности.
В острой фазе рекомендуют воздержаться от следующих видов нагрузки:
поднятие и перемещение тяжестей;
приседания с дополнительным весом;
езда на велосипеде;
Недостаточная активность
Что нельзя при хроническом простатите – частый вопрос, которые задают пациенты. Длительная сидячая работа без смены положения и физической нагрузки приводит к застою кровообращения в малом тазу. Это ухудшает трофику и метаболизм органа, способствует развитию воспалительных процессов.
При патологии рекомендуют плавание, спортивную ходьбу, легкие кардиотренировки. Существует комплекс Кегеля – это специальные упражнения, которые тренируют мышцы тазового дна и улучшают питание мужской железы.

В список того, чего нельзя делать при простатите, уверено попадают такие мероприятия как: баня, сауна и горячая ванна. Перегрев вызывает активный приток крови и способствует разносу инфекции по организму, может развиться отек. При обострении врачи рекомендуют предпочитать душ для поддержания гигиены.
Незащищенный секс
При сильном болевом синдроме с повышенной температурой тела пациент вряд ли будет заинтересован в сексуальном контакте. Однако хроническая стадия протекает в большинстве случаев без выраженных болевых ощущений и изменения соматического состояния.
Регулярная сексуальная жизнь показана при простатите. Сокращение мышц тазового дна во время эякуляции, выделения сока при семяизвержении предупреждают застойные явления. Однако важно соблюдать гигиену сексуальных отношений.
Лечение бактериального простатита следует проводить вместе с партнершей, чтобы не получить вторичное инфицирование. Также во время терапии важно использовать барьерный метод защиты, чтобы предупредить заражение другими патогенами, которые могут спровоцировать рецидив заболевания.
Что нельзя при простатите у мужчин – часто интересует пациентов. Специалисты клиники Dr. AkNer готовы ответить на все ваши вопросы, провести комплексное обследование и назначить адекватную терапию.
Аденома простаты - разрастание ткани простаты с образованием в ней узлов, по сути - доброкачественная опухоль. Возникает у мужчин от тридцати лет, но симптомы проявляются только к пятидесяти.
По данным Всемирной Организации Здравоохранения, в России каждый второй мужчина старше шестидесяти страдает аденомой простаты. Среди мужчин старше восьмидесяти этот показатель достигает восьмидесяти процентов.
Причины аденомы простаты
Основная причина - возрастные изменения гормонального статуса в организме мужчины. При старении яички начинают выделять меньше мужских половых гормонов, одновременно вырабатывая больше женских гормонов. В результате клетки простаты вырабатывают факторы роста, которые воздействуют на предстательную железу и вызывают ее бурный рост с образованием узлов.
Симптомы аденомы простаты
Симптомы простатита и аденомы предстательной железы у мужчин не похожи между собой. Симптомы аденомы простаты меняются в зависимости от стадии:
- На первой стадии пациент отмечает учащение мочеиспускания, особенно ночью и то, что струя мочи становятся тонкой.
- На второй стадии мочеиспускание становится прерывистым, пациенту приходится тужиться. Часть мочи остается в пузыре, в результате чего, она обсеменяется микробами. Возникает воспаление, дискомфорт во время мочеиспускания, боли над лобком и поясницей.
- На третьей стадии моча выделяется непрерывно в небольших количествах, пациент нуждается в мочеприемнике.
Диагностика аденомы простаты
- Заполнение дневника мочеиспусканий . Дневник мочеиспускания позволяет определить, насколько увеличенная предстательная железа воздействует на проходимость мочеиспускательного канала и необходимо ли лечение.
- Ректальное обследование простаты . При этом обследовании уролог вводит палец в анус пациента, оценивая размеры, болезненность, консистенцию и рельеф предстательной железы.
- Общий анализ мочи . Позволяет определить, не стала ли аденома простаты причиной сопутствующих воспалительных заболеваний - цистита и пиелонефрита.
- Исследование крови на ПСА . Простатический специфический антиген - белок, который выделяет простата. Его количество в крови повышается при заболеваниях предстательной железы, особенно при раке. Исследования крови на ПСА проводят для того чтобы отличить доброкачественную гиперплазию от рака. Норма ПСА при аденоме простаты - не выше 4 нг/мл.
- УЗИ простаты и мочевого пузыря . Во время ультразвукового исследования врач может оценить размеры и структуру простаты, найти кисты. Сделать выводы о количестве мочи, которая остается в мочевом пузыре, выявить изменения в мочеточниках и чашечно-лоханочной системе. Размеры простаты при аденоме увеличиваются до тридцати кубических сантиметров.
- Урография . Рентгенологический метод, основанный на способности почек захватывать и выделять контрастное вещество. Позволяет оценить состояние лоханок и мочеточников, обнаружить камни в мочевом пузыре.
- МСКТ и МРТ . Дают возможность подробно исследовать структуру предстательной железы и лежащих рядом органов, дифференцировать аденому и рак, так как чаще всего они поражают разные участки простаты.
- Уретроцистоскопия . Эндоскопический метод, при котором в мочеиспускательный канал вводят трубку с камерой. Этот метод позволяет оценить размеры железы, количество разросшейся ткани, ход изменившегося мочеиспускательного канала и изменения в стенках мочевого пузыря.
Последствия аденомы простаты у мужчин
У пациента с доброкачественной гиперплазией предстательной железы могут возникнуть следующие состояния:
Задержка мочи связана с отеком простаты и может возникнуть на любой стадии аденомы при воздействии следующих факторов:
- алкоголь;
- переохлаждение;
- запоры;
- несвоевременное опорожнение мочевого пузыря.
Таким больным необходимо немедленно обратиться к врачу, им необходима срочная помощь в виде постановки мочевого катетера.
Кровь в моче появляется из варикозно расширенных вен шейки мочевого пузыря при повышении в них давления. Потеря крови при этом может быть значительной.
Воспалительные заболевания - уретрит, цистит, пиелонефрит. Возникают из-за застоя мочи в мочевыводящих путей, что помогает распространению инфекции восходящим путем. Воспалительные заболевания способствуют отложению в мочевыводящих путях камней, что еще сильнее нарушает отток. Постепенно это вызывает почечную недостаточность, и может привести даже к гидронефрозу - состоянию, при котором показано удаление или пересадка почки.
Что делать при аденоме простаты
Можно ли вылечить аденому простаты ? Однозначно - да. В некоторых случаях, если увеличение простаты не оказывает действия на качество мочеиспускания доброкачественная гиперплазия даже не нуждается в лечении. В других для лечения аденомы простаты у мужчин достаточно принимать назначенные врачом лекарства , но в запущенных случаях с выраженными нарушениями мочеиспускания нельзя обойтись без операции.
Медикаментозное лечение аденомы простаты направлено на то чтобы уменьшить сужение мочеиспускательного канала и направлено на то чтобы:
- уменьшить размеры простаты;
- расслабить мышцы простаты, шейки мочевого пузыря и уретры;
- снять отек предстательной железы.
Врачи назначают при аденоме простаты у мужчин следующие виды препаратов :
- Альфа-адреноблокаторы - теразозин, доксазозин, альфузозин, тамсулозин - расслабляют мышцы шейки мочевого пузыря и простаты, нормализуют кровоснабжение мочевого пузыря.
- Ингибиторы 5-альфа-редуктазы - финастерид, дутастерид - уменьшают размеры простаты, контролируя размножение ее клеток.
Кроме этого, используют экстракт простаты, полиеновые антибиотики и растительные вещества. В комбинациях с основными средствами они помогают закрепить эффект терапии.
Урологи предлагают следующие виды лечения:
- Уретральные стенты - жесткие конструкции, которые устанавливают в уретру. Они препятствуют сдавлению мочеиспускательного канала разросшейся простатой и возникновению расстройств мочеиспускания, однако имеют большое количество осложнений, связанных с отложением солей и инфекцией.
- Термальные методы - основаны на воздействии на ткань простаты высоких температур от установленных в уретре или прямой кишке лазерных и ультразвуковых источников. При этом в разросшейся ткани возникают нарушения кровоснабжения, иннервации, подавление размножения клеток и образование очагов некроза, что уменьшает размер железы.
- Хирургические операции. Выделяют операции, направленные на улучшение состояния больного и на его полное излечение. В первом случае простату не удаляют, устанавливая в мочевой пузырь через переднюю брюшную стенку трубку, через которую отводят мочу. Во втором удаляют разросшуюся ткань простаты через уретру или открытым способом.
Массаж простаты при аденоме простаты однозначно запрещен. “Специалисты народной медицины” часто предлагают свои услуги, но не стоит верить им. Залог эффективного лечения аденомы простаты - вовремя обратиться к врачу. Не пытайтесь заниматься самолечением, из этого не выйдет ничего хорошего. Уролог назначит все необходимые препараты или предложит операцию, а самое главное - он надежно сможет отличить безобидную аденому простаты от смертельно опасного рака.
Чистка сосудов — что это?
Почему закупориваются сосуды?
Сосуды закупориваются по разным причинам, но чаще всего это происходит из-за холестериновых бляшек и отложения солей кальция (кальциноз). Механизм формирования таких закупорок сложнее, чем кажется, и он стоит за нашими бытовыми привычками — даже самыми безобидными на первый взгляд. Например, когда мы едим сильно соленую пищу, происходит сгущение крови и задержка жидкости — артериальное давление увеличивается. Когда мы испытываем стресс, вырабатываются гормоны адреналин и норадреналин — происходит сужение ключевых сосудов, а давление увеличивается, поскольку количество крови, которое необходимо протолкнуть сердцу, остается неизменным. В В обычном здоровом состоянии сосуды справляются с такими нагрузками, но со временем могут начаться серьезные проблемы, и это не только гипертоническая болезнь.
Причины атеросклероза
Таким образом, важно не просто правильно питаться, но и поддерживать функциональное состояние сердечно-сосудистой системы.
Хороший и плохой холестерин
Существует несколько видов липопротеидов (холестеринов). Плохими считаются липопротеиды низкой плотности (ЛПНП), но есть еще и хороший — липопротеиды высокой плотности (ЛПВП). Последний работает почти как антагонист плохого холестерина, позволяет контролировать липидный обмен — помогает в транспортировке веществ и детоксикации организма от плохого холестерина. Ниже мы расскажем, как поддерживать правильный баланс ЛПНП — ЛПВП и на что еще необходимо обратить внимание.
Профилактика атеросклероза сосудов
Избегайте продуктов с высоким уровнем холестерина
Ограничьте в рационе продукты животного происхождения с высоким содержанием холестерина: сало, жирное мясо, субпродукты, жирные молочные продукты и цельное молоко, яичный желток. Это не значит, что нужно совсем отказаться от белков и жиров животного происхождения. В меню должны преобладать овощи и фрукты, сложные углеводы и злаковые волокна, особенно клетчатка. Важно контролировать уровень сахара и не злоупотреблять сладким и мучным — шоколадные батончики и снеки лучше заменить на сладости из сухофруктов и орехи, и организм скажет вам спасибо.
Способ приготовления блюд тоже играет важную роль — прежде чем положить мясо или яичницу в масло на раскаленную шипящую сковородку, подумайте, возможно его лучше приготовить на пару? Нельзя? Хорошо, но для жарки лучше используйте растительные масла, например, оливковое.
Против жира и холестерина борются и цитрусовые, в частности вещество пектин, выделяемое из грейпфрута. Пектин - это растворимая клетчатка, которая содержится только в самих плодах цитрусовых, но отсутствует в соке.
Мы получаем холестерин из 2 основных источников. Большую часть холестерина (около 1 г в день) производит наша печень — и этого достаточно. Другую часть мы получаем непосредственно из пищи.
Занимайтесь спортом — тренируйте сердце и сосуды
Даже после перенесенного стентирования / шунтирования можно заниматься спортом и даже бегать марафон. Однако таким пациентам сначала довольно продолжительное время нужно принимать препараты и наблюдаться у врача. Пациентам с сердечно-сосудистыми заболеваниями необходимо рассчитать допустимый уровень физической нагрузки и подобрать ее оптимальный вариант. Для этого существует велоэргометрия, которая позволяет снять нагрузочные пробы на аппарате, похожем на велосипед со специальными датчиками.
Проверьте свой уровень холестерина
Раз в год рекомендовано сдавать специальный анализ крови — липидограмму, чтобы посмотреть, есть ли повышение уровня общего холестерина или его фракций. Таким образом возможно своевременно понять, все ли хорошо с липидным обменом или необходима его медикаментозная коррекция.
Первичная профилактика атеросклероза закупорки сосудов также предполагает посещение кабинета терапевта или кардиолога 1 раз в год, даже если нет жалоб.
Вылечите пародонтоз, контролируйте уровень сахара и массу тела
В нашем организме все взаимосвязано. Доказано, что пациенты с пародонтозом, как пациенты с сахарным диабетом и избыточным весом, более предрасположены к атеросклерозу.
Измеряйте артериальное давление
Абсолютной нормой артериального давления взрослого человека считается показатель 120/80 мм ртутного столба, но в зависимости от индивидуальных особенностей организма возможны отклонения.
Контролируйте уровень кальция и баланс питательных веществ в организме
Ежедневно рекомендовано дополнительно принимать Омега-3 — в организме эти полезные жирные кислоты самостоятельно не синтезируется — и нужно есть очень много морепродуктов и салаты заправлять только льняным маслом, чтобы этот дефицит восполнить. Полиненасыщенные жирные кислоты Омега 3 — основа не только для крепких и чистых сосудов, но даже строительный материал для мозга. Среднестатистическому взрослому человеку в сутки рекомендовано 250 мг Омега 3 в течение всей жизни.
Витамин К3 препятствует тому, чтобы кальций вымывался из костей и осаждался на стенке сосудов. Больше всего К₂ содержится в продуктах ферментации: сыре и кисломолочных продуктах.
Также для сосудов крайне важны Витамин D и С, коэнзим Q10.
Соблюдайте питьевой режим, откажитесь от вредных привычек и высыпайтесь
Пейте чистую отфильтрованную воду в течение дня — около 1,5 л.
Допустимая норма алкоголя в день, которая еще не вредит вашему сердцу и сосудам — 1 бокал красного вина хорошего качества, от курения лучше совсем отказаться.
Извлечь максимальную пользу от сна можно в том случае, если вы спите все 7-8 часов в комфортной обстановке, без света и гаджетов, а просыпаетесь только по будильнику или без него.
Женщинам и мужчинам старше 40 лет
Пациентам старшей возрастной группы следует быть особенно внимательными к состоянию сердечно-сосудистой системы и первичной профилактике атеросклероза. По статистике, мужчины более подвержены этому заболеванию, и важную роль в этом играют гормоны.
В репродуктивный период в яичниках женщины вырабатываются половые эстрогены, которые регулируют содержание жиров в крови и препятствуют отложению холестерина на стенках сосудов, то есть защищают организм женщины от атеросклероза.
Во время менопаузы происходит угасание функции яичников, они перестают продуцировать эстроген, его содержание в крови резко падает. Это приводит к тому, что сердечно-сосудистые заболевания у женщин после менопаузы появляются в 5 раз чаще, чем до неё.
Поэтому в этом возрасте рекомендовано обратиться к гинекологу-эндокринологу, который может назначить менопаузальную гормональную терапию, если это необходимо. МГТ может не просто улучшить качество жизни и продлить ее, но и сохранить красоту изнутри.
Врачи центра кардиологии клиники Пирогова оказывают квалифицированную помощь пациентам, в вопросах лечения атеросклероза, профилактической диагностики, а также восстановления после стентирования, шунтирования, перенесенного инфаркта.
Записаться на прием к кардиологу или непосредственно к доктору Котельниковой Анне Николаевне можно через наш сайт.
Читайте также:

