Лекарство от мастита для коров своими руками
Добавил пользователь Владимир З. Обновлено: 18.09.2024
В последние годы распространенность послеродового мастита несколько уменьшилась. Однако течение заболевания отличается большим числом гнойных форм, резистентностью к лечению, характеризуется обширными поражениями молочных желез, тенденцией к генерализаци
В последние годы распространенность послеродового мастита несколько уменьшилась. Однако течение заболевания отличается большим числом гнойных форм, резистентностью к лечению, характеризуется обширными поражениями молочных желез, тенденцией к генерализации. Велика роль мастита в инфицировании новорожденных как в процессе лактации, так и при контакте родильниц с новорожденными. Больные маститом становятся источником инфекции и для здоровых родильниц.
Таким образом, при выявлении типичной картины лактостаза следует произвести бактериологический анализ молока. При выявлении массивного его обсеменения золотистым стафилококком родильницу необходимо перевести во 2-е акушерское отделение. Следует временно прекратить грудное вскармливание (молоко нужно сцеживать и пастеризовать) и провести лечение антибиотиками (полусинтетическими пенициллинами) в течение трех-четырех дней. Если при патологическом лактостазе из молока высевается грамотрицательная флора, применяют гентамицин в течение четырех-пяти дней. После курса терапии следует повторить бактериологическое исследование молока и решить вопрос о возобновлении грудного кормления. При патологическом лактостазе не следует ограничивать прием жидкости, а также использовать мочегонные и слабительные средства.
Мастит без стадии лактостаза развивается относительно редко. Однако между появлением симптомов лактостаза и начальных проявлений мастита (серозным маститом) обычно проходит от 8—10 до 20—30 дней. Таким образом, патологический лактостаз можно рассматривать как латентную стадию мастита. Принимая во внимание наличие патологического лактостаза, нужно более интенсивно проводить профилактику мастита.
Исходя из особенностей клинического течения послеродового мастита в современных условиях, Б. Л. Гуртовой (1975) предложил следующую классификацию мастита:
- серозный (начинающийся);
- инфильтративный;
- гнойный: инфильтративно-гнойный — диффузный, узловой; абсцедирующий — фурункулез ареолы, абсцесс ареолы, абсцесс в толще железы, абсцесс позади железы (ретромаммарный); флегмонозный — гнойно-некротический; гангренозный.
Мастит, как правило, начинается остро. Температура тела повышается до 38,5-39°С, лихорадочное состояние сопровождается ознобом или познабливанием, появляются слабость, головные боли.
В молочной железе отмечаются боли, кожа в области поражения гиперемирована, железа несколько увеличивается в объеме. Пальпаторно в толще железы определяются уплотненные участки. Серозная форма мастита при недостаточном или безуспешном лечении в течение одного—трех дней переходит в инфильтративную. Состояние больной остается прежним — продолжается лихорадка, нарушается сон, аппетит. Более выражены изменения молочной железы: гиперемия ограничивается одним из квадрантов железы, под измененным участком кожи пальпируется плотный инфильтрат, нередко отмечается увеличение регионарных подмышечных лимфатических узлов. Переход в гнойную стадию мастита происходит в течение пяти—десяти дней. В современных условиях нередко отмечается более быстрая динамика процесса. Переход от серозного до гнойного мастита завершается в течение четырех-пяти дней.
В стадии нагноения мастит характеризуется более тяжелой клинической картиной: высокой температурой тела (39°С и выше), повторным ознобом, потерей аппетита, плохим сном, увеличением и болезненностью подмышечных лимфатических узлов.
Преобладающей клинической формой послеродового гнойного мастита является инфильтративно-гнойная. Она может протекать в виде диффузной или узловой формы. Диффузная форма характеризуется гнойным пропитыванием тканей без явного абсцедирования. При узловой форме образуется изолированный округлый инфильтрат без образования абсцесса.
Абсцедирующий мастит наблюдается значительно реже. К этой форме относятся фурункулез и абсцесс ареолы, абсцесс в толще железы, в том числе ретромаммарный. Флегмонозный мастит представляет собой обширное диффузное гнойное поражение молочной железы. Он встречается у каждой шестой-седьмой больной с гнойным маститом и характеризуется очень тяжелым течением: высокой температурой тела (выше 40°С), повторным ознобом, резким ухудшением общего состояния. При флегмонозном мастите возможна генерализация инфекции с переходом в сепсис (септикопиемия). Особенно опасно возникновение септического шока, в связи с чем необходимы раннее выявление больных с гипотонией и профилактика септического шока.
Крайне редкую и очень тяжелую форму заболевания представляет собой гангренозный мастит. Местные проявления сопровождаются признаками выраженной интоксикации — обезвоживание, гипертермия, тахикардия, тахипноэ.
Наряду с типичными проявлениями лактационного мастита, в последние годы все чаще наблюдаются стертые и атипично протекающие формы заболевания, характеризующиеся относительно легкой клинической картиной при выраженных анатомических изменениях, когда инфильтративный мастит может протекать с субфебрильной температурой, без озноба. Это затрудняет диагностику и определяет недостаточность терапевтических мероприятий.
Характерной особенностью послеродового мастита в современных условиях является его более позднее начало, преимущественно после выписки женщины из родильного дома. Мастит преимущественно возникает у первородящих женщин и в возрастной группе старше 30 лет. У 90% больных маститом поражается одна молочная железа. Вначале воспалительный процесс чаще локализуется в наружных квадрантах железы; в дальнейшем он может ограничиться первичной топографией или распространиться на другие участки.
Диагностика послеродового мастита не представляет особых трудностей. Начало заболевания в послеродовом периоде, характерные жалобы и клинические проявления позволяют поставить правильный диагноз. Только в случае атипично протекающего мастита диагноз затруднителен. Из лабораторных методов исследования наиболее эффективен клинический анализ крови (наблюдаются лейкоцитоз, нейтрофилез, увеличение СОЭ). Интенсивность гематологических изменений обычно соответствует тяжести заболевания. Существенное значение для определения степени адекватности проводимой терапии и прогноза заболевания имеет динамика гематологических показателей в процессе лечения.
При тяжелом течении и резистентности к проводимой терапии, наряду с клиническими анализами крови и мочи, необходимо определять содержание белка и белковых фракций, содержание электролитов, кислотно-основное состояние, а также другие биохимические показатели крови. Все это позволяет оптимально корригировать комплексную терапию.
Бактериологическое исследование молока из пораженной и здоровой молочной железы производят сразу при поступлении больной в стационар (желательно до начала антибиотикотерапии).
В дальнейшем его повторяют в процессе лечения и перед выпиской из стационара, чтобы решить вопрос о возобновлении грудного вскармливания.
При мастите грудное вскармливание временно прекращают. Показаниями к подавлению лактации у больных с маститом при его тяжелом течении и резистентности к проводимой терапии являются:
- быстро прогрессирующий процесс - переход серозной стадии в инфильтративную в течение одного-трех дней, несмотря на активное комплексное лечение;
- гнойный мастит с тенденцией к образованию новых очагов после хирургического вмешательства;
- вялотекущий, резистентный к терапии гнойный мастит (после оперативного лечения);
- флегмонозный и гангренозный мастит;
- мастит, развивающийся на фоне заболеваний других органов и систем.
Вопрос о подавлении лактации следует решать индивидуально, заручившись согласием больной. В таких случаях используют препарат, подавляющий выработку пролактина (парлодел). Достаточно эффективно подавляют лактацию эстрогены, которые, однако, обладают рядом побочных воздействий, оказывают влияние на пролиферативные процессы эндометрия, провоцируют возникновение тромбозов. Сочетание эстрогенов с андрогенами позволяет существенно уменьшить отрицательное влияние эстрогенов и эффективно подавлять лактацию у большинства больных. При подавлении лактации назначают салуретические мочегонные средства.
В отличие от принятой ранее тактики (при подавлении лактации — не сцеживать молоко), в настоящее время специалисты рекомендуют продолжать бережное сцеживание молока. Следует отметить, что подавление лактации проводят только по строгим показаниям у относительно небольшого числа больных. В то же время нельзя допустить возникновения рецидива гнойного мастита, недопустимо пассивно наблюдать за тяжелым течением заболевания при резистентности к комплексной терапии. В особо тяжелых случаях подавление лактации позволяет предотвратить генерализацию процесса, является профилактикой сепсиса (септикопиемии). При прекращении лактации, как правило, прекращается и мастит.
При любой форме послеродового мастита (при отсутствии показаний к подавлению лактации) более целесообразно отлучить ребенка от груди и осуществлять вскармливание сцеженным из здоровой железы и пропастеризованным молоком, молочными продуктами для смешанного и искусственного вскармливания.
Вопрос о возобновлении грудного вскармливания после перенесенного мастита следует решать индивидуально, в зависимости от тяжести процесса и результатов бактериологического исследования грудного молока.
Лечение послеродового мастита должно быть комплексным; его следует начинать как можно раньше, при появлении первых признаков заболевания. Этому в настоящее время придается особое значение, так как часто приходится сталкиваться с быстрым развитием мастита, сопровождающимся большими деструктивными изменениями молочной железы. В стационаре больной далеко не всегда своевременно назначается адекватное лечение. Первые признаки заболевания могут появиться вечером или ночью, а лечение начинается лишь с приходом лечащего врача — утром. Своевременно начатая терапия почти всегда позволяет предупредить развитие нагноительного процесса.
Основным компонентом комплексной терапии послеродового мастита являются антибиотики. При гнойном мастите их назначение не исключает необходимости своевременного хирургического вмешательства. Рациональное применение антибиотиков в значительной мере определяет эффективность проводимого лечения. Проведение курса антибиотикотерапии при лактационном мастите следует начинать сразу же после установления диагноза. В настоящее время данные первичного бактериологического исследования в повседневной практике больше используются для коррекции уже проводимой антибиотикотерапии. Лечение целесообразно начинать с назначения одного антибиотика. Препаратами выбора следует считать полусинтетические пенициллины. Они показаны при серозной и инфильтративной формах заболевания, а также при гнойном мастите, при котором во время операции и в процессе лечения обнаруживается монокультура золотистого стафилококка. Если у больных гнойным маститом после адекватно выполненной операции выявляется резистентность к терапии полусинтетическими пенициллинами, можно думать о вторичном инфицировании госпитальной грамотрицательной флорой.
При комбинированной антибиотикотерапии широкий антимикробный спектр действия достигается благодаря сочетанию препаратов: метициллина или оксациллина с канамицином; с ампициллином или карбенициллином. Широким спектром антибактериального действия обладают комбинированный препарат ампиокс, а также цефалоспорины (цепорин, кефзол).
При комбинированной антибиотикотерапии обеспечивается высокий лечебный эффект, однако при этом возрастает вероятность развития аллергических и токсических реакций, а также побочных явлений, связанных с действием каждого антибиотика (суперинфекция, кандидоз, влияние на витаминный обмен, состояние иммунитета и др.). Основными путями введения антибиотиков при мастите являются внутримышечный и внутривенный. Только при легких формах и для закрепления полученного эффекта возможно назначение препаратов внутрь. Неэффективно местное применение антибиотиков в область инфильтрата, ретромаммарно и др., а также использование бензилпенициллина. Не следует сочетать бензилпенициллин со стрептомицином вследствие малой эффективности и высокой токсичности (ото- и нефротоксическое действие). Нельзя комбинировать стрептомицин с одним из аминогликозидов (канамицин, гентамицин, мономицин) или сочетать два аминогликозида.
В связи с малой эффективностью, не следует применять макролиды и тетрациклины. Доказана токсичность для новорожденного поступающих с материнским молоком препаратов группы тетрациклина и левомицетина.
С профилактической целью для предупреждения развития дисбактериоза и кандидоза показано применение противогрибковых антибиотиков (нистатин, леворин).
Таким образом, в начальных стадиях заболевания (серозный и инфильтративный мастит) следует применять антистафилококковые антибиотики (оксациллин, метициллин, диклоксациллин, фузидин, линкомицин). При гнойном мастите эти препараты можно использовать, если во время операции в процессе лечения обнаруживается монокультура золотистого стафилококка. В связи с часто встречающимся вторичным инфицированием операционных pан условно-патогенными грамотрицательными бактериями, антибиотиком выбора следует считать гентамицин. В этом случае используют цефалоспорины, сочетание полусинтетических антибиотиков с канамицином, сочетание полусинтетических пенициллинов, в частности ампиокс.
При некоторых формах гнойного мастита не исключено участие анаэробной микрофлоры, в частности бактероидов. Последние чувствительны к линкомицину, клиндамицину, эритромицину, рифампицину и левомицетину. Большинство штаммов чувствительно к метронидазолу, некоторые — к бензилпенициллину.
Следовательно, при упорной резистентности к лечению при гнойном мастите можно предполагать возможность участия анаэробной микрофлоры и применять лечение метронидазолом или названными выше антибиотиками. Целесообразно сочетанное применение антибиотиков и поливалентного стафилококкового бактериофага, которые обладают принципиально различным механизмом действия на микробы и могут дополнять друг друга, повышая тем самым лечебный эффект. Бактериофаг применяют при гнойном мастите местно для тампонады раны.
В комплексной терапии мастита важное место занимают средства, повышающие специфическую иммунологическую реактивность и неспецифическую защиту организма. Эффективны антистафилококковый g-глобулин, антистафилококковая плазма, адсорбированный стафилококковый анатоксин.
Инфузионную терапию необходимо проводить всем больным с инфильтративным и гнойным маститом, при серозном — при наличии интоксикации. Для инфузионной терапии используют растворы на декстрановой основе — реополиглюкин, полиглюкин, реомакродекс, полифер; синтетические коллоидные растворы — гемодез, полидез; белковые препараты — альбумин, аминопептид, гидролизин, аминокровин, желатиноль.
В комплексной терапии мастита используют антигистаминные препараты — супрастин, димедрол, дипразин; анаболические стероидные гормоны — нерабол, ретаболил. При резистентных к терапии формах, а также при склонности к гипотонии и септическому шоку показаны глюкокортикоиды. Преднизолон, гидрокортизон назначают одновременно с лечением антибиотиками.
Физические методы лечения следует применять дифференцированно, в зависимости от формы мастита. При серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, ультрафиолетовые лучи; при инфильтративном мастите — те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите (после хирургического вмешательства) вначале назначают электрическое поле УВЧ в слаботепловой дозе, в дальнейшем УФ-лучи в субэритемной, затем — в слабоэритемной дозе.
При серозном и инфильтративном мастите используют масляно-мазевые компрессы. С этой целью применяют масло вазелиновое, масло камфорное для наружного применения, бутадиеновую мазь, линимент бальзамический.
При гнойном мастите показано оперативное лечение. Своевременно и правильно произведенная операция предупреждает распространение процесса на другие участки молочной железы, в значительной степени способствует сохранению железистой ткани и достижению благоприятного косметического результата. Операция по поводу гнойного мастита должна рассматриваться как серьезное вмешательство и выполняться в операционной, в стационарных условиях опытным врачом. При этом производят широкое вскрытие гнойного очага, стремясь минимально травмировать молочные протоки. Наиболее часто применяют радиальный разрез от границы околососкового кружка к периферии. Тупым путем разрушают перемычки между пораженными дольками, эвакуируют гной, удаляют некротические ткани, в рану вводят тампон или дренаж. При флегмонозном и гангренозном маститах иссекают и удаляют некротизированные ткани.
Профилактика послеродового мастита должна осуществляться в трех направлениях: строгое соблюдение санитарно-гигиенических и санитарно-противоэпидемических норм в акушерском стационаре; систематическое проведение мероприятий по предупреждению стафилококковой инфекции; осуществление целенаправленных мер общего и локального характера для предупреждения мастита.
Профилактические мероприятия по отношению к лактационному маститу пока недостаточно эффективны, в связи с чем приобретает особую роль его ранняя диагностика и комплексная терапия.
Основано на официально утвержденной инструкции по применению препарата МАСТОМИЦИН ® для специалистов и утверждено компанией-производителем для электронного издания справочника Видаль Ветеринар 2021 года
Активные вещества
Лекарственная форма
Форма выпуска, состав и упаковка
Гель для интрацистернального введения опалесцирующий, от бесцветного до желтого цвета.
| 1 мл | |
| гентамицина сульфат | 15 мг |
| клиндамицина гидрохлорид | 20 мг |
| лидокаина гидрохлорид | 50 мг |
Вспомогательные вещества: полоксамер 407, полиоксил-35-касторовое масло, глицерол (глицерин), бензиловый спирт, натрия гидроксид, вода очищенная.
Расфасован по 10 мл в шприцы медицинские одноразовые или специальные соответствующей вместимости, снабженные канюлей для интрацистернального введения и защитным колпачком. Каждая потребительская упаковка снабжена инструкцией по применению лекарственного препарата.
Фармакологические (биологические) свойства и эффекты
Комбинированный антибактериальный препарат.
Гентамицин, входящий состав препарата, относится к антибиотикам из группы аминогликозидов. Механизм бактерицидного действия гентамицина заключается в его связывании с 30S рибосомальной субъединицей микробной клетки и препятствии образованию комплекса транспортной и матричной РНК, при этом происходит ошибочное считывание генетического кода и образование нефункциональных белков. В больших концентрациях нарушает барьерную функцию цитоплазматической мембраны и вызывает гибель микроорганизмов.
Клиндамицин, входящий в состав препарата, относится к антибиотикам из группы линкозамидов. Механизм бактерицидного действия клиндамицина заключается в его связывании с 50S рибосомальной субъединицей микробной клетки и ингибировании синтеза белка чувствительных микроорганизмов. Может оказывать бактериостатическое действие (в зависимости от концентрации).
Лидокаина гидрохлорид является короткодействующим местным анестетиком амидного типа. Механизм его анестезирующего действия заключается в уменьшении проницаемости мембраны нейрона для ионов натрия, в результате чего снижается скорость деполяризации и повышается порог возбуждения, что позволяет снизить болевую реакцию. Лидокаин быстро гидролизуется в слабощелочной среде тканей и после короткого латентного периода действует в течение 60-90 мин. Эффективен при всех видах местного обезболивания. Расширяет сосуды. Не оказывает раздражающего действия на ткани.
После интрацистернального введения препарата гентамицина сульфат и клиндамицина гидрохлорид проникают в паренхиму вымени, сохраняясь в терапевтических концентрациях на протяжении 12 ч; в кровь поступают в незначительных количествах и выводятся из организма коров преимущественно с молоком.
По степени воздействия на организм Мастомицин ® относится к малоопасным веществам (4 класс опасности согласно ГОСТ 12.1.007-76).
Показания к применению препарата МАСТОМИЦИН ®
- для лечения различных форм мастита бактериальной этиологии у коров в период лактации.
Порядок применения
Мастомицин ® вводят коровам интрацистернально в дозе 10 мл (1 шприц) на каждую пораженную четверть вымени 2-6 раз (в зависимости от тяжести заболевания) с интервалом 12 ч, вплоть до полного исчезновения симптомов заболевания и подтверждения выздоровления животного лабораторными тестами.
Перед введением препарата Мастомицин ® содержимое доли сдаивают, молоко обеззараживают кипячением и утилизируют, сосок дезинфицируют. Наконечник шприца вводят в сосковый канал осторожным нажатием на поршень шприца и выдавливают содержимое, после чего пережимают кончик соска и проводят легкий массаж четверти вымени и соска в направлении снизу-вверх (не проводить массаж при гнойных и гнойно-катаральных формах мастита).
Особенностей действия при первом применении препарата и при его отмене не выявлено.
При пропуске одной или нескольких доз лекарственного препарата необходимо возобновить его применение в предусмотренной дозе и по той же схеме. Не следует превышать рекомендуемую дозу препарата для компенсации пропущенной.
Побочные эффекты
Побочных явлений и осложнений при применении препарата Мастомицин ® в соответствии с инструкцией, как правило, не наблюдается. При повышенной чувствительности животного к препарату и проявлении аллергических реакций его использование прекращают и при необходимости назначают животному антигистаминные препараты и средства симптоматической терапии.
Симптомы передозировки препарата у коров не выявлены.
Противопоказания к применению препарата МАСТОМИЦИН ®
- повышенная индивидуальная чувствительность животного к компонентам препарата.
Особые указания и меры личной профилактики
Во время лечения лекарственным препаратом Мастомицин ® не рекомендуется применение хлорамфеникола (левомицетина) и антибиотиков из группы макролидов (тилозин, эритромицин, спирамицин), а также одновременное внутрицистернальное введение других лекарственных препаратов.
Противопоказаний и особенностей применения Мастомицина коровам в период беременности и лактации не установлено. Препарат не предназначен для применения молодняку.
Во время лечения и в течение 72 ч после последнего введения лекарственного препарата Мастомицин ® запрещается использовать молоко в пищевых целях. Молоко, полученное ранее установленного срока из здоровых четвертей вымени, после кипячения разрешается использовать в корм животным. В пищевых целях молоко можно использовать через 3 суток после последнего введения лекарственного препарата при условии полного исчезновения клинических признаков мастита, подтвержденного соответствующими тестами.
Молоко из больных четвертей вымени выдаивают в отдельную посуду, обезвреживают кипячением и утилизируют.
Убой на мясо животных, разрешается не ранее чем через 1 сутки после последнего введения лекарственного препарата, а вымя выбраковывается в течение 3 суток. В случае невозможности выбраковки вымени, при вынужденном убое животных в процессе терапии препаратом Мастомицин ® и до истечения 3 суток после последнего применения препарата, мясо может быть использовано в корм пушным зверям.
Меры личной профилактики
При работе с препаратом Мастомицин ® следует соблюдать общие правила личной гигиены и техники безопасности, предусмотренные при работе с лекарственными препаратами. По окончании работы руки следует вымыть теплой водой с мылом.
Людям с гиперчувствительностью к компонентам препарата следует избегать прямого контакта с препаратом Мастомицин ® . При случайном контакте лекарственного препарата с кожей или слизистыми оболочками глаз их необходимо промыть большим количеством воды. В случае появления аллергических реакций или при случайном попадании препарата в организм человека следует немедленно обратиться в медицинское учреждение (при себе иметь инструкцию по применению препарата или этикетку).
Пустые упаковки из-под лекарственного препарата запрещается использовать для бытовых целей, они подлежат утилизации с бытовыми отходами.
Условия хранения МАСТОМИЦИН ®
Препарат следует хранить в закрытой упаковке производителя, отдельно от пищевых продуктов и кормов, в защищенном от прямых солнечных лучей, недоступном для детей месте при температуре от 5°С до 25°С.
Срок годности МАСТОМИЦИН ®
Срок годности при соблюдении условий хранения - 3 года со дня производства. Запрещается использовать Мастомицин ® по истечении срока годности.
Вскрывать упаковку необходимо непосредственно перед ее использованием, после вскрытия упаковки препарат хранению не подлежит.
Неиспользованный лекарственный препарат утилизируют в соответствии с требованиями законодательства.
развивается в период кормления грудью. Обычно лактационному маститу предшествует лактостаз – застой молока в железе. Молоко скапливается в ацинусах, инфицируется через протоки, возникает гнойное воспаление.
Нелактационный мастит
развивается вне периода лактации. Причиной его может служить инфицирование через проток. Наиболее частый возбудитель – стафилококк. Следует помнить, что нелактационный мастит может развиваться на фоне инфильтративной формы рака молочной железы. Поэтому большое значение имеет дообследование (маммография, УЗИ) и гистологическое исследование иссеченных при операции тканей.
Симптомы, диагностика мастита
Лактационный мастит
обычно начинается с лактостаза – характерна высокая температура тела при относительно удовлетворительном общем состоянии, наличие болезненного уплотнения в ткани железы, небольшое покраснение кожи над уплотнением. Если лактостаз не разрешается в течение 3-5 дней, он переходит в гнойный мастит, т.к. наступает неизбежное инфицирование застоявшегося молока через млечные протоки.
Температура становится нормальной утором, к вечеру повышается до 37,5 – 37,8 градусов. Уплотнение в железе увеличивается, становится более болезненным, покраснение над ним нарастает. Возможно воспаление регионарных лимфатических узлов в подмышечной области. Диагноз помогает уточнить УЗИ.
При нелактационном мастите
заболевание начинается с болей в области молочной железы, повышения температуры тела до субфебрильных цифр. Вскоре в железе появляется болезненное уплотнение (инфильтрат) с покраснением над ним. Нелактационный мастит приходится дифференцировать с воспалением и нагноением в кисте молочной железы, это помогает сделать УЗИ. Дифференциальный диагноз нужно проводить и с абсцедирующим фурункулом области молочной железы. Отличить абсцедирующий фурункул помогает его поверхностное расположение, а также наличие гнойно-некротического стержня в центре инфильтрата.
Лечение мастита
При первых симптомах заболевания возможна консервативная терапия – антибиотики, полуспиртовые повязки (исключая область соска), физиотерапия (при уверенности в отсутствии онкологического процесса в железе). При прогрессировании воспалительных явлений, наличии в центре инфильтрата гноя (что в сомнительных случаях подтверждается ультразвуковым исследование или диагностической пункцией), показано хирургическое лечение. Операция при мастите должна проводиться в стационаре, под наркозом. Оптимальным вариантом операции считается полное иссечение некротизированных тканей и наложение первичных швов с дренажно-промывной системой. Предпочтителен параареолярный разрез (по краю ареолы, отступая от нее на 0,5 см). По сравнению с радиарными разрезами (от соска к периферии), параареолярный разрез с наложением первичного шва отличается более хорошим косметическим эффектом. В послеоперационном периоде продолжают антибактериальную терапию, производят промывание дренажно-промывной системы. Промывание желательно проводить практически постоянно, через систему для инфузий. При перевязках проводится дополнительное промывание шприцем. Швы снимают на 12-14 сутки после операции.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Мастит: причины появления, симптомы, диагностика и способы лечения.
Определение
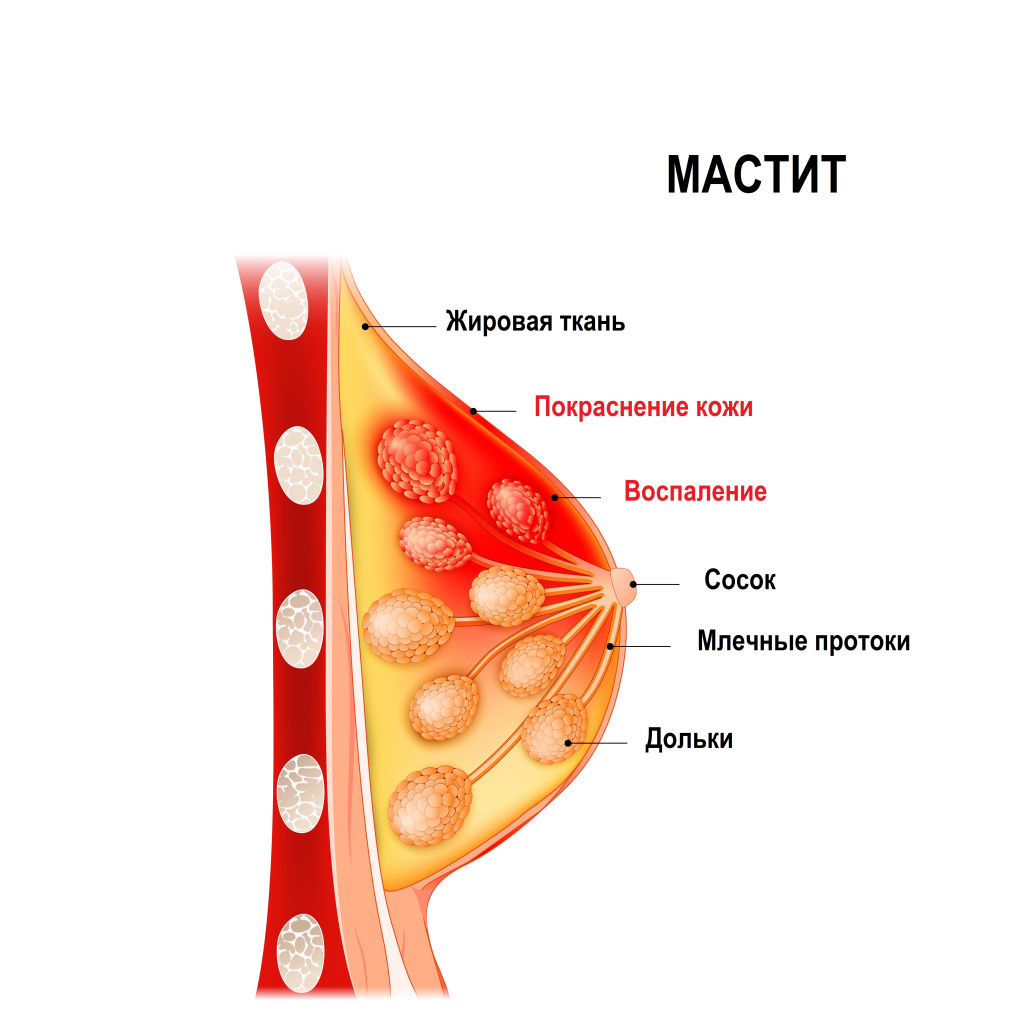
Мастит – это заболевание молочной железы инфекционно-воспалительного характера, имеющее тенденцию к быстрому прогрессированию. Чаще всего мастит развивается у женщин в период лактации (послеродовой, или лактационный мастит), и только в 15% случаев заболевание встречается в иные периоды жизни женщины (нелактационный мастит). Еще реже мастит развивается у новорожденных обоих полов и у мужчин.
Мастит называют болезнью женщин репродуктивного возраста (лишь 10% нелактационных маститов развивается в постменопаузальном периоде). По некоторым оценкам заболевание регистрируется у 5 из 100 кормящих матерей (чаще первородящих женщин).
Более половины случаев лактационного мастита возникает в первые четыре недели от начала грудного вскармливания.
Причины появления мастита
В 95% случаев возбудителем мастита у кормящих женщин становится золотистый стафилококк, оставшиеся 5% приходятся на стрептококки, протеи, пневмококки или клебсиеллы.
Более 70% случаев нелактационного мастита вызывают различные стрептококки. Кроме того, возбудителями этой формы заболевания могут стать кишечная палочка, протеи, фузобактерии. Значительно реже нелактационный мастит является осложнением другого заболевания – туберкулеза, сифилиса, лепры, тифа (при лучевой болезни встречаются маститы грибковой этиологии).
Золотистый стафилококк часто обнаруживается в молоке и на коже здоровых женщин, а также в носоглотке младенцев. Стафилококк способен вызывать инфекционное воспаление молочной железы при сочетании двух неблагоприятных факторов: лактостаза (застоя молока в протоках молочных желез) и снижения иммунитета матери (из-за тяжело протекавшей беременности или родов, после перенесенных острых вирусных и бактериальных инфекций).
По данным ученых, лактостаз развивается примерно у каждой четвертой женщины, но далеко не всегда трансформируется в мастит.
Нормальному оттоку молока могут препятствовать молочные пробки в протоках молочных желез, а также повреждения и деформация соска или протоков в результате рубцовых образований либо предыдущих воспалительных процессов.
Фактором риска мастита является неполное опорожнение молочных желез при кормлении ребенка. Застоявшееся молоко растягивает млечные протоки и постепенно проникает в окружающую соединительную ткань, вызывая локальную иммунную реакцию и воспалительный ответ (первичное неинфекционное воспаление).
Причиной заболевания могут стать бактерии, попавшие в ткани молочной железы через поврежденную кожу соска и даже через расширенные млечные протоки. Застойное молоко является прекрасной средой для роста бактерий, и неинфекционный мастит трансформируется в инфекционный.
Распространение бактерий по кровотоку с проникновением в ткани молочной железы встречается очень редко, как правило, при тяжелом фурункулезе.
К факторам риска лактационного мастита относятся:
- неправильная техника грудного вскармливания, приводящая к травмам соска и неполному опорожнению груди;
- кормление ребенка по расписанию, большие промежутки времени между кормлениями, пропуски кормлений, докармливание ребенка из бутылочки, резкое прекращение грудного вскармливания;
- избыточная выработка грудного молока;
- повреждения или трещины сосков;
- ношение тесного бюстгальтера;
- локальное сдавление груди (ремнем безопасности в автомобиле, лямкой тяжелой сумки, во время сна на животе), приводящее к застою молока;
- стрессовые факторы, переутомление и неполноценное питание матери;
- маммопластика и травмы груди в прошлом;
- мастит в анамнезе.
- маммопластика, установка имплантов, травмы молочной железы;
- повреждения соска, кожи груди, аллергические и гнойно-воспалительные заболевания кожи и подкожной клетчатки;
- фиброзно-кистозная мастопатия (при этом заболевании в тканях молочной железы формируются большие полости, заполненные жидкостью, – кисты, которые легко заселяются бактериями);
- доброкачественные новообразования молочной железы;
- прием противозачаточных препаратов с высоким содержанием эстрогенов, а также успокоительных средств, облегчающих симптомы климакса.
К факторам риска развития мастита относят периодические боли в молочной железе (мастодинию) или очень большую грудь (макромастию).
Классификация заболевания
- лактационный (послеродовой),
- нелактационный,
- мастит новорожденных.
- острый,
- хронический.
- серозный,
- инфильтративный,
- гнойный (в свою очередь подразделяется на абсцедирующий и флегмонозный),
- гангренозный.
- поверхностный, или подкожный,
- протоковый (в тканях железы в пределах одной дольки),
- периферический (премаммарный),
- субареолярный (около ареолы соска),
- интрамаммарный (непосредственно в молочной железе, бывает интерстициальным и паренхиматозным),
- ретромаммарный (между молочной железой и грудной стенкой в одноименной клетчатке).
В большинстве случаев мастит развивается внезапно. Существует ряд симптомов, типичных как для лактационных, так и для нелактационных маститов:
- молочная железа отекает, воспаленный отдел уплотняется, становится твердым;
- над пораженным отделом железы появляется локальное покраснение кожи, обычно имеющее четкие границы и клиновидную форму;
- при прикосновении воспаленное место болезненное;
- больная железа на ощупь горячее здоровой;
- появляются распирающие боли (постоянные или только во время кормления ребенка) или ощущение жжения в молочной железе;
- примерно в 50% случаев подмышечные лимфатические узлы с больной стороны увеличиваются и становятся болезненными.
При лактационном мастите процесс чаще развивается в верхнем наружном квадранте железы (эту область железы ребенку сложнее всего опустошить во время кормления).
Диагностика мастита
Обследование пациентки с маститом начинается с расспроса о самочувствии и симптомах. Врач проводит осмотр молочных желез, измеряет температуру тела, пульс и артериальное давление. Кроме того, для оценки состояния молочной железы требуется ультразвуковое исследование, чтобы максимально точно определить объем воспаления и наличие абсцесса.
Информативное исследование для диагностики новообразований и определения вовлеченности лимфоузлов в патологических процесс.
Редкие формы рака молочной железы – так называемый воспалительный рак – также способны вызывать покраснение и опухание молочной железы, что на начальных стадиях заболевания может быть расценено как мастит. Для исключения этой опасной патологии рекомендовано рентгенологическое исследование молочной железы – маммография, особенно ценное и информативное, когда симптомы мастита сохраняются, не смотря на проводимую антибактериальную терапию.
В сомнительных случаях, после завершения курса лечения, врач может назначить биопсию молочной железы для исключения онкологического заболевания.
Гистологическое исследование – прижизненное патологоанатомическое исследование биопсийного (операционного) материала для постановки диагноза, определения тактики лечения пациента, а также для оценки прогноза течения заболевания.
Читайте также:

