Как сделать хиджаму на руки
Добавил пользователь Евгений Кузнецов Обновлено: 05.10.2024
Стоит ли беспокоиться, если кисти рук или пальцы немеют после физических нагрузок или в этой области появляется дискомфорт? Причинами тому могут быть самые разнообразные факторы, особенно если учитывать, что кисть имеет сложное анатомические строение и каждый из ее элементов может "выходить из строя". Одной из проблем может быть сужение запястного канала, в котором проходят основные сосуды и нервы, отвечающие за нормальную работу кисти и пальцев.
При синдроме запястного канала отмечается поражение срединного нерва, который проходит в этом анатомическом образовании. Данный нерв отвечает за чувствительность и работу пальцев кисти (особенно первых трех). Заболевание характеризуется уменьшением объема канала вследствие какого-либо патологического процесса, сдавлением срединного нерва и нарушением его кровоснабжения, что и приводит к развитию специфических симптомов. Болезнь характеризуется медленным и постепенным течением.
Зачастую пациенты не придают внимания первым признакам и не обращаются за медицинской помощью. В тот момент, когда синдром запястного канала становится выраженным, ограничивает движения и приводит к развитию осложнений, эффективное лечение провести уже очень сложно. Врачу приходится применять сложные хирургические операции, которые требуют длительной реабилитации и не всегда позволяют полностью восстановить функции кисти. Чтобы избежать таких последствий, необходимо своевременно обращаться за квалифицированной медицинской помощью при первых симптомах болезни.
Почему развивается синдром запястного канала
Как уже было отмечено, главная причина развития заболевания – это сужение запястного канала. Этот патологический процесс может быть следствием других заболеваний и состояний, среди которых отмечаются:
- Воспалительные поражения запястья. К ним относятся артриты, синовиты, ревматоидный артрит, остеоартроз, тендовагинит, подагра и др.
- Травмы запястья. В результате ушибов, вывихов, переломов запястный канал может сужаться не только за счет смещения костей, но также и за счет отека тканей.
- Профессиональная деятельность. Повышенная травматизация запястья отмечается у плотников, виолончелистов, пианистов и других людей, работа которых связана с длительным сгибанием и разгибанием кисти. Кроме того, повышенный риск развития синдрома запястного канала отмечается у людей, которые длительно работают на компьютере, а именно – печатают на клавиатуре.
- Другие причины, которые связаны с отеком тканей. Это может быть длительный прием оральных контрацептивов, эндокринные заболевания, патология почек, беременность и др.
- Акромегалия. При этом нейроэндокринном заболевании отмечается избыточный рост костей, за счет чего кисти становятся диспропорциональными. Синдром запястного канала является одним из наиболее частых признаков акромегалии.
Заболевание может развиваться и у абсолютно здоровых людей, у которых запястный канал является узким с рождения. По этой же причине синдром запястного канала чаще всего выявляется у женщин, так как у них он более узкий от природы.
Как проявляется синдром запястного канала
Основными симптомами заболевания является онемение, а также боль в области кисти и пальцев рук. При начальных формах эти проявления выражены незначительно, но по мере увеличения сужения запястного канала они постепенно усиливаются. Боль может распространяться по ходу срединного нерва в предплечье или пальцы. Для нее характерно усиление в ночное время. При этом боль сильнее выражена на той конечности, которая более активна. Болезненные ощущения могут уменьшаться при растирании рук, опускании их вниз или встряхивании.
Если своевременно не проводить лечение синдрома запястного канала, то в клинической картине появляются более серьезные симптомы, которые связаны с двигательными нарушениями. У пациента может нарушаться функция большого пальца, что затрудняет выполнение простейших бытовых действий (держать книгу или мобильный телефон одной рукой, управлять автомобилем, писать). Также отмечается снижение точности и координации движений, появляются жалобы на похолодание или чувство жара в области кисти, кожа в области поражения может иметь бледный или красноватый оттенок.
Методы диагностики и лечения синдрома запястного канала
Обследование начинается с осмотра и консультации невролога. Специалист может выявить снижение мышечной силы, оценить рефлексы, определить область нарушения или выпадения чувствительности, также применяются дополнительные тесты и функциональные пробы, которые помогут подтвердить диагноз. Синдром запястного канала может быть похож на другие неврологические заболевания, поэтому, чтобы отличить одну болезнь от другой, может потребоваться более углубленное обследование, в которое могут входить следующие методы:
- электромиография;
- рентген лучезапястного сустава;
- в отдельных случаях возможно проведение МРТ лучезапястного сустава;
- анализы крови на выявление общего воспаления, ревматоидного фактора, дефицита важных микроэлементов для проведения импульса по нервам.
Эффективное лечение подразумевает устранение причин, которые привели к сужению запястного канала. Для этого могут назначаться различные методы – противовоспалительные препараты, физиотерапия, введение обезболивающих препаратов непосредственно в запястный канал (блокада).
При неэффективности консервативной терапии назначается операция, суть которой заключается в рассечении связки запястного канала, за счет чего появляется дополнительное пространство в запястье. Такое вмешательство может проводиться открытым способом, либо с применением эндоскопических инструментов. После операции необходимо пройти реабилитацию, продолжительность которой составляет несколько месяцев.
Материал подготовил
специалист медицинского центра "УРО-ПРО"
Мурашова Оксана Викторовна,
врач УЗИ, невролог, первая категория,
стаж 10 лет
Люди все чаще обращаются к нетрадиционным методам лечения: травам, пиявкам, ароматерапии и прочему в связи с утерей доверия к фармацевтике. К одному из этих методов относится хиджама – лечение кровопусканием или баночная терапия.
- История практики хиджамы
- Виды
- Преимущества и недостатки
- Противопоказания
- Схема точек на теле для процедуры
- Часто ли можно делать эту процедуру?
- Разные методики для определенных заболеваний
- Какие используются инструменты для хиджамы?
- Почему может быть плохое самочувствие после хиджамы?
- Как подготовиться к кровопусканию?
- Как себя правильно вести после хиджамы?
- Видео
Хиджама — это древняя система лечения множества болезней кровопусканием. Ведь кровь – это самый главный элемент в нашем теле: она помогает обмену веществ, транспортирует кислород к тканям. Застоявшаяся старая застоявшаяся кровь приводит организм к болезням и другим проблемам.
Не все знают, но какая-то часть крови находится в капиллярах и не участвует в работе организма. Она находится в резерве долгое время и быстро теряет свои свойства из-за стресса, плохой экологии, неправильного питания и т.д. Хиджама выпускает эту кровь наружу и провоцирует организм вырабатывать новую. Такая процедура лечит многие заболевания и улучшает общее состояние человека. Об этой процедуре много раз упоминал Пророк Мухаммад (мир ему и благословение Аллаха).
История практики хиджамы
Этому методу лечения уже много тысяч лет. Еще древняя Греция, Египет и Китай использовали хиджаму для лечения.
В 1550 до н.э. есть упоминание об баночной терапии в старейшем медицинском учебнике Эберсе Папирусе.
- Сухая хиджама. Процедура проводится без нанесения надрезов на кожу.
- Массажная. Похоже на первый метод, но еще добавляется оливковое или масло черного тмина, чтобы банки скользили легче.
- Кровопускание. Древнейший вид этой процедуры. Сосуды устанавливаются на конкретные участки тела, которые имеют разные функции для организма.
- Травяная. Травяной отвар или настойку наливают в банку и прикладывают к коже.
- Водная. Самый недейственный вид хиджамы. Наливается теплая вода в банку, поджигается вата и банка быстро присасывается к коже, в идеале, не разлив ни капли.
Преимущества и недостатки
При большом количестве забранной крови начинает:
- Снижаться иммунитет;
- Уменьшаться объем поступающего кислорода;
- Стимулироваться костный мозг.
Все это не очень сказывается на общем состоянии человека. Самый большой вред наблюдается, если процедуру выполняет неопытный специалист.
Если все сделать по правилам, то организм освободится от застоявшейся жидкости с токсинами, кровь будет обновлена. Благодаря раздражению нервных окончаний, спинной мозг получает сигналы, которые активизируют определенны сегмент.
Когда организм избавляется от части крови, активируется резервный механизм, который восстанавливает нужный уровень и излечивает разные заболевания и уменьшает боль. Хиджама используется также и для профилактики. Если все выполнено правильно, то такая тренировка для организма будет очень полезной.
Противопоказания
Если их не учитывать, то возможны проявления побочных эффектов. Хиджама категорически противопоказана при:
- Низком гемоглобине;
- Гипотомии;
- Пороке сердца;
- Маленькой концентрации эритроцитов и тромбоцитов;
- Астении;
- Возрасте до 20 и после 70 лет;
- Тяжелых психических заболеваниях;
- Беременности;
- Церебральном атеросклерозе;
- Артериальной гипотензии;
- Гепофилии;
- Циррозе печени.
Также, в качестве временных противопоказаний:
- Травмы или операции (менее 21 дня назад);
- Отравления;
- Вирусные или простудные заболевания (менее 14 дней назад);
- Менструация.
Схема точек на теле для процедуры
Области, куда устанавливаются банки, располагаются именно на местах, где происходит скопление энергии. Не многим известно, но энергетические потоки расположены по меридианам. Эти каналы могут закупориться и как следствие здоровье ухудшится. При нажатии на определенные точки может возникнуть боль.
Часто ли можно делать эту процедуру?
Лучше всего изначально провести курс по детоксу и повышению иммунитета. Так как этот метод используют и для профилактики, и для лечения, то применять хиджамы следует не более 2-4 раз в год, в том случае, если здоровье в порядке. Если имеются серьезные заболевания, то проводить процедуру следует чаще.
Разные методики для определенных заболеваний
Китайская техника применяется при:
- Угревой сыпи;
- Нарушениях ЖКТ;
- Снижении слуха;
- Конъюнктивит;
- Эпилепсии;
- Судорогах;
- Астении;
- Гипертонии;
- Мигрени и пр.
Исламская методика эффективна при:
- Варикозе;
- Аллергии;
- Простатите;
- Неврите;
- Бессоннице;
- Геморрое;
- Импотенции;
- Депрессии и т.д.
Существует еще тибетская система, которая очень похожа на китайскую. Небольшой разрез вены активизирует систему гемостаза. Такая методика целесообразна при:
- Отеках;
- Лимфангиоме;
- Инфекционных поражениях;
- Ранениях или травмах;
- Подагре.
При инсульте часто применяют европейское кровопускание, когда имеется непереносимость некоторых лекарств. Такой метод исключает смерть и патологии.
Какие используются инструменты для хиджамы?
В разных методиках применяются различные приспособления. Для надреза используют либо иглы, либо маленькие ножи, похожие на лезвие. Для тибетской системы используется специальный топорик – хануур, схожий с бритвой.
Баночки для процедуры имеют форму цилиндра. Они изготовлены из пластика и имеют диаметр 2-7 см. Еще необходим специальный насос, который и откачивает воздух из баночек. Все инструменты продаются в аптеке.
Почему может быть плохое самочувствие после хиджамы?
Человек может почувствовать слабость, головокружение или даже потерять сознание. Чаще всего это происходит из-за страха перед самой процедурой и большого скопления токсинов. Это состояние обязательно продет через некоторое время.
Также бывает высокая температура, которая может означать, что организм запустил процессы восстановления. Симптомы болезней могут обостриться, но в этом нет ничего страшного – организм излечивается.
Чаще всего, если у человека никак не изменилось состояние после хиджамы, означает, что точки выбраны неверно и необходимо повторить процедуру.
Как подготовиться к кровопусканию?
Самое главное – это настрой. Человек должен убеждаться, что лечение принесет свои плоды и болезни уйдут. Нужно обратиться к Аллаху с просьбой о помощи и верить, что он поможет.
Проводить процедуру должен опытный специалист хаджам. Важно, чтобы процедуру вам проводил человек того же пола, что и вы сами.
Лучше, если хиджама будет сделана на голодный желудок, но можно пить воду и соки.
Обязательно уведомите хаджама о своих болезнях, в том числе о ВИЧ, гепатите и сифилисе, чтобы избежать заражения специалиста.
Как себя правильно вести после хиджамы?
В первые 24 часа рекомендуется воздержаться от тяжелого труда, так как процедура забирает много сил. Также не следует принимать много тяжелой пищи, которая сложно усваивается. Туда же входит соленая, жареная, пряная еда.
Отдохните, не нервничайте, избегайте повышения кровеносного давления. Курящим рекомендуется воздержаться от сигарет в течение суток.
Обязательно укройте место, где проводилась процедура и не охлаждайте его. После улучшения состояния поблагодарите Аллаха.
Данная методика очень нестандартна и имеет много противопоказаний. Применять ее или нет – выбор каждого. Если вы решитесь на хиджаму – обязательно проконсультируйтесь с врачом и изучите всю информацию. Будьте здоровы!
Видео
В Коране о хиджаме ничего не сказано, как ошибочно говорится в видео. Это скорее всего пришло из хикмата (мудрости) Пророка (мир ему и благословение Аллаха), но и то на 100% это уже не подтвердить, так как хадисы можно исказить в отличии от Священного Корана. Нужно применять все виды лечения, которые полезны для людей.
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.

Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга

На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга; покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга; , особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
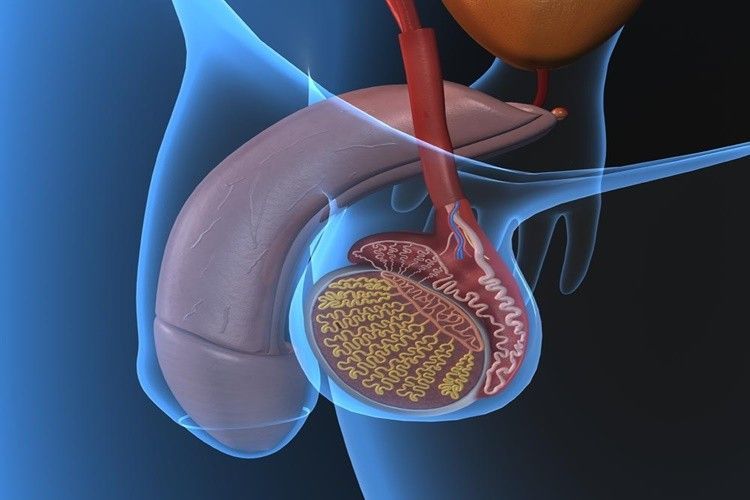
Воспалительные процессы бактериальной и небактериальной этиологии в мужской железе – распространенная патология. Она требует обязательной медицинской помощи, поскольку без адекватной терапии может серьезно подорвать здоровье, привести к бесплодию, импотенции. Что нельзя делать при простатите у мужчин и как правильно проходить лечение, читайте в статье ниже.
Алкоголь
Регулярное употребление алкогольных напитков оказывает разрушительное действие на организм: снижается иммунитет, ухудшается способность тела противостоять инфекциям. Спирт нарушает нормальное кровоснабжение органов малого таза, приводит к застойным явлениям, ухудшает метаболизм предстательной железы.
Многие пациенты интересуются возможностью употребления легкого алкоголя, в частности пива. Его также не рекомендуется пить постоянно и во время лечения. Подобные напитки способствуют изменению гормонального баланса, снижают выработку тестостерона. Это негативно отражается на здоровье мужской железы.
Антибактериальная терапия – еще один ответ на вопрос, почему нельзя пить при простатите. Инфекционное поражение – основание для назначения антибиотиков. Практически все препараты этой группы несовместимы с алкоголем и дают тяжелые побочные реакции, которые могут нести угрозу не только здоровью, но и жизни пациента. Исключение спиртных напитков из рациона –важный фактор успеха в терапии простатита.

Что нельзя есть при простатите
Пациенты часто спрашивают, почему нельзя острое при простатите или существуют другие запреты. Поскольку мужская железа тесно связана с мочевым или желудочно-кишечным трактом, предполагается ряд ограничений в питании. Рацион при заболевании обязан базироваться на разумном балансе белков, жиров и углеводов. В достаточном количестве должны присутствовать клетчатка, витамины и минералы.
В периоды обострения врачи рекомендуют воздержаться от продуктов, способствующих газообразованию: капусты, бобовых, редиса.
Следует ограничить прием продуктов, которые способствуют развитию запоров. Сюда относятся жирное мясо, жареные блюда, копчености, вяленая рыба, выпечка, изделия из белой муки, майонез.
Раздражающее действие на мочеполовую систему может оказывать избыточное содержание соли и кислоты в продуктах питания. Чтобы снизить нагрузку на почки, во время лечения простатита запрещается употребление солений, маринадов, уксуса, пряностей, острых приправ. Избегают приема крепкого чая и кофе.

Интенсивные физические усилия
Хотя малоподвижный образ жизни является одной из причин застойных явлений в малом тазу, однако активные физические нагрузки при воспалении противопоказаны. Стимуляция кровообращения в промежности может интенсифицировать процесс воспаления, усилить болевой синдром, привести к отечности.
В острой фазе рекомендуют воздержаться от следующих видов нагрузки:
поднятие и перемещение тяжестей;
приседания с дополнительным весом;
езда на велосипеде;
Недостаточная активность
Что нельзя при хроническом простатите – частый вопрос, которые задают пациенты. Длительная сидячая работа без смены положения и физической нагрузки приводит к застою кровообращения в малом тазу. Это ухудшает трофику и метаболизм органа, способствует развитию воспалительных процессов.
При патологии рекомендуют плавание, спортивную ходьбу, легкие кардиотренировки. Существует комплекс Кегеля – это специальные упражнения, которые тренируют мышцы тазового дна и улучшают питание мужской железы.

В список того, чего нельзя делать при простатите, уверено попадают такие мероприятия как: баня, сауна и горячая ванна. Перегрев вызывает активный приток крови и способствует разносу инфекции по организму, может развиться отек. При обострении врачи рекомендуют предпочитать душ для поддержания гигиены.
Незащищенный секс
При сильном болевом синдроме с повышенной температурой тела пациент вряд ли будет заинтересован в сексуальном контакте. Однако хроническая стадия протекает в большинстве случаев без выраженных болевых ощущений и изменения соматического состояния.
Регулярная сексуальная жизнь показана при простатите. Сокращение мышц тазового дна во время эякуляции, выделения сока при семяизвержении предупреждают застойные явления. Однако важно соблюдать гигиену сексуальных отношений.
Лечение бактериального простатита следует проводить вместе с партнершей, чтобы не получить вторичное инфицирование. Также во время терапии важно использовать барьерный метод защиты, чтобы предупредить заражение другими патогенами, которые могут спровоцировать рецидив заболевания.
Что нельзя при простатите у мужчин – часто интересует пациентов. Специалисты клиники Dr. AkNer готовы ответить на все ваши вопросы, провести комплексное обследование и назначить адекватную терапию.
Тайный страх большинства мужчин – преждевременное облысение. Даже небольшое выпадение волос у некоторых из них вызывает панику. А если появились залысины, начинаются суетливые поиски докторов, попытки скрыть плешь с помощью зализывания прядей и даже использование сомнительных народных методов. Хотя проблеме алопеции уже не одна тысяча лет, и существует несколько способов решения данной проблемы.

Немного истории: как лечили облысение в древние времена
Лечить облысение пытались еще во времена Клеопатры. Правда согласно легенде царица применяла для этого малопривлекательную смесь из медвежьего жира, лошадиных зубов, оленьего мозга и жареных мышей, что явно не помогло стремительно лысеющему Юлию Цезарю.
В средневековье популярным способом борьбы с алопецией была моча ежа, которую наносили внутрь либо наружно – точной технологии лечения до сих пор неизвестно. В наше время народные целители предлагают менее радикальные методики, включая втирания поваренной соли. Тем не менее, эти техники вызывают у врачей оправданные опасения.
Лекарства от облысения
Если вы страдаете от залысин на голове и хотите остановить выпадение волос, можно обратиться к фармацевтике либо врачам.
В первом случае фарм. рынок предлагает два лекарственных препарата, которые могут затормозить алопецию. Один из них уменьшает количество дигидротестостерона, однако иногда вызывает импотенцию. Второй улучшает кровоснабжение волос, соответственно усиливает их рост, но противопоказан людям с сердечнососудистыми проблемами.
Во втором случае – прямая дорога к трихологу либо хирургу. Трихолог обследует ваш организм и, определив причину облысения, составит программу лечения. Если она окажется малоэффективной и выпадение волос продолжится, вас направят к хирургу. Благодаря современным достижениям медицины в течение полугода густая шевелюра вновь украсит вашу голову. С этим поможет бесшовная трансплантация волос HFE.
Правда, последний способ окажется достаточно дорогостоящим. Тогда вам останутся лишь альтернативные методы. К примеру, можно поступить как Брюс Уиллис – побрить голову и не сопротивляться своей природе. Если форма черепа не эстетична, обратитесь к хорошему стилисту и сделайте короткую стрижку.
На ранней стадии облысения купите шампуни и средства для укладки, приподнимающие волосы у корней. Также можно отрастить аккуратную бороду либо заняться спортом, то есть улучшить свой внешний вид. Все это отвлечет внимание от недостатка растительности на голове.

Квалификация
В 2016 году окончила Воронежский Государственный Медицинский Университет им. Н.Н. Бурденко.
Дипломированный специалист, постоянный участник международных и российских тематических профессиональных семинаров, форумов, конгрессов по вопросам эстетической медицины, косметологии и дерматовенерологии.
Читайте также:

