Как сделать чтобы весь класс заболел
Добавил пользователь Skiper Обновлено: 18.09.2024
Что именно болит в колене
Коленный сустав – это самый сложный сустав, так как он несет основную нагрузку. Строение: три кости (бедренная, большеберцовая и надколенник образуют единый блоковидный сустав, состоящий из двух взаимосвязанных сочленений: бедренно-большеберцового (тибиофеморального) и бедренно-надколенникового (пателлофеморального).
Надколенник – это плоская сесамовидная (дополнительная в суставе) кость, прикрепляющаяся к головке бедренной кости, скользящая в ее вогнутом желобе и выполняющая роль блока. Особенности строения: передняя поверхность надколенника покрыта надкостницей, задняя, соединяющаяся в бедренной костью, - гиалиновым хрящом. Надколенник укреплен связками: основной и боковыми – вертикальными (верхней и нижней) и горизонтальными (боковыми – внутренней и внешней).
О передает силу четырехглавой мышцы бедра костно-мышечным образованиям голени, обеспечивая разгибание голени в коленном суставе. Поверхность суставообразующих костей покрыта хрящом, выполняющим роль амортизатора. Дополнительные амортизаторы, защищающие сустав от травмирования – два серповидных хрящевых мениска, расположенных между бедренной и большеберцовой костью. В правильном положении сустав удерживается связками, сухожилиями и окружающей его капсулой.
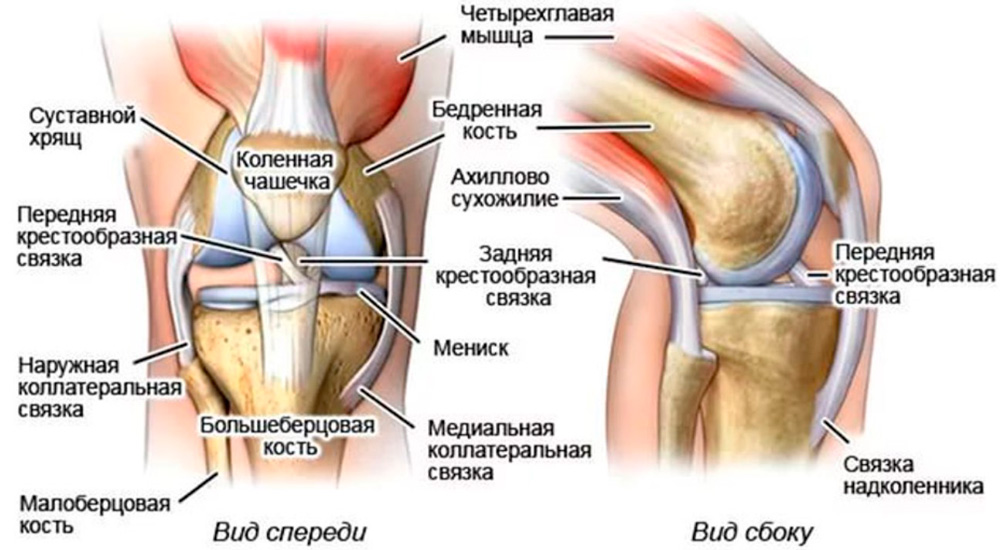
Строение коленного сустава
При травмах и заболеваниях поражаются различные ткани сустава. Не все они могут болеть. Так, хрящевая ткань не имеет нервных окончаний и поэтому может незаметно безболезненно разрушаться. А вот связки и синовиальная оболочка имеют множество нервных окончаний и при травмах, воспалительных процессах сразу же начинают реагировать, что проявляется в виде выраженного болевого синдрома. При значительном разрушении суставного хряща боль может быть связана с вовлечением в процесс надкостницы – наружного слоя кости, имеющего хорошую иннервацию.
Что делать при сильной боли в колене
Интенсивная боль в колене может появиться внезапно или развиваться постепенно. В любом случае она часто становится невыносимой. При появлении сильного болевого синдрома нужно успокоиться и сразу же обратиться за медицинской помощью. Все это лечится, специалисты смогут помочь даже при запущенном заболевании. Если возможности обратиться к врачу на данный момент нет, можно временно облегчить боль самостоятельно.
Но следует помнить, что при боли в суставе колена это временная мера, за медицинской помощью обращаться все равно нужно, без этого не обойтись. И лучше не затягивать.
Чем лечить боли в колене и ногах дома
Чтобы облегчить свое состояние при сильных болях в суставе колена, можно принять следующие экстренные меры:
- Провести обезболивание при помощи таблеток:
- Найз (нимесулид) – при сильной боли принимать 1 таблетку 100 мг; эффективное современное лекарство, относится к группе нестероидных противовоспалительных средств (НПВС) последнего поколения и имеет минимум побочек, в том числе не оказывает отрицательного воздействия на желудочно-кишечный тракт (ЖКТ); при остром воспалительном процессе он снимет не только боль, но и лихорадку, а также уменьшит отечность тканей, если опухло колено;
- Анальгин – одноразово можно принимать таблетку 500 мг; также снимает воспаление, отек и боль. Злоупотреблять этим препаратом не стоит, так как при частом применении он может вызывать тяжелые нарушения со стороны крови.
- Пенталгин – комбинированное обезболивающее средство, в состав которого входят два противовоспалительных обезболивающих средства (парацетамол и напроксен), средство, снимающее спазм сосудов (дротаверин) и антигистаминное средство фенирамин – он поможет, если опухло колено. Пить по одной таблетке (не более 3 – 4 таблеток в сутки).
- Использовать обезболивающие наружные средства (мази, гели). Наиболее эффективные:
- эмульгель Вольтарен, активное действующее вещество – диклофенак; особенности препарата в том, что благодаря своей структуре, он моментально всасывается в кожу, проникает в ее глубокие слои, снимает воспаление, отек и боль; эффект держится несколько часов; мазь наносят на кожу в области колена дважды в сутки и слегка втирают;
- Меновазин - спиртовой раствор для наружного применения с комбинированным составом; бензокаин и прокаин оказывают местное обезболивающее действие, ментол усиливает этот эффект за счет расширения кожных сосудов и ощущения приятного холода, снимающего воспаление и жар; раствор втирают в воспаленные ткани, что сразу же вызывает облегчение;
- гель Димексид – обезболивающее и противовоспалительное средство, которое наносится на кожу 1 – 2 раза в день; особенностью геля является быстрый лечебный эффект; кроме того, он подавляет внутрисуставное разрастание соединительной ткани, препятствуя тем самым развитию неподвижности конечности; имеет противопоказания: тяжелые заболевания почек, печени, сердечно-сосудистой системы, беременность, кормление ребенка грудью.
- Уколы. При отсутствии эффекта от таблеток и наружных средств лекарство вводят в виде внутримышечной или подкожной инъекции:
- Диклофенак в растворе для инъекций – выпускается в ампулах по 3 мл (25 мг в 1 мл); всего в ампуле 75 мг - одноразовая доза для внутримышечного введения; препарат очень эффективный, быстро помогает, если болит и опухло колено, но имеет побочные эффекты, поэтому противопоказан при эрозивно-язвенных поражениях желудочно-кишечного тракта;
- Анальгин в растворе для инъекций – выпускается в ампулах по 2 мл (250 мг в 1 мл); всего в ампуле 500 мг – разовая доза для взрослого человека; часто применять не рекомендуется, так как имеет достаточно много побочных эффектов.
Все перечисленные препараты можно купить в аптеке без рецепта.
При хронических болях в суставах колена, когда нет выраженного воспаления, можно выполнять физические упражнения, укрепляющие мышечно-связочный аппарат, улучшающие кровообращение и обмен веществ. Систематические тренировки приводят к постепенному уменьшению болезненности, несмотря на то, что ноги при этом изрядно хрустят.
Примерный комплекс упражнений при болях в коленях:
- Фиксированное колено. Лечь на спину, согнуть одну ногу в колене, поднять ее и держать в таком состоянии минуту; вторая нога в это время неподвижна; очень медленно провести выпрямление и опустить ногу, отдохнуть 10 секунд и повторить упражнение с другой ногой; повторить 10 раз;
- Двойное сгибание ног с фиксацией коленей около лица. Лечь на спину, согнуть ноги в бедрах и коленках, зафиксировать последние у лица и держать так в течение минуты. Затем медленно провести выпрямление и опустить ноги, отдохнуть 10 секунд и все повторить; сделать 5 – 6 подходов, постепенно наращивая нагрузку.
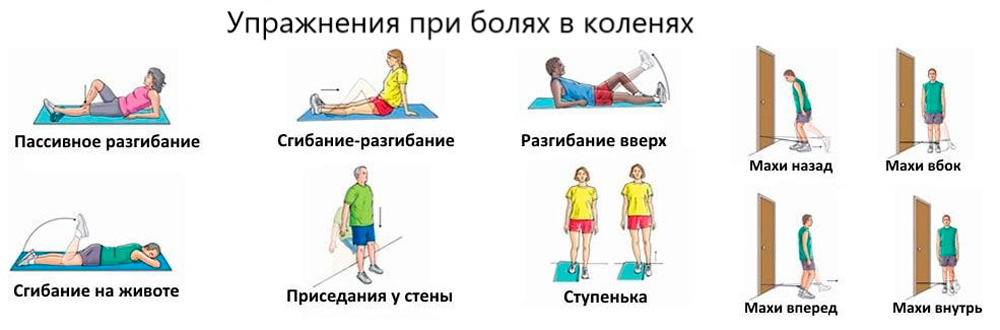
Упражнения при болях в коленях
Острая боль в колене требует состояние покоя, все физические нагрузки и тренировки при ней противопоказаны.
При острых болях в суставе колена, сопровождающихся отеком и покраснением кожи, нарушением общего состояния, лихорадкой двигать ногой нельзя, ее нужно держать в покое. И только после того, как воспаление начинает стихать можно переходить сначала к пассивным (выполняются помощником), а затем к активным упражнениям (выполняются самим больным).
Что нельзя делать при болевом синдроме
При хронических болях нельзя допускать:
- ушиба коленки – избежать этого можно, обустроив свою жизнь так, чтобы свести риск травмирования к минимуму;
- лишнего веса тела – это дополнительная нагрузка на колени, особенно, у пожилых;
- тяжелых физических нагрузок, прыжков, занятий силовыми видами спорта; не стоит также бегать;
- любой интоксикации, поэтому нужно избавиться от вредных привычек (курения, злоупотребления спиртным), пролечить все хронические заболевания и очаги инфекции;
- ношения неудобной тесной обуви, обуви на высоких каблуках;
- стрессов, недосыпания;
- малоподвижного образа жизни – необходимо заставлять себя двигаться через определенные промежутки времени.
Нельзя также без назначения врача делать согревающие компрессы: при гнойных и геморрагических (с внутрисуставным кровотечением) процессах они могут нанести непоправимый вред.
Когда к врачу нужно обращаться срочно
Если заболела коленка, срочное обращение за медицинской помощью требуется при появлении следующих симптомов:
- отека, покраснения и болезненности в колене в сочетании с лихорадкой и общим недомоганием;
- выраженных болевых ощущений в коленке сразу после ушиба или через некоторое время после него;
- постепенном нарастании интенсивности болевого синдрома;
- периодически появляющейся болезненности после физических нагрузок, длительного нахождения в положении стоя, резкого выпрямления ноги;
- ночных болях и связанной с ними бессоннице;
- если боль в колене очень сильная, постоянная, ощущение, что болит внутренняя сторона надколенника.
В любом случае болевые ощущения в коленке должны стать поводом для обращения к врачу. Лечиться самостоятельно нет никакого смысла: это может временно уменьшить или даже убрать болевой синдром, но не остановить прогрессирования заболевания и разрушение сустава. Лечение нужно доверить специалисту.
Что делать при сильных болях в колене различного характера
Болезненные ощущения в колене у людей могут иметь разный характер и продолжительность. Они могут быть постоянными ноющими или развиваться только при определенных нагрузках, ночью и т.д. Например, для одних патологических процессов характерна боль в колене при сгибании, для других - боль в колене при ходьбе и т.д. Разобраться, что именно и почему болит, как помочь больному может только специалист.
Боль в колене при коронавирусе и других вирусных заболеваниях
Вирусные инфекции могут вызывать суставные воспалительные процессы. Как правило, эти заболевания развиваются на фоне уже имеющейся инфекции и проходят без каких-либо последствий после ее окончания. Так, при гриппе и других острых респираторных вирусных инфекциях с острой лихорадкой могут появляться, как кратковременные суставные и мышечные боли, так и острые артриты с воспалением и отеком коленных суставов. Течение их благоприятное.
Коронавирусная инфекция имеет свои особенности: у каждого больного она протекает по-разному. Почему это происходит, неизвестно. Во время заболевания иногда появляются ноющие суставные боли, припухлость и покраснение – признак острого артрита, но затем они проходят.
Опаснее артриты, которые начинаются приблизительно через месяц после коронавирусной инфекции. Дело в том, что она оказывает значительное воздействие на иммунитет. Сбои в работе иммунной системы приводят к развитию аутоиммунных процессов. Особенно опасно это для лиц, имеющих близких родственников, страдающих хроническими артритами. Специалисты отмечают высокий риск развития у таких пациентов ревматоидного артрита (РА). Первый признак РА – скованность движений по утрам (коленку трудно сгибать).
При появлении артрита после выздоровления от вирусной инфекции нужно немедленно обращаться к ревматологу.
Сильная боль под коленом
Это может быть признаком развития кисты Бейкера – растянутой синовиальной сумки с жидкостью, расположенной в подколенной области. Киста и связанная с ней боль под коленом появляются из-за того, что она соединена с полостью коленного сустава и наполняется синовиальной жидкостью. При этом обратный ток жидкости затруднен по разным причинам. Чаще всего киста развивается на фоне ушибов, артрозов и артритов коленки.
Небольшая киста может годами протекать незаметно. Но при ее значительных размерах начинают сдавливаться окружающие ткани, тянет боль под коленом, усиливающаяся при физических нагрузках, в том числе, при ходьбе и беге. Болеют чаще женщины. Иногда киста исчезает самостоятельно, но часто она прогрессирует, увеличивается в объеме, что может привести к разрыву или нагноению.
Если тянет боль под коленом, лучше, как можно раньше обращаться к врачу. Проводится консервативное (удаление жидкости из кисты, введение в нее глюкокортикоидов) и оперативное (удаление кисты) лечение.
Сильная боль левом или правом колене
Выраженный болевой синдром в сочетании с отеком и покраснением кожи над правым или левым коленом обычно говорит о развитии острого воспалительного процесса. Это может быть острый неспецифический артрит (процесс может перейти в гнойный), реактивный артрит, начинающийся через несколько дней после перенесенной урогенительной или кишечной инфекции. Оба заболевания протекают с похожими симптомами, установить правильный диагноз можно только после полноценного обследования.
Правое или левое колено может пострадать при микротравмах, например, у спортсменов или работников определенных профессий, больше эксплуатирующих одну (чаще правую) коленку.
Важно именно на ранней стадии не использовать народные средства, а провести правильное лечение, это позволит полностью вылечиться и навсегда забыть о болях. Но даже при запущенных заболеваниях специалист всегда сможет оказать помощь и убрать боль.

В среднем, взрослый человек болеет ОРВИ от 1-го до 3-х раз в год. Дети до полугода, как правило, имеют иммунитет, полученный ещё от материнского организма, а вот дети постарше болеют чаще, чем взрослые. Средний дошкольник заболевает ОРВИ от 8 до 12 раз в году.
Понятие ОРВИ объединяет более 200 разновидностей заболеваний, самое известное из которых это – грипп. Кроме гриппа в ОРВИ включают вирус парагриппа, аденовирусную и риновиросную инфекции, а также ряд менее известных вирусов.
Причины ОРВИ
Как правило, ОРВИ проникает в организм вместе с вдыхаемым воздухом. Больной человек чихает и кашляет, рассеивая вокруг себя частицы слизи, содержащие вирус. И если мы оказываемся рядом и не предпринимаем простейших мер безопасности (например, не надеваем марлевую повязку), то рискуем заразиться.

В теплом, сухом, пыльном и неподвижном воздухе вирусы сохраняют свою активность в течение многих часов (в некоторых случаях – до нескольких суток). Поэтому возможен и бытовой способ заражения – через грязные руки. Само по себе нахождение возбудителя ОРВИ на коже не страшно, для того, чтобы вызвать болезнь, он должен попасть на слизистую оболочку, например, рта. Взрослый человек вряд ли будет облизывать руки, а вот малышам это свойственно. Дети и пальцы в рот кладут, и мир познают, пробуя окружающие их предметы на вкус. В результате дети до 3-х лет заболевают ОРВИ чаще других возрастных групп.
Факторами, также способствующими развитию ОРВИ, являются:
- ослабленный иммунитет;
- стрессы;
- значительные физические нагрузки; ;
- курение;
- нарушение обменных процессов (ожирение, сахарный диабет).
Симптомы ОРВИ
Инкубационный период ОРВИ, как правило, составляет 1-3 дня.
Обычно развитие заболевания начинается с насморка. В зависимости от того, какой участок дыхательных путей оказался наиболее подвержен инфекции (где сконцентрирован воспалительный процесс), ОРВИ может протекать в виде:
-
(поражается слизистая носа); (воспаляется слизистая оболочка глотки); (воспалительный процесс локализуется в гортани); (воспаляется слизистая трахеи).
Обычно не позднее чем через 7 дней больной чувствует значительное улучшение состояния. Большинство больных выздоравливают в течение 10 дней.
Больной максимально заразен в первые 2-3 дня, в дальнейшем активность вируса снижается. Однако угроза заразить окружающих сохраняется до последнего дня болезни.
Основными симптомами ОРВИ являются:
Насморк может проявляться в виде заложенности носа, чихания, выделения слизи из носа. Средняя продолжительность насморка при ОРВИ – 7 дней.
Кашель при ОРВИ сначала сухой. Переход к мокрому кашлю говорит о том, что больной пошёл на поправку.
При ОРВИ обычно наблюдается повышение температуры (в большинстве случаев незначительное – 37-37,5 или до 38° C; при гриппе температура может подниматься и выше).Повышенная температура, как правило, держится не дольше 3-х дней.
Методы лечения ОРВИ

Борьбе организма с вирусом можно помочь, а можно помешать. В последнем случае возможны осложнения и длительное протекание болезни. Поэтому врачи не рекомендуют больным самостоятельно применять медицинские препараты. Применение лекарств должно быть целевым и оправданным, и потому курс медикаментозного лечения должен назначаться врачом.
Не повредят такие домашние средства как обильное питье, полоскание горла (при боли в горле), постельный режим. Помещение, где находится больной, должно часто проветриваться. При проветривании больного желательно переводить в другое помещение – организм должен оставаться в тепле.
Обязательно следует обратиться к врачу, если:
- симптомы ОРВИ сохраняются более 7 дней;
- на фоне других симптомов замечена одышка (затрудненность дыхания);
- имеются сильно выраженные симптомы – высокая температура, острая боль в горле, сильный кашель, сыпь и т.д.
- есть подозрения на осложнения. Типичными осложнениями ОРВИ являются синусит (воспаление придаточных пазух носа), острый бронхит (впоследствии может перейти в пневмонию), средний отит (воспаление среднего уха).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
ОРВИ — явление обыденное, особенно во время эпидемиологического сезона. И все же, когда простужается ребенок, родители нередко наступают на одни и те же грабли.
О норме
Во-вторых, простуда относится к тем немногим заболеваниям, которые могут проходить сами собой, без всякого постороннего вмешательства. Бегают вокруг дитяти мамки да няньки с пилюлями и сиропами или не бегают — как правило, не имеет значения: в подавляющем большинстве случаев и тяжесть ОРВИ, и ее длительность вовсе не зависят от лечения, которое получает ребенок.
Поэтому вместо того, чтобы скармливать горсти таблеток и спаивать флаконы микстур, лучше перейти к действиям, имеющим реальный практический смысл, — а их не так уж и много. Основная задача родителя: своевременно купировать симптомы простуды и создать оптимальные условия для быстрого выздоровления.
Снижаем температуру
К лихорадке у больного простудой ребенка нужно относиться спокойно. Согласно рекомендациям Всемирной организации здравоохранения, температуру до 38,5 градусов при ОРВИ у детей снижать не следует, поскольку на фоне лихорадки активизируется иммунный ответ. Однако если у ребенка сильный озноб и слабость, имеет смысл дать жаропонижающее, не дожидаясь рекомендуемых показателей.
Если ребенок после снижения температуры тела чувствует себя прекрасно, это хороший знак. И напротив, вялость и разбитость, сохраняющиеся после купирования лихорадки, — сигнал тревоги: здесь лучше не мешкать с консультацией педиатра.
Для купирования лихорадки у детей применяют два препарата — ибупрофен (Нурофен) и парацетамол (Панадол). Нимесулид, мефенаминовую или ацетилсалициловую кислоту оставьте для взрослой практики. Об аспирине (ацетилсалициловой кислоте) следует сказать особо. При его назначении детям младше 15 лет на фоне вирусных заболеваний резко возрастает риск развития опасной для жизни острой печеночной недостаточности (синдрома Рейе).
Обеспечиваем питьевой режим

Лихорадка приводит к серьезным потерям жидкости, которые чрезвычайно важно вовремя и полноценно компенсировать. Ребенку младше 2 лет необходимо пить не менее 1 литра в сутки, а старше — от 1,5 до 2 литров. В ход могут идти морсы, компоты, соки, молочные коктейли, чаи. Не нужно накладывать табу и на холодное питье: оно не навредит, а напротив, поможет уменьшить выраженность боли в горле за счет уменьшения чувствительности.
Создаем комфортные условия
Попытки согреть ребенка, надев на него побольше одежды и предусмотрительно закрыв все форточки, лишь усугубляют течение простуды. Чтобы адекватно бороться с лихорадкой, малыш должен должен отдавать избыточное тепло в окружающую среду. Если заботливо укутать его в шарфы и пледы, неизбежен перегрев, что приводит к дальнейшему повышению температуры тела.
Не менее важно обеспечить в доме достаточную влажность. Благодаря нещадному центральному отоплению и наглухо задраенным форточкам в квартирах формируется особый осенне-зимний микроклимат, в котором очень быстро пересыхают слизистые оболочки респираторного тракта. Чтобы ребенку было комфортно болеть и выздоравливать, влажность воздуха должна колебаться в пределах 60–70 %, а температура — 21–22 градусов.
Не мешать выздоравливать
Несмотря на протесты педиатров, родители по-прежнему не только кутают больных детей в тулупы и лишают их глотка свежего прохладного воздуха, но и прибегают к процедурам, остающимся в памяти до глубоких седин.

Педиатры настаивают: больного простудой ребенка можно и нужно купать, если он достаточно хорошо себя чувствует для водных процедур. Так же следует поступать и с прогулками: они одинаково полезны и нужны как здоровым, так и больным детям, за исключением случаев, когда малыш слишком слаб.
Красные флажки
К сожалению, к вирусной инфекции может присоединяться бактериальная. При первых признаках осложнения нужно показать ребенка врачу, который, возможно, назначит антибиотики. Чтобы не упустить момент, родители должны следить за течением простуды.

Оказывать первую помощь необходимо в соответствии с Универсальным алгоритмом оказания первой помощи . Схематично алгоритм выглядит следующим образом.
Согласно Универсальному алгоритму первой помощи в случае, если человек стал участником или очевидцем происшествия, он должен выполнить следующие действия:
1. Провести оценку обстановки и обеспечить безопасные условия для оказания первой помощи:
1) определить угрожающие факторы для собственной жизни и здоровья; 2) определить угрожающие факторы для жизни и здоровья пострадавшего; 3) устранить угрожающие факторы для жизни и здоровья; 4) прекратить действие повреждающих факторов на пострадавшего; 5) при необходимости, оценить количество пострадавших; 6) извлечь пострадавшего из транспортного средства или других труднодоступных мест (при необходимости); 7) переместить пострадавшего (при необходимости).
2. Определить наличие сознания у пострадавшего.
При наличии сознания перейти к п. 7 Алгоритма; при отсутствии сознания перейти к п. 3 Алгоритма.
3. Восстановить проходимость дыхательных путей и определить признаки жизни:
1) запрокинуть голову с подъемом подбородка; 2) выдвинуть нижнюю челюсть (при необходимости); 3) определить наличие нормального дыхания с помощью слуха, зрения и осязания; 4) определить наличие кровообращения путем проверки пульса на магистральных артериях (одновременно с определением дыхания и при наличии соответствующей подготовки). При наличии дыхания перейти к п. 6 Алгоритма; при отсутствии дыхания перейти к п. 4 Алгоритма.
4. Вызвать скорую медицинскую помощь, другие специальные службы
Вызвать скорую медицинскую помощь, другие специальные службы, сотрудники которых обязаны оказывать первую помощь в соответствии с федеральным законом или со специальным правилом (по тел. 03, 103 или 112, привлекая помощника или с использованием громкой связи на телефоне).
5. Начать проведение сердечно-легочной реанимации путем чередования:
6. При появлении (или наличии) признаков жизни выполнить мероприятия по поддержанию проходимости дыхательных путей одним или несколькими способами:
1) придать устойчивое боковое положение; 2) запрокинуть голову с подъемом подбородка; 3) выдвинуть нижнюю челюсть.
7. Провести обзорный осмотр пострадавшего и осуществить мероприятия по временной остановке наружного кровотечения одним или несколькими способами:
1) наложением давящей повязки; 2) пальцевым прижатием артерии; 3) прямым давлением на рану; 4) максимальным сгибанием конечности в суставе; 5) наложением жгута.
8. Провести подробный осмотр пострадавшего в целях выявления признаков травм, отравлений и других состояний, угрожающих его жизни и здоровью, осуществить вызов скорой медицинской помощи (если она не была вызвана ранее):
1) провести осмотр головы; 2) провести осмотр шеи; 3) провести осмотр груди; 4) провести осмотр спины; 5) провести осмотр живота и таза; 6) осмотр конечностей; 7) наложить повязки при травмах различных областей тела, в том числе окклюзионную (герметизирующую) при ранении грудной клетки; 8) провести иммобилизацию (с помощью подручных средств, аутоиммобилизацию, с использованием медицинских изделий); 9) зафиксировать шейный отдел позвоночника (вручную, подручными средствами, с использованием медицинских изделий); 10) прекратить воздействие опасных химических веществ на пострадавшего (промыть желудок путем приема воды и вызывания рвоты, удалить с поврежденной поверхности и промыть поврежденные поверхности проточной водой); 11) провести местное охлаждение при травмах, термических ожогах и иных воздействиях высоких температур или теплового излучения; 12) провести термоизоляцию при отморожениях и других эффектах воздействия низких температур.
9. Придать пострадавшему оптимальное положение тела
Для обеспечения ему комфорта и уменьшения степени его страданий.
10. Постоянно контролировать состояние пострадавшего и оказывать психологическую поддержку
Наличие сознания, дыхания и кровообращения
11. Передать пострадавшего бригаде скорой медицинской помощи
Передать пострадавшего бригаде скорой медицинской помощи, другим специальным службам, сотрудники которых обязаны оказывать первую помощь в соответствии с федеральным законом или со специальным правилом при их прибытии и распоряжении о передаче им пострадавшего, сообщив необходимую информацию.
Читайте также:

