Как сделать чтобы экг не показало аритмию
Добавил пользователь Евгений Кузнецов Обновлено: 04.10.2024
Нарушение сердечного ритма
При нарушении функции электрической системы сердца возникает сбой сердечного ритма – аритмия. Причины аритмии - врожденные аномалии или структурные изменения проводящей системы сердца при различных заболеваниях, а также вегетативные, гормональные или электролитные нарушения при интоксикациях и воздействиях некоторых лекарств. В норме электрический импульс, родившись в синусовом узле, расположенном в правом предсердии, идет по мышце в предсердно-желудочковый узел, а оттуда по пучку Гиса непосредственно к желудочкам сердца, вызывая их сокращение. Изменения могут произойти на любом участке проводящей системы, что вызывает разнообразные нарушения ритма и проводимости. Они бывают при нейроциркуляторной дистонии, миокардитах, кардиомиопатиях, эндокардитах, пороках сердца, ишемической болезни сердца.
Необычное увеличение частоты сердечных сокращений называется тахикардией. Некоторые виды (например, наджелудочковая тахикардия) достаточно безопасны, и могут не проявляться годами, лишь изредка напоминая о себе. В то же время другие виды тахиаритмий – такие, как фибрилляция желудочков – вызывают мгновенный обморок и могут привести к смерти. Для точного диагноза, оценки риска и выбора лечения необходимы тщательное обследование и консультация специалиста!
Как диагностировать аритмию?
Наиболее привычным методом диагностики аритмии на сегодня является проведение электрокардиографии (ЭКГ). Но этот метод неточен из-за короткого интервала регистрации ЭКГ во времени.
Наиболее точным для изучения ритма сердца применятся суточный (Холтеровский) монитор, который позволяет регистрировать ЭКГ на протяжении нескольких суток, в течение которых пациент ведет привычный образ жизни.
Варианты лечения аритмии
После изучения результатов обследования врач даст Вам рекомендацию по дальнейшему лечению, которое может включать: прием лекарственных препаратов;имплантацию электрокардиостимулятора (ЭКС);имплантацию кардиовертера-дефибриллятора; катетерную аблацию; хирургическую операцию.
Вам необходимо выполнять все рекомендации лечащего врача и информировать его о любых изменениях в Вашем самочувствии.
Анастасия, наджелудочковая экстрасистолия менее опасна, чем желудочковая. Не переживайте. Но нужно узнать количество этих экстрасистол за сутки, поэтому нужен суточный монитор экг. Сотогексал хороший препарат, предотвращает экстрасистолию, аритмию, немного снижает АД, поэтому дозы 40 мг 2 раза в день будет достаточно.

Анастасия, здравствуйте!
Возвращаясь к Вашему предыдущему вопросу про наркоз, хочу еще раз отметить: аритмия очень часто у пациентов носит преходящий (т.е. появляется и исчезает) характер. Поэтому можно сделать ЭКГ, а через минуту, после того как запись сделана и на ней все хорошо, вдруг возникают перебои в работе сердца. Тем более не актуально ЭКГ, сделанная месяц назад.
На сегодняшний день Ваш муж, имея явные эпизоды аритмии (тонометр их регистрирует) принимает лечение только по гипертонической болезни. Это ошибка.
Пока мы точно не знаем, какая именно аритмия. Но общеизвестно, что аритмия способствует микротромбообразованию. Поэтому, пожалуста, выполните данные мной рекомендации по дополнительно диагностике аритмии. А сейчас, пока еще нет результатов - добавьте к лечению апирин кардио 100 мг или лучше - таб. плагрил 75 мг - 1 таб 1 раз в день, во время еды (ЕСЛИ у мужа нет сейчас склонности к кровотечениям!). Это будет хорошей и не бесполезной страховкой. Если существенных нарушений ритма не подтвердится (дай Бог!), препарат всегда можно будет отменить.
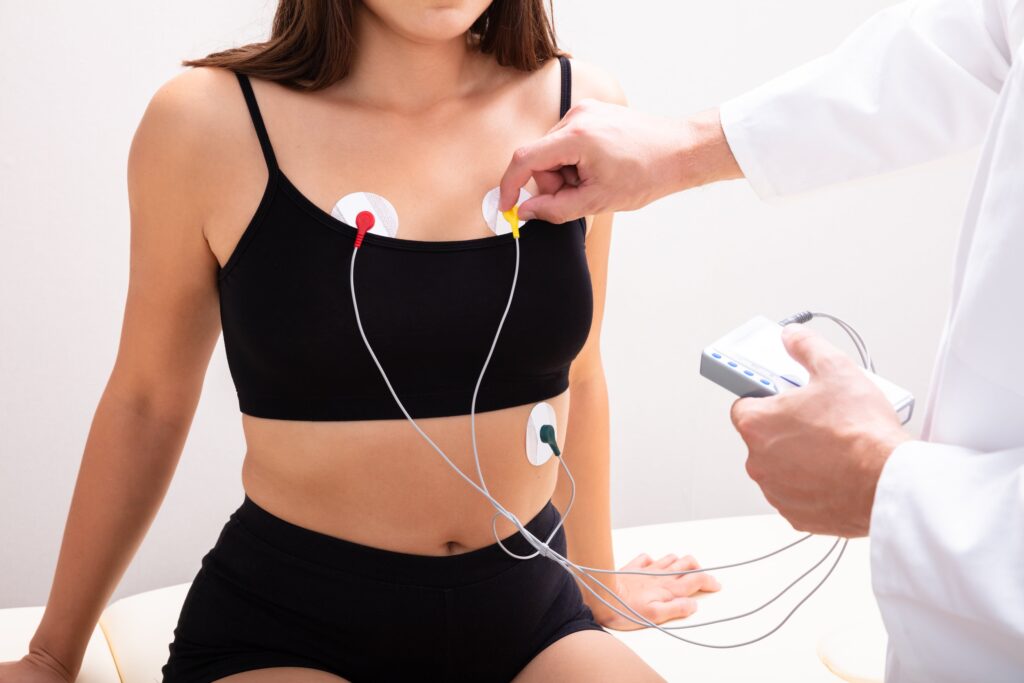
Холтеровское мониторирование (ХМ) – что это?
Это один из методов функциональной диагностики суть которого заключается в записи ЭКГ на цифровые носители в условиях, когда пациент ведет свой обычный образ жизни. Длительность записи ЭКГ при стандартном Холтеровском мониторировании составляет от 18 до 24 часов. В классическом варианте ХМ используется регистрация ЭКГ в 3-х отведениях, для этого применяют 7 или 12-ти канальные мониторы. Регистратор имеет небольшой размеры и вес, меньше мобильного телефона. Электроды фиксируются к телу специальными присосками и располагаются под одеждой, не заметны окружающим людям. После окончания регистрации сердечного ритма врач функциональной диагностики на специальных дешифраторах, которые поставляются производителями с регистраторами, производит расшифровку и выдает пациенту заключение. Этот метод еще называют суточное мониторирование ЭКГ или мониторирование по Холтеру. Свое название метод получил от фамилии американского биофизика Нормана Холтера, предложившего использовать электромониторы для фиксации сердечного ритма.
Какова средняя стоимость установки монитора ЭКГ и АД в СПБ
Цена на установку монитора зависит от нескольких параметров:
- Длительность регистрации ритма от 1 до 3 суток;
- Какой аппарат используется 7 канальный или 12 канальный;
- Классическое ХМ или полифункциональное с дополнительным измерением АД.
Мониторировании ЭКГ и АД как проводится исследование
Комбинированные холтеровские мониторы могут регистрировать одновременно два показателя электрокардиограмму и артериальное давление (АД). Отличие этой методики заключается только в том, что помимо электродов которые прикрепляются на груди в разных отведениях для регистрации сердечной деятельности, на руку прикрепляют манжет для измерения АД. При этом регистрация ЭКГ происходит в постоянном режиме, а АД с определенным интервалом времени который врач может настроить в аппарате. Если раньше для измерения ЭКГ и АД нужно было устанавливать 2 аппарата, то современные системы для регистрации совмещают эти функции. После снятия аппарата, врач производит выгрузку данных с цифрового носителя монитора на компьютер. Далее специальная програма проводит измерения и подсчеты с формированием итогового протокола.
Холтер. Какие показания для установки монитора
Показаниями к установке монитора могут быть:
- Нарушения ритма сердца у пациентов с ранее подтвержденным диагнозом, у тех у кого при обычном ЭКГ зафиксировался эпизод аритмии, пациенты ощущающие перебои в работе сердца;
- Больные перенесшие инфаркт миокарда;
- При ишемической болезни сердца ИБС и кардиомиопатиях различной этиологии;
- Диабетических изменениях в сердечно-сосудистой системе;
- состояния, требующие диагностики сердечного ритма (гипертония, обмороки неясного происхождения, боли в сердце и др.);
- У спортсменов и военнослужащих для оценки уровня перетренированности и профессиональной пригодности;
- У пациентов с жалобами на боли в сердце и
- Оценка работы установленного электрокардиостимулятора.
Где сделать Холтеровское исследование в СПб
Есть ли противопоказания к установке монитора
Абсолютных противопоказаний к установке монитора ЭКГ и АД нет. Метод безболезненный и безопасный для здоровья (в том числе в детском и пожилом возрасте, а также при беременности). Однако мониторирование нежелательно и чаще всего противопоказано при острых воспалительных заболеваниях сердца (остром миокардите, перикардите, эндокардите).
Какой врач назначает мониторирование по Холтеру
ХМ чаще всего назначают кардиологи у пациентов с ИБС и нарушением сердечного ритма. Так же исследование может назначить врач терапевт, невролог, эндокринолог для проведения дифференциальной диагностики с сердечно-сосудистыми заболеваниями и решения вопроса о необходимости направлении пациента к кардиологу. Холтеровское мониторирование входит в обязательное обследование у определенных категорий профессий (спортсмены, подводники, военные, сотрудники МЧС).
Что показывает суточное мониторирование ЭКГ и АД
ХМ с ЭКГ и АД показывает как изменяются показатели сердечного ритма и давления у человека в течение дня при обычном ритме его жизни и при нагрузках. Это очень важно в ситуациях когда нарушение ритма привязано например к ночному сну, или возникает только при определенной физической активности.
Какие жалобы являются показанием для установки монитора
Врачи рекомендуют выполнить холтеровское мониторирование при наличии следующих жалоб:
- Чувство сердцебиения;
- Боли в области сердца или под лопаткой;
- Внезапная потеря сознания и головокружение;
- Ощущение нерегулярной работы сердца и перебои пульса;
- Периоды остановки дыхание (апноэ) во сне;
- Высокое или низкое артериальное давление.
Что лучше – монитор ЭКГ или монитор ЭКГ и АД
Для каждого метода есть свои показания. По сути монитор ЭКГ и АД это более расширенная методика с регистрацией двух показателей ритма сердца и сердечно-сосудистого давления. Комбинированное измерение ЭКГ и АД назначают при сочетанных заболеваниях сердца и артериальной гипертензии или гипотензии. В Остальных случаях используется классический метод Холтеровского мониторирования с регистрацией сердечного ритма в 3-х осях.
Литература
Аритмией, то есть нарушением ритма сердца, страдает каждый третий житель планеты. Многие вообще не считают это заболеванием и никак не лечатся - до тех пор, пока вдруг не потеряют сознание на улице, и такое часто случается именно с молодыми людьми. Более того, 25% ишемических инсультов связаны именно с аритмией. Если сердце бьется не в такт, как восстановить его ритм? Об этом сегодня рассказывает директор Национального медицинского исследовательского центра хирургии им. А. В. Вишневского, президент Российского общества аритмологов, академик РАН Амиран РЕВИШВИЛИ.

Фото: Pixabay / Pexels
- Амиран Шотаевич, в чем причины возникновения аритмии? Почему сердце, до поры до времени отбивавшее четкий ритм, вдруг начинает с него сбиваться?

- Виной тому может быть много обстоятельств: болезни сердца, нарушения в вегетативной нервной системе, артериальная гипертензия, изменение гормонального статуса (у женщин в менопаузе риск повышается), заболевания щитовидной железы, вредные привычки (курение, алкоголь), переохлаждение и много чего еще.
Поэтому я советую всем стараться быть оптимистами, вести активный образ жизни, каждый день хотя бы 45 минут гулять на свежем воздухе. Не курить и обязательно следить за артериальным давлением.
- Люди в основном знакомы с тремя видами аритмий: тахиаритмией (с частотой сердцебиения до 120 - 150 ударов в минуту), брадиаритмией (с пульсом меньше 55 ударов в минуту) и мерцательной аритмией. Но кардиологи утверждают, что разновидностей гораздо больше и каждый вид лечится по-своему.
- Это так! Кроме тахикардии и брадикардии аритмии разделяют на наджелудочковые и желудочковые - в зависимости от того, в какой части сердца они возникли. Согласно еще одной классификации, аритмия бывает пароксизмальная (приступообразная) и постоянная (хроническая).
Также существует множество аритмий, при которых сердце бьется неравномерно. Самые распространенные из них - экстрасистолическая (преждевременное сокращение всего сердца или только желудочков) и мерцательная (хаотичное сокращение отдельных групп мышечных волокон, пульс при этом достигает 100 - 150 ударов в минуту).
- Насколько опасна та или иная аритмия?
- При той же мерцательной высок риск образования тромбов, которые могут перемещаться по сосудам и закупоривать их, создавая угрозу инфаркта или инсульта. Если же нарушения ритма связаны с редким пульсом, то возникает угроза кратковременной остановки сердца, прекращающей кровообращение и приводящей к потере сознания.
Но есть виды аритмий вполне безобидные, не приводящие к значительным последствиям. Коварство же этого заболевания в том, что аритмия может протекать бессимптомно. Поэтому даже при хорошем самочувствии нерегулярный ритм, пойманный домашним тонометром, - это повод обратиться к кардиологу.
С ним стоит проконсультироваться, даже если никакого лечения потом не потребуется. Скажем, иногда пациенты жалуются на сердечные перебои, замирания с последующим резким толчком. Такое состояние нередко возникает при физической нагрузке или от волнения, довольно часто бывает и в покое. При такой экстрасистолии полезно принять успокаивающее.
А, например, во время магнитных бурь иногда случается так: аритмия возникнет, а через какое-то время благополучно проходит. Но надо знать, что в это время все же произошло замедление кровотока, что ухудшило питание жизненно важных органов, да еще и кровь стала гуще. Значит, надо держать под рукой препараты против образования сгустков в сосудах. Но назначить их обязательно должен врач.
Есть и несколько совсем простых советов, позволяющих как-то унять возникшее вдруг сильное сердцебиение. В случае если человек просто сильно переволновался или испугался чего-то. Сядьте в кресло или лягте на кровать, дышите медленно, глубоко, размеренно - это быстро нормализует учащенный пульс. И еще так: глубоко вдохните, зажмите нос, сильно напрягите живот - пульс быстро придет в норму.
- Мерцательная аритмия, как вы сказали, одна из частых причин инсультов. Можно ли как-то от нее избавиться?
До недавнего времени аритмию лечили путем открытой операции с подключением системы искусственного кровообращения. Хотя очаг-то болезни крохотный, всего несколько миллиметров, но найти его трудно. Мы разработали новый метод поиска этого самого очага - оригинальную процедуру компьютерного поверхностного картирования.
На теле пациента размещают электроды, они одномоментно снимают электрокардиограммы. Много - до 240 кардиограмм. Затем больному проводят МРТ грудной клетки. После обработки результатов томографии врач получает 3D-модель сердца, на которой источник аритмии указан с максимальной точностью. Сегодня нашей технологией пользуются во многих странах мира.
Сегодня в России технология электрокардиографического картирования сердца применяется во многих клиниках. Выполняются десятки тысяч процедур, но потребность в полтора раза больше.
Точно так же отработана и другая процедура - установка кардиостимулятора. Она требуется пациентам с брадикардией. Ежегодно в стране делается более 40 тысяч операций, что в пятнадцать раз больше, чем выполняли десять лет назад, но втрое меньше, чем нужно.
- Что мешает проводить процедуры всем нуждающимся? Не хватает медицинских центров?
- Не хватает специалистов высокой квалификации! У каждого пациента - свой вид аритмии, поэтому одной стандартной операции для всех быть не может.
Вообще аритмолог - специальность довольно редкая. Это врач мультидисциплинарный. Он должен одинаково хорошо владеть всеми методами лечения (электрофизической диагностикой, катетерными, торакоскопическими и хирургическими методами), чтобы выбрать тот способ лечения, который оптимально подходит пациенту. Чтобы работать самостоятельно, ему нужно не менее десяти лет учиться и выполнить за этот срок минимум тысячу процедур.
КСТАТИ
Специалисты дают такие советы по профилактике аритмии:
- чтобы сердце работало без сбоев, включите в свой рацион апельсины, груши, малину, смородину. Зимой пусть это будут замороженные ягоды, все равно хорошо. В питании должны присутствовать и красный сладкий перец, помидоры, свекла, петрушка, яблоки, кукуруза;
- очень полезна смесь из меда, грецких орехов, лимона, кураги и изюма. В этих продуктах много калия, магния, кальция, которые нужны для нормальной работы сердца;
- при аритмии и сердечно-сосудистых заболеваниях лучше употреблять чай с мятой. Мята снимает раздражительность, успокаивает. При этом следует подольше держать жидкость во рту и пить ее маленькими глотками. Можно также пососать перед сном мятные леденцы;
- полезен и настой ягод калины. В ней содержится большое количество витамина К, который благотворно влияет на сердце и сосуды, нормализует сердечную деятельность. Также калина богата витамином С, укрепляющим иммунитет, и витамином Р, который необходим для того, чтобы организм усвоил аскорбиновую кислоту. Вот почему калина незаменима при повышенном давлении. Рецепт прост:
1 стакан плодов залить 1 литром горячей воды, поставить на небольшой огонь и дать прокипеть минут 10. Затем процедить и охладить. Пить по полстакана три раза в день;
- а как быть с кофе? Ученые пришли к такому выводу: если сильная кофейная передозировка может привести к аритмии, то пара чашек хорошего зернового кофе в день, как оказалось, почему-то стабилизируют ритм сердца. В основном это касается мерцательной аритмии.
Читайте также:

