Что нужно сделать чтобы не вышло как у лебедя рака и щуки
Добавил пользователь Дмитрий К. Обновлено: 16.09.2024

Базы с симптомами и последствиями COVID-19 постоянно пополняются. Согласно данным из Китая, около 22% пациентов, которые проходили лечение в стационаре, в течение полугода отмечали чрезмерное выпадение волос.
Эта проблема стала одной из самых частых причин обращения к врачам разных специальностей, главным образом, терапевтов и эндокринологов.
Пока недостаточно исследований, посвященных причинам потери волос при COVID-19.
Однако, есть теории, которые указывают на такие причины как:
Причины выпадения волос
Рост волос имеет циклический характер и фазы, которые последовательно сменяют друг друга. В целом, можно выделить три фазы, связанные с изменениями метаболических процессов:
- Анаген — активный рост волос, который в среднем занимает 5-7 лет.
- Катаген считается промежуточной, это фаза покоя, которая продолжается всего 1-3 недели.
- Телоген — период выпадения.
Данные показывают, что чаще диагностируется телогеновое выпадение волос.
Стресс — одна из основных причин интенсивного выпадения волос из-за преждевременно завершившейся фазы активного роста.
По наблюдениям трихологов, выпадение волос начинается не сразу после инфицирования, а лишь через 3-4 месяца.
Объясняется это тем, что запасы витаминов и минералов истощаются, а поступление новых происходит в неполной мере. Интересно, что нарушение работы волосяных луковиц не зависит от тяжести заболевания, известны случаи выпадения волос у пациентов, которые перенесли заболевание бессимптомно.
Диагностика
Для выявления причины выпадения волос и последующего лечения проводятся клинический осмотр и тесты:
- Трихоскопия оценивает рост волос, а также выраженность истончения, состояние кожи головы.
- Трихограмма направлена на подсчет плотности роста, их количества на определенном объеме, а также фазы роста.
- Фототрихограмма проводит оценку интенсивности выпадения волос, а также мониторинг эффективности проводимого лечения.
- Кроме того, назначаются некоторые лабораторные исследования, являющиеся стандартом обследования при выпадении волос после перенесенной коронавирусной инфекции.
Анализ крови
Общий и биохимический анализы крови направлены на определение уровня гемоглобина и выявление других признаков анемии. Биохимический анализ отражает функциональное состояние печени, почек, а также основных показателей метаболизма.
При исследовании сыворотки крови, особое внимание обращают на ферритин.
Пациенты, у которых низкий уровень железа в крови, страдают от замедленного роста волос, выпадения в стадии покоя.
Определение уровня гормонов
Основное внимание направлено на уровень тиреотропного гормона, который оценивает функцию щитовидной железы.
При дисфункции щитовидной железы, страдает рост волос и многочисленные обменные процессы, что приводит к избыточному выпадению волос.
Концентрация витаминов и микроэлементов
Витамин D – регулятор кальциево-фосфорного обмена, который необходим для поддержания роста волос. Кроме того, этот витамин поддерживает работу иммунитета, а также позволяет в максимально короткие сроки восстановиться после перенесенного заболевания.
Кроме витаминов, нужно помнить и про роль микроэлементов: цинк, селен, кальций. Для их усвоения необходимо позаботиться о достаточном поступлении витаминов А, Е и группы В и др.
Лечение
Как отмечают врачи, телогеновое выпадение волос купируется самостоятельно, однако временный характер имеет неопределенный срок. Поэтому не лишним будет проконсультироваться со специалистом и принимать активные меры по профилактике осложнений и поддержания здоровья волос.
Кроме того, обследование, проведенное трихологом, поможет выявить истинную причину выпадения: коронавирус, особенности питания, гормональные сбои, прием лекарств или все вместе взятое.
Лечение требует основательного подхода и тактика определяется после обследования и постановки диагноза.
Коррекция питания и прием поливитаминов
Частой причиной выпадения волос считается недостаток биотина, цинка, железа в организме. Поэтому врачи рекомендуют включать в рацион как можно больше таких продуктов.
Обратить внимание нужно на: субпродукты, морепродукты, зелень, овощи, яйца, злаковые, сухофрукты, ягоды и фрукты, а также орехи.
Включение в рацион продуктов поможет нормализовать уровень ферритина, который необходим для здоровья волос. Цинк необходим для регенерации новых клеток в волосяных фолликулах. Его источниками могут быть: морепродукты, некоторые семена, овощи, зерновые, морепродукты и крупы.
Биотин необходим для укрепления волос. При его дефиците возникают не только проблемы с волосами, но и кожей. Дело в том, что при его дефиците нарушается синтез коллагена.
Выбор БАДов должен быть основательным. И лучшим помощником в этом будет врач, который оценит все возможные риски и последствия.
Важным фактором в лечении выпадения волос является регулярность применения средств, так как сам процесс восстановления может быть достаточно длительным - до 6 месяцев.
Применение в терапии средств линейки ALERANA® у пациентов, перенесших COVID-19, позволило достаточно быстро получить значимые результаты [1,2].
Через 1 месяц у 21 из 37 пациентов полностью прекратилось выпадение волос, через 3 месяца у всех пациентов был отмечен активный рост волос, а через 6 месяцев от начала терапии у 17 пациентов наблюдалось полное восстановление волосяного покрова, при этом 20 пациентов продолжали назначенную терапию.
Всем 37 пациентам было рекомендовано использование сыворотки для роста волос ALERANA®, прием витаминно-минерального комплекса ALERANA® и применение средств восстановительного ухода для ежедневного использования (ALERANA® шампунь + бальзам).
Местное применение средств
В аптеках представлен широкий выбор безрецептурных средств, которые полезны.
Например, нанесение на кожу головы аминексила препятствует выпадению волос за счет влияния на коллаген, а вот никотиновая кислота влияет на приток крови к коже голове, что улучшает трофику тканей. Полезными оказываются и антиоксиданты.
Сыворотка для роста волос ALERANA® БИО активный комплекс содержит растительные активаторы роста волос: RootBio и AnaGain.
RootBio – комплекс натуральных метаболитов из листьев базилика, который снижает активность фермента 5α-редуктазы, вызывающего выпадение волос.
AnaGain является вторичным растительным метаболитом из ростков гороха и воздействует на волосяной фолликул, усиливая клеточный метаболизм и активизируя рост волос.
Немаловажную роль в терапии выпадения волос играют и средства ежедневного ухода – восстанавливающие шампуни и бальзамы линейки ALERANA®.
В состав этих средств также входят активные компоненты RootBio и AnaGain, поэтому их применение способствует закреплению эффекта от основной терапии.
Линейка ALERANA® позволяет легко подобрать индивидуальную схему ухода и восстановления волос каждому пациенту, так как включает в себя 12 средств (шампуни и бальзамы).
Салонные процедуры
Это различные уходовые процедуры, нанесение лечебных масок, массажи, а также мезотерапия.
Салонные процедуры помогают стимулировать процессы кровообращения в коже головы и в области волосяных фолликулов, а витамины и минералы стимулируют рост волос, а также препятствуют их выпадению.
1 ФГБУН Центр теоретических проблем физико-химической фармакологии Российской Академии Наук, Российская Федерация, 109029, Москва, ул. Средняя Калитниковская, д. 30
3 Uwe Wollina, Ayşe Serap Karadağ, Christopher Rowland-Payne. // Cutaneous signs in COVID-19 patients: A review. // Dermatol Ther. // Sep, 2020. 33(5)
4 Carlos Gustavo Vambier, Sergio Vagno-Galvan, John McCoy. // Androgenetic alopecia is present in most patients hospitalized with COVID-19: "Gabrin sign".// J Am Acad Dermatol. // August, 2020. 83 (2)
5 Paulo Müller Ramos, Mayra Ianhez, Hélio Amante Miot. // Alopecia and grey hair are associated with COVID-19 Severity. // Exp Dermatol.// Dec, 2020. 29(12)
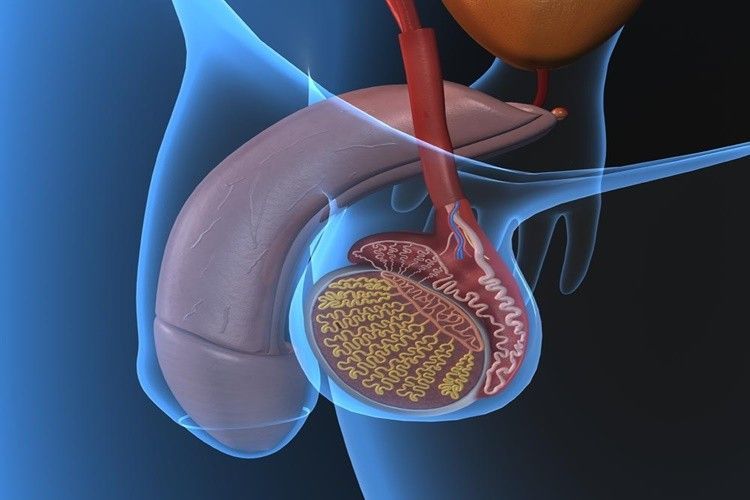
Воспалительные процессы бактериальной и небактериальной этиологии в мужской железе – распространенная патология. Она требует обязательной медицинской помощи, поскольку без адекватной терапии может серьезно подорвать здоровье, привести к бесплодию, импотенции. Что нельзя делать при простатите у мужчин и как правильно проходить лечение, читайте в статье ниже.
Алкоголь
Регулярное употребление алкогольных напитков оказывает разрушительное действие на организм: снижается иммунитет, ухудшается способность тела противостоять инфекциям. Спирт нарушает нормальное кровоснабжение органов малого таза, приводит к застойным явлениям, ухудшает метаболизм предстательной железы.
Многие пациенты интересуются возможностью употребления легкого алкоголя, в частности пива. Его также не рекомендуется пить постоянно и во время лечения. Подобные напитки способствуют изменению гормонального баланса, снижают выработку тестостерона. Это негативно отражается на здоровье мужской железы.
Антибактериальная терапия – еще один ответ на вопрос, почему нельзя пить при простатите. Инфекционное поражение – основание для назначения антибиотиков. Практически все препараты этой группы несовместимы с алкоголем и дают тяжелые побочные реакции, которые могут нести угрозу не только здоровью, но и жизни пациента. Исключение спиртных напитков из рациона –важный фактор успеха в терапии простатита.

Что нельзя есть при простатите
Пациенты часто спрашивают, почему нельзя острое при простатите или существуют другие запреты. Поскольку мужская железа тесно связана с мочевым или желудочно-кишечным трактом, предполагается ряд ограничений в питании. Рацион при заболевании обязан базироваться на разумном балансе белков, жиров и углеводов. В достаточном количестве должны присутствовать клетчатка, витамины и минералы.
В периоды обострения врачи рекомендуют воздержаться от продуктов, способствующих газообразованию: капусты, бобовых, редиса.
Следует ограничить прием продуктов, которые способствуют развитию запоров. Сюда относятся жирное мясо, жареные блюда, копчености, вяленая рыба, выпечка, изделия из белой муки, майонез.
Раздражающее действие на мочеполовую систему может оказывать избыточное содержание соли и кислоты в продуктах питания. Чтобы снизить нагрузку на почки, во время лечения простатита запрещается употребление солений, маринадов, уксуса, пряностей, острых приправ. Избегают приема крепкого чая и кофе.

Интенсивные физические усилия
Хотя малоподвижный образ жизни является одной из причин застойных явлений в малом тазу, однако активные физические нагрузки при воспалении противопоказаны. Стимуляция кровообращения в промежности может интенсифицировать процесс воспаления, усилить болевой синдром, привести к отечности.
В острой фазе рекомендуют воздержаться от следующих видов нагрузки:
поднятие и перемещение тяжестей;
приседания с дополнительным весом;
езда на велосипеде;
Недостаточная активность
Что нельзя при хроническом простатите – частый вопрос, которые задают пациенты. Длительная сидячая работа без смены положения и физической нагрузки приводит к застою кровообращения в малом тазу. Это ухудшает трофику и метаболизм органа, способствует развитию воспалительных процессов.
При патологии рекомендуют плавание, спортивную ходьбу, легкие кардиотренировки. Существует комплекс Кегеля – это специальные упражнения, которые тренируют мышцы тазового дна и улучшают питание мужской железы.

В список того, чего нельзя делать при простатите, уверено попадают такие мероприятия как: баня, сауна и горячая ванна. Перегрев вызывает активный приток крови и способствует разносу инфекции по организму, может развиться отек. При обострении врачи рекомендуют предпочитать душ для поддержания гигиены.
Незащищенный секс
При сильном болевом синдроме с повышенной температурой тела пациент вряд ли будет заинтересован в сексуальном контакте. Однако хроническая стадия протекает в большинстве случаев без выраженных болевых ощущений и изменения соматического состояния.
Регулярная сексуальная жизнь показана при простатите. Сокращение мышц тазового дна во время эякуляции, выделения сока при семяизвержении предупреждают застойные явления. Однако важно соблюдать гигиену сексуальных отношений.
Лечение бактериального простатита следует проводить вместе с партнершей, чтобы не получить вторичное инфицирование. Также во время терапии важно использовать барьерный метод защиты, чтобы предупредить заражение другими патогенами, которые могут спровоцировать рецидив заболевания.
Что нельзя при простатите у мужчин – часто интересует пациентов. Специалисты клиники Dr. AkNer готовы ответить на все ваши вопросы, провести комплексное обследование и назначить адекватную терапию.
Частыми признаками проблем с пищеварением становятся вздутие живота и тяжесть в желудке. Вздутие возникает из-за скопления газов в кишечнике, которое может происходить и в норме. Однако при чрезмерном газообразовании (метеоризме) человек начинает чувствовать дискомфорт и ощущение распирания. Игнорировать проблему однозначно не стоит, даже если она слабо выражена.
Почему возникает вздутие?
Вздутие живота и метеоризм могут быть вызваны разными причинами. Но в любом случае это симптомы, указывающие на возможные проблемы с пищеварительной системой. Повышенным газообразованием сопровождается подавляющее большинство заболеваний желудочно-кишечного тракта (ЖКТ). Одной из причин вздутия может являться аэрофагия – заглатывание воздуха во время еды. Происходить такое может из-за разговоров во время застолий, во время быстрых перекусов на ходу и вследствие таких факторов, как курение, некачественные челюстные протезы и др.

Еще одной частой причиной дискомфорта после еды, приводящего к вздутию, является употребление пищи, повышающей газообразование и плохо переносимых продуктов, например, молока 2 .
Даже у полностью здоровых людей метеоризм может появляться при употреблении следующих продуктов питания:
- бобовые: горох, фасоль, чечевица;
- овощи: капуста цветная, брюссельская, белокочанная, брокколи, редис, сельдерей;
- некоторые зерновые: отруби, зародыши пшеницы, кукуруза;
- сдоба: пирожки, булочки, бублики;
- сладости: печенье, торты, пирожные, мороженое;
- мучное: хлеб, вареники, макароны;
- молочные продукты, особенно свежее молоко;
- фрукты с большим содержанием фруктозы: виноград, инжир, дыня, груша, финики;
- газированные напитки и фруктовые концентрированные соки;
- содержащие какао: кофе, шоколад.
Что делать, чтобы вздутие не проявлялось?
Простые правила, снижающие риск возникновения метеоризма:
- Прием пищи должен быть медленным, с тщательным пережевыванием пищи, без отвлечения на посторонние действия.
- Откажитесь от быстрых перекусов на ходу, курения, употребления алкоголя.
- Ограничивайте употребление продуктов, повышающих газообразование.
- Откажитесь от сладких газированных напитков (ничего полезного в них нет).
- Пейте достаточное количество чистой воды в сутки.
- Соблюдайте правильный рацион питания (жареная, жирная пища не должна преобладать) 3 .
Перед большим застольем или при переедании о предотвращении вздутия * лучше позаботиться заранее. Для этого можно принять капсулу Креон ® 10000 во время еды или сразу после нее. Активные вещества, которые содержатся в препарате, помогают естественному пищеварению, снижая риск появления дискомфорта и тяжести после приема пищи.
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
- преодолевать желудочный сок без потери эффективности;
- распределяться по пищевому комку;
- быстро попадать в кишечник и активизироваться;
- переваривать жиры, углеводы, белки.
Попадание таблетированных форм ферментов в кишечник затруднено, в отличие от малюсеньких частиц, в виде которых выпускается Креон ® . Делить, дробить или разжевывать таблетки нельзя, так как это приводит к снижению эффективности действующего вещества.
Как правило, для устранения тяжести после еды и неприятных других симптомов достаточно 1 капсулы Креон ® 10000 6 . 10000 – это количество единиц липазы, фермента, который отвечает за расщепление жиров. Бояться этой цифры не стоит. Наш организм вырабатывает до 720 000 таких единиц во время каждого приема пищи 7 . Таким образом, доза Креон ® является лишь поддержкой собственного пищеварения. Креон ® не имеет аналогов в группе ферментов, так как ни один другой препарат не выпускается в виде минимикросфер 8 .
Преимущества Креон ® :
- дополняет собственное пищеварение;
- капсула быстро растворяется в желудке 6 ;
- не разрушается в желудке (каждая минимикросфера имеет защитную оболочку);
- уникальные минимикросферы равномерно перемешиваются с пищей для ее лучшего переваривания;
- действует в кишечнике уже через 15 минут после попадания в него 5 .
Узнать подробнее, чем отличается Креон ® от других препаратов можно здесь.
Геморроидальные узлы есть у каждого здорового человека. Они содержат в себе множество артериовенозных сплетений, за счет чего могут быстро наполняться кровью, увеличиваясь во время дефекации, а затем уменьшаться. Это норма.
Но бывает, что геморроидальные сплетения переполнены кровью постоянно. Это геморроидальная болезнь, как говорят врачи, или геморрой, как привычнее нам.
10 неловких вопросов об этом распространенном заболевании задали Францу Мечиславовичу, заведующему Городским центром колопроктологии в Минске.

Франц Высоцкий
заведующий Городским центром колопроктологии в Минске, главный внештатный проктолог Минска, ассистент кафедры общей хирургии БГМУ, кандидат медицинских наук
Как понять, что начался геморрой?
На болезнь могут указывать:
- кровотечение из заднего прохода во время дефекации или после нее – встречается у 70–80% пациентов;
- выпадение геморроидальных узлов – проявляется со II стадии;
- боль, анальный зуд, дискомфорт в заднем проходе;
- выделение слизи – иногда.
У геморроидальной болезни 4 стадии развития.
I стадия – кровотечение, дискомфорт; геморроидальные узлы можно увидеть только при обследовании.
II стадия – кровотечение, дискомфорт, выделения, зуд; геморроидальные узлы выпадают при натуживании, но об этом можно и не подозревать, так как они вправляются самостоятельно.
III стадия – кровотечение, дискомфорт, выделения, зуд, загрязнение нижнего белья; пациенты уже сами отмечают, что узлы выпадают, так как после дефекации они требуют ручного вправления.
То есть, несмотря на распространенное мнение, боль – далеко не основной симптом геморроидальной болезни. Обычно она появляется при запущенной форме и осложнениях: трещинах анального канала, свищах прямой кишки.
Также важно понимать, что под маской геморроя может скрываться 15 заболеваний. Похожие симптомы, например, у рака прямой кишки, язвенного колита, болезни Крона, трещин, свищей. Поэтому очень важно показаться специалисту при первых симптомах.

Перед визитом к проктологу нужно делать клизму?
Многих останавливает ложное убеждение, что к проктологу просто так не пойдешь: нужно пить очищающие препараты, делать клизму.
На самом деле для первичного осмотра достаточно гигиены. Если вы накануне приема откажетесь от еды, еще лучше. А серьезная подготовка нужна для более углубленного обследования.
И ничего особенного брать с собой на прием не нужно. Для визита в поликлинику достаточно пеленки. А медицинский центр сам выдает все необходимое.

Как не бояться проктолога?
Как и на приеме любого другого врача, вначале доктор спрашивает о симптомах, а затем осматривает. Как показывает практика, осмотр на левом боку с согнутыми к животу коленями доставляет меньше всего стеснения, что немаловажно.
На первичном приеме проводится:
- наружный осмотр;
- пальцевое исследование через анальный канал (врач использует перчатки и смазывающие гели, мази): уточняется локализация и интенсивность боли;
- аноскопия, если нет выраженной боли: в прямую кишку вводится небольшая трубка с оптикой до 9 см, чтобы осмотреть нижнюю часть зоны;
- если пациент готов, выполняется более глубокое исследование – ректоскопия – здесь используется прибор до 15–20 см.
Если у врача есть предположение, что кроме геморроя у пациента может быть и другая болезнь, назначается колоноскопия – глубокое исследование толстого кишечника при помощи специального аппарата.
Один из основных поводов для такого исследования – колоректальный рак у кого-то из близких родственников. В таких случаях колоноскопию нужно делать, даже если ничего не беспокоит, после 40 лет, а некоторым и раньше.
Если нет наследственной склонности к раку, колоноскопию, по международным рекомендациям, нужно проводить после 50 лет.

Можно ли использовать народные средства?
При геморроидальной болезни некоторые народные средства вполне уместны. При обострении, после операций врачи и сами назначают ванночки с корой дуба, ромашкой.
При острой форме геморроя очень эффективны салфетки с сахаром-песком. Он хорошо впитывает влагу, а потому помогает снять отек и, как следствие, боль.
Салфетки с сахаром сменяются до 5–6 раз в сутки. Их рекомендуют в дополнение к основному лечению.

Я молодой/молодая. У меня может быть геморрой?
Неправда, что геморрой – заболевание людей среднего и старшего возраста. Одинаково часто болеют мужчины и женщины, молодые люди и постарше.
Уместнее здесь выделить тех, кто подвержен чрезмерной физической нагрузке. У этих людей часто встречается острая форма болезни на фоне тромбозов геморроидальных узлов.
Анальный секс может спровоцировать геморрой?
Да. Заниматься анальным сексом или нет, каждый должен решать сам. Но перед принятием этого решения обязательно знать обратную сторону медали. Не все так безопасно.
Во-первых, нужно предохраняться из-за риска передачи какой-либо инфекции. Во-вторых, могут быть травмы, которые перерастают в анальные трещины. А это заканчивается хирургическим лечением.
Если геморрой уже есть, нужно особенно серьезно оценить риски анального секса.

У большинства людей к геморроидальной болезни приводит не одна причина.
Причины геморроя:
- хронические запоры – повышение внутрибрюшного давления заставляет дольше сидеть в туалете, сильнее тужиться;
- хроническая диарея – понос;
- ожирение;
- злоупотребление крепким алкоголем – за счет увеличения полнокровия микрососудов усиливается приток крови в геморроидальных узлах, что может провоцировать кровотечения, а потом узлы начинают выпадать;
- курение также влияет на стенки сосудов;
- длительное сидение в туалете – не нужно там читать книги и листать новостную ленту;
- беременность – ближе к родам плод опускается в таз, и образуется венозный застой.
Беременным по возможности нужно лежать на левом боку или становиться на четвереньки несколько раз в день, чтобы плод немного выходил из малого таза и не создавал давления.
Кроме того, после родов многие начинают пить витамины для кормящих, где обычно содержится много кальция. А он может провоцировать запоры. Следует это учитывать.

Операция при геморрое нужна всегда?
Классическая операция по иссечению геморроидальных узлов – геморроидэктомия – самый радикальный метод лечения. После нее не будет рецидива, но высока вероятность осложнений: кровотечения, выраженного болевого синдрома, нагноения.
Кроме того, неопытный хирург может при операции удалить часть сфинктера, что чревато сужением анального канала. Это гораздо хуже, чем сама геморроидальная болезнь.
Но в Беларуси пока выполняют гораздо больше операций, чем необходимо.
Геморроидэктомия показана примерно в 30% случаев – на IV стадии болезни. Все остальные формы должны лечиться консервативным путем или малоинвазивными методиками.
Консервативное лечение включает:
- диету;
- препараты-венотоники;
- противовоспалительные и обезболивающие мази и кремы;
- ванночки;
- увеличение подвижности.
Малоинвазивные инструментальные методы лечения:
- склеротерапия – введение специальных препаратов в геморроидальный узел, которые впоследствии вызывают фиброз узла;
- латексное лигирование геморроидальных узлов – на узел надевается специальное кольцо, после чего формируется рубец и уменьшается прилив крови к этому месту.
Малоинвазивные хирургические методы лечения:
- дезартеризация геморроидальных узлов под контролем УЗИ – операция, которая выполняется при болезни I, II и III степени: узлы перевязываются прошиванием;
- лазерная вапоризация геморроидальных узлов – самый современный малоинвазивный хирургический метод лечения болезни I, II и III степени: с помощью проколов вводится одноразовый лазерный световод в толщу узлов для воздействия определенной энергией.
После лазерных операций уже через 3 часа можно уйти домой. Они не ограничивают бытовую активность, в отличие от обычных операций, после которых полного восстановления приходится ждать до 2 месяцев.
Но нужно учитывать, что у лазерных операций до 40% рецидивов. Кроме того, они дороже за счет расходного материала, хотя и не сложны.
Лучше всего быть примерным пациентом и прийти к врачу еще при I стадии геморроя. В этом случае достаточно исключить из питания острые, пряные продукты, больше двигаться и стремиться к регулярному стулу.
Если убрать провоцирующие факторы, от геморроя можно избавиться навсегда.

Какой должна быть гигиена для избежания геморроя и при его признаках?
Лучший вариант – не пользоваться туалетной бумагой, а просто подмываться, чтобы не травмировать геморроидальные узлы. Удачно, если у кого-то есть биде или псевдобиде.
Также важно не удерживать себя от регулярного стула: если не сходить в туалет при первом позыве, позже он станет плотнее – и травмироваться гораздо вероятнее.
Я мужчина и мне плохо из-за кровотечения. Это нормально?
Для женщин потеря крови более физиологична, так как они каждый месяц теряют ее во время менструации. Для мужчин этот процесс может быть более болезненным.
При геморрое некоторые видят кровь на туалетной бумаге в течение нескольких месяцев. И среди пациентов-мужчин не редкость уровень гемоглобина 40 г/л при норме 120 и выше. В этом состоянии вполне нормально, если человек не может подняться на второй этаж без одышки.

Можно ли ничего не делать с геморроем?
Бывает, что геморроидальная болезнь останавливается на начальной стадии и не прогрессирует. Но в большинстве случаев нужно обращаться к врачу. Еще раз стоит отметить, что кровотечение характерно не только для геморроя. В его причине нужно обязательно убедиться с помощью обследования.
Кроме того, если узлы выпадают, не лечить их просто невозможно, поскольку это доставляет сильный дискомфорт.
Читайте также:

