Пцр машина своими руками
Обновлено: 05.07.2024
В качестве источника ДНК подходит и биоптат ткани пациента, и одиночный человеческий волос, и капля засохшей крови, обнаруженная на месте преступления, и мозг мумии и даже тело мамонта, пролежавшего 40 000 лет в вечной мерзлоте.
Основные медицинские области применения этого метода - диагностика инфекций и наследственных заболеваний.
Но, пожалуй, самое широкое распространение метод ПЦР в настоящее время получил как метод диагностики различных инфекционных заболеваний. ПЦР позволяет выявлять этиологию инфекции даже если в пробе, взятой на анализ содержится всего несколько молекул ДНК возбудителя. ПЦР широко используется в для ранней диагностики ВИЧ-инфекции, вирусных гепатитов, клещевого энцефалита, туберкулеза, заболеваний, передающихся половым путем и т.д. На сегодняшний день практически нет инфекционного агента, которого нельзя было бы выявить с помощью ПЦР.
Принцип полимеразной цепной реакции заключается в удвоении (амплификации) участка ДНК, ограниченного праймерами (- цепочка из 20 - 30 нуклеотидов, расположенных в определенном порядке. В полимеразной цепной реакции этот порядок соответствует участку ДНК того возбудителя, на который проводится анализ.), при помощи фермента ДНК-полимеразы.
За каждый следующий цикл амплификации происходит удвоение как исходного участка ДНК, так и вновь синтезированных фрагментов (амплификатов). В результате этого число фрагментов растет в геометрической прогрессии (цепная реакция). После 30 - 40 циклов их число превышает несколько миллиардов, что делает возможным их обнаружение различными методами.Если в растворе не окажется ни одной молекулы ДНК с участком, комплементарным внесенным праймерам, то реакция ПЦР не пойдет, даже несмотря на то, что в растворе будет плавать миллион других молекул ДНК. Этим и обусловлена высокая специфичность метода ПЦР.
1. Универсальность. При помощи ПЦР можно определять ДНК в любых биологических образцах. Причем это в равной степени относится как к ДНК микроорганизмов, так и к ДНК человека.
2. Высокая специфичность. Специфичность определяется тем, что в ПЦР определяется уникальный участок гена, характерный только для данного возбудителя.
3. Высокая чувствительность. Полимеразная цепная реакция способна выявлять единичные копии ДНК. В среднем порог чувствительности большинства современных тест-систем составляет от 10 до 100 копий ДНК. Это значительно превышает чувствительность культуральных методов исследования.
4. Малый объем биологического материала. Проведение анализа возможно в минимальном объеме пробы (до нескольких микролитров), что крайне важно в педиатрии, неонатологии, неврологии, судебной медицине.
5. Возможность диагностики не только острых, но и латентных инфекций. Особенно эффективен метод ПЦР для диагностики трудно культивируемых, некультивируемых и персистирующих форм микроорганизмов, с которыми часто приходится сталкиваться при латентных и хронических инфекциях.
А как же недостатки?
1. Амплифицируется ДНК как живого, так и погибшего микроорганизма.
А) Это налагает определенные требования при использовании ПЦР для контроля эффективности лечения. В общем случае подобный контроль должен проводиться спустя промежуток времени, в течение которого происходит полная элиминация (отсутствие возбудителя в организме)возбудителя.
Б) Для правильной интерпретации результатов необходимо также знать, что выявление ДНК возбудителя не всегда говорит о состоянии его жизнеспособности ( возможно организм контактировал с возбудителем, но иммунная система справилась без лечения), а также о непосредственной связи выявленного инфекционного агента с конкретным патологическим процессом.
2. Высокая чувствительность. Ряд микроорганизмов (условно - патогенная флора, УПФ) в норме может существовать у человека в малом количестве. При помощи метода ПЦР определяются даже самые малые количества УПФ, даже при отсутствии патологии. Чрезвычайная чувствительность метода требует строго соблюдения специального технологического режима, тщательного выполнения всех этапов анализа в отдельных изолированных зонах лаборатории. Недостаточная внимательность к процедурным тонкостям влечет неизбежную контаминацию( заражение ) проб и появление ложно- положительных результатов.
3. Различия при использовании разных тест систем. Как говорилось выше, для амплификации можно использовать различные участки генома возбудителя. Однако в случае различных мутации микроорганизмов возможно изменение или утрата генов. Это приводит к разным результатам при использовании тест систем разных производителей.
Широкое использование недостаточно отработанных тестов при диагностики урогенитальных заболеваний, к сожалению, часто приводит к неверному результату и необоснованному назначению дорогостоящей терапии, иногда оставляющей массу побочных эффектов. Таким образом, недобросовестное проведение анализа ведет к незаслуженной дискредитации метода.
Результат ПЦР значительно увеличивает свою информативность при комплексном обследовании пациентов с дополнительным использованием других лабораторных (иммуноферментных, биохимических и др.) и клинических исследований.
Постоянное подтверждение своего отрицательного COVID-статуса стало нормой. Результат ПЦР-теста может понадобиться при планировании путешествия и возвращении из него , после посещения многолюдных мест и перед встречей с близкими , входящими в группу риска.
В условиях необходимости сокращения социальных контактов и дефицита медицинских сотрудников возможность самостоятельного взятия биоматериала сделала тестирование на COVID-19 более доступным и безопасным.
Фотоинструкция: как проверить себя на коронавирус

Точный результат , как и при участии медицинского работника
В сфере лабораторной диагностики самовзятие биоматериала применяется и для других исследований. Например , для генетических тестов , которые по своей методике проведения очень близки к молекулярно-биологическим методам , использующимся для выявления возбудителя COVID-19. Также широко применяется самостоятельный сбор мочи и кала. Во всех случаях при четком следовании клиентом инструкции и соблюдении правил транспортировки образцов результат исследования будет достоверным.
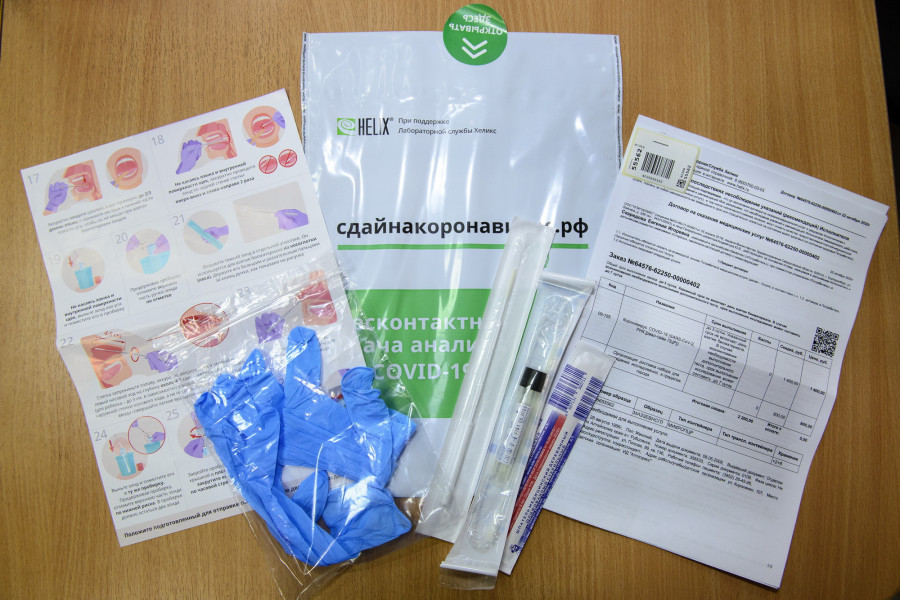
Что мы видим? Два экземпляра договора , перчатки , одноразовый деревянный шпатель , зонд , внешне напоминающий ватную палочку , пробирка с транспортной жидкостью и двусторонняя фотоинструкция.
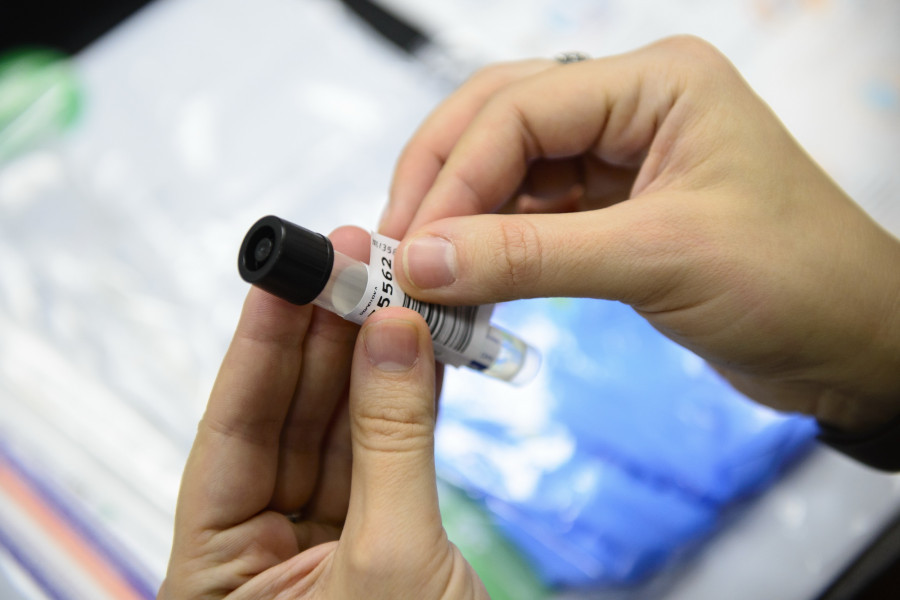

Берем мазок , как показано в инструкции. Он делается довольно быстро. Немного щекотно , не более того. Главное не касаться зондом щек и языка.


Контроль в лаборатории
Доля отмен среди клиентов по причине недостаточности биоматериала незначительна и составляет всего 0,25% от общего количества поступающих образцов. В таком случае клиенту предлагается осуществить повторное взятие мазка.

Мировой опыт диагностики методом самовзятия
Если говорить о мировом опыте применения метода самостоятельного взятия биоматериала для диагностики COVID-19 , то он разрешен и практикуется в Великобритании , США и других странах. Американской FDA ( Управление по санитарному надзору за качеством пищевых продуктов и медикаментов) составлен отдельный список тест-систем , которые рекомендованы только для исследования биоматериала , полученного методом самовзятия в условиях отсутствия контроля со стороны медицинского работника.

Инкубационный период любого заболевания — период от момента заражения до появления первых симптомов или появления антител к вирусу. Коварство ВИЧ-инфекции в том, что эту стадию нередко пропускают, так как первые признаки этого заболевания порой появляются через много лет после инфицирования, только когда иммунитет снижен уже значительно. Сам инкубационный период ВИЧ-инфекции не имеет симптомов. В то же время чем раньше начать лечение ВИЧ, тем выше вероятность того, что никакие проявления заболевания вовсе не появятся.
Варианты диагностики вируса иммунодефицита человека
Прежде чем говорить об инкубационном периоде и времени, через которое возможно выявление факта инфицирования ВИЧ, стоит разобраться, какие существуют методы диагностики ВИЧ-инфекции. Есть три основных разновидности тестов:
- на основе полимеразной цепной реакции (ПЦР);
- тесты, направленные на выявление антигенов и антител;
- тесты, выявляющие только антитела.
Определение антител и антигенов
Антитела являются молекулами, которые производит наша иммунная система для защиты от инфекций. Антигены — это как раз чужеродные вещества, в ответ на которые иммунная система вырабатывает защиту. В данной ситуации антигенами являются компоненты вируса. На сегодняшний день тест на антитела и антигены ВИЧ — это наиболее часто используемая разновидность тестов. Обычно для их проведения требуется взятие венозной крови, однако есть и те, которые можно выполнить по капле крови, взятой из пальца.
Как мы уже сказали, длительность инкубационного периода после заражения ВИЧ у мужчин и женщин может длиться довольно долго. Симптомы ВИЧ-инфекции иногда отсутствуют в течение нескольких месяцев, а то и лет после заражения. Именно поэтому рекомендуется регулярно сдавать анализы на ВИЧ даже тем людям, которые чувствуют себя хорошо.
Период от заражения до возможности положительных результатов анализов называется периодом серонегативного окна. Этот период довольно опасен с точки зрения вероятности распространения заболевания. Например, человек может быть уверен сам и убедить полового партнера, что он не заразен (анализы-то отрицательные), и потому нет необходимости использовать презервативы. Однако вирус как раз активно размножается в организме в этот промежуток времени — ВИЧ передаётся в инкубационный период, человек заразен, но не знает об этом.
Сроки инкубационного периода ВИЧ: когда тесты дают объективный результат
О чем в первую очередь говорят эти цифры? Если у вас был контакт, который мог привести к заражению ВИЧ, и анализы показывают отрицательный результат, необходимо повторить исследование через 1,5–3 месяца (в зависимости от используемого теста) после контакта, чтобы быть уверенным в отсутствии заражения.
Сколько длится инкубационный период ВИЧ
Минимальная продолжительность инкубационного периода после заражения ВИЧ-инфекцией — 21–90 дней, максимальное время может охватывать период в несколько лет. Исходя из такого временного разброса, очень важно учитывать все возможные факторы, которые вы можете соотнести с возможным заражением, и регулярно проходить диагностические контроли — сдавать анализы крови или самотестироваться на ВИЧ-инфекцию. В инфекционной клинике H-Clinic вы можете приобрести необходимые тесты и записаться на сдачу анализов в профессиональной лаборатории.
Автор:
врач-инфекционист Университетской клиники H-Clinic
Дегтярева Светлана Юрьевна
Медицинский редактор:
руководитель Университетской клиники, к. м. н., врач-инфекционист
Коннов Данила Сергеевич

По мере изучения коронавируса появляются все новые методы его диагностики. На первых этапах заболевание выявляли лишь по набору симптомов, который со временем корректировался. Потом добавилась аппаратная диагностика: признаки поражения легких стали выявлять по компьютерной томограмме. Но биохимия и молекулярная биология не бездействовали. Постепенно медицина убедилась, что точный диагноз можно поставить только на основании результатов вирусологического исследования.
Сегодня узнать, заражен ли человек коронавирусной инфекцией, можно несколькими способами. О них и пойдет речь в этом материале. Мы разберемся, как выявить перенесенный ковид в прошлом и оценить устойчивость иммунитета к нему.
Лабораторные тесты на коронавирус (Covid-19)
Сегодня используются разные методы диагностики коронавирусной инфекции. Одни анализы можно сдать только в лаборатории, другие — самостоятельно (даже не придется вызывать врача на дом, достаточно купить специальные наборы в аптеке):
- ПЦР-тест. Лабораторное исследование, показывающее, присутствует ли в биоматериале человека ДНК COVID-19.
- RT-LAMP. Аналог ПЦР-теста, где в центре внимания — не ДНК, а РНК.
- Тест на антиген. Метод экспресс-диагностики, выявляющий присутствие в биоматериале специфических белков вируса.
- Иммунохроматография. Выявление вируса через анализ крови.
- Тестна антитела к коронавирусу. Выясняет, переболел ли человек COVID-19, способна ли его иммунная система сопротивляться инфекции.
Первые четыре метода имеют идентичную задачу. Отличаются они сложностью проведения, затрачиваемым временем, точностью. Пятый их заменить не может.

Диагностика коронавируса (ПЦР)
ПЦР — это полимеразная цепная реакция. Она может делаться только в лабораторных условиях, поскольку требует изучения молекулярной структуры ДНК.
Суть процедуры сводится к следующему:
- Берется мазок из носоглотки человека (для большей точности это должен сделать медицинский работник).
- Выделяется интересующий участок ДНК биоматериала.
- Осуществляется амплификация (многократное удвоение) этого участка до объема, оптимального для визуализации.
- Изучаются визуализированные фрагменты.
Если при копировании участка ДНК в нем продолжает появляться вирус, значит, пациент заражен. Получить результаты ПЦР-теста можно через несколько дней. Во время ожидания (особенно при наличии симптомов) лучше соблюдать самоизоляцию. Сегодня это наиболее достоверный диагностический метод.

Риск получения ошибочного результата
Вероятность получения ложноположительного результата невелика. Вирус может попасть в биоматериал пациента извне при условии нарушения санитарных правил. Поэтому проходить обследование лучше в надежных лабораториях, где подобное исключено.
Ложноотрицательные результаты встречаются чаще. Во избежание их получения перед забором биоматериала нельзя курить и дезинфицировать носоглотку антисептиками.
Исказить клиническую картину также могут:
- ошибки медработника при взятии мазка;
- забор материала на поздней стадии, когда концентрация вируса минимальна;
- отсутствие микроорганизмов в носоглотке.
Последнее возможно, если коронавируса там не было изначально (попал в организм иным путем, например, через кровь). Бывает, что в носоглотке возбудитель не оседает, а сразу продвигается в легкие и выявляется только на компьютерной томографии.
Экспресс-тест на коронавирус
Экспресс-тест можно сделать в домашних условиях. Он не предполагает лабораторных исследований, не требует специального оборудования. Достаточно купить набор в аптеке. Например, к Standard Q Covid-19 прилагается подробная инструкция.
Для проведения экспресс-теста на коронавирус понадобятся:
- стерильный тампон (человек берет у себя мазок сам);
- одноразовая кассета в индивидуальной упаковке;
- пробирка с реактивом;
- насадка с капельницей.
При наличии инфекции в организме контакт биоматериала с реактивом приводит к окрашиванию контрольной полоски. Результат появляется через 20-30 минут. Наибольшую точность тест показывает в первую неделю после заражения. В дальнейшем повышается вероятность получения ложноотрицательного результата. Для уточнения диагноза лучше сделать ПЦР-тест.
Анализ на антитела к коронавирусу
Анализ на антитела к коронавирусу показывает не присутствие инфекции в организме, а ответ иммунной системы на нее. В ответ на заражение она вырабатывает несколько типов иммуноглобулинов:
Недостаточно, чтобы антитела были просто выявлены. Нужно смотреть и на их комбинацию. Подчеркнем, что это исследование не направлено на выявление COVID-19 и не заменяет ПЦР-тест. Сдать такой анализ нужно, чтобы узнать, вырабатывает ли организм антитела к вирусу, а если да, то сколько.
Тесты на антитела
Разные виды тестов на антитела к коронавирусу проводятся дома или в лаборатории. В лаборатории берут кровь из вены и выполняют количественную оценку вырабатываемых иммуноглобулинов.
Домашний тест покажет, есть ли антитела в принципе. Сколько их вырабатывается, с его помощью узнать нельзя: для этого требуются познания в биохимии и специальное оборудование для подсчета. В этом случае достаточно капиллярной крови (из пальца).
В наборах, продающихся в аптеках (например, Leccurate SARS-CoV2 Antibody Test), есть специальный ланцет и пипетка для забора крови. Проколоть себе палец может не каждый, поэтому стоит прибегнуть к помощи близких или вызвать медсестру.
Анализ сдают натощак. Поесть можно максимум за 12 часов до забора крови. Диагностику следует отложить при повышении температуры.

Что показывает тест на антитела?
Наличие иммуноглобулинов означает, что пациент либо болеет сейчас, либо переболел коронавирусом недавно. Если антитела отсутствуют, он либо не заражался никогда, либо микроорганизм попал в тело совсем недавно. Иммунный ответ формируется до двух недель.
Результаты исследования на антитела в количественном выражении интерпретируют так:
- любые иммуноглобулины отсутствуют — заражения не было;
- IgA >1,1 — текущее заболевание в острой форме;
- IgA >1,1 + наличие IgG — начавшееся выздоровление;
- 1,1> IgA >0,8 — неопределенность, требуется повторный забор крови через две недели;
- IgA 1,1 — болезнь преодолена, сформирован иммунитет.
Данное исследование не стоит воспринимать как пробу на коронавирус. Если антитела к нему есть, значит, контакт с возбудителем был. Но их отсутствие нельзя однозначно трактовать как избегание вируса.
Наличие антител и прививки
Положительный результат описанного исследования еще не гарантирует невозможность повторного заражения. Иммунитет формируется ориентировочно на полгода. Поэтому в регионах, где установлены ограничения, QR-коды выдаются не только привитым, но и переболевшим в течение последних шести месяцев. Однако присутствие иммуноглобулинов не отменяет необходимость вакцинации. Вопреки распространенному мифу, перед прививкой выяснять их количество не нужно.
Дополнительная диагностика
Перечисленные методы диагностики позволяют установить наличие в организме COVID-19 и иммунный ответ на него. Однако у разных людей заболевание протекает неодинаково: меняется набор симптомов, риски возникновения тех или иных осложнений.
Для подбора схемы лечения врач дополнительно может назначить:
- общий и биохимический анализы крови;
- рентген и/или компьютерную томографию легких;
- кардиограмму;
- почечные пробы;
- печеночные пробы;
- консультации отоларинголога, пульмонолога, кардиолога и других узких специалистов.

Если у выздоровевшего пациента обнаружены антитела в достаточном количестве, это позволяет ему стать донором крови для лечения тяжелых больных. Для этого ему нужно пройти стандартную диагностику во избежание передачи иных вирусов реципиентам.
Коротко обо всех методах диагностики коронавируса
Мы рассмотрели возможные методы обнаружения коронавируса в организме, оценки его устойчивости к данному заболеванию. Подчеркнем, что наличие вируса и выявленные антитела к нему — не одно и то же, поэтому и показания к прохождению обследований отличаются.
При появлении первых признаков ОРВИ, которую легко перепутать с коронавирусом, лучше сразу выбрать полимеразную цепную реакцию. На этом этапе важно выяснить, имеет место банальная простуда или более опасное заболевание. Иммуноглобулинов на первых этапах вообще не бывает, так что искать их нет смысла.
Когда пациент выздоровел, можно оценить, как отреагировал его иммунитет на перенесенное заболевание. Поиск IgG оправдан и в случае, если пациент полагает, что перенес ковидную инфекцию бессимптомно.
Читайте также:

