Как сделать узи легких
Обновлено: 30.06.2024
Но все же УЗИ – безвредно и безболезненно; метод не имеет противопоказаний и может применяться сколь угодно часто. Поэтому ультрасонография, по сути, незаменима при обследованиях тяжелых нетранспортабельных больных, беременных женщин, маленьких детей, лиц с лучевой травмой и других проблемных категорий пациентов.
Однако даже на фоне сказанного один из аспектов применения УЗИ с начала 2020 года приобрел совершенно особое значение: речь об ультрасонографии легких. Причины, думается, понятны любому обитателю нашей планеты, кто слышал о коронавирусной пандемии и синдроме SARS нового типа.
Показания
Спектр показаний к ультразвуковому исследованию органов дыхания весьма широк: пневмоторакс, гидроторакс и другие состояния, при которых в плевральной полости присутствуют субстанции, которых там быть не должно; отеки легких различного генеза; хроническая обструктивная болезнь легких; подозрения на неоплазии; острая дыхательная недостаточность; тромбоэмболия легочной артерии; торакальные травмы; подозрения на присутствие инородного тела в легких, и т.д. Как показано выше, особое значение УЗИ легких приобретает в тех ситуациях, которые требуют частого контроля эффективности терапии и/или динамики состояния легких.
Противопоказания
Противопоказаний метод не имеет.
Подготовка к процедуре
Ультразвуковое исследование легких назначается врачом. Специальной подготовки процедура, как правило, не требует, однако в некоторых случаях врач перед плановым УЗИ легких может назначить какие-либо препараты (например, муколитики) или, наоборот, временно приостановить прием ранее назначенных средств.
Недостатки и методологические проблемы
В последние годы методологические пробелы активно заполнялись; к началу пандемии CoViD-19 интерес к ультрасонографии легких и востребованность этого способа инструментальной диагностики возрастали не только у пульмонологов, но и у представителей ряда смежных дисциплин.
Сегодня УЗИ зачастую применяют уже не в качестве дополнительного исследования легких, а как метод выбора. Специалисты в УЗ-диагностике, если позволительно так выразиться, видят гораздо больше, чем видели раньше; интерпретации результатов становятся все более точными, информативными и надежными. Тот факт, что метод допускает сколь угодно частые повторные исследования без какого-либо вреда для пациента, кардинально повышает значимость УЗИ легких в курации пульмонологических больных, в том числе пациентов с пневмонитами и пневмониями, где триггерным фактором выступает активность вируса SARS-CoV-2.
УЗИ легких и коронавирус
Национальными службами здравоохранения в ряде стран (Великобритания, Италия и мн.др.) в срочном порядке изучались и оценивались возможности УЗИ легких как средства дифференциальной диагностики, сортировки пациентов, наблюдения за больными и т.д. По результатам были разработаны (в основном, в марте 2020 года) специальные диагностические протоколы ультразвукового исследования легких при CoViD-19, включая описание значимых феноменов, и выпущены методические руководства, где этот метод был в числе главных рекомендаций.
Дополнительно
В обзорной статье обсуждается роль ультразвукового исследования (УЗИ) легких в диагностике пневмоний. Рассматриваются характерные ультразвуковые признаки пневмонии, в том числе коронавирусной этиологии. Обсуждается применение этого метода для ранней диагностики и мониторинга состояния пациентов в условиях пандемии COVID-19.
Ультразвуковое исследование (УЗИ) легких демонстрирует высокую диагностическую ценность в оценке различных заболеваний легких и по чувствительности и специфичности превосходит рентгенологическое исследование органов грудной клетки (РОГК) [1]. Многие исследователи приводят данные о том, что УЗИ по точности в диагностике пневмонии может конкурировать с компьютерной томографией (КТ) [2]. R. Copetti в своем обращении к медицинскому сообществу назвал УЗИ легких стетоскопом нового тысячелетия и призвал использовать этот метод в обычной практике [3]. В период пандемии СOVID-19, когда необходимо минимизировать прямой контакт врача и пациента в виду высокой контагиозности вируса, данный призыв обретает новый смысл. С помощью УЗИ легких можно контролировать течение пневмонии непосредственно у постели больного, в том числе находящегося на ИВЛ. Этот метод может быть использован при обследовании беременных женщин ввиду отсутствия ионизирующего излучения [4].
В статье проанализирован опыт зарубежных коллег и наши собственные данные и обсуждается возможность применения УЗИ легких для визуализации патологических изменений, вызванных SARS-CoV-2.
В настоящее время недостаточно данных, чтобы судить об информативности УЗИ легких при COVID-19. Но, учитывая предшествующий опыт использования УЗИ легких для диагностики различных заболеваний легких, включая вирусную пневмонию, можно утверждать, что это вопрос времени [5]. Сообщается, что при помощи УЗИ можно выявить начальные признаки поражения легких, вызванного SARS-CoV-2, что особенно актуально при сортировке пациентов в приемном отделении. Нарастание интенсивности интерстициальных изменений до "белого" легкого может быть предиктором интубации и перевода пациента на принудительную искусственную вентиляцию легких (ИВЛ). В таких случаях УЗИ легкого позволяет сократить время принятия решения, что весьма важно, учитывая стремительность ухудшения состояния таких больных. В отчете по СOVID-19 Итальян ской ассоциации скорой̆ и неотложной̆ медицины УЗИ легких рассматривается как рутинный методу исследования, превосходящий по информативности РОГК. По мнению авторов, раннее начало CPAP терапии дает хорошие результаты у пациентов с интерстициальными изменениями без множественных задне-базальных консолидаций на УЗИ легких [6]. Однако, несмотря на активное использование УЗИ легких у пациентов с поражением легких при COVID-19, нужно помнить о том, что визуализация – это часть информации, которая должна быть интегрирована в клинический контекст.
Техника и алгоритм исследования легких при диагностике пневмонии
Исследование легких предпочтительно выполнять конвексным датчиком с частотой 3-5 МГц ввиду оптимальной глубины сканирования (12-18 см) и высокой разрешающей способности, позволяющей одномоментно визуализировать большую площадь исследуемой области. Допустимо использование линейного либо секторного (кардиологического) датчика.
В зависимости от тяжести состояния пациента исследование можно проводить в положении сидя или лежа. Если пациент находится на ИВЛ или в прон-позиции, необходимо сканировать доступные участки грудной клетки и отметить особенности исследования в протоколе. При проведении УЗИ легких с целью диагностики пневмонии грудная клетка условно делится на 12 зон. Справа и слева поверхность грудной клетки разделена на переднюю, боковую и заднюю зоны, каждая из которых в свою очередь разделена на верхнюю и нижнюю области. Принцип зонирования и анатомические ориентиры представлены в табл. 1 [7].
| Поверхность | Вертикальные границы | Зоны | Горизонтальные границы |
|---|---|---|---|
| Примечание: слева в передне-нижней зоне нижняя граница исследования представлена тенью сердца | |||
| Передняя | От парастернальной до передней подмышечной линии | Верхняя Нижняя | От надключичной области до IV ребра От IV ребра до диафрагмального синуса |
| Боковая | От парастернальной до передней подмышечной линии | Верхняя Нижняя | От подмышечной ямки до IV ребра От IV ребра до диафрагмального синуса |
| Задняя | От задней подмышечной до паравертебральной линии | Верхняя Нижняя | От II ребра до нижнего угла лопатки От нижнего угла лопатки до диафрагмального синуса |
Датчик устанавливают перпендикулярно ребрам меткой вверх и получают стандартное изображение: поперечные срезы двух близлежащих ребер, дающих анэхогенные темные тени, между которыми визуализируются яркая гиперэхогенная плевральная линия и находящаяся под ней паренхима легкого [8]. При наличии патологических изменений для более подробной визуализации датчик устанавливают вдоль межреберного промежутка.
Рис. 1. Слева: В-линии (стрелка), справа: "белое" легкое Рис. 2. Консолидации. Слева: субплевральная консолидация; справа: транслобарная консолидация с аэробронхограммой
Оцениваемые признаки и возможные изменения в норме и при пневмонии представлены в табл. 2 [9,10] и на рис. 1 и 2 (из личного архива).
| Параметры | Характеристика | Нормальное легкое | Пневмония |
|---|---|---|---|
| Плевральная линия | Гиперэхогенная линия | Ровная Непрерывная | Утолщена (более 3 мм) Рваная Прерывистая |
| Скольжение легкого | Движение висцеральной плевры вместе с паренхимой легкого в горизонтальной плоскости во время акта дыхания | Присутствует | Снижено/отсутствует |
| А-линии | Горизонтальные УЗ артефакты, располагаются параллельно плевральной линии через одинаковые промежутки | Присутствуют | Уменьшаются/исчезают |
| В -линии | Вертикальные гиперэхогенные УЗ артефакты от плевральной линии до конца УЗ окна без снижения интенсивности | Не более трех в одном межреберье | Более трех в одном межреберье Фокусные, мультифокальные, сливные Интерстициальный синдром: более трех В-линий в одном межреберье Альвеолярно-интерстициальный синдром/"белое легкое": более десяти В-линий в одном межреберье |
| Консолидация (С) | Участок легочной ткани, похожий на ткань печени, с неровной нижней границей | Отсутствует | Небольшие, большие, лобарные |
| Субплевральная консолидация (sC) | Верхняя граница уплотненной ткани легкого прилегает к плевре | Отсутствует | Чаще множественные |
| Аэробронхограмма | Яркие гиперэхогенные элементы (включения воздуха в бронхиолах) | Отсутствует | Могут быть в зоне консолидации |
Выявленные УЗ изменения вносятся в протокол исследования. На рис. 3 приведен протокол УЗИ легких пациента с пневмонией, верифицированной с помощью компьютерной томографии, а на рис. 4 – данные визуализирующих методов исследования (из личного архива).
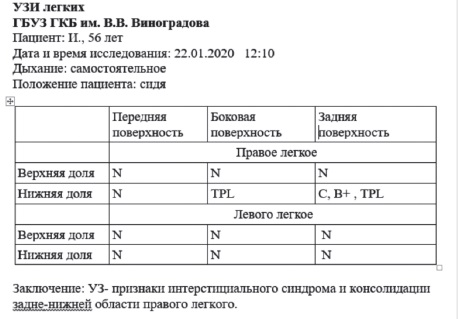
Рис. 3. Протокол УЗИ легких у пациента с нижнедолевой пневмонией N – профиль нормального легкого; B+ – более 3 B-линий в межреберном промежутке; C – консолидация легкого; TPL – утолщение плевральной линии
Поскольку COVID-19 быстро распространяется, растет интерес к роли визуализирующих методов исследования для скрининга, диагностики и ведения пациентов с предполагаемой или подтвержденной вирусной инфекцией. В медицинском сообществе с каждым днем появляется все больше данные о проводимых исследованиях в области визуализации при COVID-19. Растет число публикаций, в которых обсуждаются результаты КТ и УЗИ легких у пациентов с вирусной пневмонией, что помогает врачам улучшить понимание этой болезни. Согласно публикациям международных экспертов, высокая контагиозность SARS-CoV-2 и риск транспортировки нестабильных пациентов с гипоксемией и нарушенной гемодинамикой ограничивают возможность проведения КТ. УЗИ легких позволяет получить результаты, сходные с таковыми КТ органов грудной клетки и превосходит РОГК по надежности в диагностике пневмонии и/или острого респираторного дистресс синдрома при коронавирусной инфекции [11].
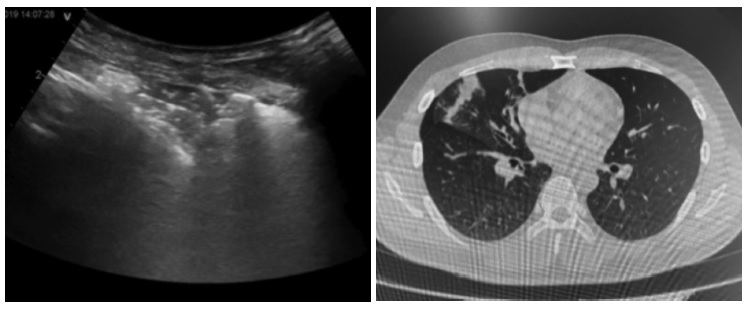
Рис. 4. Слева: УЗИ легкого – зона консолидации в области нижней доли правого легкого; справа: КТ легких – пневмоническая инфильтрация в области нижней доли правого легкого
Впервые данные УЗИ легких у 20 пациентов с коронавирусной пневмонией были представлены специалистами из Китая. Ими же были описаны и основные признаки болезни. Авторы указывают, что в большинстве случаев изменения определяются с обеих сторон в задне-базальных отделах легких, а наибольшее количество В-линий отмечается локально в области очага [12]. Ультразвуковыми признаками поражения легких при COVID-19 были следующие: (1) утолщение, неравномерность плевральной линии; (2) различные варианты В-паттернов – фокусные, сливные или мультифокальные В-линии; (3) консолидации – субплевральные, лобарные, возможно, с аэробронхограммами (яркими гиперэхогенными элементами, представляющими собой включения воздуха в бронхиолах); (4) небольшой плевральный выпот (редко). На основании полученных данных можно выделить стадии пневмонии, вызванной SARS-CoV-2: начальная стадия – неравномерно распределенные фокусные В-линии; стадия прогрессирования – альвеолярно-интерстициальный синдром; стадия разрешения – появление А-линий в зоне поражения.
Множественные или сливные B-линии являются следствием инфекционно-воспалительного процесса, поражающего интерстиций (более выраженные в периферических отделах легких) и соответствуют феномену "матового стекла" на КТ. Нерегулярность плевральной линии появляется при распространении воспаления на субплевральные области, а консолидация отражает поражение альвеол. Степень поражения интерстиция и альвеол коррелирует со степенью функциональных нарушений [13,14]. При обследовании пациентов с возможной вирусной пневмонией необходимо сопоставлять результаты УЗИ с клинической картиной и обсуждать альтернативные процессы, которые могут привести к появлению ультразвуковых признаков поражения интерстиция легких. Другие авторы предлагают балльную шкалу оценки тяжести пневмонии, вызванной SARS-CoV-2, по данным УЗИ легких [15]. Степень поражения легких можно оценить полуколичественно в баллах (от 0 до 3) для каждой из 12 исследованных областей: 0 – норма; 1 – три B-линии и более в одной области; 2 – множественные В-линии ("белое легкое"); 3 – консолидация [11,16,17].
Необходимо помнить о мерах предосторожности при работе в сложившейся эпидемиологической ситуации. Для работы в красной зоне предпочтительно использовать портативный УЗ аппарат с минимальным количеством аксессуаров, что позволяет облегчить его дезинфекцию после пребывания в зоне заражения. Для защиты корпуса предлагается использование полиэтиленовых чехлов и защитных оболочек для датчика и кабеля. Дезинфекция аппарата производится до и после посещения больного по правилам, предписанным в руководствах [18]. Для минимизации риска заражения медицинского персонала УЗИ выполняется быстро по предварительно выверенному алгоритму. При наличии изменений производится запись с последующим анализом данных в безопасной зоне.
УЗИ легких – это безболезненное, относительно комфортное исследование, которое призвано диагностировать патологию органов дыхания. Благодаря процедуре УЗ-диагностики появилась возможность раннего выявления серьезных патологических состояний легких, плевральных полостей и окружающих тканей на ранней стадии развития процесса.
Для выявления легочных патологий и патологий бронхов у взрослых пациентов УЗИ легких делают не очень часто, в связи с тем, что это метод не считается высокоточным для обследования легочной ткани. УЗ-диагностика позволяет изучать внутренние органы благодаря их плотной структуре, а легочная ткань заполнена воздухом. Это существенно снижает возможность ультрачастот визуализировать легкие. Как показывает практика, наиболее эффективно УЗИ легких для выявления плевральных выпотов.

УЗИ легких — не очень распространенное исследование. Это связано с тем, что данные ультразвуковой диагностики получают при контакте звуковых волн с плотным органом, тогда как легкие заполнены воздухом. Тем не менее, именно УЗИ с высокой точностью выявляет плевральные выпоты
Однако для детей эта процедура приемлема, и ее делают довольно часто, по нескольким причинам:
- отсутствуют неприятные (в том числе болевые) ощущения;
- процедура не нуждается в подготовке пациента;
- не зависит от приема пищи и жидкости и препаратов;
- не влияет на медикаментозное лечение;
- может быть проведена в сонном состоянии маленького пациента в любое время суток;
- работа аппарата не сопровождается резкими, неприятными, пугающими звуками;
- проводится в комфортных температурных условиях;
- занимает немного времени;
- доступна;
- практически не имеет противопоказаний;
- может быть назначена ребенку в младенческом возрасте, в т.ч. новорожденному.
Причины назначения ультразвуковой диагностики легких
Показания к назначению УЗИ легких многообразны:
- затрудненное хриплое дыхание;
- повышение температуры тела до фебрильных цифр (может свидетельствовать об абсцессах легких);
- тромбоз периферических вен, который может стать причиной инфаркта легкого;
- скопление жидкости в полости плевры;
- плевриты;
- подозрение на метастазирование в области легких;
- подозрение на абсцессы и туберкулез легких;
- для уточнения места проведения плевральной пункции;
- подозрение на переход воспалительных процессов бронхов на область легочной ткани;
- клинически диагностируемые пневмонии (независимо от места их локализации);
- при подозрении на наличие инородного тела в тканях бронхов и легких;
- для подтверждения прорастания опухолей бронхов в окружающие ткани;
- наличие метастаз лимфоузлов, которое не просматривается рентгенологически;
- травма грудной клетки, сопровождающаяся хрипами, кашлем и болью в груди;
- наблюдение за состоянием легких и окружающих тканей в процессе лечения.
Подготовка и проведение УЗИ легких
Для проведения УЗИ легких взрослому и ребенку какую-либо специфическую подготовку не делают. Для ребенка готовиться нужно не больше, чем для посещения педиатра. Маленький пациент должен чувствовать себя комфортно (быть сытым, не испытывать чувства жажды, ему не должно быть жарко или холодно). В связи с этим с собой нужно иметь воду и молочко для младенца, пеленку для того чтобы застелить кушетку в кабинете ультразвуковой диагностики, одноразовые салфетки, чтобы удалить остатки геля с кожи малышей.

В большинстве случаев (за исключением младенческого возраста) пациента усаживают на кушетку, раздевают до пояса. Область, которая будет подвергнута обследованию, смазывается специальным гипоаллергенным гелем. Обследование проводится с помощью нескольких видов датчиков, чтобы избежать диагностической ошибки.
Результаты УЗ-диагностики и их расшифровка
Что же показывает исследование? В норме при УЗИ области легких просматривается несколько структур различной эхогенности:
- область рыхлой клетчатки (гипоэхогенная структура);
- граница между мягкими тканями и тканью легких (эхогенная полоса до одного миллиметра толщиной);
- подкожная клетчатка (гипоэхогенный слой);
- внешняя фасция груди (эхогенный слой);
- внутренняя фасция груди (эхогенный слой);
- мышцы (гипоэхогенная структура);
- легочная ткань.

Анализ полученных данных дает информацию о различных видах отклонений и патологий. Пневмонии выглядят на мониторе аппарата УЗ-диагностики, как очаг с включением воздушных пузырьков, иногда в большом количестве, имеющих нечеткие контуры. Гнойные образования говорят о запущенной пневмонии и начинающемся абсцессе легкого.
Увеличенные лимфоузлы сопровождают туберкулезную инфекцию. В злокачественных новообразованиях диаметром от 2-х см. визуализируется кровоток. Может диагностироваться разрушение костной ткани ребер с замещением ее опухолевыми разрастаниями и т.д.
Грамотно прокомментировать полученные данные может врач УЗ-диагностики. Общее понятие об интерпретации полученных данных позволяет лишь определить необходимость обращения к врачам-специалистам: педиатру, онкологу, пульмонологу и т.д. Таким образом, практика показывает, что достоинства применения УЗИ легких (особенно, в области педиатрии) заключаются в достаточной степени информативности процедуры и нетравматичности ее проведения. Процедура вполне может быть использована в качестве разумной альтернативы рентгенологическому методу обследования.
С осмотром грудной клетки знакомы все. Некоторые люди проверяют органы грудной клетки регулярно из-за проблем со здоровьем, а кто-то ограничивается обязательной флюорографией раз в год для справки на работу. Однако, исследование органов грудной клетки бывает разное: это может быть рентген, КТ, эндоскопия и даже операция. Чем они отличаются, и в каком случае какой вариант назначают? Давайте разбираться.
Рентген при осмотре грудной клетки
Самый простой способ исследовать внутренние органы — сделать снимок при помощи специального оборудования. В зависимости от типа и мощности прибора снимки будут разного качества и глубины:
- Флюорография (ФЛГ). Цифровой или плёночный снимок лёгких. Снимок делают за счёт рентгеновского излучения очень малой дозы. Это самый распространённый тип исследований, достаточно безопасный даже для детей. Изображение лёгких получается пусть не очень чёткое, но вполне информативное. ФЛГ традиционно используют для профилактики туберкулёза.
- Рентген лёгких. Снимок получается более чёткий, чем при ФЛГ, за счёт высокой дозы облучения. Но из-за этого рентген нежелательно делать беременным женщинам и людям с ослабленным здоровьем.
- Ультразвуковое исследование. Абсолютно безопасный способ обследования. Технически его можно использовать для осмотра всех органов грудной клетки, но обычно с его помощью пытаются обнаружить жидкость в плевральной полости.
Для ФЛГ и рентгена вас попросят раздеться и встать перед устройством, которое сделает снимок. Нужно снять все украшения с шеи, так как на снимке они будут перекрывать тело.
Для ультразвукового исследования тело покрывают гелем, чтобы датчик лучше скользил, и исследуют им нужный участок груди.
Использование томографии
Томография — один из ключевых неинвазивных методов осмотра грудной клетки. Его несомненные преимущества: высокое качество изображения и практически полная безопасность для пациента. Для исследования органов грудной клетки используют два типа томографии:
- Магнитно-резонансная томография. Позволяет детально обследовать всю сердечно-сосудистую и дыхательную системы. Противопоказана людям с большим лишним весом — стол аппарата рассчитан на 120–130 кг. Кроме того, она может навредить тем, у кого стоят металлические импланты и кардиостимуляторы. Но МРТ безопасна для детей, беременных и кормящих матерей, так как в ней не используется рентгеновское излучение.
- Компьютерная томография. С её помощью получают объёмную модель внутренних органов. КТ работает по принципу рентгена, зато не имеет других противопоказаний, кроме возраста и беременности.
В сети наших диагностических центров, перед проведением КТ вас попросят заполнить договор на оказание медицинских услуг, согласие на обработку персональных данных и анкету с информацией о состоянии вашего здоровья — последнее поможет врачу-рентгенологу сделать упор на важные моменты при исследовании.
Дальше вас будет сопровождать рентгенолаборант. Он расскажет вам о ходе исследования, после чего проводит в раздевалку. Обычно для проведения томографии не нужно раздеваться полностью: достаточно снять одежду с металлическими предметами (молниями и пуговицами), обувь, очки и украшения.
Вас проводят в кабинет, где вы ляжете на стол томографа. Лаборант будет наблюдать за ходом исследования. Так что если вам вдруг станет плохо, сможете попросить остановить исследование. Но если противопоказаний нет, пациент всегда чувствует себя комфортно. Всё, что от вас требуется: слушать команды лаборанта и задерживать дыхание в нужный момент. Если при выполнении МРТ нужно лежать неподвижно, то при КТ небольшие движения не будут искажать готовый снимок.
Если нужно провести исследование с контрастом, то после серии снимков лаборант введёт вам контрастное вещество внутривенно — количество зависит от вашего веса. После этого процедуру возобновляют на пару минут.
Всё исследование длится не более пятнадцати минут. После этого лаборант вновь заходит в кабинет, помогает вам подняться и провожает в раздевалку. Заключение с расшифровкой готово сразу после проведения процедуры.
Эндоскопия в исследованиях лёгких
В рамках эндоскопии, через естественные пути в организм вводят инструмент с камерой. Изображение хорошего качества передаётся на монитор, благодаря чему можно рассмотреть нужный участок.
Бронхоскопия — единственный метод безоперационной эндоскопии грудной клетки. Она используется как для диагностики, так и для лечения. С помощью эндоскопа можно удалить слизь, гной и инородные тела, ввести лекарственные препараты, а также взять мокроту и образцы ткани для анализа.
Исследование нельзя проходить при дыхательной недостаточности, обострении астмы, аневризме, инфаркте и нарушениях свёртываемости крови. А перед обследованием вам обязательно назначат анализы:
- флюорографию,
- ЭКГ,
- анализы крови на ВИЧ и гепатиты,
- коагулограмму.
Исследование органов грудной клетки с помощью операций
Разумеется, ни один врач не будет проводить полостную операцию просто для осмотра. Но есть два вида эндоскопии, которые выполняются под общим наркозом через разрезы грудной клетки:
- Торакоскопия — исследование поверхности лёгких и плевральной полости. Через разрезы вводят эндоскоп и инструменты: можно взять образцы тканей и ввести необходимые лекарственные средства.
- Медиастиноскопия — осмотр средостении, который проводится для оценки опухоли лёгких или установки причины увеличения лимфатических узлов.
Нельзя не упомянуть пункции плевральной полости и биопсию плевры. Доктор вводит в тело иглу и берёт на анализ кусочек ткани или плевральную жидкость.
Более серьёзный вид оперативного обследования — торакотомия. Врач самостоятельно осматривает все внутренние органы, вскрыв грудную клетку. Существенный плюс торакотомии — возможность взять образцы любых тканей на обследование и оперативное выполнение лечения.
В каких случаях назначают обследования
Чем проще исследование органов грудной клетки, тем чаще его назначают. Флюорографию рекомендуют проходить раз в год для профилактики. Если по работе вы контактируете с людьми и продуктами питания, результаты ФЛГ потребуются для доступа к работе.
Другие виды обследований без серьёзных показаний вам никто не назначит. ОРЗ или ангина — не повод делать эндоскопию и МРТ. При пневмонии могут назначить томографию и бронхоскопию. А другие виды исследований назначаются при серьёзных и опасных симптомах:
- затемнения на рентгеновских снимках,
- инородное тело в дыхательных путях,
- подозрение на онкологию,
- кровохарканье,
- абсцессы и кисты в дыхательных путях и лёгких,
- воспаления плевры,
- увеличение лимфатических узлов,
- травмы и нагноения в грудной клетке.
Противопоказаний у исследований совсем немного:
- у рентгена и КТ — беременность и период грудного вскармливания;
- у МРТ — избыточная масса тела, металлические имплантаты, кардиостимуляторы, клаустрофобия;
- у бронхоскопии — обострения астмы;
- у всех видов эндоскопии — нарушенная свёртываемость крови, внутренние кровотечения, острая лёгочная недостаточность, инфаркты и перитонит.
Исследования необходимы при серьёзных заболеваниях, так как без них будет тяжело установить причины недугов. Кроме того, почти все виды обследований позволяют сразу же провести лечение, если оно возможно. Поэтому, несмотря на сложность их проведения, они пользуются большой популярностью при всех болезнях дыхательной системы.
Новая коронавирусная инфекция, острый респираторный синдром (SARS-Cov2), как известно, вызывает у ряда больных тяжелое поражение легких, которое распространяется билатерально с вовлечением их базальных и периферических отделов 1 .
До настоящего времени КТ грудной клетки является признанным стандартом визуализации в данной ситуации 2 . Однако этот метод имеет ряд недостатков, а именно: необходимость серьезных мер дезинфекции после использования у пациентов с высоко-контагиозным вирусом COVID-19, значимая стоимость, а также радиационная нагрузка.
Ультразвуковое исследование легких применялось и раньше для диагностики и мониторинга развития пневмоний и дистресс-синдрома. Поэтому, в сравнении с КТ, ультразвуковое исследование легких имеет свой потенциал как дешевый и эффективный метод у пациентов с SARS-Cov2 3,4 .
Сразу отметим, что литературы по этому вопросу не много. Остановимся на ряде, на наш взгляд, интересных публикаций.
Huang et al 5 показал в небольшом предварительном исследовании, что 75% наблюдаемых им пациентов с COVID-19 имели определяемые билатеральные очаги поражения в нижних долях обоих легких. В данном исследовании принимали участие 20 пациентов в некритическом состоянии. Были идентифицированы следующие типичные признаки: множественные билатеральные В-линии, субплевральные очаги консолидации, а также обедненный кровоток. Что важно, эти данные четко соответствовали находкам на КТ. Кроме того, было выявлено, что характер субплевральных очагов поражения при COVID-19 существенно отличался от таковых при бактериальной пневмонии, абсцессах, туберкулезе, ателектазах и кардиогенном отеке легких. Примером этого может служить тот факт, что В-линии при COVID-19 выглядят более фиксированными, более широкими и сливающимися по сравнению с кардиогенным отеком легких.
Peng et al 6 также провел исследование у 20 пациентов с COVID-19, и описывает аналогичные признаки, которые типично проявляются билатерально и полисегментарно: локальные В-линии выступали как главный ранний признак, затем следовал альвеолярный интерстициальный синдром в прогрессирующих стадиях, а затем и А-линии, как признак выздоровления. Плевральный выпот наблюдался весь редко.
Cameron W. Pierce 8 в своей критической статье говорит, что, во-первых, ультразвуковые признаки при COVID-19 чрезвычайно неспецифичны и могут быть обнаружены не только при других вирусных пневмониях, но и при невирусных пневмониях и широком спектре неинфекционных процессов, включая интерстициальные поражения легких и острый респираторный дистресс-синдром.
Автор заключает, что находки ультразвукового исследования при COVID-19 неспецифичны и сходны с таковыми при других респираторных заболеваниях. Поэтому, в целом, ультразвуковое исследование легких у критически больных пациентов следует оценивать как комплиментарную к рентгенологическим методам. Уникальным преимуществом ультразвукового исследования легких в данном контексте следует считать возможность его выполнения непосредственно у постели больного, особенно когда рентгенография груди недоступна, либо невозможна по причинам инфекционного контроля.
Авторы отмечают, что, несмотря на обнадеживающие данные, необходимы дальнейшие исследования для оптимизации использования данного метода. Это включает использование стандартного лексикона для описания ультразвуковых признаков, сходных с таковыми при описании, например, раков молочной железы, печени и щитовидной железы. Использование такого лексикона добавит объективности в дифференциации COVID-19 от других заболеваний по наличию или отсутствию типичных ультразвуковых признаков. Возможно и добавление иных методик ультразвукового исследования, таких как допплерография или эластометрия.
Matthew J. Fiala 10 в своей работе говорит, что хотя КТ до сих пор рассматривается как предпочтительный метод диагностики, ультразвуковое исследование может быть использовано для ранней диагностики изменений в легких в условиях приемного отделения у пациентов с подозрением на COVID-19, или для динамического наблюдения уже подтвержденных случаев. Кроме того, отмечает автор, если имеется ограниченность ресурсов КТ, ультразвуковое исследование может быть применено более широко, как скрининг для идентификации тех пациентов, которым выполнение КТ показано в первую очередь. Это также снижает количество инфицированных пациентов, которые попадают в сканнер.
Разумеется, заключает автор, несмотря на то, что для подтверждения эффективности представленной методики необходимо проведение большего количества исследований этой проблемы, это не должно останавливать клиницистов от раннего применения данного метода в повседневной клинической практике в условиях пандемии.
Таким образом, согласно данным литературы, можно с уверенностью сказать, что ультразвуковое исследование легких находит свое место в диагностике и динамическом наблюдении больных с новой коронавирусной инфекцией COVID-19.
Врач ультразвуковой диагностики, кандидат медицинских наук
Сивашинский Михаил Семёнович
Читайте также:

