Как сделать узи аппендикса
Добавил пользователь Евгений Кузнецов Обновлено: 04.10.2024
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
- каловые камни;
- снижение пассажа по кишечнику с застоем кала;
- глисты;
- новообразования;
- тромбоз аппендикулярной артерии.
Симптомы аппендицита
- справа вниз от пупка;
- правое подреберье;
- ближе к срединной линии справа от пупка;
- в правой нижней части живота, ближе к мочевому пузырю;
- иногда боль отдает в правый тазобедренный сустав и правое бедро;
- изредка при аппендиците болит слева от пупка или в области желудка.
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
- разрыв червеобразного отростка;
- аппендикулярный инфильтрат или абсцесс (нагноение червеобразного отростка);
- забрюшинная флегмона (нагноение в забрюшинном пространстве);
- перитонит (воспаление брюшины);
- пилефлебит (воспаление вен слепой кишки);
- сепсис (заражение крови).
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
- длительная локализация боли в эпигастрии, затем – по всем отделам живота;
- запор или многократный понос;
- многократная рвота;
- беспокойство, плач, отсутствие аппетита;
- лихорадка до 39 °С;
- небольшое вздутие живота, постоянное напряжение мышц брюшной стенки.
Диагностика аппендицита
- В первую очередь требуется консультация хирурга в первый час госпитализации. Используют специальные диагностические шкалы (AAS, Альварадо, RIPASA).
- При аппендиците у женщин нужна консультация гинеколога.
- При дизурии – консультация уролога.
- УЗИ брюшной полости.
- КТ брюшной полости (беременным при аппендиците вместо КТ делают УЗИ или МРТ).
- Диагностическая лапароскопия – малоинвазивное вмешательство, при котором через небольшой надрез лапароскопом осматривается брюшная полость. Обнаружив признаки аппендицита, переходят к лапароскопической аппендэктомии.
Анализы при аппендиците
-
(показывает признаки воспаления в виде увеличения СОЭ, С-реактивного белка, лейкоцитоза, нейтрофилеза). (для дифференциального диагноза). (в том числе панкреатической) – этот фермент позволяет выявить воспаление органов брюшной полости. . .
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
- большом весе;
- возрасте старше 50 лет;
- онкологических заболеваниях;
- инфаркте и инсульте в анамнезе;
- варикозной болезни;
- СКВ и эритремии;
- послеродовом периоде;
- травмах;
- приеме гормональных контрацептивов.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острый аппендицит: причины появления, симптомы, диагностика и способы лечения.
Определение
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Червеобразный отросток (аппендикс) – это придаток слепой кишки, являющийся важным органом иммунной системы и тесно взаимодействующий с микрофлорой кишечника.
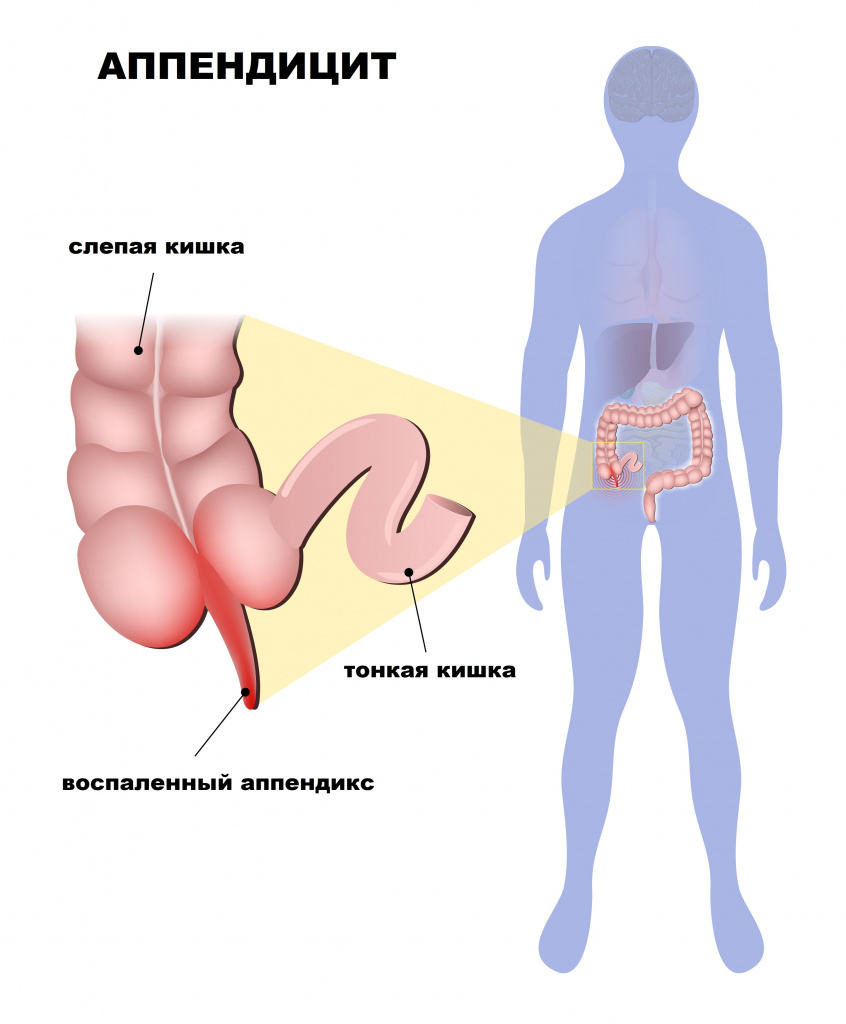
Причины появления острого аппендицита
Основной причиной развития острого аппендицита является нарушение пассажа (продвижения) содержимого из просвета аппендикса. Это может быть обусловлено пищевыми массами, каловыми камнями, глистной инвазией, гипертрофией (разрастанием) лимфоидной ткани, новообразованиями. Секреция слизи в условиях закупорки приводит к повышению давления внутри просвета аппендикса.
Содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого воспалительного процесса.
Классификация заболевания
Клинико-морфологические формы острого аппендицита:
- катаральный (поверхностный, простой),
- флегмонозный,
- гангренозный,
- эмпиема червеобразного отростка.
Обычно пациенты жалуются на боль в животе без четкой локализации (так называемую блуждающую боль), отсутствие аппетита, тошноту, рвоту, редко диарею, повышение температуры тела.
Локализация боли зависит от расположения аппендикса. Например, при восходящем расположении боль ощущается в правом подреберье. При медиальном расположении аппендикса боль локализуется ближе к пупку. При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли. При ретроцекальном расположении боль отдает в правое бедро и даже в правый тазобедренный сустав. Заметим, что червеобразный отросток вблизи внепеченочных желчных ходов может спровоцировать транзиторную желтуху.

Катаральный аппендицит. Симптомом начальной стадии заболевания является постоянная, неинтенсивная, тупая (лишь изредка схваткообразная) боль, заставляющая пациента обратиться за медицинской помощью. В течение нескольких часов боль, постепенно усиливаясь, смещается из эпигастральной области в правую подвздошную – зону локализации аппендикса. Такое смещение называется симптомом Кохера-Волковича и характерно для острого начала аппендицита. На этой стадии температура обычно повышается до 37-37,5°С.
Гангренозный аппендицит – та стадия заболевания, которая характеризуется уменьшением или даже полным исчезновением боли из-за отмирания нервных окончаний в аппендиксе. Температура тела нередко бывает нормальной (ниже 37°С) или даже пониженной (до 36°С). Характерно выраженное учащение пульса – 100-120 ударов в минуту.
Диагностика острого аппендицита
Дифференциальная диагностика
Острый аппендицит необходимо дифференцировать почти от всех заболеваний брюшной полости и забрюшинного пространства (прободной язвы желудка или двенадцатиперстной кишки, острого панкреатита, дивертикулита, кишечных инфекций, почечной колики), а также от заболеваний органов малого таза (инфекций, апоплексии яичника, перекрута кисты яичника, внематочной беременности).
Лабораторная диагностика
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.

Проводится для уточнения диагноза при подозрении на острый аппендицит, а также при слабовыраженной симптоматике аппендицита, при атипичном протекании у беременных женщин, пожилых пациентов. Показано при повторяющихся приступах боли в правом боку, особенно после физических нагрузок или быстрой ходьбы. Демонстрирует увеличение диаметра аппендикса, утолщение стенок, изменение формы органа, наличие жидкости в брюшной полости, наличие камней в полости органа. Датчик УЗИ движется по телу пациента. Проводится натощак. Длительность 10 мин.
УЗИ аппендикса – ультразвуковая диагностика аппендикса, позволяющая определить наличие острого или хронического воспаления червеобразного отростка слепой кишки.
ПОКАЗАНИЯ К УЗИ АППЕНДИКСА
- тянущая боль в эпигастральной области
- усиление боли до резкой и пульсирующей, перемещение эпицентра боли в правую нижнюю часть живота, а затем снижение интенсивности боли
- усиление боли при кашле, чихании, движении, глубоком вдохе
- повышение температуры до 37,5-38°C (при осложнении до 40°C)
- тошнота, рвота
- сухость во рту, отсутствие аппетита
- нарушения стула (запор или диарея), вздутие живота, метеоризм
- частое мочеиспускание
- учащенное сердцебиение
При подозрении на острый аппендицит необходимо срочно вызвать скорую помощь.
УЗИ аппендикса проводится для срочного подтверждения диагноза аппендицит, а также для уточнения диагноза
- при слабой выраженности симптомов аппендицита
- при атипичном протекании воспаления аппендикса у пожилых пациентов, у беременных женщин
- при повторяющихся болях в правом боку, особенно после физической нагрузки или ходьбы
УЗИ аппендикса наиболее показательно при длительном болевом синдроме и при отсутствии однозначных клинических признаков аппендицита. УЗИ проводится по назначению хирурга, терапевта, гастроэнтеролога в комплексе с лабораторной диагностикой (общий анализ крови, общий анализ мочи), УЗИ органов брюшной полости, рентгенографией, компьютерной томографией аппендикса.
УЗИ аппендикса при воспалительном процессе демонстрирует
- увеличение диаметра аппендикса
- утолщение стенок органа
- изменение формы аппендикса, он может напоминать букву S
- наличие жидкости в брюшной полости
- камни в полости аппендикса
Длительность – 10 мин.
ПОДГОТОВКА К УЗИ АППЕНДИКСА
Если у больного подозревается острый аппендицит, УЗИ проводится неотложно, без подготовки. По возможности УЗИ лучше проводить натощак.
Контактные данные
Где мы находимся
Режим работы
Дружите с нами
Материалы сайта являются объектом авторского права. Использование материалов запрещено без письменного согласия Правообладателя. 16 + Информация предназначена для лиц старше 16 лет.
Информация на сайте носит справочный характер. Постановка диагноза, порядок лечения являются исключительной прерогативой лечащего врача. Есть противопоказания – необходимо проконсультироваться с врачом.
В связи с большим спросом сроки выполнения тестов на антитела к COVID-19 и других исследований могут быть увеличены. Приносим свои извинения.
Записаться на прием
Записаться на прием
Обращаем ваше внимание и просим отнестись с максимальной ответственностью!
Если Вы вернулись из-за границы/контактировали с приехавшими в течение последних 30 дней, следуйте рекомендациям Минздрава РФ:
- побудьте на карантине 2 недели (инкубационный период) и ограничьте контакты с близким окружением
- если у вас есть признаки ОРВИ (кашель, чихание, температура, насморк, слабость, головные боли), вызовите врача на дом/скорую помощь (при ухудшении состояния в сторону интенсивного кашля с мокротой, одышки, боли в груди, рвоты/диареи)
Мы вынуждены будем отказать вам в приеме при наличии 2 указанных выше факторов по ряду причин. Частные медицинские учреждения не проводят тесты на коронавирус. В случае носительства вируса вас должны наблюдать в стационаре и оказывать соответствующую специализированную медицинскую помощь. И, самое важное, вы можете увеличить количество зараженных, именно поэтому мы настоятельно рекомендуем оставаться дома.
Полезные сайты

Аппендицит – это воспаление червеобразного отростка слепой кишки. Орган влияет на эндокринную регуляцию, работу иммунитета и поддержание нормальной микрофлоры кишечника, однако не считается жизненно важным. Воспаление аппендикса прогрессирует быстро и ведет к серьезным последствиям, которые угрожают жизни пациента. При аппендиците объем медицинской помощи, как правило, заключается в удалении отростка.
Патологическое состояние развивается одинаково часто у мужчин и женщин всех возрастов. Риск заболеть аппендицитом сохраняется до преклонного возраста. Согласно статистике, аппендицит является наиболее часто встречаемым заболеванием пищеварительного тракта, которое требует хирургического лечения.
Формы аппендицита
Воспаление аппенд-отростка бывает острым и хроническим. Острый аппендицит может иметь разный характер воспаления:
- катаральный – характеризуется инфильтрацией стенок отростка, которая в течение суток переходит в гнойные изменения;
- флегмонозный – гнойное расплавление затрагивает всю толщу стенки отростка;
- флегмонозно-язвенным – на стенках появляются язвенные поражения;
- апостематозный – в стенках формируются небольшие множественные абсцессы;
- гангренозный – сопровождается некротическими изменениями тканей.
Хронический аппендицит может развиваться в первично-хронической, резидуальной (исход острого воспаления) и рецидивирующей формах. Вялотекущее воспаление приводит к деструктивным процессам в стенках, разрастанию грануляционной ткани, что чревато формированием спаечного процесса, образованием кист и других осложнений.
Проявления аппендицита
Типичные проявления острого аппендицита на ранних этапах развития включают симптомы общей интоксикации. Пациент страдает от тошноты, слабости, субфебрильной температуры, озноба. По мере прогрессирования воспалительных изменений возникает диарея.
Болевой синдром выраженный. Сначала боль локализуется вверху живота, затем переходит в околопупочную область и правый бок (в подвздошную область). Неприятные ощущения усиливаются при кашле и смехе, ослабевают, когда больной ложится на правый бок и подтягивает ноги к животу.
Острый аппендицит может иметь атипичную симптоматику. Чаще она наблюдается у детей, людей в возрасте, беременных женщин. Если имеется понос, рвота, температура и дискомфорт в животе, всегда следует обращаться к врачу для установления истинного диагноза и своевременного начала лечения.
При хроническом аппендиците, который встречается намного реже острого, больные сталкиваются с ноющими тупыми болями в правом боку. Возникают они на фоне физических нагрузок, постепенно ослабевают и исчезают.
Причины воспаления аппендикса
Основное причиной развития заболевания является проникновение патогенных бактерий в просвет отростка. Риск воспаления аппендикса повышается для людей, которые страдают регулярными запорами, употребляют много белковой пищи, имеют хронические патологии органов пищеварительного тракта. Определенную роль играют кишечные инфекции.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Начните с поиска аппендикса с восходящей ободочной кишки с правого боку
Аппендикс является отростком слепой кишки. Чтобы найти аппендикс мы должны найти восходящую ободочную кишку
Аппендикс будет выглядеть как плотная эхогенная структура. Но как его определить? Кишечник скорее всего будет содержать газ и как мы отличим толстую кишку от тонкой кишки?
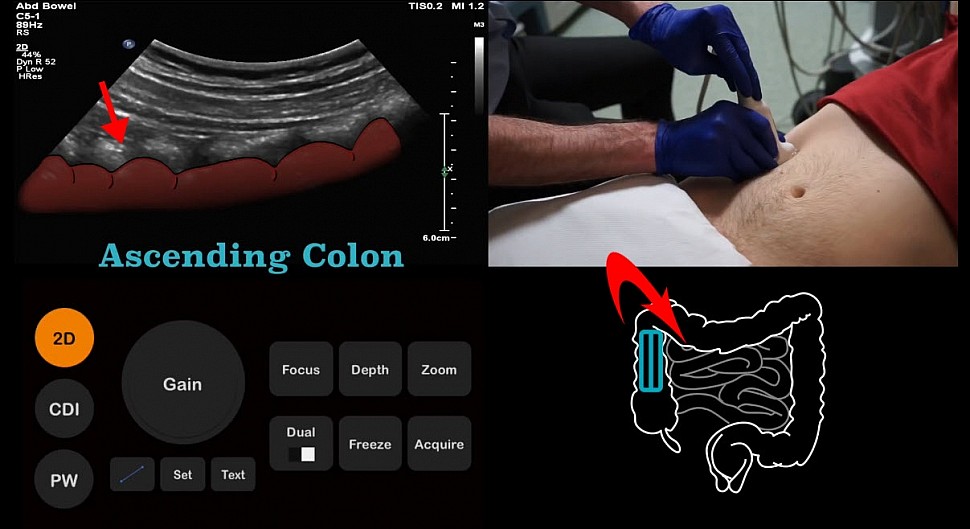
Ориентируемся на гаустру имеющую волнистый контур. Повернув датчик в продольном направлении мы увидим более четкое изображение. Это будет подтверждением, что мы действительно смотрим толстую кишку
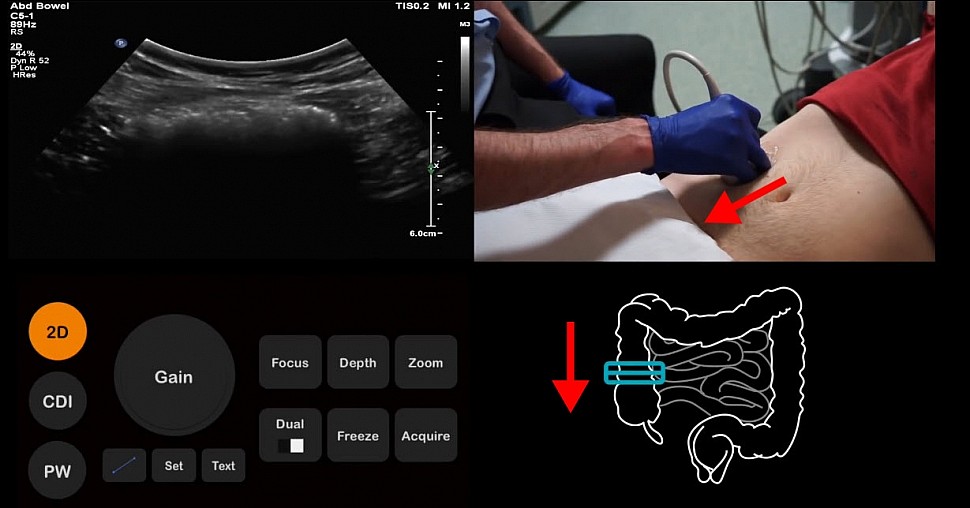
Далее передвигаем датчик вниз от восходящей ободочной кишки к слепой кишке в самый низ
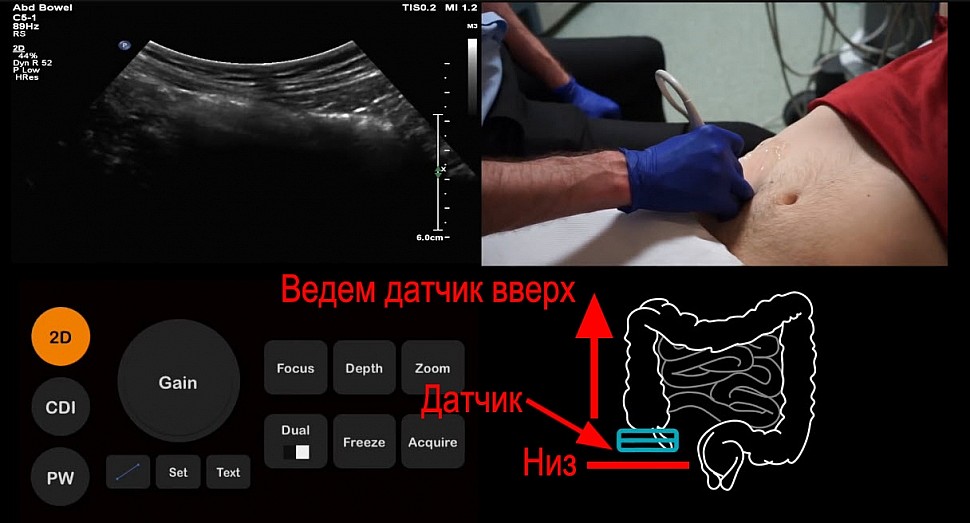
Затем начинаем поднимать датчик вверх для поиска терминального отдела подвздошной кишки
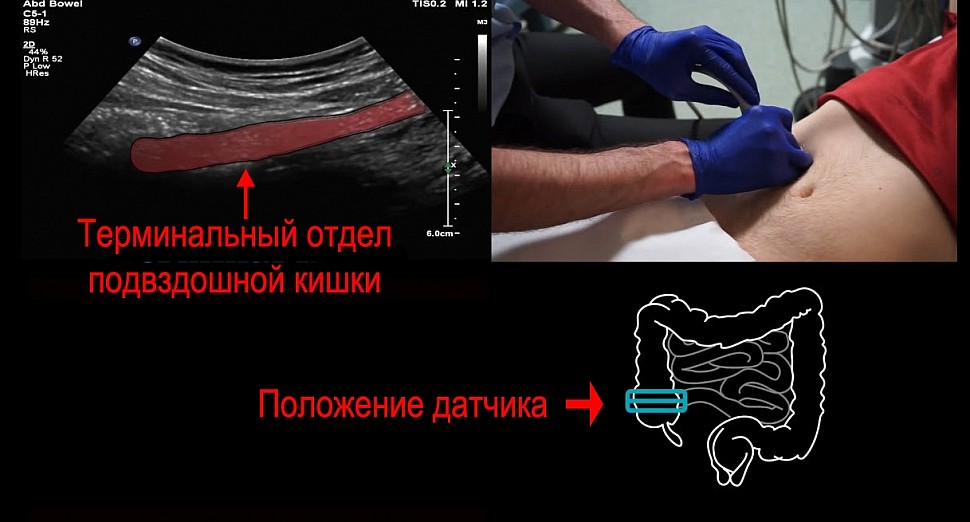
Найти терминальный отдел подвздошной кишки важно, потому что в нем могут идти патологические процессы похожие по симптомам на аппендицит
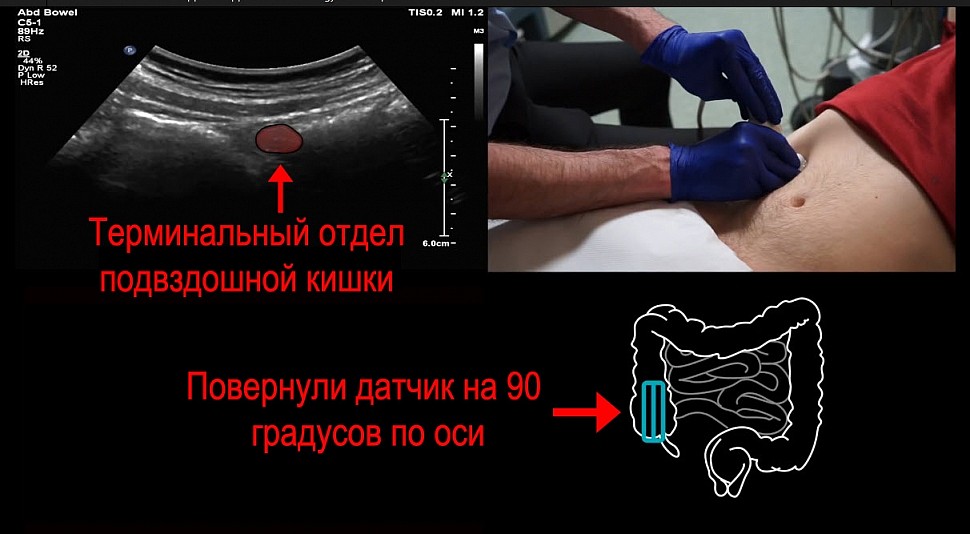
Поворачиваем датчик на 90 градусов по оси
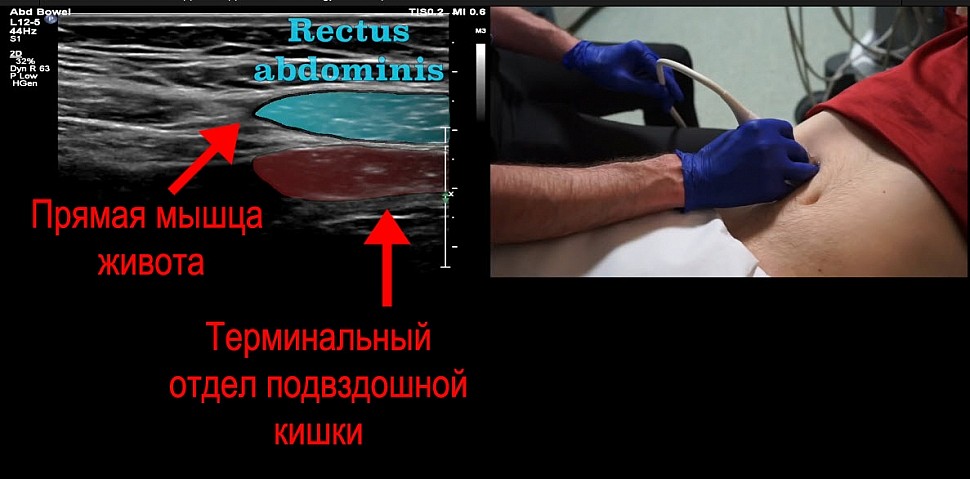
Вы можете улучшить изображение надавив на мягкие ткани. Продолжаем сканирование поменяв положение датчика
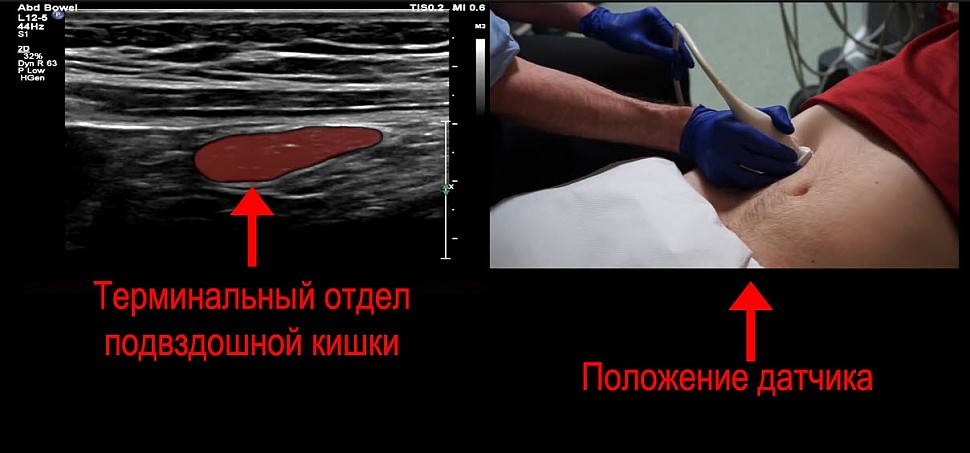
Терминальная подвздошная кишка должна иметь нормальную толщину стенки, рядом не должно быть отеков или скоплений
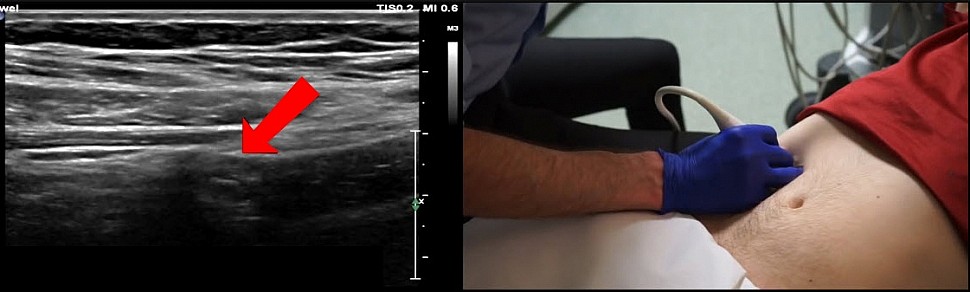
Важный ориентир. Мы видим, как терминальная часть подвздошной кишки входит в слепую кишку у илеоцекального клапана. Аппендикс должен быть рядом
Просканируйте нижнюю часть подвздошной кишки и найдите а ппендикс. Положение аппендикса у каждого человека разное, поэтому вам нужно осматривать всю слепую кишку
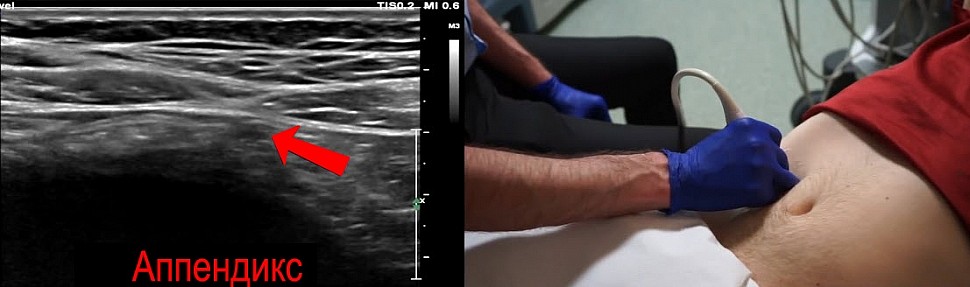
Мы нашили небольшую трубчатую структуру. Это и есть аппендикс
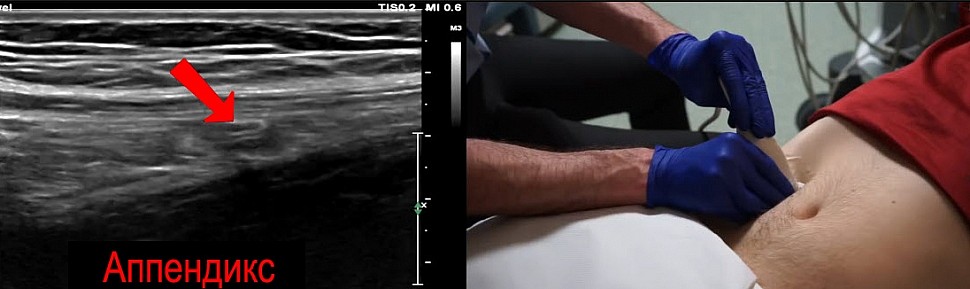
Для лучшего контроля вращайте датчик двумя руками
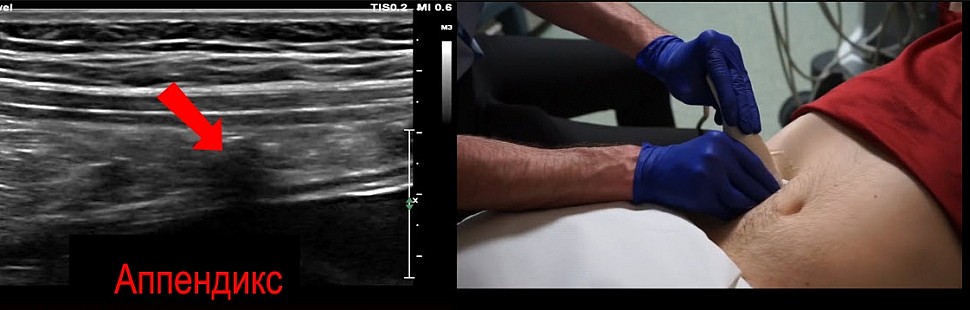
Акустическая тень из-за газов
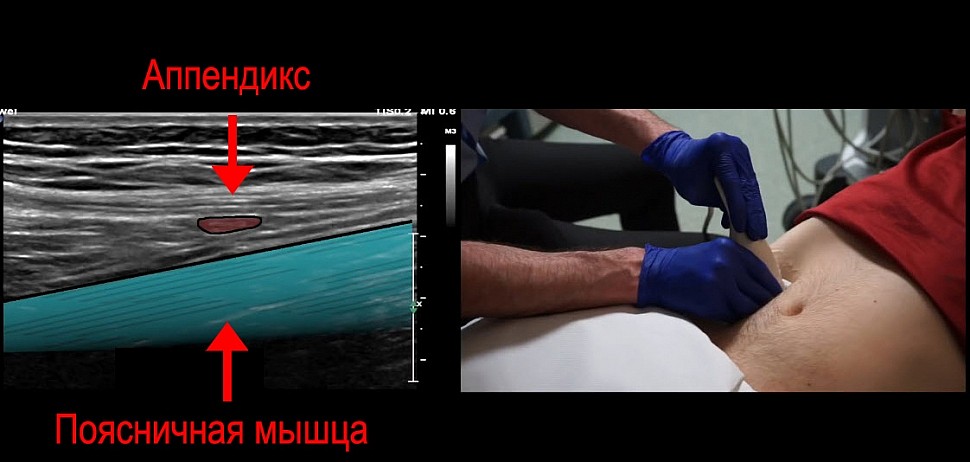
Полезный анатомический ориентир - поясничная мышца. Аппендикс часто можно увидеть над поясничной мышцей
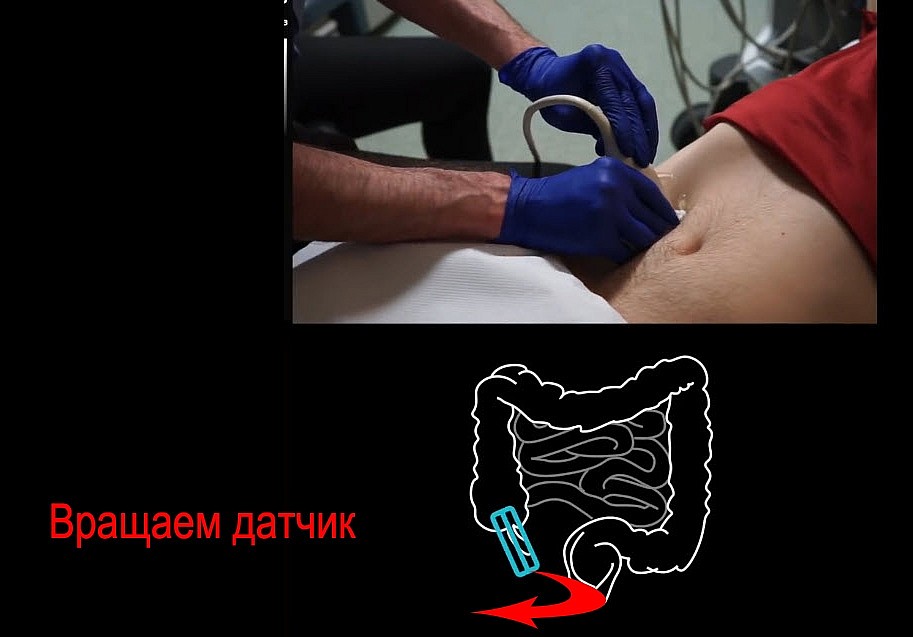
Как вращать датчик?
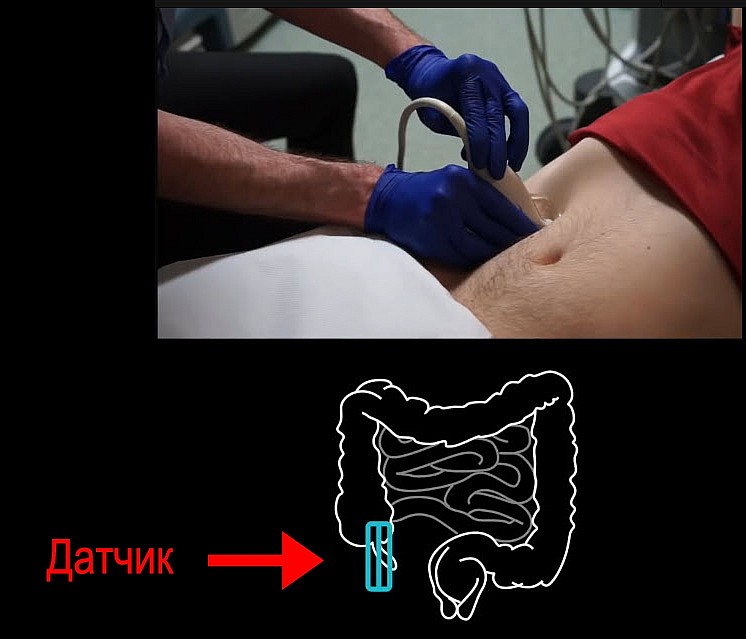
Вращаем датчик вокруг оси влево вправо
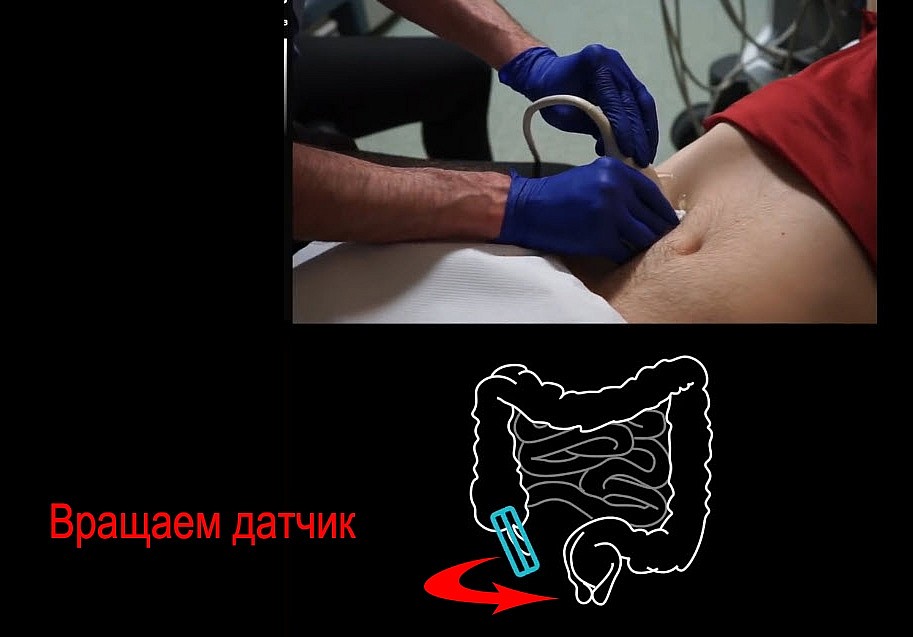
Вращаем датчик вокруг оси влево вправо
Научиться диагностировать аппендицит - это сложный навык, но при постоянной практике вы справитесь с этой задачей.
Читайте также:

