Как сделать укол в пятку
Обновлено: 06.07.2024
Болезнь является довольно распространенной – на ее долю приходится более десяти процентов от общего количества всех патологий костно-мышечной системы. Замечено, что чаще страдают от пяточных шпор женщины после 40-45 лет.
Причины пяточной шпоры
К появлению пяточной шпоры приводят:
-
(повышенная нагрузка на ноги);
- опущение внутреннего продольного свода стопы (продольное плоскостопие);
- ежедневное длительное стояние босыми ногами на твердой поверхности, ходьба по ней;
- высокий тонус икроножных мышц;
- нарушение кровообращения нижних конечностей;
- артроз, артрит, болезнь Бехтерева;
- нарушение обменных процессов (например, при подагре);
- травматическое повреждение пяточной кости.
Статистика показывает, что в 90% случаев пяточная шпора является именно следствием плоскостопия. Объясняется это тем, что при опущении свода нагрузка на стопу распределяется неравномерно, сухожилия постоянно перенапрягаются. Возможен даже их отрыв от подлежащих косточек. Как результат, воспаляется не только поверхностный слой костной ткани, но и глубоколежащие ее слои.
Симптомы пяточной шпоры
Размер возникшей пяточной шпоры не связан с выраженностью симптомов заболевания. Иногда больной теряет трудоспособность при выросте крошечного размера или, напротив, не испытывает никакого дискомфорта при огромном костном разрастании.
Чаще всего болезнь проявляет себя болью во время ходьбы. Пациент жалуется, будто бы у него в пятке раскаленный гвоздь. Особенно выражен данный признак во время старта ходьбы (после продолжительного отдыха, ночного сна).
Постепенно у больного изменяется походка. Это обусловлено стремлением снизить болевые ощущения в стопе. Возникает адаптационное напряжение мышц спины и ног, колени перегружаются, постоянно болят поясница и шея.
В некоторых случаях болевой симптом настолько сильный, что человек вообще не может ступать на больную ногу и передвигается на костылях.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика пяточной шпоры
При осмотре болезненной пятки врач обычно не видит никаких изменений. Лишь иногда наблюдаются мозоли и отек. При надавливании на стопу у пациента возникает сильная боль.
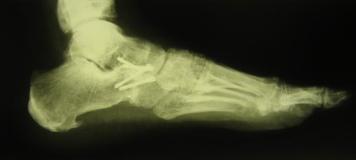
Чтобы подтвердить предварительный диагноз пяточной шпоры, делается рентгеновский снимок. На нем виден костный вырост, который напоминает шип, идущий вдоль подошвенной поверхности пяточной кости и выходит из зоны фиксации плантарного апоневроза. На ранних стадиях болезни рентгенограмма может и не показать наличие шпоры, что затрудняет диагностику.
Следует отметить, что не всегда костный вырост является болезнью. У некоторых людей он обнаруживается случайно во время профилактического осмотра и не вызывает никаких дискомфортных ощущений. Это говорит о том, что пяточная шпора может быть вариантом нормы, не требующим лечения.
Опасна ли пяточная шпора
У каждого четвертого больного, посчитавшего, что удалять пяточную шпору не нужно, заболевание приводит к частичной потере подвижности. Важно на время лечения отказаться от активного образа жизни и соблюдать постельный режим.
Не исключена и трансформация костного выроста в доброкачественную опухоль, образованную нервными клетками и волокнами.
Группа риска по развитию заболевания
Чаще всего пяточная шпора образуется у:
- спортсменов, дающих большие нагрузки на пятки;
- людей с плоскостопием;
- больных с ожирением;
- женщин старше 40-45 лет;
- беременных на фоне набора веса.
Как избавиться от пяточной шпоры. Профилактические меры
Чтобы избежать появления пяточной шпоры, необходимо:
- следить за собственным весом и правильно питаться;
- исключить перегрузку стоп;
- лечить плоскостопие;
- носить только качественную и удобную обувь;
- пользоваться специальными ортопедическими стельками;
- своевременно лечить болезни позвоночника и суставов;
- при появлении первых признаков пяточной шпоры сразу обращаться за врачебной помощью.
Консервативные средства лечения пяточной шпоры
В 70% случаев лечение пяточной шпоры заключается в использовании методов консервативной терапии и ношении ортопедических стелек. Чтобы блокировать распространение воспалительного процесса в конечности, больному назначаются:
Хороших результатов позволяет достигать физиотерапия:
- электрофорез (лекарственные средства вводятся через кожу стопы с помощью электрического тока);
- ультразвук (новообразование обрабатывается высокочастотными звуковыми колебаниями низкой интенсивности);
- лазерная терапия;
- УФО (светолечение пораженной ступни лучами ультрафиолетового диапазона);
- магнитотерапия (пяточную шпору обрабатывают импульсным либо постоянным магнитным полем);
- рентгенотерапия и др.
Лечение пяточной шпоры лазером
Лазерный луч улучшает кровообращение и уменьшает болевые ощущения. Лечение включает два курса. Первый рассчитан на десять ежедневных процедур, в ходе которых врач облучает стопу лазером в четырех разных проекциях.
Второй десятидневный курс следует через две недели после первого. Он предусматривает использование импульсов более высокой частоты. При необходимости больному может быть назначен и третий курс лазерной терапии.
К преимуществам лечения пяточной шпоры лазером врачи относят:
- отсутствие побочных эффектов;
- не вызывает аллергических реакций;
- проводится в амбулаторных условиях, не требует госпитализации;
- является безболезненным способом;
- ускоряет процесс выздоровления;
- имеет доступную цену.
Лазер не способен разрушить саму пяточную шпору. Он лишь устраняет воспаление в окружающих ее тканях, убирает болевой симптом и снимает отек.
Лечение пяточных шпор ударно-волновой терапией
Все чаще ортопеды и травматологи направляют пациентов с пяточной шпорой на сеансы ударно-волновой терапии. В ходе нее костный вырост обрабатывается ударными волнами, подаваемыми специальным аппаратов. В результате:
- размеры шпоры постепенно уменьшаются;
- боль проходит;
- кровообращение в конечности нормализуется;
- восстанавливается отток лимфы;
- укрепляется связочный аппарат.
Отзывы о лечении пяточной шпоры с помощью ударно-волновой терапии положительные.
Лекарственные блокады при пяточной шпоре
Если консервативные способы лечения пяточной шпоры не обеспечивают достижения желаемого результата, больному назначаются лекарственные блокады. Используемые во время них препараты оказывают противовоспалительное действие и купируют болевой симптом.
Очень важно, чтобы блокаду в костный вырост делал высококвалифицированный и опытный специалист. Дело в том, что рассчитать требуемую дозу лекарства и попасть в нужную точку сложно. Ошибки же чреваты серьезными осложнениями, некрозом мягких тканей.
Операция по удалению пяточной шпоры
Операции по удалению пяточной шпоры проводятся в крайних случаях. Во время процедуры используется местная или проводниковая анестезия, реже – общий наркоз.
Пациент лежит на операционном столе лицом вниз. Врач выполняет подковообразный разрез и удаляется через него костный вырост путем сбивания долотом. После рану ушивают и накладывают гипс. Носить его нужно на протяжении двух недель. Вернуться к привычному образу жизни больной может примерно через месяц.
Можно ли вылечить пяточную шпору народными способами
Полностью избавиться от пяточной шпоры, используя рецепты народной медицины, вряд ли возможно. Они направлены в основном на уменьшение болевого симптома и снятие воспалительного процесса в ступне.
- Сделать крепкий солевой раствор (на литр горячей воды 3 ст.л. морской/поваренной соли) и опустить в него ноги. Продолжительность процедуры – полчаса. После ноги вытереть и прибегнуть к помощи одного из двух нижеприведенных рецептов:
- Чеснок натереть и привязать на 4 часа к области пяточной шпоры.
- Приложить к пятке несоленое свежее свиное сало, сверху накрыть пакетом и надеть носок.
- Сделать горячую ванну для ног с солью, после приложить к распаренной пятке чайный гриб, посыпанный пищевой содой. Сверху прикрыть компресс влажной марлей.
- Каждый день прикладывать к пяточной шпоре ломтики сырого картофеля. Чем дольше больной будет держать компресс, тем лучше будут результаты.
- Неочищенную сырую черную редьку натереть на мелкой терке. Полученную кашицу прикладывать к воспаленной пятке на ночь, фиксируя сверху полиэтиленовым пакетом и лейкопластырем.
- Прикладывать к ступне истолченный корень хрена.
- Таблетку "Анальгина" истолочь и всыпать полученный порошок в пенициллиновый пузырек с йодом. Тщательно взболтать. Раствор посветлеет. Им необходимо смазывать больную пятку 4-5 раз в день.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Медикаментозное лечение пяточной шпоры необходимо на разных этапах заболевания, когда возникает необходимость купировать боль и воспаление, восстановить двигательные функции стопы, голеностопного сустава. С этой целью назначают нестероидные противовоспалительные средства, гормональные препараты в разных лекарственных формах в соответствии с интенсивностью боли, индивидуальными противопоказаниями.
В статье ниже обсудим: цели медикаментозного лечения, какие препараты назначают при пяточных шпорах, противопоказания для каждой группы лекарств, что делать при побочных эффектах и, если медикаментозное лечение оказалось неэффективным.
Цель медикаментозного лечения
Основа фармакотерапии — раннее обезболивание, адекватная противовоспалительная терапия. Отсутствие боли позволяет повысить эффективность физиопроцедур, массажа, лечебной гимнастики, восстановить двигательную активность. В противном случае при отказе от лечения боль усиливается, приобретает стойкий характер, вызывает длительную нетрудоспособность, иногда вынуждает передвигаться человека с помощью костылей. Длительный болевой синдром может стать причиной двигательных, вегетативных и психических расстройств.
В качестве препаратов первой линии используют нестероидные противовоспалительные средства, стероидные гормоны, ненаркотические анальгетики, согревающие мази. В распоряжении специалиста имеется большое разнообразие лекарственных форм. При выборе способа введения препарата в организм исходят из интенсивности боли: при слабовыраженных болезненных ощущениях рекомендовано местное применение мазей и гелей, при умеренном болевом синдроме принимают таблетированные препараты, при сильно выраженной боли выполняют инъекции, лекарственные блокады.
Статью проверил
Дата публикации: 19 Марта 2021 года
Дата проверки: 19 Марта 2021 года
Дата обновления: 28 Января 2022 года
Содержание статьи
Какие препараты назначают при пяточных шпорах
Направленное действие против сильной боли и воспаления обеспечивают нестероидные противовоспалительные препараты и глюкокортикостероиды. Общим обезболивающим эффектом обладают ненаркотические анальгетики, согревающие и местнораздражающие мази. С целью укрепить иммунитет принимают биологически активные добавки, витаминные комплексы. Препараты калия, натрий хлорид помогают восстановить водно-электролитный баланс, кислотно-щелочное равновесие, что важно для благоприятного исхода пяточной шпоры, предупреждения увеличения в размерах костного нароста.
Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты небезопасны, и их приём в ряде случаев может привести к осложнениям со стороны пищеварительной и сердечно-сосудистой систем. Наиболее частые патологии вследствие бесконтрольного приема завышенных доз НПВП — эрозивно-язвенное поражение желудка, желудочно-кишечные кровотечения, нестабильная стенокардия, инфаркт миокарда.
НПВП в таблетках рекомендовано принимать минимально коротким курсом 2-4 дня, в минимальных, но эффективных дозировках. При остаточном болевом синдроме переходят на нестероидные противовоспалительные препараты в виде мазей, кремов и гелей. В сравнении с таблетированными формами они более безопасны, хорошо переносятся пациентами, реже вызывают нежелательные аллергические и токсические реакции. Используют в качестве дополнения к системно назначаемым НПВП.
Противопоказания
Основные противопоказания на НПВП в виде мазей, гелей, кремов связаны с индивидуальной непереносимостью компонентов состава, повреждением целостности кожного покрова и высыпаниями в области пяточной кости.
НПВП в таблетках и уколах не назначают при таких заболеваниях и патологических состояниях, как:
- язва желудка и двенадцатиперстной кишки;
- желудочные и цереброваскулярные кровотечения;
- воспалительные заболевания кишечника;
- гемофилия;
- нарушения свёртывания крови;
- бронхиальная астма;
- сердечно-сосудистые патологии;
- стойкое повышение артериального давления;
- почечная, печеночная, сердечная недостаточность;
- период после аортокоронарного шунтирования.
С осторожностью следует принимать нестероидные противовоспалительные лекарства в пожилом возрасте, детям до 12 лет, в период беременности, грудного вскармливания.
Глюкокортикостероиды
Другая группа лекарственных средств, предназначенных для купирования боли и воспаления при пяточной шпоре — стероидные гормоны. Они оказывают разностороннее влияние на патологический процесс:
- сдерживают активность воспаления;
- предупреждают развитие или облегчают течение аллергической реакции;
- снимают боль;
- уменьшают всасывание и повышают выведение кальция;
- препятствуют разрушению костной и хрящевой ткани.
Применение стероидных гормонов возможно внутрь, в виде мазей, кремов, гелей, инъекций. Высокую эффективность демонстрируют таблетированные формы. Внутримышечное введение может быть применено в случаях интенсивной боли при отсутствии эффекта от таблеток, мазей. Хорошо обезболивают и снимают воспаление лекарственные блокады с местными анестетиками и глюкокортикостероидами.
Назначаемые врачом стероидные препараты должны быть не только эффективными, но и безопасными для пациента. Перечень противопоказаний, как и побочных эффектов у глюкокортикостероидов обширный, из-за чего используются крайне редко, только по назначению и под контролем специалиста. Применение стероидных гормонов оправдывает неэффективность НПВП, тяжёлое состояние больного, необходимость достичь быстрого клинического результата.
Глюкокортикостероиды в таблетках могут стать причиной серьезных осложнений, как:
- галлюцинации;
- дезориентация;
- ухудшение зрения и слуха;
- головные боли;
- тошнота, рвота;
- язва желудка;
- панкреатит;
- нарушение обменных процессов;
- суставная и мышечная боль;
- повышение артериального и черепно-мозгового давления.
Также возможен синдром отмены с жалобами на слабость, общее недомогание, заторможенность, тошноту. Нежелательные реакции на применение мазей, гелей, кремов: шелушение, покраснение и зуд кожи, раздражение, симптомы дерматита.
При проведении блокады важно правильно выбрать место и определить глубину введения лекарственного вещества, в противном случае возможны осложнения (воспаление ахиллова сухожилия, снижение плотности костной ткани пяточной кости, некроз тканей). Во избежание осложнений выбор препарата должен осуществлять врач в индивидуальном порядке. Назначение глюкокортикостероидов у людей с повышенным риском осложнений должно быть исключено.
Противопоказания
Не рекомендовано длительное использование глюкокортикостероидов в любой форме. Противопоказания к применению наружных форм связаны с вирусными и грибковыми поражениями кожи, бактериальными кожными заболеваниями, сифилисом, туберкулёзом кожи, опухолями кожи, язвами и ранами в области пятки.
Глюкокортикостероиды противопоказано принимать внутрь, вводить в/м и в виде лекарственных блокад при:
- аллергии на компоненты состава;
- активной форме туберкулёза;
- сахарном диабете;
- СПИДе;
- эпилепсии;
- почечной и печеночной недостаточности;
- уменьшении прочности и повышении хрупкости костей (остеопороз);
- язве пищевода, желудка;
- гипертонической болезни в тяжёлой форме;
- системном микозе;
- в период до и после вакцинации БЦЖ.
Применение стероидных гормонов у беременной и кормящей женщины возможно по рекомендациям специалиста, когда ожидаемый эффект превышает риск возможных осложнений для плода, ребенка.
Согревающие и местнораздражающие мази
Мази с отвлекающим и согревающим эффектом часто назначают в дополнение к другим методам консервативного лечения. Они уменьшают выраженность болевого синдрома, восстанавливают процессы лимфо- и кровообращения, нормализуют обмен веществ, расслабляют гладкомышечную мускулатуру. Кроме того усиливают эффект от массажа, уменьшают дозировку и необходимость в таблетированных формах.
В зависимости от того, какие компоненты присутствуют в составе, зависит лечебный эффект, продолжительность действия, возможные побочные реакции. Обезболивающее и местнораздражающее действие обеспечивает муравьиная кислота, пчелиный яд, экстракт красного перца, камфара, скипидар, змеиный яд. Анальгезирующими и противовоспалительными свойствами обладают такие вещества, как диклофенак, ибупрофен, кетопрофен, индометацин.
При использовании мазей, гелей необходимо обратить внимание на состояние кожных покровов. Препараты не применяют при экземах, ранах, инфицированных ссадинах, дерматозах в пяточной области. К временным противопоказаниям относят беременность, период кормления грудью, детский возраст до 12 лет.
Что делать при побочных эффектах
Нежелательные побочные реакции возможны при длительном применении препаратов, особенно, если были назначены в высоких дозах, при наличии факторов риска. Чтобы минимизировать вероятность осложнений, важно использовать лекарственные средства по рекомендациям врача, и под его контролем.
В случае передозировки необходимо промыть желудок, принять рвотное. При симптомах дозировки хронического характера рекомендовано снизить дозировку, обратиться к специалисту. Местные реакции в виде высыпаний и шелушения на коже, зуда требуют симптоматического лечения: внутрь назначают антигистаминные препараты, наружно — противоаллергические или стероидные мази.
Побочные эффекты со стороны пищеварительной, нервной, сердечно-сосудистой, локомоторной системы, эндокринные расстройства обязывают обратиться за медицинской помощью. По результатам обследования и жалоб со стороны пациента, врач скорректирует дозировку и схему приёма, назначит другой препарат.
Что делать, если медикаментозное лечение не помогает
Консервативные методики не всегда помогают достичь нужного эффекта, однако в 80-90 % от общего числа случаев показывают хороший результат. Медикаментозная терапия эффективнее, если дополнять её физиопроцедурами, массажем, лечебной физической культурой, ношением ортопедической обуви/стелек. В остальных 10-20 % случаев необходимо хирургическое удаление костного разрастания в области бугра пяточной кости. Оперативное вмешательство имеет много отрицательных сторон, такие как, осложнения во время операции, длительный реабилитационный период, ухудшение качества жизни, поэтому спешить с операцией не стоит.
Остановить прогрессирование пяточной шпоры, снять боль, вернуть возможность к передвижению способны физиотерапевтические методики. В последнее время для лечения пяточной шпоры в травматологии и ортопедии всё чаще используют метод ударно-волновой терапии. Воздействие на ткани акустическими волнами определенной частоты способствует усилению местного микрокровотока, обменных процессов в тканях, разрыхлению болезненных костных разрастаний, участков обезыствления.
Поводом для хирургического лечения может послужить неэффективность медикаментозного лечения и физиопроцедур, наличие интенсивной боли после 6 месяцев терапии.
Источники
“Новое в лечении пяточной шпоры”, СС Касинец, журнал “боль. Суставы. Позвоночник”, 2012.
“Лечение пяточной шпоры”, ПГ Колос, ОИ Мищенко, ВН Руденко, журнал “Главный врач Юга России”, 2014.
“Как избавиться от пяточной шпоры”, УН добролюбова, Сер. Народный лечебник, Санкт-Петербург, 2011.
“Плантарный фасциит: диагностика и лечение”, АП Середа, Сибирский медицинский журнал (Иркутск), 2016.
- Евгений Викторович, что такое пяточная шпора и какими симптомами она проявляется?
Ведущий признак наличия пяточной шпоры - боль в пятке при нагрузке на стопу.
Пяточная шпора может быть опасна.
Изменения в стопе влияют на весь
опорно-двигательный аппарат
- Сильная боль – это единственная проблема, которую влечёт за собой возникновение пяточной шпоры? Или это заболевание не так безобидно, как кажется?
Пяточная шпора может быть опасна. Чем? На самом деле болью дело не ограничивается. Закономерно ухудшается работа стопы, нарушается опорная и амортизирующая функция ноги, процесс ходьбы. Из-за болей снижается работоспособность человека, его настроение, качество жизни в целом. Поэтому эту патологию можно отнести к социально значимым.
Также следует помнить, что изменения в стопе влияют на весь опорно-двигательный аппарат. Начинают сильнее уставать ноги; повышается тонус мышц; увеличивается нагрузка на коленные и тазобедренные суставы, позвоночник.
Её развитие связано с перегрузками, падающими на подошвенную фасцию. Они вызывают развитие воспалительного процесса. Изредка воспаление бывает на всём протяжении фасции, однако чаще процесс локализуется в области пятки, в месте прикрепления фасции к пяточной кости.
Это лица с любыми ортопедическими деформациями (плоскостопием и иными изменениями стопы); люди, вынужденные длительное время находиться на ногах (продавцы, почтальоны и т.п.); спортсмены (легко- и тяжелоатлеты); люди в возрасте старше 50-ти лет; страдающие избыточным весом и ожирением, нарушениями обмена кальция и фосфора.
Пяточная шпора чаще встречается у женщин. Это может объясняться рядом причин. Среди них:
- ношение обуви на каблуке с неоптимальной высотой;
- регулярные гормональные перестройки в течение многих лет, что сказывается на обмене веществ;
- беременность, роды и воспитание детей (возрастает нагрузка на весь опорно-двигательный аппарат, в том числе и на стопы).
- продолжительные вертикальные статические нагрузки (бытовые и профессиональные).
- При первых признаках пяточной шпоры к врачу какой специальности необходимо обратиться за помощью?
- Как происходит диагностика пяточной шпоры? Какие обследования необходимы пациенту?
С большой вероятностью диагноз врач может поставить уже на этапе осмотра. Для его подтверждения и уточнения выполняется:
- рентгенография пяточной кости;
- плантоскопия, плантография. Выявляют плоскостопие, иные деформации стопы;
- по показаниям и при наличии возможности выполняется МРТ, КТ, УЗИ, лабораторные исследования (С-реактивный белок, ревматоидный фактор, антистрептолизин-О).
Пяточная шпора чаще
встречается у женщин
- Евгений Викторович, пяточная шпора – это то, от чего невозможно избавиться или она поддаётся лечению?
Зависит от того, что имеется в виду. Если это костное разрастание, видимое на рентгене, то существует методика хирургического его удаления.
Вместе с тем на практике хорошо зарекомендовали себя консервативные методы лечения, в том числе и при наличии остеофита. Он при этом никуда не денется, однако боли снять можно.
При пяточной шпоре пациенту важно понимать суть патологии и следовать рекомендациям доктора. Лечение включает:
- увеличение количества движений, снижение нагрузок;
- массаж или самомассаж мышц ног;
- индивидуальный подбор обуви, стелек;
- лечебные медикаментозные блокады;
- медикаменты по показаниям: противовоспалительные препараты из группы нестероидных противовоспалительных средств (НПВС), витамины группы B, хондропротекторы.
При нагрузках ноги должны опираться на стабильную опору. Необходимо оптимизировать питание, образ жизни.
- Пяточная шпора может рассосаться сама, без терапии?
Сам остеофит - нет. Если говорить в более широком смысле - да, в отдельных случаях пяточная шпора может перестать беспокоить.
- Интернет изобилует рецептами народной медицины для избавления от пяточной шпоры. Например, рекомендуют использовать подорожник, майскую крапиву. Насколько безопасны эти средства?
В своей практике я не использую средства народной медицины, и судить об их безопасности и эффективности не берусь.
- Существуют ли способы профилактики пяточной шпоры?
Да. Это соблюдение по сути простых правил. Они включают:
- ежедневную утреннюю зарядку и достаточную физическую активность в течение дня;
- коррекцию ортопедических проблем. Иными словами, лечение этих патологий, использование стелек;
- ношение удобной и качественной обуви. При продолжительном движении, даже если никакой патологии стопы нет - ношение ортопедических стелек;
- оптимальную высоту каблука;
- периодически - курсы массажа спины, ног;
- профилактику нарушений обмена веществ, в том числе - кальциевого и фосфорного.
В целом нужно вести здоровый образ жизни.
Алафьев Евгений Викторович
В 2012 году окончил медицинский институт Мордовского государственного университета.
Принимает по адресу: ул Свободы, 206, л.1А, пом.38.
Другие статьи по теме
Округлённая спина, опущенные плечи. Увидеть такую картину можно как у детей, так. Что скрывается за спинкой горбиком? Диагностируем и корректируем
Лето, солнышко, теплынь – самое время отдохнуть, выехать на природу, к морю. Когда кондиционер – враг? Лечим миозит

Костные разрастания в виде шипа или клюва в области подошвенной поверхности бугра пяточной кости или у места прикрепления ахиллова сухожилия принято называть пяточными шпорами. Чаще всего пяточные шпоры являются следствием инволютивных процессов человеческого организма и обнаруживаются как анатомическая особенность у лиц среднего пожилого возраста.
Причинами образования шпор могут быть продольное плоскостопие, острая и хроническая травма, ревматизм, инфекция, сосудистые и нейродистрофические расстройства.
При осмотре пяточной области, как правило, патологических изменений не обнаруживается. При надавливании на бугор пяточной кости со стороны подошвы и при сдавливании пятки с боков определяется болезненность.
При задней пяточной шпоре отмечается болезненность у места прикрепления ахиллова сухожилия при ходьбе и давлении задником обуви. Возможен отёк этой области, омозолелость кожи.
Интенсивность боли не зависит от величины шпоры, определяемой на рентгенограмме. Довольно часто острые по форме и крупные по размеру шпоры являются случайной рентгенологической находкой. В то же время, возможны сильные боли в пяточной области при нормальной рентгенологической картине.
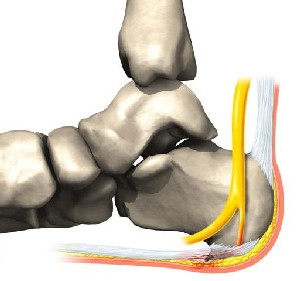
Таким образом, клинические симптомы обусловлены, прежде всего, не наличием самой шпоры, а изменениями в мягких тканях: воспалением глубоких слизистых сумок (подпяточный бурсит, ахилобурсит), явлениями периостита и чаще всего подошвенным фасцитом.
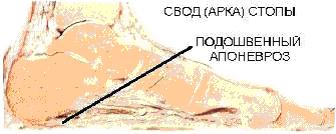
Подошвенным фасцитом называется воспаление подошвенной фасции. Подошвенная фасция – это широкая полоса волокнистой ткани, располагающаяся вдоль подошвы ноги от пятки до передней части стопы. Существует оправданное мнение, что в развитии пяточной шпоры первичным является подошвенный фасцит. Воспаление вызывает реактивный остеобластический процесс, в результате которого и развивается пяточная шпора.
Признаки подошвенного фасцита хорошо выявляются при ультразвуковом исследовании мягких тканей стопы. Целесообразно перед выбором метода лечения пяточной шпоры производить УЗИ мягких тканей стопы.
Лечение пяточной шпоры
Лечение пяточной шпоры консервативное и зависит от причины развития заболевания и стадии процесса. Рекомендуется комплекс лечебных мероприятий, направленных на ликвидацию воспалительного процесса. Назначаются нестероидные противовоспалительные препараты, место гели и мази, обладающие противовоспалительным и рассасывающим эффектом, фонофорез с гидрокортизоном, криотерапия. Хороший и стойкий эффект даёт однократное введение дипроспана местно.
Важнейшим условием эффективности лечения обеспечение разгрузки болезненной области. Для этого по показаниям назначают индивидуальные ортопедические стельки с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой. Как временную меру рекомендуют использование подпяточника с углублением или отверстием в центре – так называемое рзгрузочное приспособление. Такие приспособления продаются в ортопедических салонах. Наиболее полноценной считается разгрузка с помощью ортопедической обуви с углублением в каблуке. При задней шпоре углубление делается в заднике. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника. В комплекс лечения пяточной шпоры включат тёплые ванны с морской солью мылом, содой, лечебную гимнастику, массаж мышц стопы и голени. Эти мероприятия направлены на улучшении кровоснабжения тканей стопы.
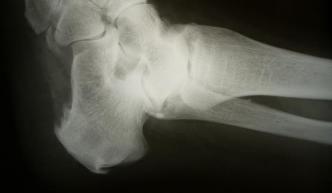
После стихания воспалительного процесса, что должно быть подтверждено ультразвуковой диагностикой, назначается ударно-волновая терапия.
В нашем Центре применение методик ударно-волновой терапии ( УВТ) в сочетании с инъекциями лекарственных препаратов (в частности, дипроспана) дает устойчивые положительные результаты, что позволяет лечить пяточную шпору быстрее.
Читайте также:

