Как сделать свод стопы выше
Обновлено: 05.07.2024
Ниже приведен пример минимального комплекса ЛФК приплоскостопии, его профилактики и лечения. Нужно понимать, существует большое количество вариантов деформации стоп, и подход к лечению должен быть сугубо индивидуальным. Для этого рекомендуется обращаться к специалистам: врачам-ортопедам, инструкторам ЛФК.
Упражнения выполняются в исходных положениях лежа, сидя, стоя и в процессе ходьбы. Это дает возможность регулировать нагрузку на определенные мышцы голени и стопы. Вначале необходимо ограничиться выполнением упражнений в исходных положениях лежа и сидя, сочетать с общеукрепляющими упражнениями, в дальнейшем количество подходов и кратность упражнений увеличивают.
I. Исходное положение – лежа на спине:
1. Имитация езды на велосипеде, одновременно оттягивая носки с поворотом стопы вовнутрь. По 6-8 вращений. Обратить внимание на правильное положении стоп.
3. Движения прямых ног вверх-вниз. Носки вытянуты. Выполнить 2 подхода по 4-6 раз.
5. Поочерёдные круговые движения стоп в одну и другую сторону 10-12раз.
II.Исходное положения сидя на стуле:
1. Ноги согнуты, стопы параллельны. Приподнимание и опускание пяток и носочков одновременно и поочередно.
2. Катание стопами палки или любого другого овального предмета.
3. Захватывание и подъем стопами мяча.
4. Собирание пальцами матерчатого коврика.
5. Подбор мелких предметов пальцами ног.
Упражнения, выполняемые в исходном положении стоя, кроме укрепления мышцы свода стопы и нижних конечностей, позволяют выработать правильную осанку, закрепить правильный стереотип движения, положение тела и конечностей при стоянии и ходьбе, выработать чувство равновесия.
III. Исходное положении стоя:
1. Ноги на расстоянии ширины ступни параллельны друг другу, руки на поясе. Перекат с пятки на носок и обратно.
2. Приседания на носках, руки вперед.
3. Стоя на палке, стопы параллельны. Приседания в сочетании с движениями рук.
4. Удерживание равновесия на балансировочной подушке. На одной и двух ногах.
Для укрепления мышц свода стопы в теплое время года рекомендуется ходьба босиком по дорожке с покрытием из гравия, песку, по скошенной траве. Необходимо сочетать ходьбу с закаливающими процедурами.
IV. Упражнения выполняемые в движении:
1. Ходьба на носках.
2. Ходьба на пятках.
3. Ходьба на наружных сводах стоп.
4. Ходьба на внутренних сводах стоп.
5. Ходьба в положении носки внутрь, пятки наружу.
6. Ходьба в положении носки внутрь, пятки наружу, с поочередным приподниманием на носки.
7. Ходьба на носках с высоким подниманием коленей.
8. Скользящие шаги с одновременным сгибанием пальцев.
9. Ходьба по ребристой доске.
10. Ходьба на носках вверх и вниз по наклонной плоскости.
Упражнения ЛФК при плоскостопии, должны выполняться систематически, применяться с последующими контрастными ванночками и элементами массажа и самомассажа. Следует избегать упражнений с осевыми нагрузками на позвоночник (например: приседания со штангой, прыжки на батуте и т п). В то же время они не противопоказаны, если нет тяжелых клинических проявлений болезни – болей, отеков. Физическая нагрузка в любом случае развивает мышцы ног и укрепляет свод стопы.
Соблюдение рекомендаций ортопеда и применение перечисленных выше упражнений позволит избежать ухудшения на ранних этапах формирования плоскостопия. При плоскостопии II-III степени перечисленные меры, применяемые одновременно с ношением удобной обуви с индивидуальными ортопедическими стельками, позволят приостановить процесс деформации, устранить болевые ощущения в мышцах и суставах нижних конечностей, повысить функциональные возможности всего опорно-двигательного аппарата.
Плоскостопие – патология, характеризующаяся изменением формы стопы. Она диагностируется у людей старше 50 лет, но нередко выявляется у детей. Врачи выделяют продольное, поперечное и продольно-поперечное плоскостопие. Избавиться от заболевания можно с помощью регулярного выполнения лечебной физкультуры. Начинать занятия следует с разминки. После разогрева выполняются упражнения для стопы и общеукрепляющие упражнения.

Польза ЛФК при плоскостопии
Начинать заниматься лечебной физкультурой при плоскостопии следует как можно раньше. Стопы тесно связаны с осанкой и опорно-двигательным аппаратом, поэтому регулярная гимнастика способствует снижению деформации, укреплению силы и выносливости мышц, формированию правильного положения ног при ходьбе и предупреждению сколиоза. Большинство упражнений можно выполнять в домашних условиях. Приступать к тренировкам можно только по согласованию с лечащим врачом и после обследования.
На начальном этапе не рекомендуется заниматься лечебной гимнастикой стоя на полу, чтобы не перенапрягать стопы. Нагрузка должна возрастать постепенно.
Для уменьшения степени плоскостопия рекомендуется выполнять упражнения, связанные с захватом пальцами ног мелких предметов и их перекладыванием. Перекатывание предметов помогает снять нагрузку со стопы, уменьшить болевой синдром и устранить другие симптомы патологии.
Полезна при плоскостопии ходьба босиком по морской гальке или песку, поскольку происходит воздействие на рефлексогенные зоны стопы. Также можно ходить по канату или гимнастической палке, расположенной на полу.
Лечебной физкультурой нужно заниматься 2-3 раза в сутки. Кроме комплекса упражнений, ортопеды рекомендуют ходить на носках, на пятках, поочередно на внутренних и внешних сторонах стоп. Такая ходьба способствует поддержанию в тонусе мышц икр и бедер, укрепляет мускулы спины. Ходить можно как босиком, так и в специальной обуви с супинаторами.
Статью проверил
Дата публикации: 19 Марта 2021 года
Дата проверки: 19 Марта 2021 года
Дата обновления: 27 Января 2022 года
Содержание статьи
Противопоказания
Гимнастика имеет ряд противопоказаний:
- сердечная и дыхательная недостаточность;
- кожные заболевания;
- выраженный синдром беспокойных ног;
- инфекции;
- вирусные заболевания.
Основные упражнения из положения сидя
Из положения сидя на коврике полезно выполнять такие упражнения:
- Вытянуть ноги вперед. Медленно сгибать и разгибать попеременно пальцы ног.
- Сводить и разводить вытянутые ноги, соединяя стопы вместе.
- Согнуть ноги в коленях. Свести и развести пятки, не отрывая носки от пола.
- Согнуть левую ногу в колене. Провести стопой по правой голени снизу вверх и обратно.
- Потянуть носки на себя и от себя.
- Вытянуть конечности вперед. Захватить мячи и приподнять ноги над полом.
- Попытаться подбросить ногами мяч.
- Согнуть ноги в коленях. Покатать мяч от пятки к носку вдоль ступни.
При выполнении упражнений обязательно держите спину прямо.
Из положения сидя на стуле нужно выполнять следующие упражнения:
- Попеременно сгибать и разгибать пальцы ног.
- С большим напряжением потянуть носки на себя и от себя.
- Сделать круговые движения ступнями внутрь, затем наружу.
- Развести и свести пятки, не отрывая носки от поверхности пола.
- Отрывать попеременно от коврика пятки и носки.
- Поочередно поднимать правую и левую ногу максимально высоко.
Во время гимнастики из положения сидя можно использовать подручные средства:
- Бросить на пол несколько кусков ткани. Пальцами ног постараться собрать ткань.
- Покатать стопами мяч или карандаш. Ногами поднять предмет с полы.
- Перекатывать мелкие предметы на полу.
Тренировку рекомендуется проводить в хорошо проветриваемом помещении, в удобной одежде, ноги при этом должны быть босыми.
Основные упражнения из положения лежа
Для ежедневных тренировок необходимо купить специальный матрас или коврик. В комплекс входят следующие упражнения:
- Потянуть на себя носки и одновременно повернуть стопы внутрь.
- Оторвать пятки от пола и попытаться достать носками до коврика.
- Приподнять обе конечности. Затем согнуть левую ногу в колене и провести стопой по поверхности правой ноги.
Основные упражнения из положения стоя
Из положения стоя полезно выполнять такие упражнения:
- Приподняться на носки и потянуться всем туловищем.
- Перенести вес всего тела на наружную сторону стопы, стоя на носках.
- Встать на внешнюю боковую сторону стопы, задержаться в таком положении на 30 секунд.
- Приседать, стараясь не отрывать ноги от поверхности пола.
- Поворачивать попеременно влево и вправо каждую стопу, делая на них упор.
Общая продолжительность тренировки – 20-30 минут. Можно выполнять упражнения 2 раза в день по 10 минут.
Общие рекомендации по лечению плоскостопия
Помимо лечебной гимнастики, пациенту с плоскостопием назначают физиопроцедуры и массаж. Тонизирующее действие оказывают теплые ванночки с морской солью, настоем ромашки и хвои. После процедуры полезно ополоснуть ноги холодной водой. Благодаря ванночкам можно устранить отечность. Для усиления кровотока в мышцах и повышения количества работающих капилляров рекомендуется делать ароматические ванночки со скипидаром или горчицей.
Эффективной физиотерапевтической процедурой при плоскостопии считается ударно-волновая терапия. Она снимает боль и другие признаки заболевания, устранять воспаление и отек, уменьшает деформацию стопы, замедляет развитие патологии на ранних стадиях. С помощью ударно-волновой терапии усиливается местное кровообращение, повышается физическая сила и выносливость связочных тканей.
Полезно при плоскостопии прикладывать к ступням и на верхнюю часть голеней аппликации с парафином и озокеритом. Их температура не должна превышать 50-55 градусов. Курс состоит из 10 процедур.
Если плоскостопие возникло вследствие нарушения функции нервной системы, то пациенту показано лимфодренирующее физиолечение. Оно направлено на подавление активности болевого очага и улучшение трофики нервных стволов. Длительность сеанса – 10 минут. Курс включает 10 процедур.
В борьбе с плоскостопием хорошо себя зарекомендовала магнитотерапия. Она стимулирует кровообращение. На ноги пациенту надеваются индукторы-соленоиды, которые излучают магнитное поле. Продолжительность процедуры – 20-30 минут. Курс лечения включает 12-15 сеансов.
Если консервативное лечение не помогает, врач назначает хирургическое вмешательство. Обычно его проводят при плоскостопии 3 степени, когда пациент жалуется на постоянные боли и деформацию большого пальца.
Источники
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Плоскостопием называется заболевание, проявляющееся как деформация формы стопы.
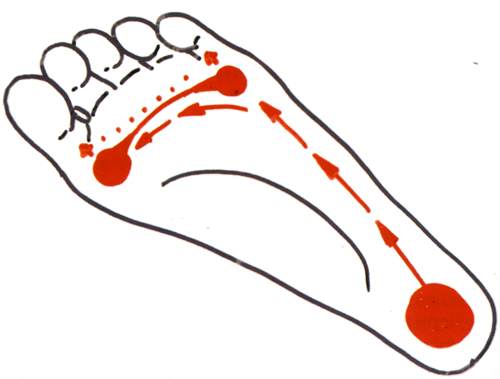
Стопа – это природный амортизатор, предохраняющий организм от тряски при ходьбе и позволяющий удерживать равновесие при движении. Стопа пружинит, поскольку касается земли; не всей поверхностью сразу, а лишь ее частью (опорными точками). В результате под стопой возникает некоторый объем пустого пространства. При повышении нагрузки (например, при совершении шага) стопа немного проседает, пользуясь этим объемом; это позволяет избежать жесткого соприкосновения с опорной поверхностью, то есть самого настоящего удара.
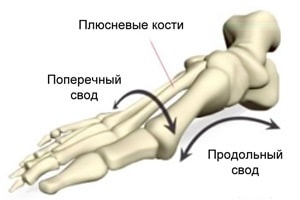
При рассмотрении формы стопы выделяют два свода – продольный и поперечный. Продольный свод – это изогнутость стопы по внутренней стороне от пятки до сустава большого пальца. Обычно он хорошо виден. Поперечный свод менее заметен. Он представляет собой арку у основания пальцев ног (там, где кончаются плюсневые кости). Положение костей, при котором оба свода имеют выраженный характер, фиксируется связочно-мышечным аппаратом. При ослаблении мышечно-связочного аппарата нормальная форма стопы нарушается. Выраженность сводов утрачивается, стопа оседает, распластывается. Подобная патология и определяется как плоскостопие.
Каким бывает плоскостопие
Деформация стопы может привести к уплощению продольного свода, в этом случае говорят о продольном плоскостопии. Распластанность переднего отдела стопы называется поперечным плоскостопием. Если деформация затронула оба свода стопы, диагностируется комбинированное плоскостопие.
Плоскостопие может быть врожденным. В этом случае неправильное развитие стопы происходит из-за внутриутробных пороков. Это – достаточно редкое явление. Гораздо чаще имеет место приобретённое плоскостопие, которое может развиться в любом возрасте.
Причины плоскостопия
Приобретенное плоскостопие классифицируется в зависимости от причины, вызвавшей деформацию стопы. Различают:
- травматическое плоскостопие. Развивается как следствие травмы – перелома костей стопы, голеностопного сустава, повреждения соединительных тканей свода стопы;
- паралитическое плоскостопие. Возникает в результате паралича мышц стопы (например, как осложнение перенесенного полиомиелита);
- рахитическое плоскостопие. При рахите у детей в период интенсивного роста нарушается минерализация костей: они становятся податливыми и мягкими. Это касается и костей стопы, которые деформируются под тяжестью тела ребенка;
- статическое плоскостопие. Возникает в тех случаях, когда мышечно-связочный аппарат стопы не справляется с выпавшей на него нагрузкой. Это наиболее распространённый вид плоскостопия (более 82% всех случаев).
Статическое плоскостопие не обусловлено каким-либо заболеванием. Оно может развиться как у ребенка, так и у взрослого. Основные факторы, способствующие его возникновению, следующие:
- врожденная слабость связок;
- избыточный вес;
- слабость мышц и связок стопы, развившаяся в результате низкой физической активности (малоподвижного, прежде всего сидячего образа жизни);
- неправильно выбранная обувь. Женская обувь на высокой платформе или высоком каблуке практически гарантированно приводит к плоскостопию;
- повышенные нагрузки на стопу, вызванные обстоятельствами жизни (беременность, профессиональная деятельность, связанная с постоянным пребыванием на ногах и т.п.).
Последствия плоскостопия
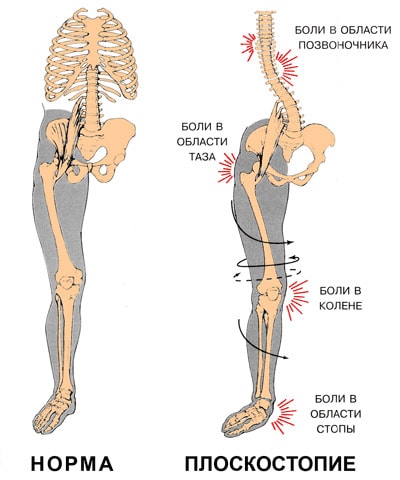
Плоскостопие приводит к потере амортизационной способности стопы. В результате весь костный аппарат начинает испытывать жесткие толчки при ходьбе. Сотрясение передается вверх по скелету и достигает головного мозга. При сильном плоскостопии эти сверхнормативные нагрузки сказываются в различных местах, вызывая:
Симптомы плоскостопия
Симптомы плоскостопия зависят от его вида и стадии развития заболевания.
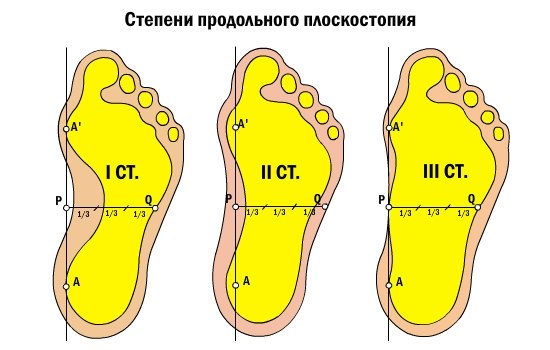
В развитии продольного плоскостопия выделяют следующие стадии: предболезнь, перемежающееся плоскостопие, плоскостопие I-й, II-й и III-й степени тяжести.
Первые признаки плоскостопия
О том, что у вас плоскостопие могут свидетельствовать следующие признаки:
Стадия предболезни характеризуется возникновением усталости ног и болью в стопе после длительных статических нагрузок, то есть если приходится долго стоять или много ходить. Возникающий дискомфорт или боли в стопах свидетельствуют о несостоятельности связочного аппарата. При этом форма стопы еще не нарушена.
На стадии перемежающегося плоскостопия стопа теряет свою форму при нагрузках, но после отдыха форма стопы восстанавливается.
Плоскостопие I-й степени – это слабовыраженное плоскостопие. Деформация стопы незначительная. Продольный свод сохраняется и имеет высоту не менее 25 мм. При надавливании на стопу могут возникать болезненные ощущения. Немного меняется походка. При ходьбе быстро возникает усталость. К вечеру стопа может отекать.
При плоскостопии II-й степени продольный свод стопы – не выше 17 мм. Отмечаются постоянные и довольно сильные боли в стопах, боль может подниматься до коленного сустава. Больной испытывает затруднения при ходьбе.
Плоскостопие III-й степени характеризуется значительной деформацией стопы. Продольный свод практически отсутствует. Сильные боли затрудняют даже непродолжительную ходьбу. Отечность стоп и голеней сохраняется практически постоянно. Может болеть поясница, появляются сильные головные боли.
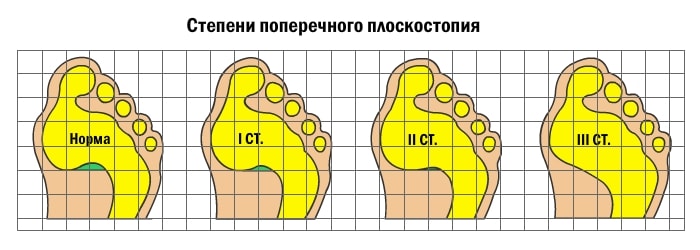
Развитие поперечного плоскостопия приводит к тому, что пальцы приобретают молоткообразную форму. В результате проседания поперечного свода плюсневые кости смещаются; большой палец отклоняется к наружной стороне стопы, при этом начинает выпирать головка первой плюсневой кости. Визуально это выглядит так, что в основании большого пальца растет косточка. Чем выше степень поперечного плоскостопия, тем больше отклонение большого пальца. В районе выпирающей косточки может наблюдаться боль, отечность и покраснение. Это свидетельствует о воспалении сустава.
Методы диагностики плоскостопия
Диагностика плоскостопия проводится врачом травматологом-ортопедом. Степень плоскостопия определяется с помощью инструментальных методов исследования.
Плантография – это определение плоскостопия по отпечатку подошвенном поверхности стопы, полученном на специальном оборудовании (плантографе).
Для диагностики плоскостопия используется рентгенография стопы. Данный метод исследования позволяет установить диагноз и определить степень плоскостопия.
Методы лечения плоскостопия
Полное излечение плоскостопия возможно только в детстве, поскольку у детей костный и мышечно-связочный аппараты находятся ещё в процессе формирования, и, устранив патологию, можно добиться последующего закрепления правильной формы стопы. Во взрослом возрасте речь идет лишь о некотором улучшении ситуации и остановке процесса дальнейшей деформации стопы.
Лечение плоскостопия у взрослых направлено, прежде всего, на снятие болевого синдрома и укрепление мышц и связок стопы.
Большое значение имеет ношение ортопедических стелек, позволяющих правильно распределять нагрузку по поверхности стопы. Ортопедические стельки-супинаторы возвращают стопе нормальное положение, выполняя при этом функцию амортизатора.
Обувь должна быть удобной, обязательно не тесной, с широким носком и на невысоком каблуке.
Деформация стопы – это патологические изменения, которые затрагивают кости, суставы, сухожилия, нервы, мышцы. Отклонение встречается примерно у 30 % детей. При легкой степени нарушения слабовыраженны и, как правило, не причиняют ребенку особых неудобств.
Но, если вовремя не начать коррекцию положения стопы, есть риск, что состояние усугубится. В тяжелых случаях возможно нарушение походки, иннервации, кровообращения, ограничение подвижности в стопе, боли при ходьбе. В зависимости от типа деформации внешне это выглядит как изменение высоты сводов, длины, ширины, угла разворота стопы.
Виды деформации стопы у ребенка, причины, проявления и методы лечения
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
К распространенным видам деформации стопы у детей относятся плоскостопие, вальгусная, варусная деформации. Гораздо реже встречаются: косолапость, полая, конская, пяточная стопа.
Подробнее каждый из видов описан ниже.
Плоскостопие
Плоскостопие – самый частый тип деформации стопы у детей, который состоит в уплощении сводов. Чем менее развиты своды, тем хуже они выполняют функцию амортизации или смягчения ударной нагрузки. Происходит это чаще всего из-за ослабления мышц, связок, участвующих в поддержке сводов. Снижение их тонуса приводит к тому, что они не удерживают в правильном положении суставы и кости.
- Продольное. Происходит опускание продольного свода, стопа увеличивается в длину, стремится всей поверхностью прикоснуться к опоре. По высоте продольного свода выделяют 3 степени плоскостопия: 1 степень – высота свода 20 – 30 мм, 2 степень – 15 – 20 мм, 3 степень – менее 15 мм;
- Поперечное. Происходит опускание поперечного свода, стопа становится шире, короче. Большой палец отклоняется наружу. В зависимости от величины угла между большим пальцем и основанием среднего выделяют 3 степени: 1 степень – угол 20 – 25 °, 2 степень – угол 25 – 35 °, 3 степень – угол более 35 °;
- комбинированное или продольно-поперечное, Так называют случаи, когда у ребенка одновременно имеется и продольное, и поперечное плоскостопие.
Чаще всего у детей встречается продольное плоскостопие.
Как выглядит отпечаток стопы при плоскостопии в зависимости от степени тяжести, смотрите на фото:
- жалобы ребенка на усталость ног;
- нежелание долго ходить, малыш просится на руки или в коляску уже после получасовой прогулки;
- жалобы на боль при легких нажатиях пальцами с внутренней части стопы;
До 3 лет плоскостопие не повод для беспокойства. Оно физиологическое, обусловлено наличием толстой жировой подушечки на стопах, неокрепшими мышцами и связками, еще не способными выдерживать вес ребенка. Со временем оно исчезает само по себе.
Вальгусная и варусная деформация
Вальгусная деформация стопы составляет в среднем 60 % всех ортопедических отклонений у ребенка. Чаще всего встречается у детей старше 5 лет. В редких случаях вальгусная деформация относится к врожденной патологии, связанной с неправильным (вертикальным) расположением таранной кости.
- искривление вертикальной оси стоп;
- пятки и фаланги пальцев отклоняются наружу;
- основная опора идет на внутренний край подошвы;
- голеностоп смещается внутрь;
- свод стопы становится более плоским.
Такие изменения обычно сразу заметны. Родители обращают внимание, что с ножками ребенка, что-то не так. Расстояние между лодыжками увеличивается, а между коленями уменьшается. Постановка ног становится X-образной.
Определить вальгус можно, если при плотно прижатых выпрямленных ногах измерить расстояние между лодыжками. Если оно составляет 5 см или больше, значит, деформация есть. К характерным признакам отклонения относится стаптывание обуви с внутреннего края.
Если вальгусная деформация сочетается с плоскостопием, то такое нарушение строения стопы у ребенка называется плоско-вальгусным. Около 18 % всех форм плоскостопия у детей сопровождается таким отклонением.
- пятки отклоняются от вертикальной оси вовнутрь;
- основная опора идет на внешний край ступни;
- расстояние между лодыжками уменьшено;
- колени разведены в стороны;
- O-образная постановка ног;
- обувь больше стаптывается с внешнего края.
Варусная деформация развивается медленно. Ее вызывают врожденные аномалии строения костей, патологии суставов, эндокринные расстройства, инфекции, рахит, травмы голеностопа, избыточный вес, другие факторы.
Как у детей отличаются вальгусная и варусная деформации стоп, смотрите на фото:
Косолапость
Косолапость – это тяжелый, в большинстве случаев врожденный дефект, когда стопа развернута внутрь и вниз. Она проявляется подвывихом голеностопного сустава с последующим уменьшением длины стопы. Примерно в 50 % случаев патология затрагивает обе ноги. Частота распространения – 1 случай на 1000 новорожденных. У мальчиков такое отклонение встречается чаще, чем у девочек.
Врожденную косолапость, как правило, обнаруживают в период внутриутробного развития во время планового УЗИ на 20-21-й неделе беременности. Но иногда диагноз ставится при рождении.
Как выглядят стопы при косолапости, смотрите на фото:
К приобретенной косолапости приводят спастические параличи, травмы ног, перенесенный полиомиелит. Пока ребенок не начнет ходить, патология не вызывает боли или других медицинских проблем.
- сильные боли при ходьбе или даже неспособность ходить;
- образование мозолей на тех участках стопы, которые выступают опорой при ходьбе;
- укорочение конечности.
Косолапость – это серьезный эстетический недостаток, который может стать причиной комплексов, страха, неуверенности ребенка в себе. Поэтому лечение врожденной косолапости надо начинать сразу, через 1 – 2 недели после рождения. В зависимости от степени тяжести патологии лечение занимает от 2 месяцев до нескольких лет.
Полая стопа
Полая стопа – это обратная форма плоскостопия, когда свод стопы не уплощен, а, наоборот, слишком изогнут. Такое состояние вызывают врожденные отклонения, болезни нервно-мышечного аппарата, травмы. К возможным причинам относится еще наследственный фактор, тогда полая форма стопы рассматривается не как патология, а как особенности конституции.
Изменения при полой стопе и при плоскостопии выглядят следующим образом:
Как при плоскостопии, при полой стопе происходит неправильное распределение нагрузки, ухудшение амортизации во время ходьбы, прыжков, бега. В вертикальном положении опора приходится на пятку и головки плюсневых костей (зона под пальцами). Средняя часть стопы не соприкасается с поверхностью, не имеет возможности делать плавный перекат с пятки на носок при шаге, что вызывает перегрузку переднего отдела стопы, усталость, боль в суставах, деформацию пальцев. Если изменение сводов с правой и левой стороны несимметрично, то это приводит к относительному укорочению одной из конечности, может вызвать протрузии, грыжи межпозвонковых дисков.
Пяточная и конская стопа
Эквинусная или конская стопа – это деформация, при которой угол между осью голени и осью пяточной кости составляет более 125 °.
- ребенок ходит только на цыпочках;
- носок стопы направлен в пол, ребёнок не может потянуть его на себя;
- в вертикальном положении тела или ходьбе опорой выступают пальцы и суставы;
- из-за укорочения икроножной мышцы опустить ногу на пятку невозможно.
По внешнему виду стопы с такой деформацией напоминают копыта лошадей. Она бывает двусторонней и односторонней. При одностороннем варианте пораженная нога во время ходьбы поднимается выше, чем при нормальной походке.
Патология чаще приобретенная, чем врожденная. Одна из главных причин ее возникновения – повреждение седалищного нерва, вызывающее нарушение мышечного тонуса в стопе, голени. Деформация может возникнуть из-за травм мышц, разрыва сухожилий, повреждения костей, воспалительных процессов в тканях стопы.
Пяточная стопа – это нарушение строения стопы, при котором угол между осью голени и осью пяточной кости менее 90°.
- чрезмерное разгибание, вальгусное (реже варусное) положение стопы;
- увеличение продольного свода, опускание бугра пяточной кости;
- укорочение стопы;
- сглаживание контуров ахиллова сухожилия.
Заболевание обусловлено поражением длинных сгибателей стопы вследствие врождённой патологии, родовых травм, неврологических нарушений, полиомиелита, травм стопы, передней части голени, паралича трехглавой мышцы голени.
Чем опасны деформации стопы?
Деформации стопы нельзя оставлять без внимания. Без лечения и коррекции со временем они приведут к нарушениям в голеностопных, коленных, тазобедренных суставах, неправильному положению таза, перегрузке отдельных мышц. Могут стать причиной преждевременного износа вышележащих суставов во взрослом возрасте, развития остеохондроза, артрозов, искривления позвоночника, нарушения осанки.
Деформации стопы отражаются на общем состоянии ребенка, вызывают боли, усталость, затрудняют ходьбу, способствуют неправильному развитию опорно-двигательного аппарата. Приводят к другим проблемам стоп: врастание ногтя, искривление пальцев, мозоли, натоптыши.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Читайте также:

