Как сделать рак легких
Обновлено: 08.07.2024
Рак бронхов – это новообразование, которое является злокачественным. Оно появляется изначально в железистой ткани, эпителии. Обычно данное заболевание диагностируют у старшего поколения, которое уже перешло предел в 50 лет. Новообразования злокачественного характера возникают у людей, которые курят (80%). Их отмечают в тех отделах бронхиального дерева, которые находятся сверху. Именно здесь вентиляция лучше. Канцерогены, содержащиеся в воздухе, могут спровоцировать трансформацию клеток и появление первых симптомов рака бронхов.
Разновидности рака бронхов
Когда речь идет о гистологической классификации, то различают такие виды онкологии бронхов:
- мелкоклеточный рак. Обычно он возникает у тех людей, которые курят. Данное заболевание особо агрессивное, распространяется быстрыми темпами и сложно лечится. Из всех видов рака бронхов мелкоклеточный диагностируют в 12% ситуаций;
- плоскоклеточный рак бронхов. Данный вид могут отметить в 80% случаев. Риск появления такой болезни определяют у курильщиков;
- аденокарционома. Чаще всего встречают данный вид у людей, которые не курят, в основном это женщины. Такие опухоли более мелкие и могут развиваться в тех частях легкого, которые являются периферическими;
- крупноклеточный рак бронхов. Он содержит недифференцированные клетки крупных размеров.
Выделяют высокодифференцированные, низкодифференцированные опухоли, все зависит от того, насколько были утрачены свойства нормального новообразования. Второй вариант отличается большей агрессивностью.
При подборе лечения рака бронхов важно учитывать то, где расположены очаги опухоли. Этот показатель провоцирует разделение рака на:
- центральный. Новообразование при таком заболевании расположено в бронхах 1-3 порядка;
- периферический. Здесь опухоль расположена в бронхах, которые являются более мелкими.
Стадии рака бронхов
Могут быть разные стадии рака бронхов, все зависит от распространения опухоли. Но здесь есть своя классификация TNM, которая является общепринятой. Каждая буква имеет свое обозначение:
- T – первичный очаг, его размеры, также определяется, насколько рак пророс в ткани, которые находятся по соседству;
- N – поражаются лимфоузлы, регионарные узлы;
- M – есть метастазы, которые являются отдаленными.
Эти показатели способствуют определению стадии рака бронха.
Причины возникновения развития заболевания
Из-за того, что внутри нормальной клетки происходят изменения, она становится опухолевой. Не получается стопроцентно сказать, по какой причине возникают дефекты на генетическом уровне, провоцирующие трансформацию бронхов. Однако есть факторы, увеличивающие риск заболеть раком бронхов.
Обычно бронхопульмональный рак возникает, если у человека имеется такая вредная привычка, как курение. Вероятность присутствия заболевания зависит от таких моментов, как марка сигарет, возраст, когда началось курение, количество сигарет, выкуриваемых за день, стаж курильщика. Но опасность представляет не только активное курение. Опасно также быть пассивным курильщиком. В случае постоянного пребывания с курящими людьми, повышается риск болезни в несколько раз.
Еще к факторам риска появления плоскоклеточного рака бронхов следует отнести следующие моменты:
- вредности в силу профессии – сотрудники заводов, где производят стекловолокно, стекло, цемент. Со временем могут возникать симптомы рака бронхов;
- контакт с асбестом, определенными видами летучих веществ, реактивами, которые относят к химическому типу;
- в воздух попал радон. Это радиоактивный газ, после распада урана поступающий в воздух из почвы.
Симптомы и признаки
Признаки рака бронхов на ранней стадии могут вовсе отсутствовать. Диагностировать и увидеть новообразование можно случайно во время флюорографии. Специалисты онкологического общества в Америке предлагают тем людям, у которых большой стаж курения, регулярно проходить компьютерную томографию. С помощью периодических исследований можно вовремя определить наличие рака бронхов. Подобного рода исследования называют скринингом.
Также отмечают следующие симптомы рака бронхов:
- упорный кашель хронического характера;
- наличие мокроты с кровянистыми выделениями;
- есть одышка во время движения. Этот признак рака бронхов должен насторожить человека;
- болевые ощущения, которые отмечаются внутри грудной клетки.
Часто встречается ситуация, когда есть симптомы рака бронхов, но не получается распознать заболевание. Клиническая картина может напоминать плеврит, пневмонию, которая вяло протекает и др. Следует быть внимательным по отношению к собственному здоровью. При наличии признаков рака бронхов, которые беспокоят человека довольно долгое время, следует сразу же идти к специалисту, чтобы вас обследовали и назначили лечение.
Когда следует обратиться к врачу
Если у человека есть определенные симптомы рака бронхов, которые могут указывать на наличие болезни, либо на протяжении длительного периода времени держится какое-либо заболевание, связанное с бронхами, тогда стоит провериться у специалиста. Можно прийти в клинику в центре Москвы на прием к терапевту, а он уже направит при необходимости к онкологу, который сможет обследовать пациента более тщательно, изучить первые признаки рака бронхов и назначить необходимое лечение.
Диагностика рака бронхов
Как проверить легкие и бронхи на онкологию? В большинстве случаев опухоль определяется благодаря рентгенографии. МРТ, КТ поможет определить размеры новообразования, место его нахождения, очаги, их количество, степень прорастания в ткани, находящиеся рядом, стадию рака бронха. Бронхоскопия – это эндоскопическое исследование, для осуществления которого применяют бронхоскоп. Это инструмент, который напоминает длинный шланг, он достаточно гибкий. Врач вводит бронхоскоп в бронхиальное дерево, после чего осматривает слизистую бронхов.
Когда проводят бронхоскопию, то могут взять фрагмент новообразования на биопсию. То есть, с этим участком будут выполнять гистологические, цитологические исследования на выявления рака главного бронха.
Что касается мелких метастазов и их определения, то здесь поможет ПЭТ-сканирование. Для этого вводят препарат, где имеется радиоактивная метка. Он накапливается в клетках новообразования и обеспечивает видимость для очагов воспаления. Эти очаги потом можно будет увидеть на снимках, которые делаются специальным устройством. Если понадобится, специалист назначает дополнительные исследования в клинике в ЦАО, чтобы определить рак бронхов.
Лечение
Когда подбирается лечение данного заболевания, специалист учитывает определенные моменты – здоровье пациента, возраст, заболевания, которые сопутствуют, наличие отдаленных метастазов, регионарных лимфоузлов, какой тип новообразования, где оно расположено, на какой стадии находится болезнь, признаки рака бронхов.
Хирургическое лечение
Обычно этот вид лечения является основным, если нет метастазов (отдаленных). Радикальное оперативное вмешательство проводится с целью убрать полностью опухоль. Здесь также различают несколько видов хирургического лечения рака бронхов, все зависит от очагов, их размещения, размеров:
- пульмонэктомия (удаляют полностью легкое);
- лобэктомия (удаляют определенную часть легкого);
- сегментарная резекция (убирают сегмент);
- клиновидная резекция (удаляют новообразование и немного здоровой ткани, которая его окружает);
- лимфодиссекция (удаляют лимфоузлы, которые были поражены).
Подобное лечение онкологии бронхов выполняется с помощью методики VATS либо открыто (изначально создают разрез).
Лучевая терапия
Ее могут проводить в дополнение к оперативному вмешательству. Перед тем как начинать операцию, иногда назначают неоадъювантный вид терапии. Это позволяет сделать новообразование при онкологии бронхов и легких меньше и обеспечить ее операбельность. После осуществления оперативного вмешательства используют адъювантную химиотерапию, чтобы уничтожить те клетки рака, которые остались, и снизить вероятность рецидива.
В случае неоперабельной опухоли лечение проводят с помощью лучевой терапии. Если рак бронхов метастатический, тогда подобный вид лечения помогает избавить пациента от болевых ощущений и другой симптоматики.
Химиотерапия
После изучения признаков рака бронхов врач назначает лекарства, способные уничтожить, активно размножающиеся клетки. Прежде всего, химиопрепараты нацеливаются на клетки рака, однако под их влияние попадают и здоровые. Поэтому во многих случаях химиотерапия влечет за собой побочные эффекты. Врачи хорошо знают, как бороться с побочными эффектами и снизить риск их появления.
Химиотерапию также разделяют на неоадъювантную и адъювантную. Она может быть дополнением к главному лечению либо выступать в роли отдельного лечения. Применяют для этого разные лекарства, которые отличаются между собой механизмом действия. Обычно для лечения онкологии бронхов назначается комплекс из нескольких препаратов. Комплекс может быть разным, все зависит от опухоли, ее вида, стадии заболевания.
Иммунотерапия, таргетная терапия
Данные направления считаются довольно молодыми, современными в вопросе лечения рака бронхов.
Таргетные лекарства способны поразить молекулу-мишень. Она используется раковыми клетками, чтобы выжить, без какого-либо контроля размножаться, активировать кровеносные сосуды, их рост. Если сравнивать с обычными химиопрепаратами, то таргетные лекарства действуют более конкретно, поэтому считаются безопасными для здоровья человека. Однако и здесь отмечают некоторые побочные эффекты.
Если говорить об иммунопрепаратах, то в большинстве случаев используют моноклональные антитела. Они выступают в роли ингибиторов контрольных точек. Речь идет о молекулах, позволяющих клеткам рака подавить иммунную систему, ее работу.
Такие методы лечения рака центрального бронха легкого используют на последних стадиях заболевания, когда в организме присутствуют метастазы. На последних стадиях болезни часто возникает осложнение под названием плеврит.
Прогнозы на излечение от рака
Прогноз будет зависеть от новообразования, его гистологических особенностей, стадии онкологии бронхов и легких. Если на ранней стадии болезни проводить радикальное оперативное вмешательство, то это может дать положительный результат. Так и происходит в большинстве случаев (80%). Если у пациента отмечают начальную стадию плоскоклеточного рака бронхов, то в половине ситуаций больные выживают. При выявлении заболевания на второй стадии, выживаемость составляет 25%. Показатель выживаемости в случаях, которые являются запущенными либо неоперабельными, равняется 10%. Если у человека диагностировали мелкоклеточный рак и пациент прошел курс химиотерапии, облучения, тогда продолжительность жизни составляет 15-55%. Что касается последней стадии онкологии бронхов, то здесь прогноз не особо благоприятный.
Как записаться к врачу-онкологу
При подозрении на онкологию бронхов и легких следует посетить онколога. Он изучит клиническую картину, симптомы заболевания, учтет важные моменты, обследует пациента и лишь после этого назначит правильное лечение.
Чтобы записаться на прием к специалисту, вы можете приехать в клинику, которая находится в центре Москвы. В случае отсутствия возможности прийти лично вы можете записаться с помощью специальной формы на сайте либо набрать номер телефона 8 (495) 775-73-60.
Рак легкого является одной из самых часто встречающихся злокачественных опухолей, как в России, так и во всем мире. К сожалению, рак легкого является основной причиной смерти больных со злокачественными заболеваниями. Но появляющиеся новые методы лечения существенно улучшают прогноз больных с этим тяжелым заболеванием.
Общая информация, касающаяся заболевания.
Рак легкого наиболее часто обнаруживают у курящих, но известно немало случаев, когда это заболевание находят у людей, которые никогда не курили.
Типы рака легкого.
Рак легкого подразделяется на 2 большие группы, отличающиеся типом опухолевых клеток и подходами к лечению:
Немелкоклеточный рак легкого обнаруживают чаще (85%), чем мелкоклеточный (15%).
Немелкоклеточный и мелкоклеточный рак легкого также классифицируется по типу нормальных клеток, которые при определенных обстоятельствах могут приобрести черты злокачественности. Эта так называемая гистологическая классификация подразумевает разделение немелкоклеточного рака на следующие наиболее часто встречающиеся типы:
Гистологические типы мелкоклеточного рака – следующие:
Диагностика рака легкого.
У больных с ранними стадиями рака легкого могут отсутствовать какие-либо признаки заболевания. Наиболее часто появляющиеся симптомы неспецифичны: кашель, одышка, дискомфорт в грудной клетке. Большинство больных с ранними стадиями узнают о своем заболевании случайно, пройдя рентгенографию или компьютерную томографию легких по другому поводу.
Симптомы, которые могут встречаться при раке легкого, следующие:
На поздних стадиях заболевания могут быть следующие клинические проявления:
Диагностика при подозрении на рак легкого обычно начинается с выполнения рентгенографии или компьютерной томографии грудной клетки, при которых выявляется опухолевое образование в проекции легочной ткани.
Для подтверждения диагноза рака легкого необходимо выполнение биопсии (взятие кусочка ткани) опухоли. Полученный при биопсии материал направляется в специальную лабораторию, где гистопатолог (специалист, занимающийся микроскопической оценкой патологических изменений в тканях организма), устанавливает гистологический тип заболевания.
Взятие биопсии чаще всего происходит при бронхоскопии, диагностической процедуре, во время которой специальный аппарат в виде шланга из стекловолокна и лампочкой на конечной части (бронхоскоп) через ротовую полость проникает в легкое и позволяет увидеть изменения внутри бронхиального дерева и косвенно оценить изменения за пределами бронхов. В ряде случаев материал не удается получить при использовании бронхоскопа. В таких ситуациях приходится выполнять диагностическую торакоскопию – хирургическую операцию, смысл которой заключается в проникновении через несколько разрезов на грудной клетки в ее полость и взятии биопсии. Иногда биопсию выполняют из ткани лимфоузла, который увеличился за счет поражения опухолевыми клетками.
Стадии рака легкого.
Определение стадии рака – очень важная формализованная процедура в онкологической практике, которая позволяет определить степень распространения опухоли (осталась ли опухоль в месте своего возникновения или распространилась дальше по организму).
Для немелкоклеточного рака легкого разделение подразумевает на 4 стадии: от стадии I (небольшая по размеру опухоль, локализованная в месте её изначального развития) до стадии IV(отдаленное в рамках организма распространение опухоли – отдаленные метастазы).
Классификация мелкоклеточного рака может также подразумевать 4 стадии (I-IV), но чаще всего используют классификацию, в которой указывается 2 стадии – локализованная и распространенная. Локализованная стадия – опухоль распространена в пределах одного легкого и/или средостения (пространства между легкими) и/или лимфатических узлов, находящихся рядом. Распространенная стадия – опухоль вышла за пределы легкого и органов, упомянутых в описании локализованной стадии.
Определение стадии очень важно для выработки плана лечения опухоли. В целом, чем меньше стадия, тем выше шансы на излечение; с увеличением стадии заболевания снижается вероятность того, что опухоль можно полностью излечить. Т.е. знаниестадиипредполагает прогноз заболевания.
Лечение рака легкого.
В лечении рака легкого участвуют множество специалистов, владеющих различными медицинскими специальностями (хирурги, радиологи, химиотерапевты, психотерапевты, специалисты по обезболивающей терапии и др.).
Эффективность лечения зависит от типа рака легкого и его биологических характеристик, локализации опухоли, наличия или отсутствия отдаленных метастазов, от того, впервые ли найдено заболевание или оно вновь появилось после уже проведенного лечения.
Лечение может включать несколько сочетающихся методов (комбинированное лечение).
Ниже приведены методы лечения рака легкого, которые часто сочетают для улучшения результатов:
В ряде случаев, как уже было сказано, лечебные мероприятия направлены на лечение симптомов болезни. Например, может быть необходимым установка стента (трубки) в дыхательные пути для облегчения дыхания.
Прогноз.
Под прогнозом заболевания следует понимать вероятный сценарий течения заболевания и предположительные результаты лечения. Определяя прогноз заболевания, врач обычно использует статистические данные, полученные при анализе материалов большой группы больных раком легкого. По Вашему желанию, врач может сообщить Вам эту информацию, кроме того данные могут быть получены Вами из открытых литературных и других информационных источников.
Важно знать, что это усредненные показатели, что это всего лишь цифра, которая может существенно меняться в зависимости от стадии опухоли и других различных причин. Кроме того, информация может быть устаревшей и не отражать реальные результаты лечения ввиду появления новых более эффективных методов.
Ваш индивидуальный прогноз зависит от Вашего возраста, общего состояния Вашего здоровья, уже полученных данных об эффективности уже начатого лечения и ряда других факторов.
Что делать, когда лечение закончено.
Во время реализации плана лечения и после его окончания, Вам необходимо будет регулярно проходить медицинские осмотры и проводить некоторые исследования, чтобы убедиться в отсутствии признаков заболевания или их стабильности. Регулярность осмотров и перечень необходимых исследований определяет онколог, который Вас наблюдает.
-
— круглосуточно. — понедельник-пятница, с 08:00 до 21:00; суббота, с 09:00 до 18:00; воскресенье, с 09:00 до 18:00.
В летний период: понедельник-пятница, с 08:00 до 21:00; суббота, с 09:00 до 18:00; воскресенье, с 09:00 до 15:00.
В летний период: понедельник-пятница, с 08:00 до 21:00; суббота, с 09:00 до 18:00; воскресенье, с 09:00 до 15:00.

Химиотерапия очень часто становится важной частью комплексного лечения онкопатологий, наряду с лучевыми воздействиями, гормональной, таргетной и иммунологической терапией. Она основана на принципе избирательного действия некоторых специфических препаратов. Так, вещества, используемые для химиотерапии, проявляют наибольшую агрессивность к максимально активным клеткам — тем, которые быстро делятся, растут, потребляют питательные вещества. Именно эти процессы наиболее интенсивно протекают в злокачественных клетках, а значит, и эффект, оказываемый на них лечением, будет самым выраженным.
Важно, что химиопрепараты, пусть и ослаблено, но воздействуют и на здоровые клетки. Именно с этим и связана причина частого побочного действия лечения. Чтобы снизить все негативные эффекты, пациенту следует готовиться к процедуре. О том, как правильно это сделать, расскажем в нашей статье.
Какие виды химиотерапии существуют?
По количеству используемых препаратов выделяют моно- (задействует только один препарат, к которому клетки опухоли наиболее чувствительны) и полихимиотерапию (назначают комбинацию из двух-трех).
Также существуют ее типы в соответствии со схемами применения:
- Неоадъювантная — служит подготовкой к операции по удалению опухоли. Задача такого лечения — уменьшение размеров злокачественного очага и уничтожение метастазов.
- Адъювантная — назначают после хирургического вмешательства, чтобы предотвратить рецидив опухоли и уничтожить отдельные злокачественные клетки, которые могли остаться в организме.
- Паллиативная — применяют в ситуациях, когда операцию проводить нецелесообразно. Главная задача здесь — продление жизни пациента, а также максимально возможное сдерживание роста опухоли и развития метастазов.
Какие анализы и обследования необходимы перед курсом?
Точный список обследований дает лечащий врач. Обычно этот список включает в себя анализы крови, кардиограмму и т. д. Он может расширяться в зависимости от типа опухоли, ее размеров и локализации, возраста пациента, его общего состояния, наличия сопутствующих заболеваний и т.д.
Что еще нужно сделать для подготовки к химиотерапии?
- иммуностимуляторы для улучшения работы иммунитета;
средства для борьбы с тошнотой; - гепатопротекторы для защиты печени (именно на нее ляжет основная нагрузка по выведению препаратов из организма и обезвреживанию продуктов распада опухолевых клеток);
- пробиотики для поддержания правильного состава микрофлоры кишечника;
- различные солевые растворы, облегчающие токсическое воздействие химиопрепаратов на организм.

Кроме того, пациент и сам может принять ряд мер:
- Посетить стоматолога и санировать ротовую полость.
- Договориться с родственниками о помощи по дому, о присмотре за детьми, об уходе за домашними животными. Заранее трудно предсказать, как пациент будет чувствовать себя в процессе лечения. Оно может стать причиной слабости и быстрого утомления, и в этом случае участие близких в домашних делах будет очень важным.
- Постараться приезжать в клинику отдохнувшим и в хорошем настроении. Пациенты, имеющие позитивный психологический настрой, лучше переносят лечение, и его побочные эффекты проявляются гораздо меньше.
- Отказаться от вождения автомобиля и самостоятельной поездки до дома после проведения процедуры. Химиотерапия может вызвать сонливость или нарушение концентрации внимания.
Рекомендации по питанию
Одним из основных факторов облегчения негативных эффектов химиотерапии при раке является соблюдение правильного рациона. Он должен включать достаточное количество всех основных групп питательных веществ:
- Белки. Их лучше употреблять в виде нежирного мяса и морепродуктов. Также можно использовать бобовые культуры или орехи.
- Жиры. Здесь основное внимание нужно уделить полиненасыщенным жирным кислотам растительного происхождения: подсолнечное, льняное, кукурузное, оливковое масла. Эти вещества снижают риск образования атеросклеротических бляшек, а следовательно, уменьшают нагрузку на сердечно-сосудистую систему.
- Углеводы. Их нужно употреблять в виде зерновых каш, хлеба грубого помола и т.д. Продукты, богатые простыми сахарами (кондитерские изделия, сладкие газированные напитки, выпечка, фаст-фуд и прочее), лучше исключить полностью.
- Витамины и микроэлементы. Для получения достаточного количества этих веществ следует сделать особенный упор в рационе на овощи и фрукты.
Очень важно также соблюдать правильный питьевой режим. Снабжать организм жидкостью оптимальнее всего в виде простой чистой воды. Прекрасно подойдет бутилированная минеральная вода, не содержащая газа. Взрослому человеку за сутки следует выпивать около 2 литров.
Злокачественная опухоль в легких — распространенная патология и частая причина летального исхода. Ежегодно в мире ставится более одного миллиона таких диагнозов.
Заболевание чаще встречается у мужчин, чем у женщин. Причина этого кроется в курении. Риск развития онкологии у курящих выше в 20 раз, чем у тех, кто не имеет табакозависимости. В табачном дыме содержится огромное количество канцерогенов, вызывающие онкологические заболевания.
Кроме курения большое значение имеет и экологическая обстановка. Воздух, которым мы дышим, содержит радон, асбест и пылевые частицы, что тоже негативно влияет на состояние здоровья и повышает риск развития онкологии.
Виды рака легких в зависимости от локализации:
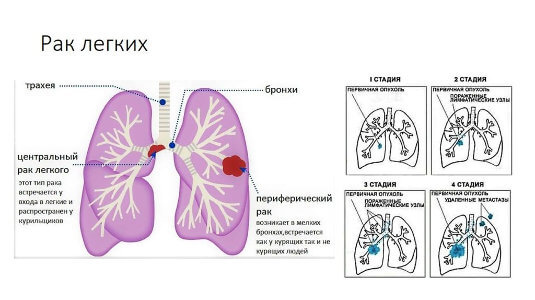
I. Центральная форма. По направлению роста выделяют:
- экзофитный (эндобронхиальный) рак, когда опухоль растет в просвет бронха;
- эндофитный (экзобронхиальный) рак с преимущественным ростом опухоли в толщу легочной паренхимы;
- разветвленный рак с муфтообразно-перибронхиальным ростом опухоли вокруг бронхов;
- смешанный характер роста (наиболее часто).
II. Периферическая форма:
- узловая округлая опухоль;
- пневмониеподобный рак;
- рак верхушки легкого с синдромом Панкоста.
III. Медиастинальная форма — множественное метастатическое поражение
- средостенных лимфатических узлов без установленной локализации первичной опухоли в легком (присуща преимущественно мелкоклеточной форме).
IV. Диссеминированная форма (первичный карциноматоз) — множественное
- поражение легких без установленной локализации первичной опухоли в других органах.
Выраженность клинической симптоматики при раке легкого зависит от клинико-анатомической формы опухоли, ее гистологической структуры, локализации, размеров и типа роста, характера метастазирования, сопутствующих воспалительных изменений в бронхах и легочной ткани.
Симптомы не имеют специфики: наиболее частым признаком является кашель (70 %), сначала сухой, а затем со скудной мокротой, кровохарканье встречается в 25 % случаев, одышку при физической нагрузке испытывают 40 % больных, боли в грудной клетке на стороне поражения — 60–70 % пациентов.
Любой подозрительный симптом или их сочетание — это повод незамедлительного обращения к врачу. Чем быстрее обнаруживается патология, тем больше шансов на благоприятный прогноз при лечении рака легких.
Диагностика включает рентген грудной клетки, КТ органов, бронхоскопию с биопсией пораженной ткани.
Стадии заболевания
Распространенность опухолевого процесса — один из основных факторов, определяющих выбор метода лечения, объема оперативного вмешательства и прогноза. Стадия заболевания зависит от размера и распространенности первичной опухоли и ее отношения к окружающим тканям, а также от регионарного и отдаленного метастазирования.
Учитывая то, что стадия определяет выживаемость и тактику лечения, чрезвычайно важно точно ее определить. Так, 5-летняя выживаемость больных при I стадии рака легкого составляет — 40–60 %, II стадии — 20–33 %, III стадии — 5–15 %, IV стадии — 0–1 %.
Методы лечения рака
Быстрое прогрессирование рака легкого и реальная возможность метастазирования диктуют необходимость сокращения диагностического периода, отказа от выжидательной тактики и клинического наблюдения в сомнительных случаях.
Для правильного выбора метода лечения следует знать основные факторы прогноза: стадию, гистологическую структуру опухоли, характер и тяжесть сопутствующих заболеваний, функциональные показатели жизненно важных органов и систем.
При лечении больных раком легкого применяют хирургический, лучевой, химиолучевой, лекарственный (химиотерапия, таргетная терапия, иммунотерапия) и комбинированный методы.
В выработке плана лечения, который формируют на весь его срок, принимают участие хирург, радиолог и химиотерапевт, при необходимости привлекаются другие специалисты. После выполнения отдельных этапов проводят коррекцию последующих ходов в зависимости от полученных результатов.
Хирургическое лечение больных с резектабельными формами рака легкого является наиболее эффективным методом. Оперативное вмешательство может проводиться разными способами — классическим с большим разрезом и торакоскопическим, через проколы и минимальный разрез. Качество удаления, объем работы и дальнейший прогноз не зависят от вида манипуляции.
Лучевую терапию применяют как самостоятельное лечение, а также в сочетании с хирургическим или химиотерапевтическим методом.
Химиотерапию при раке легкого проводят при наличии противопоказаний к хирургическому и лучевому лечению. Объективное улучшение в виде частичной регрессии первичной опухоли, регионарных и отдаленных метастазов наступает у 6–30 % больных.
В последние два десятилетия таргетная (target — цель, мишень) терапия получила активное развитие в лечение злокачественных опухолей. Ее суть заключается в разработке лекарственных средств с учетом молекулярно-генетических особенностей опухоли и клинической характеристики больных, что позволяет повысить эффективность противоопухолевой терапии. Таргетные препараты, имея потенциально большую эффективность, не нарушают при этом деятельность нормальных клеток и, следовательно, дают меньше побочных эффектов
Правильная реабилитация после лечения рака легких — залог успеха. Наблюдение после курса процедур или проведенного оперативного вмешательства проходит в нашей клинике по индивидуальным программам. Примерная частота контрольных визитов — 1 раз в 4–5 месяцев. Каждый раз пациента осматривает онколог, а также назначает анализы крови, рентген грудной клетки и УЗИ брюшной полости. В зависимости от показаний могут быть назначены дополнительные исследования — КТ, МРТ, ПЭТ и др.
Читайте также:

