Как сделать пищевое расстройство
Обновлено: 07.07.2024

Любые расстройства пищевого поведения, или РПП отражают психоэмоциональные нарушения разной степени выраженности и проявляются в виде ненормальных привычек в питании. При длительном течении расстройств развиваются тяжелейших осложнения всех органов. В тяжелых случаях наступают необратимые изменения в организме, которые приводят к инвалидности и смерти.
До сих пор среди врачей расходятся мнения, что считать расстройством, а что – болезнью. Также до конца не решены вопросы классификации подобных расстройств.
Нервная булимия
Нервная булимия – это такое расстройство пищевого поведения, при котором человек постоянно переедает на фоне озабоченности своим телом. Срыв заканчивается тем, что больной разными способами пытается избавиться от съеденной пищи.
К компенсаторному поведению относят жесткие диеты, которые не имеют ничего общего с медицинскими. Человек насильно вызывает рвоту, принимает слабительные средства, подвергает себя непосильным физическим нагрузкам.

Нервная анорексия
Пациенты с этим расстройством целенаправленно снижают собственный вес до критических показателей. Некоторые врачи определяют анорексию как особый тип самовредительства. У человека на первом месте находится непреодолимое желание похудеть, которое подкрепляется патологической боязнью ожирения. На самом деле никакого ожирения нет: более того, вес больного и так снижен, причем часто критически. В некоторых случаях анорексия приобретает хроническое течение.
От анорексии страдает приблизительно 1 – 4% женщин и только 0,2 – 0,3% мужчин. Больные считают, что они ущербны, у них развивается полнота, хотя на самом деле показатели их веса намного ниже идеальных.
С целью похудения люди с анорексией ограничивают себя в еде. Они длительное время придерживаются жестких диет с минимальным количеством калорий. Характерно, что они заостряют внимание на собственное отражение в зеркале. Этот вид расстройства пищевого поведения связан с депрессиями, боязнями и обсессивно-компульсивными и тревожными расстройствами психики. Нередко у больных может развиваться зависимость от психоактивных веществ.
Если своевременно не оказать квалифицированную помощь, у таких людей развивается кахексия – крайняя степень истощения. В таком состоянии возможно необратимое поражение внутренних органов. Из-за полиорганной недостаточности у больных возможен летальный исход.
В менее выраженных случаях это пищевое расстройство бывает кратковременным, а истощение не успевает серьезно поразить внутренние органы. Многолетние исследования говорят о том, что половина пациентов полностью выздоравливают, а только у 10% больных анорексия не проходит. Примерно 15% людей умирают от полиорганной недостаточности.
Длительное нахождение пациентов в условиях стационара или специализированного центра дает полное выздоровление примерно у трех из четырех пациентов. Однако такого результата удается достичь в среднем за 79 месяцев, то есть больше, чем за 6 лет. Частичное выздоровление при условии лечения в течение 57 месяцев бывает только в 10% случаев. Хроническое течение анорексии отмечается в 14% пациентов даже при условии длительного лечения.
Все этого говорит о том, что анорексия отличается злокачественным течением и способна давать рецидивы.
Компульсивное переедание
Такое состояние возможно как реакция организма на психологическую травму. Обжорство у таких пациентов нередко приобретает характер булимии, однако при нем не бывает компенсаторного поведения в виде вызывания рвоты или постановки клизмы. В некоторых случаях такое расстройство бывает у людей с избыточной массой тела. Хроническое течение компульсивного переедания сочетается с психоневрологическими проблемами и с избыточной массой тела.

Психогенная рвота
Это такая рвота, которая возникает в результате сильных эмоций – положительных или отрицательных. Чаще всего такой синдром связан с сильными переживаниями, волнениями, стрессами, страхом. Организм справляется с таким потрясением путем эвакуации желудочного содержимого.
Часто психогенная рвота может наблюдаться у подростков перед экзаменом, в результате ощущения вины или неуверенности в себе. Психогенная рвота способна сопровождать диссоциативное и ипохондрические расстройства. Прогноз развития психогенной рвоты зависит от силы эмоционального воздействия.
При постоянном эмоциональном воздействии приступы рвоты будут все время повторяться. При длительном течении этот вид расстройства пищеварения повышает риск развития кровотечения из верхних отделов пищеварительного тракта, дегидратации, нарушений обмена веществ.
При своевременном обращении к врачу прогноз психогенной рвоты благоприятный.
Аллотриофагия, или пикацизм
Пикацизм, парарексия – это сильное желание употреблять малосъедобные или необычные продукты питания. В зависимости от того, что человек стремится поедать, выделяют такие виды аллотриофагии:
- геофагия – стремление поедать мел, песок, глину, уголь и землю;
- копрофагия – поедание экскрементов, рвотных масс, крови, костей, кожи, ногтей и волос, а также питье мочи;
- акуфагия – поедание острых предметов – гвоздей, иголок, битого стекла;
- пагофания – поедание льда;
- поедание сырого мяса, теста или картофеля;
- употребление сухой крупы;
- поедание древесины, коры и веток деревьев.
Также возможно поедание металлов, табака, бумаги и любых других предметов.
Подобное расстройство может встречаться в любом возрасте, чаще в неблагополучных семьях. Также извращение вкуса – это самый распространенный симптом беременности, хлороза, а также раковых заболеваний. Поэтому в случае появления вкусовых расстройств рекомендуется обследовать организм. Стремление употреблять малосъедобные или несъедобные продукты может наблюдаться при аутизме и шизофрении.
Практически все объекты, которые может употреблять человек при пикацизме, так или иначе вредят человеку. Самые опасные последствия этого расстройства:
- ранение пищеварительного тракта;
- отравление тяжелыми металлами и их соединениями;
- инфекционные патологии;
- интоксикации.
При парарексии обязательна госпитализация больного с целью выяснения причины патологического состояния, предупреждения необратимых изменений в организме.
Неуточненные и редкие формы расстройств пищевого поведения
Нередко бывает так, что симптомы расстройства не соответствуют определенному диагнозу. Некоторые состояния только изучаются, поэтому вовсе не могут классифицироваться. К ним относятся такие расстройства.
Причины и факторы риска расстройств пищевого поведения
Точные причины развития расстройств пищевого поведения остаются невыясненными. Самую высокую роль в их появлении играют такие факторы:
- пропаганда худощавости и ее идеализация как эталона красоты;
- пережитый эпизод насилия, в тои числе сексуального;
- снижение интеллекта после перенесенной черепно-мозговой травмы;
- неправильное представление о себе;
- психические нарушения, в том числе и наследственная предрасположенность к ним;
- недостаток внимания, а также неправильная реакция на критику со стороны окружающих;
- повышенная склонность к самокритике;
- эмоциональная нестабильность;
- повышенная тревожность;
- заниженная самооценка;
- завышенные требования к себе;
- эпизоды жестокого обращения с детьми и подростками;
- психологическое давление со стороны одногодков;
- насилие в семье, повышенная нагрузка на ребенка, конфликтные ситуации в семье;
- социальная изоляция;
- стрессовые ситуации;
- синдром хронической усталости;
- смерть близкого человека;
- наличие фобий;
- перенесенные операции или травмы;
- наличие психических заболеваний в анамнезе.
Наиболее подвержены популяризации худощавости как эталона красоты подростки во время полового созревания. Еще не так давно основной группой риска возникновения расстройства пищевого поведения были девушки. Сейчас же таким расстройством все чаще страдают юноши.
Между тем польская статистика предостерегает: смертность при нервном типе анорексии составляет 18 процентов. Причины летальных случаев – суициды и заболевания желудочно-кишечного тракта в результате неправильного, часто абсурдного применения слабительных и мочегонных препаратов. В Австралии летальность нервной анорексии снизилась за последние годы до 6 %. В этой стране используется новый, бригадный подход к лечению.
Диагностика расстройств пищевого поведения
Диагностика этого вида расстройств отличается в каждой конкретной стране. В России психиатры используют международную классификацию болезней 10 и 11 пересмотра. Диагностические мероприятия зависят от жалоб пациента, тяжести его состояния и предполагаемого заболевания. Стандартно пациенту назначают такие процедуры и исследования:
- опрос пациента с подробной оценкой неврологического статуса;
- самомониторинг;
- психологическое тестирования с целью выявить самооценку;
- различные психометрические тесты;
- оценка массы тела, в том числе соотношения жировой и мышечной ткани;
- лабораторно-инструментальные обследования организма;
- по показаниям – консультации узких специалистов.
При подозрении на булимию или на анорексию используют так называемый тест отношения к приему еды. В любом случае окончательный диагноз может поставить только компетентный специалист, поскольку предполагается оценка сопутствующих состояний.
Несмотря на определенные различия, все расстройства пищевого поведения включают в себя психическую составляющую. Главнейшие ее компоненты – это озабоченность своей внешностью, потеря контроля над ситуацией, неправильное отношение к питанию.
Способы лечения расстройств пищевого поведения
Лечение каждого случая РПП индивидуально. Обычно пациенты получают не только психиатрическую помощь, но и врачей общего профиля из-за соматических осложнений. В любом случае такого расстройства актуален комплексный подход.
Психотерапия
Чтобы вернуть человеку уверенность в себе и нормальные представления о собственном теле, необходима помощь клинических психологов. Применяются такие методики:
- когнитивно-поведенческая терапия, направленная на развитие мотивационной сферы больных;
- семейная, групповая терапия;
- межличностная терапия;
- арт-терапия;
- психоанализ.
В групповом подходе важна работа психотерапевта, диетолога и врачей других специальностей.
Лечение медикаментами
Нарушения психического статуса, эмоциональная нестабильность – все это показания для лечения фармпрепаратами. Для этого используются такие средства:
- нейролептики – для устранения психопатологических нарушений;
- нормомитики для нормализации настроения;
- транквилизаторы для устранения тревожности;
- антидепрессанты;
- витаминные комплексы;
- микроэлементы;
- питательные добавки;
- по показаниям – процедуры, направленные на восстановление электролитного и водного балансов;
- противорвотные препараты;
- обезболивающие;
- общеукрепляющие.
Можно ли избавиться от расстройств пищевого поведения самостоятельно
В легких случаях симптомы расстройств проходят самостоятельно без какого-то специального лечения. Стабилизировать состояние можно, выполняя такие рекомендации:
При наличии серьезных нарушений, психологических проблем самостоятельно избавиться от пищевых расстройств невозможно. Необходимо лечение сопутствующих патологий. Лечение будет успешным, если человек сам захочет вернуться к полноценной жизни.
Расстройства пищевого поведения опасны тем, что могут вызывать поражение всех органов. В выраженной стадии от них трудно избавиться. Положительная установка на успех и следование всем рекомендациям врача помогут избавиться от патологии.
Статья, опубликованная на данной странице носит исключительно информационный характер и предназначена для образовательных целей. Посетители сайта не должны использовать данную статью в качестве медицинских рекомендаций. Требуется консультация специалиста.

Расстройства приема пищи (РПП) — это группа тяжелых психологических заболеваний, проявляющихся ненормальными пищевыми привычками и нарушением восприятия собственного тела и веса; причем мужчины чаще обеспокоены мышечной массой, а женщины — потерей веса. Все РПП сильно влияют на здоровье и психосоциальные возможности человека. Диагностическое и статистическое руководство (Diagnostic and Statistical Manual [DSM-5]), а также МКБ-11 выделяют шесть главных РПП. К ним относятся три наиболее известных: нервная анорексия, нервная булимия, компульсивное переедание и кроме того три других заболевания, которые ранее рассматривались как детские: РПП избегающего и ограничительного типа, руминационное расстройство и пикацизм.
Нервная анорексия характеризуется неослабевающим стремлением к худобе, болезненным страхом ожирения, искаженным образом собственного тела и ограничением потребления пищи относительно принятой нормы. Это расстройство может включать очищение ЖКТ (например, самоиндуцированную рвоту) и применение повышенной физической нагрузки. При этом все перечисленные факторы приводят к очень низкому весу: до такой степени, что здоровью наносится вред, происходят изменения практически во всех органах и системах организма человека. Кроме того, при нервной анорексии пациент часто страдает когнитивными и эмоциональными нарушениями. Именно беспокойство о форме собственного тела и о весе отличают нервную анорексию от РПП избегающего и ограничительного типа.
Нервная булимия проявляется рецидивирующими эпизодами переедания с последующим неадекватным компенсаторным поведением, таким как очищение ЖКТ (провоцирование рвоты, злоупотребление слабительными и мочегонными средствами), голодание или физические нагрузки. Данное поведение связывают с негативным восприятием своей внешности, формы и веса. Нервной булимией могут страдать люди как с нормальной, так и с повышенной массой тела (если ИМТ ниже нормы, то ставится диагноз нервной анорексии с компенсаторным очищением после переедания).
Компульсивное переедание — состояние, характеризующееся рецидивирующими эпизодами переедания, которое сопровождается меньшими компенсаторными проявлениями, чем при нервной булимии. И компульсивное переедание, и нервная булимия часто ассоциированы с ожирением или приводят к нему (30–45 %) и связанным с ним метаболическим заболеваниям.
РПП избегающего и ограничительного типа включает следующие симптомы: избегание или ограничение приемов пищи (это относится к объему и/или разнообразию потребляемой пищи), что приводит к значительной потере веса, дефициту питательных веществ, зависимости от нутритивной поддержки и/или выраженному нарушению психосоциальной деятельности. Симптомы могут возникнуть в связи с отсутствием интереса к еде или сильной избирательностью к ней, основанной на сенсорной чувствительности, а также причиной может быть страх негативных последствий от потребления пищи, таких как рвота или удушье. Но, в отличие от нервной анорексии и нервной булимии, это расстройство не включает в себя переживания о форме тела или весе.
Пикацизм — употребление непитательных или непищевых веществ в течение месяца или более. К триггерам этого состояния относят вкус вещества, любопытство или психологическое напряжение.
Руминационное расстройство — повторяющееся срыгивание пищи после еды в отсутствие тошноты, отвращения к пище или непроизвольной рвоты.
Диагноз нервной анорексии обычно довольно очевиден по состоянию пациента, особенно, если близкие пациента подтверждают эту информацию. Однако бывает такое, что воспалительные заболевания кишечника (болезнь Крона и язвенный колит), новообразования, тиреотоксикоз и сахарный диабет ошибочно принимают за нервную анорексию. Кроме того, этот диагноз сложно поставить людям с серьезной депрессией, поскольку депрессия может быть ассоциирована с сильной потерей веса из-за отсутствия аппетита, и шизофренией, при которой человек может голодать из-за страха быть отравленным.
Признаки нервной анорексии при обследовании пациентов (рис. 1).
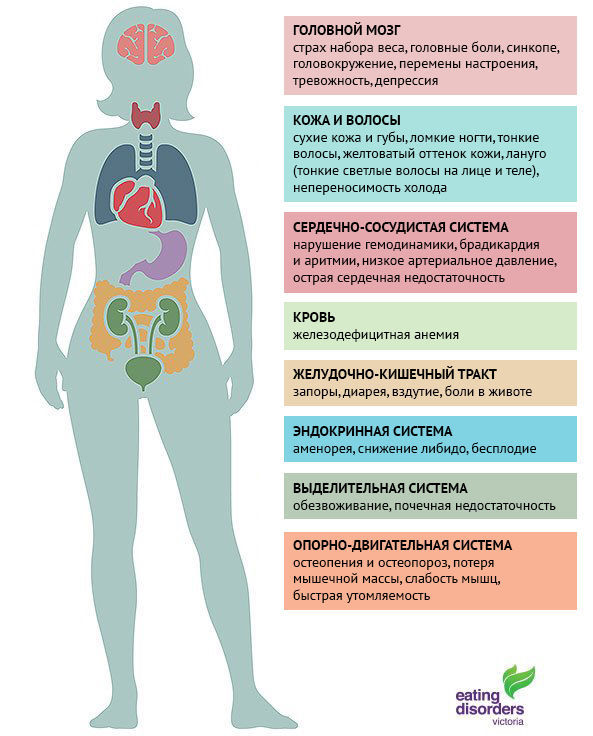
Рисунок 1 | Влияние нервной анорексии на организм
Все системы организма повреждаются в результате постоянного голода, причем со временем изменения усиливаются. Кроме того, если для нервной анорексии характерно компенсаторное поведение в виде очищения ЖКТ, повышается риск развития следующих состояний:
- сердечно-сосудистая система: гипотензия, брадикардия, удлиненный QT, аритмии, кардиомиопатии;
- система интегумента: сухая чешуйчатая кожа, потеря волос, тонкие волосы на теле;
- эндокринная система и метаболизм: гипогликемия, гипокалиемия, гипонатриемия, гипотермия, гипотиреоидизм, гипокортизолемия, аменорея, задержка полового созревания, остановка роста, остеопороз;
- ЖКТ: удлинение времени прохождения (замедление эвакуации химуса из желудка, нарушение перистальтики антрального отдела желудка, атрофия желудка, ослабление перистальтики кишечника), запоры;
- система крови: анемия, лейкопения, тромбоцитопения;
- нервная система: периферические нейропатии, уменьшение объема головного мозга (увеличение размера желудочков, расширение борозд, церебральная атрофия (на самом деле псевдоатрофия, так она корректируется при наборе веса);
- ротовая полость: кариес;
- скелет: остеопения;
- почки: нефролитиаз, ОПН;
- печень: повышение уровня трансаминаз, печеночная недостаточность;
- половая система: аменорея, бесплодие, рождение ребенка с пониженной массой тела.
Признаки нервной булимии (рис. 2) и компульсивного переедания (рис. 3) могут пересекаться по симптомам с атипичной депрессией, при которой переедание и пересыпание часто возникают у пациентов в месяцы с низкой освещенностью. Около 50 % пациентов, страдающих булимией или компульсивным перееданием, имеют также признаки синдрома дефицита внимания и гиперактивности (СДВГ), и около 15 % пациентов проявляют коморбидное компульсивное поведение, включающее злоупотребление алкоголем и наркотическими веществами, компульсивный шоппинг и множественные сексуальные связи. Кроме того, для таких людей могут быть характерны самоповреждение, хаотичный паттерн сна, а также присутствие признаков пограничного расстройства личности или биполярного расстройства.
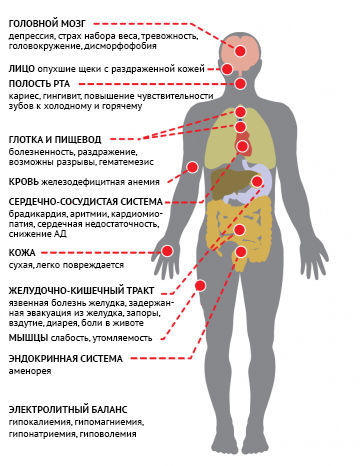
Рисунок 2 | Характерные симптомы нервной булимии
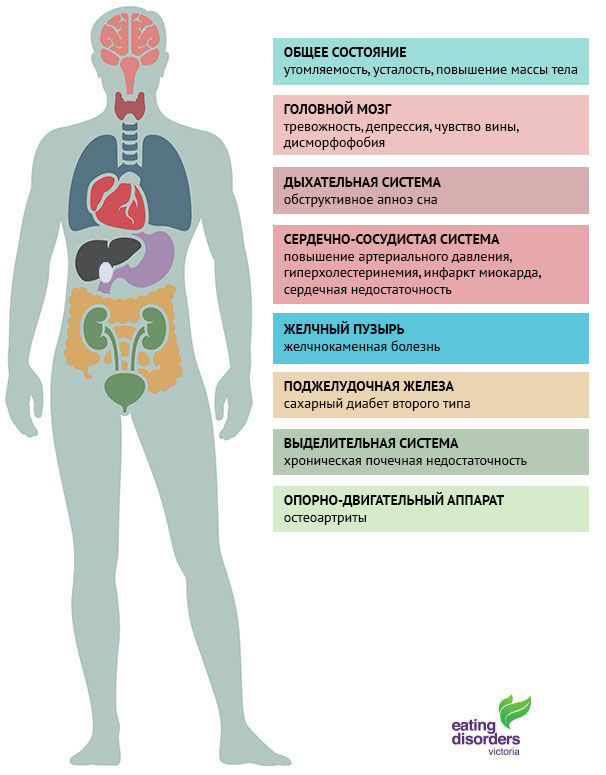
Рисунок 3 | Характерные симптомы компульсивного переедания
Признаки нервной булимии и компульсивного переедания при обследовании пациентов:
- часто похожи на симптомы нервной анорексии, но менее выражены;
- специфические симптомы, связанные с компенсаторным очищением:
• сердечно-сосудистая система: аритмии, острая сердечная недостаточность;
• эндокринная система и метаболизм: изменения уровней электролитов (K + , Na + , Cl - ), метаболический ацидоз (слабительные) или алкалоз (рвота);
• ЖКТ: запор или стеаторея, язвы желудка или двенадцатиперстной кишки, панкреатит, эрозии или перфорации пищевода и желудка;
• система крови: лейкопения или лимфоцитоз;
• ротовая полость: зубные эрозии;
• почки: острая почечная недосатточность.
РПП избегающего и ограничительного типа может быть спутано с излишней придирчивостью к пище, однако функциональные изменения, низкая масса тела и нарушение развития указывают на наличие РПП. Для пациентов с этим расстройством характерны те же осложнения, что и для людей с нервной анорексией.
Пикацизм может наблюдаться при аутизме, шизофрении, умственной отсталости или определенных психологических расстройствах (синдром Клейне-Левина). В таких случаях дополнительный диагноз пикацизма ставится, если требуется повышенное внимание в этой проблеме со стороны врачей.
Руминационное расстройство нужно дифференцировать от психогенной рвоты.

Рисунок 4 | Статистика заболеваемости РПП за 2017 год по данным Института показателей и оценки здоровья
РПП может заболеть человек любого пола, возраста, сексуальной ориентации, этнической и географической принадлежности. По некоторым данным у 8,4 % женщин и у 2,2 % мужчин по всему миру в течение жизни может возникнуть РПП, при этом пониженную массу тела выявляют меньше, чем у 6 % больных РПП. Приблизительно 10 200 смертей происходят ежегодно из-за РПП, и около 26 % пациентов совершают самоубийство. Распространенность РПП в мире за последнее время выросла на 25 %, однако лишь 20 % больных проходят лечение.
Подростки и молодые люди чаще страдают РПП, причем нервная анорексия обычно развивается раньше, чем нервная булимия или компульсивное переедание. Для нервной анорексии начало после 30 лет считается редким, а возраст старта заболевания становится меньше с течением времени. Среди пациентов старшего возраста доминирует компульсивное переедание, при этом наблюдается меньшее гендерное различие, чем у подростков, а также более высокий риск среди определенных этнических групп и людей с повышенной массой тела.
В России до сих пор не существует нормальной статистики по заболеваемости РПП. Из-за недостаточной информированности людей об этой проблеме большинство больных попадает к нужному специалисту только на поздних стадиях болезни, либо им вообще не оказывается лечение.
По данным исследования Ворда и др., в котором оценивалась динамика распространенности РПП у пациентов до 40 лет, было выявлено, что самая высокая заболеваемость РПП приходится на возраст около 21 для мужчин (7,4 %) и для женщин (10,3 %), а заболеваемость в течение всего периода до 40 лет повышается до 14,3 % у мужчин и до 19,7 % у женщин. Это позволяет сделать заключение о том, что критический период для предотвращения развития заболевания — это подростковый и юношеский возраст. Однако высокий уровень рецидивов болезни до 40 лет говорит о важности выявления и лечения РПП и в более старшем возрасте.

На рис. 5 показаны расчетные возрастные (A) и пожизненные (B) показатели распространенности РПП. Сплошные линии обозначают средние значения. Пунктирными линиями обозначены медианы. Заштрихованные области указывают интервалы неопределенности 95 %. AN — нервная анорексия; BED — компульсивное переедание; BN — нервная булимия; OSFED — другое уточненное расстройство кормления и пищевого поведения.

Расстройство пищевого поведения (анорексия, булимия, компульсивное переедание и др) – это серьезное заболевание, которое может привести к летальному исходу, и, как правило, лечение подобных заболеваний – процесс непростой и занимающий массу времени, а причиненный в результате заболевания вред здоровью может быть пожизненным.
Расстройства пищевого поведения на сегодняшний день широко распространены, т.к. в СМИ создают образ идеальной фигуры, а РПП как раз и берут свое начало из желания достичь идеала. Если темы, связанные с едой стали для человека навязчивой идеей, он постоянно думает о своем весе и фигуре, а малейший набор веса вызывает у него панику, это может указывать на возможное нарушение пищевого поведения.
Расстройство приема пищи – комплексная проблема, сочетающая в себе как чисто психологический, так и физиологический факторы.
- Физиологические факторы – проблемы связанные с неправильным питанием:
- нарушение обмена веществ;
- повышенная нагрузка на организм;
- истощение или ожирение и другие;
- Психологический фактор:
- тяжелые эмоциональные переживания больного;
- проблемы с социализацией и контролем поведения

Переедание, приводящее к появлению лишнего веса и являющееся реакцией на дистресс, может следовать за утратой близких, несчастными случаями, хирургическими операциями и эмоциональным дистрессом, особенно у лиц, предрасположенных к полноте.

- Экстернальное пищевое поведение.
- Гиперфагическая реакция на стресс (компульсивная гиперфагия, синдром ночной еды, углеводная жажда, предменструальная гиперфагия).
- Ограничительное пищевое поведение.
Проявляется повышенной реакцией не на внутренние стимулы к приему пищи (уровень глюкозы и свободных жирных кислот в крови, пустой желудок), а на внешние: витрина продуктового магазина, хорошо накрытый стол, принимающий пищу человек, реклама пищевых продуктов и т.д.
Основой повышенного реагирования на внешние стимулы к приему пищи является не только повышенный аппетит, но и медленно формирующееся, неполноценное чувство насыщения. Возникновение сытости у полных людей запаздывает по времени и ощущается исключительно как механическое переполнение желудка. Именно из–за отсутствия чувства сытости некоторые люди готовы есть всегда, если пища доступна и попадается им на глаза.
По–другому эмоциогенная еда, как пищевое нарушение проявляется тем, что при психоэмоциональном напряжении, волнении или сразу после окончания действия фактора вызвавшего стресс, у человека резко усиливается аппетит и возникает желание есть.
Таким образом, при этом типе нарушения пищевого поведения стимулом к приему пищи становится не голод, а эмоциональный дискомфорт. Человек ест не потому, что голоден, а потому, что неспокоен, тревожен, раздражен, у него плохое настроение, он удручен, подавлен, обижен, раздосадован, разочарован, потерпел неудачу, ему скучно, одиноко и т.д. Другими словами, при эмоциогенном пищевом поведении человек заедает свои горести и несчастья, заедает свой стресс.
Чаще всего пища при этом не дифференцируется, и люди едят все подряд, хотя есть исследования, показывающие, что предпочтение в этом состоянии отдается все таки продуктам жирным и сладким. Продукты питания у людей с эмоциогенным пищевым поведением являются своеобразным лекарством, так как действительно приносят этим людям не только насыщение, но и успокоение, удовольствие, релаксацию, снимают эмоциональное напряжение, повышают настроение.
Выделяют пять эмоциональных состояний, приводящих к гиперфагии:
- страх;
- тревога;
- печаль;
- скука;
- одиночество
Поскольку фактор, вызвавший стресс, может действовать долго, то и чрезмерное потребление пищи может наблюдаться в течение длительного периода, что далее может вести к нарастанию избыточной массы тела.
Характеризуется тем, что человек без видимых причин, или, во всяком случае, по причинам, им не осознаваемым потребляет большое количество пищи, опять же чаще сладкой и жирной и чаще в виде так называемых закусок, то есть в виде дополнительных приемов пищи, не связанных с основными приемами еды.
Полагают, что в основе компульсивной гиперфагии лежат механизмы, близкие к таковым при гиперфагической реакции на стресс, только в последнем случае причина, вызвавшая стресс осознается, а в первом – нет. Компульсивная еда проявляется несколькими типичными чертами:
- человек ест быстро, жадно;
- приступ переедания длится не более 2 часов;
- приступ переедания совершается в одиночестве;
- во время еды появляются отрицательные эмоции, ненависть к себе, угнетенность, самообвинение;
- приступ прерывается от чувства распирания живота, или его прерывает приход другого человека;
- после приступа настроение всегда плохое, человек переживает не-нормальность своего поступка;
- во время приступа голод может не ощущаться
Разновидности компульсивной гиперфагии:
- ночная гиперфагия – императивное повышение аппетита в вечернее и ночное время. Больные с синдромом ночной еды, как правило, не принимают пищу всю первую половину дня. Во вторую половину дня аппетит значительно возрастает, и к вечеру они чувствуют сильный голод, который приводит к перееданию. Причем, чем сильнее был дневной эмоциональный дискомфорт, тем более выражено вечернее переедание.
- углеводная жажда – сейчас чаще говорят просто о пищевой жажде, полагая, что для ее удовлетворения пациентам требуется пища одновременно сладкая и жирная – шоколад, мороженное, крем и т.п. В случае с углеводной жаждой подобного рода пища похожа по своему эффекту на наркотик. В его отсутствии у пациентов развивается тягостное депрессивное состояние, чем–то напоминающее абстиненцию, тогда как при потреблении сладостей эти явления проходят.
- предменструальную гиперфагию можно рассматривать как одно из проявлений син-дрома предменструального напряжения. Явления гиперфагии, опять же чаще с предпочте-нием сладкой и жирной пищи, наблюдаются у женщин в течение 4–7 дней перед месяч-ными.
Так называют избыточные пищевые самоограничения и бессистемные слишком строгие диеты. Слишком строгие диеты не могут применяться долгое время и достаточно быстро сменяются периодами еще более сильного переедания.
Мне восемь лет, и я уже второй час рыдаю над тарелкой с пельменями. Я лучше умру, чем съем их. Мне противно даже смотреть. Иногда слезы падают прямо в подернувшийся пленкой холодный бульон, и от этого становится еще более мерзко: кажется, будто между моим телом и фаршем, проглядывающим из-под теста, есть какая-то связь.
Сейчас мне тридцать, и у меня расстройство избирательного питания (Avoidant/Restrictive Food Intake — ARFID). Я не ем смешанное. Совсем. Я никогда не пробовала привычные для вас салаты, супы, пиццу, суши, бургеры… Этот список можно перечислять бесконечно, проще назвать то, что я способна съесть: рис, гречка, картошка, мясо птицы, орехи, фрукты, некоторые овощи, сладости и некоторые виды снеков. Все по отдельности и желательно, чтобы в тарелке продукты не соприкасались друг с другом.

Анна Чернигова, психотерапевт
Диагноз мне поставили пару лет назад, но до терапии дело не дошло. Я боюсь результата: сразу представляю себя, половником черпающую оливье из кастрюли без малейшего отвращения, и еле сдерживаю рвотные позывы.
Татьяна Ш. поняла, что с ней что-то не так, когда резко набрала в весе.
Причиной стало нейробиохимическое расстройство из-за банального недосыпа. Младший сын Татьяны очень плохо спал по ночам, а вместе с ним — и мама. В итоге, как объяснил ей специалист, девушка все время просыпалась в фазе глубокого сна: организм не отдыхал.

Коллаж: Анна Лукьянова
Первый эпизод булимии у Анны П. произошел в 15 лет.
Мать Анны забила тревогу, когда узнала, что у нее не идут месячные. Это случилось после приема у гинеколога.
Через пару месяцев после той ссоры Анне исполнилось 18, и она съехала: жилье согласился оплатить отец с условием, что девушка продолжит начатую терапию.
Сейчас Анне 22, она по-прежнему старается примириться со своим телом.

Коллаж: Анна Лукьянова
Девушка старается есть три раза в день и даже научилась радовать себя пирожными без чувства вины.

Коллаж: Анна Лукьянова
В паблике участницы делятся историями: одни хотят предостеречь подруг по несчастью, другие спрашивают, как им бороться с заболеванием.
Сообщество проводит встречи и лекции в Skype и Instagram, а также очные собрания. В последней соцсети можно найти аккаунт freehelp_center, позиционирующий себя как центр помощи с расстройствами пищевого поведения.

Анна Коршунова, главврач Центра изучения расстройств пищевого поведения
У РПП, по ее словам, есть биологические предпосылки — они связаны с особенностями нервной системы.
По словам психотерапевта Анны Черниговой, РПП — распространенный диагноз, две трети запросов в частной практике так или иначе связаны с теми или иными нарушениями пищевого поведения.
Очень часто расстройствами пищевого поведения страдают девочки-подростки, подчеркивает Чернигова.
На этом фоне у девочек часто нарушается гормональный фон и пропадают месячные, добавляет Чернигова.
Читайте также:

