Как сделать нейростимулятор
Добавил пользователь Алексей Ф. Обновлено: 04.10.2024
Главная цель моей статьи — предоставить моим коллегам-стоматологам, особенно новичкам в области нейромышечной стоматологии, обзор самых популярных мифов, окружающих научно обоснованные базовые методы лечения. Также я предлагаю рассмотреть те мифы, с помощью которых пытаются опровергнуть научные факты, поддерживающие использование чрескожной электронейростимуляции, электромиографии, компьютерного сканирования движений нижней челюсти, электросонографии для диагностики и лечения дисфункции ВНЧС. В данной статье я расскажу о самых популярных заблуждениях, существующих в отношении сверхнизкочастотной электронейростимуляции.
Миф: TENS имеет лишь периферический эффект
Факты: существует заблуждение, что электроды для электронейростимуляции накладываются непосредственно на жевательную мышцу, что и приводит к ее стимуляции и сокращению. На самом деле ультранизкочастотная электронейростимуляция оказывает нейромедиаторный эффект. Данный факт был неоднократно доказан. Приведу лишь некоторые примеры.
Использование TENS, или чрескожной электронейростимуляции в области нижнечелюстной выемки было продемонстрировано Mitani и Fujii (1973 J. Dent Res.) с целью блокировки двигательного отдела тройничного нерва и расслабления жевательной мускулатуры посредством антидромных импульсов (гиперполяризация), идущих к альфа и гамма-мотонейронам. Работа Fuji и Mitani в 1973 году ясно продемонстрировала антидромную гиперполяризацию мотонейронов и отклонения в передаче импульса по цепи обратной связи. В процессе применения TENS были получены два вида волн-подъемов с задержкой около 2,0 мсек и около 6,0 мсек соответственно.
Первый подъем (М-подъем) — это сокращение мыщцы в ответ на непосредственный стимул моторной ветви нерва, второй подъем (H-подъем) — это рефлекторное сокращение, амплитуда которого уменьшается с течением времени, а при продолжении стимуляции исчезает из-за рефрактерного периода потенциала действия.
Ежедневная клиническая практика показывает, что М-подъем увеличивается после применения TENS в течение 45 минут, клинический порог электронейростимуляции снижается, что требует уменьшения амплитуды действия миомонитора. Эти процессы четко видны на мониторе при использовании системы K7 (рис. 1) .
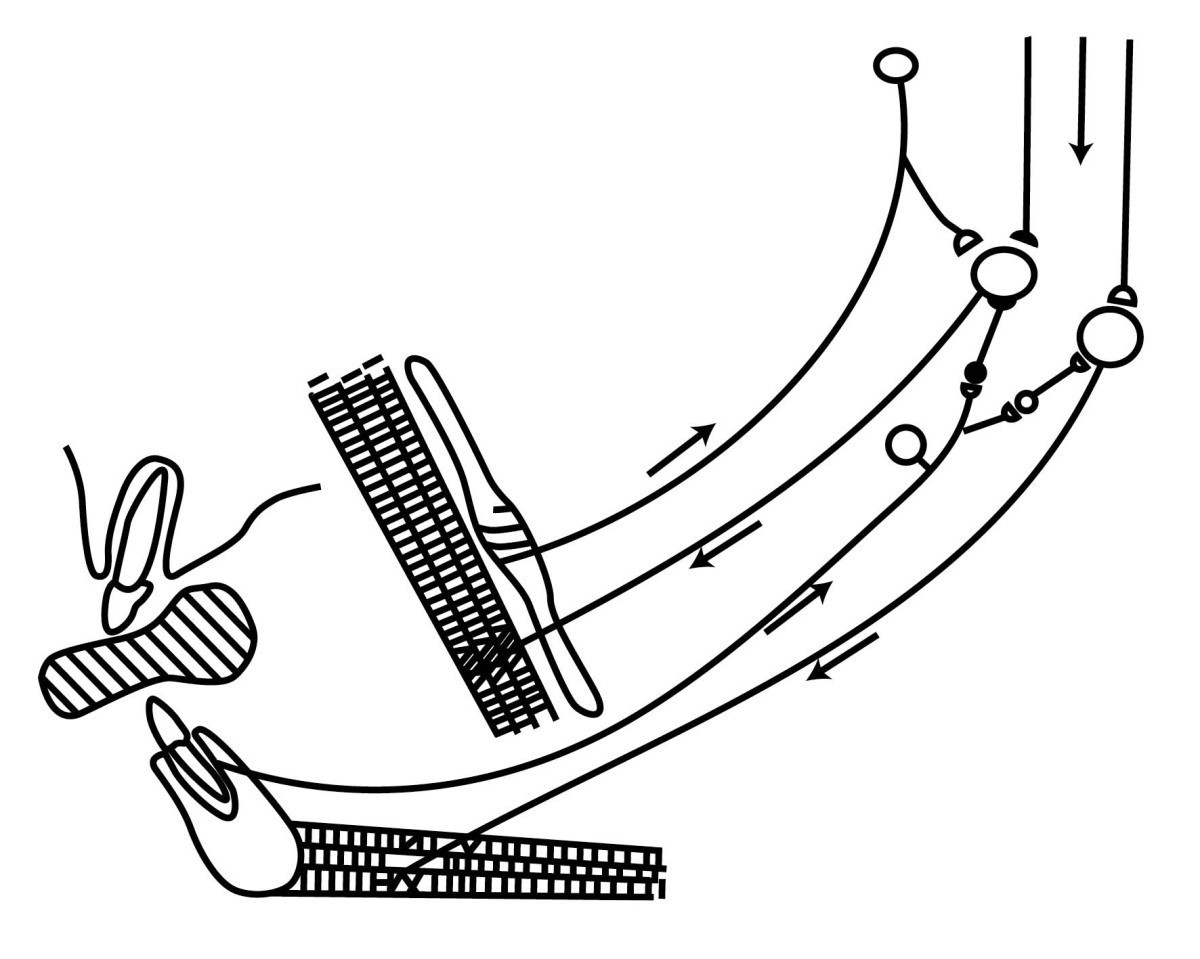
Ортодонт Willamson совместно с челюстно-лицевым хирургом Marshal продемонстрировали нейромедиаторную функцию миомонитора J5. В проведенном исследовании они с помощью сукцинилхолина заблокировали нейромышечный синапс таким образом, что TENS не мог стимулировать мышцы. Затем они разблокировали тот же синапс, используя налоксон, что позволило электрическому импульсу от миомонитора J5 пройти сквозь эфферентные волокна, вызывая сокращение мышцы.
Многие исследования продемонстрировали разнообразное действие TENS. Вот несколько примеров: В 2006 году Ito M. и др. в Университете Нихон, Япония, продемонстрировали, как электрическая двусторонняя стимуляция жевательных мышц посредством J5 может изменять частоту акустического (стапедиального) рефлекса (возбуждаемого VII парой черепно-мозговых нервов) и функцию внутреннего уха.
В январе 2011 года Felicita Pierleoni, MD, DDS, PhD, и др. продемонстрировали влияние сверхнизкочастотной электронейростимуляции на электроэнцефалограмме. ЭЭГ выявила седативный эффект J5 на центральную нервную систему. Facchinetti F и др., Кузин М. И. и др. доказали электроанестезирующее влияние TENS посредством влияния на секрецию бета-эндорфина в спинномозговую жидкость.
Миф: TENS вызывает хроническую усталость мышц

Метаболические, электрические и механические изменения в мышечных волокнах являются взаимозависимыми. Показатели электромиографии являются основными и непосредственными свидетельствами этих изменений (Kyoon и Naeije, 1988).
В 1990 году доктор Norman Thomas продемонстрировал положительный эффект TENS на челюстно-лицевые мышцы, что позднее было подтверждено независимыми работами Frucht, Jonas и Kappert из университета Frieberg в 1995 году и Eble OS, Jonas IE, Kappert F. в 2000 году. Теперь обратимся к моей упрощенной версии, отвечающей на вопрос, может ли TENS вызывать усталость мышц или нет. В физиологии потенциал действия — это кратковременное событие, в ходе которого электрический мембранный потенциал клетки быстро поднимается и опускается, следуя последовательной траектории. Потенциал действия происходит в нескольких типах клеток, так называемых возбудимых клетках, включающих в себя нейроны, мышечные клетки и т. д. Потенциал действия в обычной клетке скелетной мышцы аналогичен потенциалу действия в нейронах. Потенциал действия — результат деполяризации клеточной мембраны (сарколеммы), которая открывает чувствительные к перемене напряжения натриевые каналы; они деактивируются, и мембрана деполяризуется через внешний поток ионов калия. Цикл изменения потенциала действия можно разделить на пять фаз: фаза роста, пиковая фаза, фаза падения, фаза отрицательного выброса и рефрактерный период (рис. 3) Потенциал действия мышцы — примерно 2—4 мсек., а абсолютно рефракторный период составляет примерно 1—3 мсек. Теперь давайте оценим наш миомонитор J5. Физиологи доказали, что частота менее 2 Гц является наиболее эффективной. Сверхнизкочастотная электронейростимуляция, безусловно, попадает в нужные параметры, так как ее частота 0.67 Hz является эквивалентом стимуляции каждые 1,5 секунды, или 1500 мсек. Стимуляция длится 500 мсек. (рис. 3) мы видим, что потенциал действия длится в сумме около 5 мсек. Производим простой расчет: 1500 мсек — 5 мсек = 1495 мсек. Это означает, что между каждым импульсом у мышц имеется 1495 мсек на расслабление. Таким образом, невозможно вызвать усталость мышц, применяя сверхнизкочастотную электронейростимуляцию (0,67 Гц), чего нельзя сказать о высокочастотной электронейростимуляции (TENS от 100 до 150 Гц).
Категории МКБ: Другие уточненные болезни спинного мозга (G95.8), Межреберная невропатия (G58.0), Нейрогенная слабость мочевого пузыря, не классифицированная в других рубриках (N31.2), Поражение межпозвоночных дисков шейного отдела (M50), Поражения межпозвоночных дисков поясничного и других отделов с миелопатией (G99.2*) (M51.0+), Поражения межпозвоночных дисков поясничного и других отделов с радикулопатией (M51.1), Поражения пояснично-крестцовых корешков, не классифицированные в других рубриках (G54.4), Последствия воспалительных болезней центральной нервной системы (G09), Последствия перелома позвоночника (T91.1), Рефлекторный мочевой пузырь, не классифицированный в других рубриках (N31.1), Синдром конского хвоста (G83.4), Синдром фантома конечности с болью (G54.6)
Общая информация
Краткое описание
Нейростимуляция спинного мозга является инновационной и доказанной методикой (впервые предложенной в 1967 году), которая позволяет получить обезболивающий эффект, улучшить качество жизни, уменьшить прием анальгетиков у пациентов с невропатической болью и улучшить функцию мочеиспускания. Эффект достигается при помощи электрических импульсов, которые доставляются электродами, имплантированными в эпидуральное пространство (рисунок 1) [5] [6] [7] [10] [16].

Рисунок 1 Типы электродов
I. ВВОДНАЯ ЧАСТЬ

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия:
• консультация инфекциониста (при положительных результатах анализов крови на вирусный гепатит В, С);
Лечение
• Фантомные боли
• Некупируемые боли вследствие травмы позвоночника и спинного мозга
• Хроническая тазовая боль
Нейрогенная дисфункция мочевого пузыря:
• интерстициальный цистит;
• гиперактивный мочевой пузырь;
• гипотония мочевого пузыря;
• атония мочевого пузыря;
• недержание мочи;
• не удержание мочи.
• интеллектуальная ограниченность пациента, препятствующая использованию системы для нейростимуляции.
Требования к расходным материалам
Система нейростимуляции спинного мозга, состоящая из двух наборов:
Набор для пациента:
• карта с программным обеспечением.
• провести перед операцией все гигиенические процедуры: прополоскать полость рта, почистить зубы, снять съемные зубные протезы, очистить полость носа, мужчинам побриться.
Таблица 1 Схема АП
Оперативное вмешательство проводится в операционных, оснащенных рентгенологическим оборудованием (С-дуга или ангиограф).
Выбор электродов, их количество, расположение вдоль оси позвоночника и по отношению к поперечному сечению спинного мозга зависит от локализации и распространенности болевого синдрома.
При имплантации цилиндрических электродов под местной анестезией производится пункция заднего эпидурального пространства иглой Туохи, по которой под контролем рентгеноскопии имплантируется электрод (Рисунок 2).

Рисунок 2 Имплантация цилиндрического электрода
Точное расположение электрода достигается благодаря тестовой интраоперационной стимуляции: электрод присоединяется тестовым кабелем к наружному генератору и программатору врача и проводится подача электрических импульсов и опрос пациента об изменениях болевой чувствительности. Во время тестовой стимуляции необходимо получить парестезию, полностью соответствующую по локализации зоне боли. Парестезия не должна вызывать неприятных ощущений.
Тестовая интероперационная стимуляция позволяет точно расположить электрод над областью соответствующих сегментов спинного мозга. С помощью тестовой интероперационной стимуляции уже на операционном столе обычно удается получить анальгетический эффект, выраженность которого имеет важную прогностическую ценность в отношении дальнейшей хронической нейростимуляции [9].
Имплантация плоского электрода
При имплантации плоских электродов операция проходит под общим обезболиванием. В области планируемой имплантации проводится микроламинэктомия.
Электроды укладываются над твердой мозговой оболочкой и фиксируются с помощью якорей.
Тестовая интраоперационная электростимуляция обычно не производится.
Имплантация сакрального электрода
Показания для имплантации сакрального электрода:
Под общим обезболиванием в положении пациента на животе (с раздвинутыми ягодицами) сакральный электрод имплантируется в область 3 сакрального нерва с помощью специального проводника и иглы под рентгенологическим контролем (Рисунок 3 и 4).

Рисунок 3 Имплантация сакрального электрода.

Рисунок 4 Положение сакрального электрода.
• проводится соединение сакрального электрода с тестовым стимулятором, подаются электрические импульсы, фиксируется ответная реакция – сокращение ануса.
Применяются два вида стимуляции: тестовая и постоянная.
При тестовой стимуляции на первом этапе электроды подсоединяются к временным коннекторам, которые выводятся наружу через дополнительный разрез
на коже под местной анестезией на боковой поверхности тела на расстоянии, не превышающем длину соединительного кабеля.
• параметров стимуляции (амплитуды, частоты, ширины импульсов, полярности, комбинации контактов).
Постоянная стимуляция может проводиться путем имплантации постоянного генератора либо одномоментно после имплантации электрода, либо после проведения тестовой стимуляции.
Постоянная стимуляция показана в случаях, когда при проведении тестовой стимуляции достигнуто заметное уменьшение выраженности болевого синдрома (обычно на 50% и более от исходного уровня).
Электроды с помощью тунелизаторов проводятся через мягкие ткани в область подкожного кармана (правой/левой ягодичной области или левом подреберье с учетом пожелания пациента), сформированного для генератора импульсов.
Проводится соединение электродов с генератором импульсов.
3 этап Ушивание операционной раны
Проводится послойное ушивание операционной раны.
Возможные осложнения при проведении имплантации электрода спинального нейростимулятора
• серома в месте имплантации нейростимулятора.
• короткое замыкание, обрыв электрода/удлиннителя или слабое соединение в цепи.
• обеспечение качественной фиксации узлов системы стимуляции интраоперационно.
• отсутствие или уменьшение интенсивности и/или частоты хронического болевого синдрома в туловище или в конечности по ВАШ не менее 50%;
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Повидон - йод (Povidone - iodine) |
| Цефазолин (Cefazolin) |
Информация
Источники и литература
Информация
Указание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 3 года, либо или при появлении новых доказанных данных по методам диагностики и лечения.
Неинвазивно корректировать настройки стимуляции при прогрессировании заболевания. В отличии от паллидотомии и таламотомии может быть билатеральной. Является полностью обратимой.
Эссенциальный тремор
С помощью DBS удается достигнуть значительного уменьшения тремора. Показанием к операции является нарушение повседневной активности (ограничение профессиональной деятельности, социальная неполноценность), неэффективность или непереносимость медикаментозной терапии.
Дистония
DBS показана при различные формах дистонии, когда консервативных методы лечения, включая иньекции ботулотоксина неэффективны.
Синдром Туретта
DBS показана при прогрессирующих медикаментозно резистентных моторных и вокальных тиках, вызывающих значительные функциональные ограничения и социальную дезадаптацию пациента .
Деструктивные операции (паллидотомия,таламотомия) показаны при гемисиндромах, когда двигательные нарушения у пациента преобладают на одной стороне. Преимуществом деструктивных операций считается: отсутствие специализированного наблюдения за больным (подбор параметров), меньший риск инфекционных осложнений, значительно меньшая стоимость. При сравнении эффективности односторонней таламотомии и односторонней таламической стимуляции обе операции сопоставимы по эффективности и безопасности. Однако после двусторонних деструктивных операций число осложнений больше чем после двусторонних стимуляций.
 | Хронический болевой синдром Хронический болевой синдром – это широко распространенное состояние, обусловленное различными заболеваниями, и проявляющееся упорной болью, снижающей качество жизни пациента и не поддающейся стойкому лечению лекарственными препаратами. В России миллионы человек страдают тяжелыми болевыми синдромами. Зачастую они не получают эффективной помощи. Из-за хронической боли снижается трудоспособность, возникают бытовые и социальные проблемы, развиваются депрессии и другие психологические проблемы. Хроническую нейропатическую боль нельзя терпеть! Хроническую боль нужно лечить! Хроническая противоболевая стимуляция (spinal cord stimulation, SCS) – это метод лечения нейропатической боли, |
основанный на электростимуляции различных отделов спинного мозга, а также периферических нервов.
Хроническая стимуляция является широко распространенным методом лечения тяжелой боли, впервые примененным в 1967 г. На настоящий момент в США свыше 250.000 человек успешно используют эту технологию для борьбы с болью. Также этот метод находит свое применение у пациентов со спастическими синдромами при рассеянном склерозе, травмах и других заболеваниях.
Нейростимулятор - что такое эпидуральная стимуляция спинного мозга?
Если хроническая боль в спине не исчезает даже после лечения современными методами, так называемый нейростимулятор может обеспечить постоянное облегчение. Принцип: при стимуляции спинного мозга мягкие импульсы тормозят переадресацию боли в мозг. Эта минимально инвазивная процедура давно заняла свое место в лечении боли, она существует уже более 30 лет. Около 1500 пациентов ежегодно лечатся с помощью этого метода в Германии.
Процедура имеет название: эпидуральная стимуляция спинного мозга (англ. spinal cord stimulation = SCS). Это, безусловно, самая распространенная форма нейростимуляции. Способ предполагает введение одного или нескольких электродов в эпидуральное пространство и подачу тока через электродные контакты. Электроды подключены к так называемому нейростимулятору или нейромодулятору, который вводится под кожу живота пациента. Контакт между электродами и нейростимулятором приводит к стимуляции задних отделов спинного мозга, и пациент теперь замечает приятное покалывание там, где до лечения его мучили сильные боли. При этой терапии, при которой электрические импульсы предотвращают боль или облегчают ее, нервы не повреждаются. Кроме того, одним движением руки пациент может включать и выключать устройство, а также регулировать силу желаемой стимуляции. Любой, кто когда-либо страдал от продолжительных болей, знает, что боль часто может привести к депрессии, некоторые люди вообще не могут сосредоточиться на своей работе. Процедура SCS дает устойчивое облегчение боли и дарит пациенту новое качество жизни.

Любезно предоставлено Medtronic
Когда рекомендуется эпидуральная стимуляция спинного мозга?
Для рекомендации стимуляции спинного мозга существует множество показаний. Предпочтение ей отдается тогда, когда консервативные методы уже не помогают. Т. е. она применяется в основном при хронической боли. Например, при иррадирующих болях из-за рубцевания после операции на межпозвоночном диске (постнуклеотомический синдром).
Метод также показан при так называемом комплексном регионарном болевом синдроме I и II типа (КРБС/синдром Зудека), при окклюзии периферических артерий (нервные боли при нарушениях кровообращения в ногах), при крайне болезненной диабетической полинейропатии и при фантомных болях. Если сердечные боли в области груди и рук из-за нарушений сердечного кровообращения (стенокардия) больше не поддаются кардиологическому лечению, то стимуляция также имеет смысл. Пациенты с мигренью и перенесенными инфекциями опоясывающего лишая (постгостерическая невралгия) также сообщают о значительном облегчении боли и поразительном улучшении качества жизни после стимуляции спинного мозга. После аварий с участием нервов на руках или в ногах, а также после операции по поводу варикозного расширения вен и паховой грыжи отдельные профессиональные сообщества также рекомендуют лечение с помощью процедуры SCS.
Ход операции - лечение начинается с разговора для сбора анамнеза
Вся процедура состоит из нескольких этапов. Всё начинается с точного неврологически-ортопедического обследования и интенсивного разговора с пациентом для сбора анамнеза. Мы должны выяснить, где именно причины жалоб, и когда мы это знаем, то будет ли нейростимуляция полезной или эффективной. Это включает в себя другие визуализационные обследования, такие как МРТ и/или КТ областей вокруг позвоночника. После этого, если мы понимаем, что нейростимуляция имеет смысл, мы обсудим это с вами и порекомендуем вам этот метод.
Тестовый нейростимулятор - устройство, предназначенное для последующей подачи импульсов - остается пока снаружи вашего тела, но, естественно, подключается к электродам. От двух до десяти дней мы проверяем эффективность метода в клинике. После этого вы отправляетесь домой на несколько дней и проверяете в повседневной жизни, действительно ли боли уменьшаются. Если вы почувствуете облегчение боли через неделю (не менее 50% снижения боли и меньший прием лекарств), вы приходите в клинику, и мы подготовим все для постоянной имплантации. Если вы на стадии тестирования не чувствуете вообще никаких улучшений, мы удаляем электроды, т. е. в вашем случае не подходит постоянная имплантация.
Если же улучшение есть, то начинается следующий этап. Под общим наркозом импульсный генератор, похожий на кардиостимулятор, имплантируется под брюшную стенку и соединяется с электродами. Мы устанавливаем генератор на тот уровень импульсов, который лучше всего помог вам на этапе тестирования. После процедуры вы получите для вашего стимулятора пульт дистанционного управления, который позволяет регулировать в любое время состояние боли или покалывание. Этот нейростимулятор питается от батареи. Батарея работает несколько лет (от двух до девяти), когда она истощится, ее можно заменить. Отрицательные побочные эффекты нейростимуляции неизвестны.

Сразу после операции
Показан относительный постельный режим. Вы остаетесь в клинике в течение нескольких дней, чтобы вылечить ранние побочные эффекты на их ранней стадии и уточнить параметры стимуляции.
Следующие дни после операции
Уже на следующий день вы можете вставать и ходить. В эти же дни происходит подгонка параметров стимулятора, и персонал обучает вас работать с прибором (пультом дистанционного управления).
Преимущества/осложнения – процент успеха составляет примерно 85%!
Чем раньше вы решитесь на нейростимуляцию, тем эффективнее будет лечение боли. Выражаясь в цифрах: если вы терпите боль в течение двух лет, а затем делаете эту процедуру, то 85% таких пациентов имели успешное лечение. Если продолжительность болевого синдрома более 15 лет, показатель успеха снижается до 9%. Если взять среднее, то более 50% всех пациентов получают улучшение от нейростимуляции. Кроме того, этот метод лечения боли имеет преимущество быстрого восстановления, потому что он проводится минимально инвазивно. Кроме того, вам нужно принимать меньше обезболивающих, которые, возможно, в прошлом приводили к тошноте, головокружению, запорам и хроническому повреждению печени или почек. И еще: интенсивность стимуляции вы можете контролировать самостоятельно.
В вашем бумажнике должен постоянно находиться паспорт вашего прибора. Вы должны предъявлять его, если хотите пройти так называемые магнитные барьеры - например, в аэропорту. Важно: следуйте советам вашего врача-специалиста и не начинайте агрессивную мобилизацию слишком рано после имплантации. Так как электроды могут соскользнуть, и эффект сократится.
Автор
Др. мед. Мунтер Сабарини
Врач-специалист, нейрохирургия

Работоспособность мозга зависит от его кровоснабжения. Из крови орган получает столь необходимый кислород. Если его не хватает, человек страдает от нарушений когнитивных функций. В условиях экстремальных нагрузок, требующих повышенной умственной активности, естественных ресурсов не хватает, и мозг требует подпитки. При наличии проблем с кровообращением эта потребность многократно возрастает.
В такой ситуации помогают препараты для повышения мозговой активности. Мы разберемся, как они действуют, кому их следует принимать и как их правильно выбрать.
Ноотропы: что это такое?
Ноотропы – это группа средств для улучшения высших функций головного мозга. Она объединяет в себе:
- лекарства для нормализации мозгового кровоснабжения;
- стимуляторы мозга, активизирующие умственную деятельность;
- средства для компенсации неврологического дефицита;
- витамины, усиливающие сопротивляемость центральной нервной системы к неблагоприятным факторам.
Им ошибочно приписывают несуществующее действие – развитие интеллектуальных способностей у детей и взрослых. Это заблуждение. От приема таблетки никто умнее не становится. Но если высшие психические функции начинают угасать, их можно вернуть на прежний уровень. Для этого нужно устранить причину – переутомление, гипоксию или иные мозговые нарушения. В этом и заключается назначение ноотропных препаратов.
Принцип действия препаратов для улучшения памяти
Для повышения активности ЦНС имеют значение и такие терапевтические эффекты этих препаратов:
- ускорение утилизации глюкозы;
- усиление белкового синтеза;
- улучшение обмена нуклеиновых кислот;
- воздействие на моноаминергическую систему (активизация выработки адреналина, дофамина и серотонина);
- стимулирование холинергической системы во избежание когнитивных нарушений (в частности снижения декларативной памяти).
Цель приёма ноотропов – в улучшении мозгового кровообращения и нормализации метаболических процессов в нервных клетках. Параллельно повышается скорость образования нейронных связей и наращивается их число. Это и приводит к активизации мозговой деятельности. То есть на фоне лечения нарушений ноотропы действуют как стимуляторы работы самого органа.

Что дает человеку повышение активности головного мозга
Ноотропы называют стимуляторами познавания. Прием таких лекарств или витаминов усиливает способности к обучению за счет комплексной активизации работы ЦНС:
- улучшения памяти;
- повышения концентрации внимания;
- усиления восприятия;
- обеспечения ясности сознания;
- предотвращения психического истощения;
- снижения возбудимости;
- преодоления астении (нервно-психической слабости).
В зависимости от действующего вещества, могут наблюдаться дополнительные эффекты. Одни обладают седативным действием, другие помогают выйти из депрессии. Есть лекарства, помогающие отрегулировать режим сна и бодрствования.
Стимуляторы активности головного мозга нередко объединяют в одну группу с нейропротекторами. Они защищают орган от тяжелых последствий нарушений кровообращения, препятствуют разрушению клеток, помогают притормозить деменцию.
Показания к приему
Ноотропные средства назначаются при диагностировании нарушений мозговой деятельности. Они могут быть связаны с травмами головы, проблемами с кровообращением, интоксикацией. Чаще всего ноотропы выписывают при:
- кислородном голодании тканей мозга;
- когнитивных расстройствах (ухудшении памяти, снижении способности к концентрации внимания);
- вегетососудистой дистонии;
- энцефалопатии;
- интоксикации ЦНС (включая алкогольную);
- нейроинфекциях;
- депрессии;
- астении;
- неврозах.
В этих случаях речь идет о лекарственных препаратах. Для повышения умственной работоспособности можно обойтись хорошим витаминным комплексом.
Детям и подросткам ноотропы помогают при синдроме дефицита внимания и задержке интеллектуального развития. Для пожилых людей они являются оружием против деменции (включая вызванную болезнью Альцгеймера).

Противопоказания к приему
Ноотропы считаются одними из самых безопасных лекарств. Абсолютных противопоказаний к их приему нет. Хотя врачи не рекомендуют употреблять их, если не диагностировано какое-либо нарушение мозговой активности. Не выписывают их беременным и младенцам.
Отдельные препараты имеют побочные эффекты. Их нежелательное появление и может стать относительным противопоказанием к приему. Сюда относят:
- повышение артериального давления;
- головокружения;
- расстройство сна (чаще – бессонница, реже – сонливость в течение дня);
- двигательное беспокойство;
- тошнота;
- кожный зуд;
- раздражение слизистых оболочек.
Так, если у человека наблюдается психомоторное возбуждение, лекарство для мозговой активности может лишь усугубить ситуацию. Сонливость проявляется не у всех. Перед тем как садиться за руль, стоит понаблюдать за своим состоянием после приема медикаментов.
Группы средств для улучшения работы мозга
Пирацетам был первым в мире ноотропом. Его разработали еще в 1963 году как замену психостимуляторам, выигрывающую за счет отсутствия побочных эффектов. Это вещество стало родоначальником группы рацетамов, улучшающих память.
В категории ноотропов также можно найти:
- корректоры нарушений мозгового кровообращения;
- производные диметиламиноэтанола, помогающие усваивать кислород и улучшающие мыслительные навыки;
- производные пиридоксина (витамина B6), нормализующие метаболизм в нейронах и стабилизирующие работу ЦНС;
- нейропептиды, способствующие формированию долговременной памяти.
Нейропротекторы иногда отождествляют с ноотропами, но между ними есть различие. Нейропротекторы – это препараты смешанного действия. Они имеют более широкий спектр эффектов.

Рейтинг лучших препаратов для улучшения работы мозга
Несмотря на большой выбор препаратов ноотропного действия в аптеках, среди них есть прочно утвердившиеся лидеры. В первую очередь это упомянутый Пирацетам. Его выпускают в форме таблеток, капсул и инъекций.
Но есть еще много хороших средств аналогичного действия. Они отличаются действующими веществами и доминирующими эффектами. В первую пятерку вместе с Пирацетамом входят:
| Глицин | Одноименная аминокислота, помогающая справляться с проявлениями вегетососудистой дистонии и умственными перегрузками. |
| Кавинтон | Цереброваскулярный корректор винпоцетин, восстанавливающий кровообращение и нивелирующий последствия гипоксии. |
| Фенотропил | Психостимулятор, способствующий улучшению концентрации внимания, повышению работоспособности, легкий транквилизатор. |
| Семакс | Нейропептид, активизирующий процессы обучения и помогающий адаптироваться к недостатку кислорода. |
Витамины для улучшения работы мозга
Если серьезных нарушений в работе мозга не выявлено, злоупотреблять лекарствами не стоит. Решить задачу повышения концентрации внимания или способности к обучению можно с помощью витаминов:
- бета-каротина, защищающего нейроны от преждевременного старения;
- B1, нейропротектора, поддерживающего хорошую память и ясность сознания;
- B6, поддерживающего концентрацию и предотвращающего депрессию;
- B9, прием которого является профилактикой инсульта;
- B12, недостаток которого повышает риск болезни Альцгеймера;
- C, замедляющего дегенеративные процессы;
- K, ускоряющего обработку поступающих в мозг сигналов.
Чудесной таблетки, которая разом решит все проблемы когнитивной сферы, не существует. Но правильно выявленная причина нарушений позволяет подобрать подходящее средство для их коррекции.
Читайте также:

