Как сделать мышцы симметричными
Обновлено: 07.07.2024
Сколиоз – деформация позвоночника, включающая в себя боковое искривление позвоночника, сочетающееся с искривлением позвоночника в переднезаднем направлении, с обязательным скручиванием (торсией) позвоночника вокруг вертикальной оси (в горизонтальной плоскости).
Различают 4 степени сколиоза (по Коббу):
I степень сколиоза – угол деформации до 10°;
II степень сколиоза – 11 – 30°;
III степень сколиоза – 31 – 60°;
VI степень сколиоза – больше 61°;
Очень важной прогностической характеристикой для сколиоза является его стабильность. Вычисляется по отношению угла деформации позвоночника на рентгенограмме, выполненной лежа к углу деформации позвоночника на рентгенограмме, выполненной стоя. При этом получается цифра меньше 1. Чем ближе показатель к 1, тем стабильнее сколиоз.
1 Стабильный сколиоз (более благоприятное течение)
2 Лабильный сколиоз (склонен к прогрессированию).
Лечебная физкультура наиболее эффективна при I-II степени сколиоза, при III-IV степени сколиоза применяется как вспомогательный метод лечения. Комплекс упражнений лечебной физкультуры составляется специалистом индивидуально для каждого пациента. Лечебную гимнастику выполняют ежедневно и заканчивают коррекцией положением — кратковременной укладкой больного на 15—20 мин на бок выпуклой частью искривления на мягкий валик. Для восстановления функциональной способности мышц спины и живота лечебная гимнастика должна сочетаться с массажем, миостимуляцией, мануальной терапией.
Принципы ЛФК при сколиозе
Физические упражнения направлены на коррекцию нарушений, т.е. выполняются в выпуклую сторону деформации. Например, при правостороннем грудном сколиозе наклоны туловища выполняются вправо, при левостороннем сколиозе влево.
- Укрепление мышц спины проводится на выпуклой стороне деформации, расслабление на вогнутой.
- Применение отягощений исключается или резко ограничено.
- Упражнения на вытяжение и растяжение категорически запрещены при лабильном сколиозе, ограничено применяются при стабильном сколиозе.
- Разгрузка позвоночника (ношение корсетов).
- Укрепление продольных мышц спины
- Упражнения выполняются в медленном темпе, дыхание ровное
- Занятия в плавательном бассейне.
- Сон на жесткой кровати, ортопедическом матрасе с ортопедической подушкой.
Комплекс физических упражнений при сколиозе
Упражнения для формирования и закрепления навыка правильной осанки.
- И.п. стоя. Принять правильную осанку путем касания стены или гимнастической стенки ягодицами, икроножными мышцами и пятками. Отойти от стены на 1-2 шага, сохраняя правильную осанку.
- И.п. стоя. Голова, туловище и ноги составляют прямую линию. Приподнять голову и плечи, вернуться в и. п.
- И.п. лёжа. В корригированном положении туловища прижать поясничную область к полу. Встать, принять правильную осанку.
Для мышц спины: и. п. лежа на животе, подбородок на тыльной поверхности кистей, положенных одна на другую.
1.Перевести руки на пояс, приподнимая голову и плечи, лопатки соединить, живот не поднимать, удерживать принятое положение.
- Приподнимая голову и плечи, медленно перевести руки вверх, в стороны, к плечам.
- Поднять голову и плечи: руки в стороны, сжимать и разжимать кисти рук.
- Поочередное поднимание прямых ног, не отрывая таза от пола. Темп медленный.
- Приподнимание обеих ног с удержанием в течение 10-15 с.
Для мышц брюшного пресса: и. п. лежа на спине, поясничная область прижата к опоре
Симметричные корригирующие упражнения ЛФК при сколиозе.
В качестве симметричных можно применять и другие упражнения для укрепления мышц брюшного пресса и спины из и. п. лежа при условии сохранения симметричного положения частей тела относительно оси позвоночника.
Асимметричные корригирующие упражнения ЛФК при сколиозе.
- И. п. стоя перед зеркалом, сохраняя правильную осанку, поднять плечи с поворотом вовнутрь на стороне вогнутости грудного сколиоза.
- И. п. лежа на животе, руки вверх, держась за рейку гимнастической стенки. Приподнять напряженные ноги и отвести их в сторону выпуклости поясничного сколиоза.
- Стоя на четвереньках выдох- вытянуть руку на стороне вогнутости грудного сколиоза, ногу на стороне вогнутости поясничного сколиоза, вдох принять исходное положение.
Представленный комплекс упражнений является примерным. Его необходимо дополнять упражнениями подобранными строго индивидуально в зависимости от типа сколиоза.
Тяжести, неправильная осанка, травмы — всё это может спровоцировать развитие сколиоза. Рассказываем больше о причинах и симптомах этого заболевания, а также о способах его диагностики и лечения.

Прямохождение не только продолжило эволюцию человека, но и спровоцировало многочисленные патологии позвоночника. Тяжёлая нагрузка, неправильная осанка, травмы, инфекции — всё это приведёт к деформации костей спины, в том числе вызовет искривление грудного отдела позвоночника.
Причины деформации позвоночника
Сколиоз — специфическое заболевание, причина которого кроется в строении человеческого тела. Наши предки опирались на все конечности, отчего на нагрузка на позвоночник распределялась равномерно. Прямохождение сместило нагрузку, а физическая работа, травмы и слаборазвитые мышцы усугубили проблему. На искривление грудного отдела позвоночника может негативно повлиять много факторов:
- неправильная осанка в детстве;
- неравномерные нагрузки на одну сторону — например, ношение тяжёлой сумки на одном и том же плече;
- травмы позвоночника;
- инфекционные заболевания и хронические воспаления мышц;
- врождённые аномалии — например, разная длина ног;
- слабый мышечный корсет.

Чтобы снизить шансы возникновения проблем с искривлением позвоночника, воспользуйтесь нашим комплексом упражнений для укрепления мышц спины.
К искривлению приведут хронические стрессы и постоянное нахождение в неудобной позе. Кроме того, некоторые люди к нему наследственно предрасположены.
Симптомы различных видов сколиоза грудного отдела
Искривление костей позвоночника имеет три классификации: по степени тяжести, типу искривления и по направлению изгиба.
По тяжести выделяют четыре степени:
- Сутулость почти не заметна, искривление видно при наклоне и доставляет небольшой дискомфорт.
- Заметная асимметрия позвоночника, искривлённый угол до 25°. Ощущается мышечное натяжение, а боли возникают при долгом нахождении без движения.
- Ярко выраженная деформация груди, заметный межрёберный горб. Чувствуется сильная боль в спине, а у внутренних органов появляются нарушения в работе.
- Появляется перекос туловища и тазобедренных суставов, спина искривлена на 40-80°. Становится тяжело двигаться, возникает вероятность паралича.
По типу искривления выделяют три вида:
- верхнегрудной — изменения затрагивают шею и верхний грудной отдел;
- грудной — деформируется грудная клетка, появляются спинной и межребёрный горбы;
- грудопоясничный — одновременное искривление грудного и поясничного отделов;
- поясничный — изменения затрагивают только поясничный отдел позвоночника.
По стороне сколиоз грудного отдела делится на право- и левосторонний. Правосторонний обычно доставляет сильный дискомфорт, а левосторонний, наоборот, может долго протекать практически бессимптомно.
Общие симптомы всех степеней и типов сколиоза: боль в спине, асимметрия плеч и сутулость. Однако при развитии заболевания могут появиться такие признаки, как:
- асимметрия лица — при шейных нарушениях;
- затруднение дыхания, проблемы с пищеварением — при высокой степени искривления и давлении на внутренние органы;
- межрёберная невралгия;
- покалывание и слабость в руке.
Как диагностируют искривление грудного отдела позвоночника?
Проблемами спины занимаются несколько врачей. Ортопед и хирург помогут вам при врождённых или приобретённых аномалиях строения позвоночника, а травматолог — при поражениях позвоночника после повреждений спины. Невролог сможет назначить лечение при поражении нервной ткани из-за патологий костей.
Сколиоз второй степени и выше хорошо заметен при первичном визуальном осмотре в нескольких положениях: стоя, лёжа и при наклоне вперёд.
Как лечится сколиоз?
Низкие степени сколиоза исправляются лечебной физкультурой, массажем и плаванием. Часто назначают физиопроцедуры: электрофорез, грязелечение и магнитотерапию.
После проведённого лечения часто назначают применение фиксирующих корсетов. Они позволяют закрепить результат, но их нельзя носить слишком долго.
Как избежать искривления спины?

Как и в случае со многими другими болезнями, сколиоз грудного отдела проще предотвратить. Следить за этим должны в первую очередь родители:
- Не пытайтесь посадить маленького ребёнка раньше, чем он сам попытается это сделать;
- Подбирайте ребёнку мебель по росту, чтобы он всегда сидел с ровной спиной.
Взрослым в профилактике сколиоза поможет здоровый образ жизни:
- Регулярно занимайтесь спортом, много и разнообразно двигайтесь;
- Во избежание нарушений в строении костей следите за рационом питания.
При первых изменениях в осанке или появлении болей в спине незамедлительно обращайтесь к врачу. Искривление первой степени легко вылечить или, по крайней мере, задержать.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в мышцах спины: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
В зависимости от причины возникновения боль в спине может быть ноющей, колющей, простреливающей. Она может появляться изолированно или сопровождаться болью в животе и в ногах, повышением температуры тела, сыпью на коже, нарушением мочеиспускания.
Разновидности боли в мышцах спины
Боли в мышцах спины подразделяются:
-
а) на первичные боли, которые возникают при аномалиях развития позвоночника, дегенеративно-дистрофических заболеваниях;
б) на вторичные боли, возникающие после травм, при опухолевых процессах, артритах, заболеваниях мочеполовой системы и т.д.
Самая безопасная боль в мышцах спины наблюдается после неадекватных физических нагрузок, выполнения спортивных упражнений без предварительной подготовки.
Боль в мышцах спины часто бывает следствием спазма мускулатуры. Болевой синдром сопровождается появлением локального гипертонуса и участков напряженных уплотнений мышечной ткани.
Формирование ощущения боли происходит при сдавливании нервных волокон и гиперактивации мышечных волокон. Чаще всего такие боли возникают в мышцах шеи, груди и по ходу ребер, а также в области поясницы.
Сколиоз (боковое искривление позвоночника) провоцирует нарушение регуляции мышечного тонуса и проявляется следующими видимыми признаками:
- визуализацией искривления позвоночника при наклоне вперед;
- различием уровня расположения плеч;
- изменением уровня расположения лопаток;
- различным размером треугольников талии (область от опущенной руки до туловища);
- деформацией грудной клетки.
Подобные изменения осанки приводят к нарушению функций позвоночника, ограничению подвижности ребер и затрудненному глубокому дыханию.
Различие в длине ног сказывается на походке, создавая патологический тонус в разных мышечных группах. Разная длина нижних конечностей может формироваться при аномалиях развития, врожденных вывихах бедра, после травм и при системных заболеваниях соединительной ткани.
Появление болезненности мышц спины может провоцировать выраженное плоскостопие.
Грыжи межпозвоночных дисков являются еще одной причиной болей в мышцах спины. Грыжи образуются при утрате амортизирующей функции студенистым ядром межпозвоночного диска с постепенным его выпячиванием. Формирующаяся грыжа смещает и сдавливает корешки спинномозговых нервов, вызывая характерные симптомы.
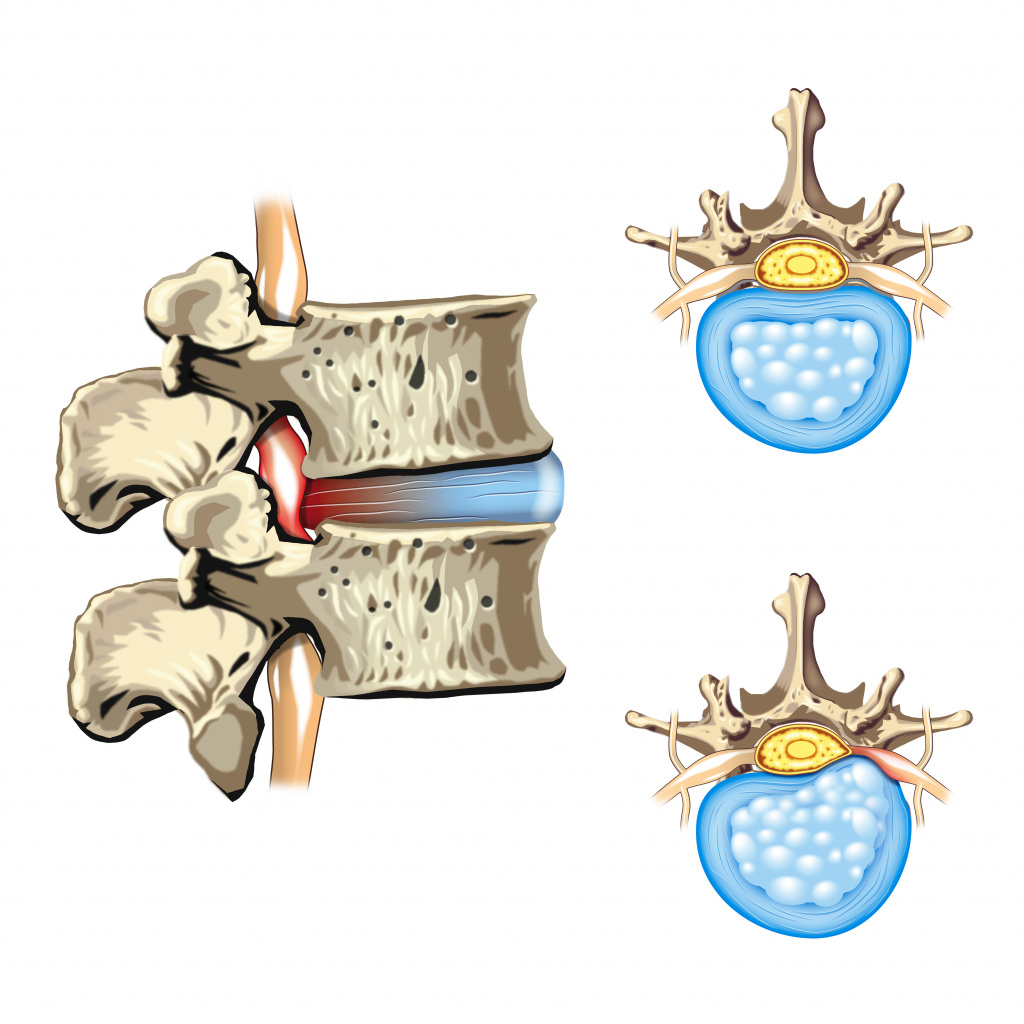
Межпозвонковые грыжи проявляются сильной острой болью, мышечной слабостью в зоне повреждения нерва, возможным нарушением функций мышц вплоть до парезов и параличей.
Люмбалгия характеризуется постепенно нарастающей болью в мышцах спины при сдавливании корешков нервов, усиливается при движении, кашле, перемещении тяжестей. Появляется ограничение объема движений и напряжение мышц в области поясницы. Если боль распространяется на ногу, усиливается при ходьбе и наклонах туловища, то речь идет о люмбоишалгии.
Травматическое поражение мышц спины часто приводит к болевым ощущениям. Любые травмы (ушибы, растяжения, разрыв мышечных волокон) ведут к формированию боли различной интенсивности.
Полимиозит и дерматомиозит являются тяжелыми аутоиммунными ревматическими заболеваниями. Их развитие характеризуется симметричной мышечной слабостью, болью в мышцах и различными кожными проявлениями. При этом слабость сохраняется в течение всего дня, даже после отдыха. Появляются затруднения в выполнении обычных домашних дел, при ходьбе, подъеме со стула. Боли часто локализуются в области плечевого пояса, шеи и тазобедренного сустава. Пациенты часто сравнивают их с болью после интенсивной физической нагрузки. Возможен отек мышц, поражение суставов, сердечно-сосудистой системы и повышение температуры тела. В некоторых случаях миозиты ассоциированы с опухолевыми процессами.
Боли, возникающие при заболеваниях внутренних органов, можно перепутать с болями в мышцах спины.
Почечная колика, вызванная отхождением почечных камней, часто является причиной появления болей в спине, при этом боль распространяется на область промежности.
По характеру боль интенсивная, острая, колющая, внезапная. В части случаев наблюдается отхождением камней с кровью по мочевым путям.
Боли в спине, сопровождающиеся подъемом температуры до высоких значений, потливостью и изменением в анализах мочи в сторону повышения количества лейкоцитов и бактерий, говорят о наличии пиелонефрита.
Опоясывающая боль характерна для панкреатита.
Такие боли часто связаны с потерей аппетита, отвращением к жирной пище, приступами тошноты и рвоты, урчанием в животе, диареей.
Боли в мышцах спины на поздних сроках беременности могут возникать вследствие увеличения нагрузки на позвоночник, сдавливания органов увеличенной маткой.
К каким врачам обращаться при боли в мышцах спины
При появлении боли в мышцах спины необходимо обратиться за консультацией к терапевту. Врач проведет осмотр, назначит необходимый комплекс лабораторно-инструментальных методов обследования и при необходимости направит к узким специалистам: травматологу, неврологу, хирургу, ортопеду, ревматологу, дерматологу, аллергологу.
Если боли возникли во время беременности, необходимо обратиться за консультацией к акушеру-гинекологу.
Диагностика при боли в мышцах спины
В большинстве случаев врач назначает необходимый комплекс лабораторно-инструментальных исследований, в который могут входить:
-
Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины мышечно-тонических болевых синдромов
Чрезмерные статические нагрузки и микротравмирование позвоночных структур влечет за собой рефлекторное напряжение мышц, ограничение их подвижности и формирование неоптимального двигательного стереотипа. Основной причиной мышечно-тонического синдрома являются дегенеративно-дистрофические заболевания позвоночника (остеохондроз, межпозвонковые грыжи) и нарушения осанки, связанные с врожденными аномалиями развития и деформацией спинного хребта.
Спровоцировать болезненный мышечный спазм может:
- переохлаждение
- резкое движение
- травматическое повреждение
- длительное нахождение в статической позе
Под воздействием провоцирующих факторов в мышцах происходят биохимические процессы с выделением медиаторов воспаления, вызывающих рефлекторное сокращение мышц.
Симптомы мышечно-тонического синдрома
Основным признаком миотонического синдрома являются глубокие ноющие вертеброгенные боли. Болезненные спазмы, сопровождающиеся уплотнением и отечностью одной или нескольких мышц, существенно ограничивают подвижность. Из-за взаимодействия с нервными рецепторами развивается стойкая болезненность. Та, в свою очередь, усиливает сокращение мышц и замыкает порочный круг: спазм – отек – боль – спазм.
Мышечно-тонический синдром пояснично-крестцового отдела чаще всего становится следствием тяжелых физических нагрузок. Напряжение грушевидной мышцы может повлечь за собой боль в области ягодицы, тазобедренного сустава. В случае сдавливания седалищного нерва возможно онемение одной из конечностей.
Мышечно-тонический синдром шейного отдела проявляется цервикальными болями, болевыми ощущениями в шее, усиливающимися при разгибании и поворотах головы, гиперстезией 4-го и 5-го пальцев руки.
Для мышечно-тонического синдрома грудного отдела характерна болезненность между лопаток и по ходу ребер. Иногда может наблюдаться ощущение жжения и сдавленности в груди, имитирующих проявления сердечных проблем.
Классификация мышечно-тонических синдромов
Существует несколько разновидностей мышечно-тонических болевых синдромов. Они классифицируются в зависимости от локализации:
- компрессионный синдром передней лестничной мышцы: охватывает область III-VI шейных позвонков и верхнее ребро. При мышечном спазме сдавливается подключичная артерия и плечевое нервное сплетение
- синдром грушевидной мышцы: сдавливание седалищного нерва и нижней ягодичной артерии
- фасеточный синдром: локальная болезненность и тугоподвижность в области дугоотросчатых суставов позвоночника. Сопровождается подвывихами позвоночных сегментов, разрывом суставных капсул. В зависимости от локализации пораженного фасеточного сустава боль может отдавать в голову, плечи, грудь, поясничный, крестцовый отдел, бедро или ягодицу
Помимо вышеперечисленных, патологическим изменениям нередко подвергается трапециевидная, широчайшая грудная, квадратная мышца поясницы, подниматель лопатки. Болевой синдром может быть первичным (охватывающим только спазмированные ткани) и вторичным, локализованным вне зоны повреждения.
Диагностика
Комплекс диагностических мероприятий включает:
- клинический осмотр
- сбор жалоб и уточнение неврологического анамнеза
- функциональную рентгенографию позвоночника
- МРТ
- электронейромиографию (исследование биоэлектрических потенциалов мышц, позволяющее диагностировать мышечно-тонический синдром поясничного отдела при симптомах радикулопатии)
Самым информативным, безопасным и безболезненным методом нейровизуализации признана магнитно-резонансная томография. Она дает максимально точную оценку состоянию позвоночника и спинного мозга, позволяет выявить протрузии и межпозвонковые грыжи, определить их размеры и локализацию.
Для здоровья ребенка особенно важен первый год его жизни. В это время он активно растет и развивается, формируются его органы и системы. Любые отклонения и нарушения чреваты серьезными проблемами в будущем, поэтому следует внимательно следить за здоровьем новорожденного и грудного ребенка.
Кривошея: что это, какие виды бывают, чем она опасна
Кривошеей называют заболевание, при котором развивается деформация позвоночника в шейном отделе. Она сопровождается наклоном головы и поднятием лопатки на больной стороне и поворотом лица в здоровую. Кривошею может вызвать нарушение развития мышц, фасций, нервов или позвонков.

По причине деформации врачи различают:
Врожденную кривошею:
– мышечную — вызванную нарушением функций мышц, поворачивающих и наклоняющих голову;
– костную — вызванную аномалиями строения шейных или грудных позвонков.
Приобретенную кривошею (например, болезнь Гризеля).
В зависимости от стороны поражения:
– правостороннюю кривошею;
– левостороннюю кривошею.
По статистике чаще встречается врожденная, правосторонняя кривошея и девочки болеют реже мальчиков.
Деформация при кривошее может быть:
– фиксированная — когда мышцы утратили свою растяжимость и голова ребенка не меняет положение, даже если он переворачивается, если родители кладут ему под голову специальную подушку или пытаются выпрямить ее руками;
– не фиксированная — когда мышцы еще сохранили способность к растяжению перечисленные манипуляции помогают отклонить голову в здоровую сторону.
Если вы заподозрили кривошею, не пытайтесь самостоятельно скорректировать положение головы. Поставить точный диагноз, определить ее вид и назначить терапию может только специалист. Самолечение может только усугубить проблему.
Почему кривошею нельзя игнорировать
В шее находятся жизненно важные органы:
— спинной мозг — управляет движениями, передает информацию от всех органов в головной мозг и обратно;
— сонные артерии, яремные вены — обеспечивают кровоснабжение головы;
— пищевод — обеспечивает доставку пищевого комка в желудок;
— трахея — участвует в акте дыхания;
— гортань — содержит голосообразующий аппарат;
— щитовидная железа — участвует в поддержании гормонального баланса.
Патологические изменения при кривошее могут привести к нарушению функций этих органов и ребенок может стать инвалидом.
Какими осложнениями опасна кривошея:
– Изменение формы черепа (плагиоцефалия);
– Асимметрия лицевых костей;
– Деформации позвоночника, например, сколиоз;
– Гидроцефалия — повышение внутричерепного давления в результате нарушения нормального оттока и скопления ликвора;
– Поражения головного мозга;
– Неврологические расстройства (повышенная возбудимость, обильные срыгивания, мышечный гипертонус и др.);
– Затруднение дыхания;
– Косоглазие;
– Нарушение слуха, недоразвитие ушной раковины;
– Задержка речевого развития;
– Расстройства поведения (агрессия, неадекватные поступки, непослушание);
– Плохой сон;
– Неправильное развитие верхней и нижней челюстей;
– Позднее прорезывание зубов, неправильный их рост;
– Носовые кровотечения.
У новорожденных детей шея участвует в акте сосания, поэтому деформация может помешать нормальному кормлению. Дети с кривошеей начинают ползать, сидеть и ходить позже своих здоровых сверстников.

Кривошея входит в тройку частых врожденных заболеваний костно–мышечной системы у детей, уступая врожденному вывиху тазобедренного сустава и косолапости. Она может вызвать у ребенка неврологические расстройства, изменение формы черепа, позвоночника и другие осложнения.
Изменение формы черепа встречается у каждого третьего малыша с диагностированной деформацией шеи. Кроме эстетического дефекта и, как следствие, психоэмоциональных расстройств, она может привести к отставанию в развитии.
Знание причин и признаков этого заболевания поможет молодым родителям вовремя обратиться за помощью к врачу, чтобы предотвратить его развитие или для лечения.
Причины развития кривошеи у новорожденных
Кривошею вызывают изменения мышц, фасций, позвонков или нервов. Также она может быть результатом напряжения мышцы в ответ на боль, неврогенных заболеваний или аномалии развития кровеносных сосудов, но эти причины встречаются редко.
В патогенезе деформации практически всегда задействованы грудино–ключично–сосцевидные (кивательные) мышцы. Они тянутся по бокам шеи, от яремной ямки до заушной области и отвечает за возможность поворачивать и наклонять голову, удерживают ее вертикально.
Если кривошея с рождения, то причина ее — в патологии грудино–ключично–сосцевидной мышцы или позвонков.
Факторы риска:
– Нарушения осанки и сколиоз у матери. Они вызывают смещение внутренних органов беременной женщины, в т.ч. матки, поэтому плод располагается в ней асимметрично еще на стадии имплантации. Если кривошею не лечить, то она может привести к сколиозу уже у ребенка.
– Тяжелое течение беременности. Выраженный токсикоз, угроза ее прерывания, нарушение подвижности костей таза, напряжение мышц и связок женщины могут нарушить кровообращение плода и вызвать нарушение формирования его органов и тканей с последующей кривошеей.
– Ягодичное предлежание. Некомфортное положение ребенка в полости матки приводит к патологическому изменению мышцы, когда наряду с мышечными волокнами в ней появляется фиброзная ткань. Мышца плохо растягивается и это мешает ей нормально расти.
– Обвитие пуповиной. Состояние, которое может сопровождается кислородным голоданием плода, а значит — ухудшением питания его органов и тканей с последующими аномалиями их развития.
– Родовая травма. При тяжелых родах происходит кровоизлияние в нее с последующим формированием уплотнения и даже рубца в мышце. Также негативно может сказаться использование врачами акушерских щипцов, вакуум–экстракции или кесарево сечение. Узнать подробнее о родовой травме можно здесь.
Если ребенок родился здоровым и кривошея появилась у него спустя какое–то время после родов, то причина может быть связана с:
– Воспалением грудино–ключично–сосцевидной мышцы, как самостоятельным, так и на фоне других заболеваний;
– Спондилоартритом шейных позвонков в результате инфекции ЛОР–органов (кривошея Гризеля);
– Невралгией, например, в результате переохлаждения, инфекционных заболеваний или сдавления корешков спинного мозга;
– Заболеваниями органов слуха (отит) и зрения (косоглазие), когда голову наклоняют специально, чтобы уменьшить боль в первом случае или лучше видеть — во втором;
– Травмой, например в результате падения, удара головой или ожога.

Приобретенную кривошею можно встретить в любом возрасте, в т.ч. у взрослых, например, в результате вынужденного положения во время профессиональной деятельности или действия вредных факторов окружающей среды (сквозняки).
Как проявляется кривошея
При кривошее обращают на себя внимание ее характерные признаки:
– шея деформирована, голова наклонена;
– подвижность ограничена, ребенок не может держать голову прямо или наклонить ее в противоположную сторону;
– плечо и лопатка с больной стороны выше, чем со здоровой;
– при попытке выпрямить голову ребенка, он плачет и сопротивляется;
– асимметрия лица — ухо, бровь и глаз с больной стороны ниже, по сравнению со здоровой.
– уже на 2–3 неделе жизни ребенка на ощупь чувствуется уплотнение и укорочение грудино–ключично–сосцевидной мышцы.
К 1–1,5 месяцам жизни уплотнение может исчезнуть — она станет тоньше и короче здоровой. Поэтому попытки выпрямить ребенку голову вызовут у него боль и плачь.Это говорит о том, что кривошея стала фиксированной и ее лечение потребует особого подхода.
Асимметрия лица помогает отличить врожденную кривошею от приобретенной. Для ее формирования нужно время, поэтому если малыш родился с асимметрией, то патология врожденная. Если его лицо было нормальным, а потом изменилось — приобретенная.
Лечение кривошеи — какие методы безопасны для ребенка
Главная цель лечения — обеспечить нормальное положение и подвижность головы ребенка, укрепить мышцы, восстановить нормальный кровоток и предотвратить развитие осложнений
Способ лечения кривошеи зависит от того, насколько выражено укорочение мышцы. В запущенных случаях может понадобиться хирургическая операция. Чтобы ограничиться консервативными методами, важно начать терапию сразу после постановки диагноза.
Наибольшей эффективностью обладают остеопатия и ЛФК. Рассмотрим подробнее, как они помогают в лечении кривошеи. Тем более, что эти методы эффективны и показаны даже после хирургической операции для быстрого восстановления.
Остеопатия
Теперь вы знаете, что врожденную кривошею вызывают повреждения кивательных мышц или позвонков новорожденного в результате осложненной беременности и родов. Чтобы остановить прогрессирование деформации, врач–остеопат использует мягкие техники ручного воздействия, которые безопасны даже для грудных детей.

Зная в совершенстве строение и особенности работы тела человека, он своими руками, без каких–либо инструментов, лекарств или аппаратов, находит в нем причины заболеваний, устраняет их и восстанавливает структуру и функцию поврежденных органов:
– нормализует кровообращение;
– устраняет мышечное напряжение и спазм;
– возвращает нормальную подвижность органам и тканям;
– корректирует асимметрию костей черепа;
– уравновешивает позвоночник и кости таза.
Остеопат устраняет все препятствия для полноценного развития костно–мышечной системы в целом, а не только грудино–ключично–сосцевидной мышцы и шейного отдела позвоночника. Организм малыша начинает правильно развиваться, а его органы — нормально функционировать.
Узнать больше об остеопатии, ее принципах лечения и показаниях вы можете здесь.
Наши специалисты считают, что любую проблему нужно решать комплексно, поэтому для закрепления эффекта остеопатической коррекции кривошеи у ребенка мы обязательно рекомендуем курс ЛФК.
Методы ЛФК
Лечебная физкультура обязательно входит в программу лечения пациентов с кривошеей. Она эффективно корректирует деформацию, а также способствует росту и развитию здорового организма.
Цели ЛФК при кривошее:
– улучшить кровоснабжение мышц (как пораженной, так и здоровой);
– устранить контрактуру;
– нормализовать мышечный тонус;
– обеспечить подвижность шеи в полном объеме;
– предотвратить развитие осложнений, которыми опасна кривошея (нарушения осанки, асимметрию черепа);
– повысить неспецифическую сопротивляемость детского организма заболеваниям.
Для достижения этих целей важно лечить кривошею сразу после постановки диагноза.
Лечебные упражнения
Комплекс подбирается индивидуально для каждого пациента, в зависимости от его возраста, двигательных возможностей, право– или левосторонняя кривошея у него. Грудные дети сами не могут выполнять упражнения, поэтому проводит их методист ЛФК.
Проводят 15–20 занятий (ежедневно или раз в два дня). Перерыв между курсами — 4–6 недель. Всего, чтобы скорректировать кривошею, в первый год жизни должно быть 3–4 курса, затем еще 2–3 до достижения пациентом семилетнего возраста.
Коррекция положением
В первый год жизни дети почти все время лежат, поэтому чтобы вылечить кривошею широко используют разные виды укладок ребенка в кровати. Важно учитывать положение игрушек, источников света и звуков. При надлежащем исполнении голова малыша находится в правильном положении.
Вид укладывания зависит от точного диагноза и определяется специалистом. Для достижения эффекта их применяют по 1,5–2 часа 2–3 раза в день.
Массаж
Мягкие массажные техники помогают расслабить напряженную мышцу и снять спазм, вызванный кривошеей. Для этого методист ЛФК аккуратно, чтобы не вызвать боль, выполняет приемы поглаживания, растирания, непрерывной вибрации.
На противоположной стороне массаж ребенку делают интенсивнее, чем на больной, чтобы укрепить мышцу и повысить ее тонус. Массаж шеи сочетают с массажем рук, ног, спины, грудной клетки, живота.
Войта–терапия
Метод специально разработан для коррекции неврологических нарушений и заболеваний опорно–двигательного аппарата. Его суть заключается в активации двигательных рефлексов с соблюдением исходных положений.
Лечебный эффект достигается за счет естественных движений, которыми владеет ребенок, согласно своему возрасту (поворачивается, переворачивается, ползает и т.д.). Подробнее о Войта–терапии, ее принципах, показаниях и противопоказаниях читайте здесь.

Некоторые родители пытаются скорректировать деформацию, посмотрев видео в интернете, и еще больше вредят здоровью ребенка. Каждая методика требует специальных знаний и навыков, поэтому лечение должно проводиться только специалистами.
Ознакомиться подробнее с методами ЛФК, их эффектами и показаниями вы можете здесь.
Заключение
Кривошея — не просто косметический дефект. Это серьезная патология опорно–двигательного аппарата, которая может вызвать неврологические расстройства, нарушение формирования и работы органов, задержку нервно–психического развития и другие тяжелые последствия для ребенка.
Еще во время беременности и подготовки к родам женщина может позаботиться о здоровье будущего малыша и предотвратить у него различные нарушения, в т.ч. врожденную кривошею. Больше информации об этом читайте здесь.
Читайте также:

