Как сделать кровоизлияние в мозгу
Добавил пользователь Евгений Кузнецов Обновлено: 05.10.2024
Геморрагический инсульт — кровоизлияние в мозг и/или субарахноидальное пространство, встречается в четыре-пять раз реже, чем ишемический инсульт Этиология геморрагического инсульта Основными этиологическими факторами геморрагического инсульта являю
Геморрагический инсульт — кровоизлияние в мозг и/или субарахноидальное пространство, встречается в четыре-пять раз реже, чем ишемический инсульт
- Этиология геморрагического инсульта
Основными этиологическими факторами геморрагического инсульта являются гипертоническая болезнь, артериальная гипертензия, врожденные и приобретенные артериальные и артерио-венозные аневризмы. Субдуральные и эпидуральные гематомы обычно имеют травматический генез. Реже причиной геморрагического инсульта могут быть геморрагические диатезы, применение антикоагулянтов, амилоидные ангиопатии, микозы, опухоль, энцефалиты.
Преимущественная локализация гематом — большие полушария головного мозга (около 90% паренхиматозных кровоизлияний), в 10% случаев выявляется поражение ствола головного мозга или мозжечка. В большинстве случаев отмечается разрыв сосуда, значительно реже — диапедезные кровоизлияния.
Клиника паренхиматозных кровоизлияний имеет общемозговую и очаговую симптоматику. Клиника субарахноидальных кровоизлияний включает две основные группы симптомов: общемозговые и оболочечные. При наличии этих и очаговых симптомов речь идет о субарахноидально-паренхиматозном кровоизлиянии. Особенности клинической картины паренхиматозных кровоизлияний зависят от локализации гематомы.
- Клиника геморрагического инсульта
Паренхиматозные кровоизлияния. Кровоизлияние в скорлупу протекает с грубым нарушением сознания и неврологическим дефектом в виде контралатеральной гемиплегии, гемианестезии, афазии (при поражении доминантного полушария) или пространственной гемиагнозии и анозогнозии (при поражении недоминантного полушария). Клиническая картина сходна с таковой при окклюзии средней мозговой артерии.
При кровоизлияниях в таламус так же, как и при кровоизлияниях в скорлупу, возможны вклинение и кома. Важными признаками таламического поражения являются большая выраженность чувствительных нарушений, чем двигательных, и необычные глазодвигательные расстройства, чаще в виде ограничения взора, косоглазия.
Таблица 1. Шкала HUNT (Henry J. M. Barnett, Stroke, 1986)
Кровоизлияние в мост характеризуется обычно ранним развитием комы, точечными, не реагирующими на свет зрачками и двусторонней децеребрационной ригидностью.
Для кровоизлияния в мозжечок характерны внезапное головокружение, рвота в сочетании с выраженной атаксией, абазией, астезией и парезом взора. Сознание не нарушено, но сдавление ствола может привести к смерти.
Субарахноидальное кровоизлияние. Разрыв аневризмы. Субарахноидальное кровоизлияние (САК) чаще всего обусловлено разрывом мешотчатой аневризмы — дефекта внутренней эластической мембраны артериальной стенки, обычно возникающего в месте бифуркации или ветвления артерии. В большинстве случаев разрыв происходит в возрасте 35-65 лет. Возможны сопутствующие аномалии, такие как поликистоз почек или коарктация аорты. Внезапная необъяснимая головная боль любой локализации должна вызвать подозрение на САК, при этом необходимо проведение компьютерной томографии (КT). При аневризмах более 7 мм оправданно проведение микрохирургической облитерации.
Аневризмы другого типа располагаются по ходу внутренней сонной, позвоночной или базилярной артерии; в зависимости от строения они делятся на веретенообразные, шаровидные и диффузные. Такие аневризмы проявляются клинически, если оказывают давление на соседние структуры или при тромбозе, однако разрываются редко.
Таблица 2. Классы социально-бытовой активности
Для разрыва аневризмы характерна внезапная интенсивная головная боль. Больной обычно говорит, что столь сильной головной боли никогда раньше не испытывал. Возможна потеря сознания; иногда она переходит в кому, но чаще сознание восстанавливается, хотя и сохраняется оглушенность. В некоторых случаях потеря сознания происходит внезапно, до появления головной боли. САК часто возникает при физической нагрузке. При разрыве аневризмы диагноз обычно несложен, но иногда на ранней стадии никаких объективных симптомов нет, поэтому при внезапной головной боли врач обязан подумать о субарахноидальном кровоизлиянии.
Часто выявляются менингеальные симптомы и субфебрильная лихорадка. При офтальмоскопии нередко обнаруживаются субгиалоидные кровоизлияния.
Кровоизлияние может ограничиваться субарахноидальным пространством или распространяться на вещество мозга, вызывая очаговую симптоматику. Иногда вскоре после кровоизлияния развивается ишемический инсульт из-за нарушений кровотока или тромбоза в артериях, пораженных аневризмой.
Клинически определить локализацию аневризмы нелегко, хотя иногда возможно. Так, боль в глубине глазницы и поражение II-VI черепных нервов указывают на аневризму пещеристой части сонной артерии; гемиплегия, афазия и ряд других симптомов — на аневризму средней мозговой артерии; поражение III черепного нерва — на аневризму в месте соединения задней соединительной и внутренней сонной артерий; абулия и слабость в ноге — на аневризму передней соединительной артерии; поражение нижних черепных нервов — на аневризму базилярной или позвоночной артерии.
Преходящий или стойкий очаговый неврологический дефект, развивающийся спустя несколько суток после инсульта, обычно обусловлен спазмом мозговых сосудов, возникающим в ответ на попадание крови в субарахноидальное пространство. Как ранним, так и поздним осложнением САК может быть гидроцефалия, при которой иногда требуется желудочковое шунтирование.
Артериовенозные мальформации. Артериовенозные мальформации обычно проявляются эпилептическими припадками или кровоизлиянием, однако при крупных поражениях из-за большого сброса крови может возникнуть ишемия прилегающих участков мозга. Чаще всего это сочетанное паренхиматозно-субарахноидальное кровоизлияние. Страдают артериовенозными мальформациями обычно в детском и юношеском возрасте. Вот почему при упорных головных болях в этом возрасте необходимо прослушивание в области глазницы, сонной артерии, сосцевидного отростка.
Наличие сосудистых шумов в указанных областях патогномонично. В сомнительных случаях, а также с целью дифференциальной диагностики телеангиэктазий и других ангиом можно сделать КТ.
- Диагностика геморрагического инсульта
КТ — метод выбора. Она позволяет не только подтвердить диагноз, но и определить распространненость поражения при внутримозговых паренхиматозных кровоизлияниях. КТ — лучший метод диагностики САК, в большинстве случаев выявляющий кровь в субарахноидальном пространстве. Этот метод позволяет также диагностировать отек мозга, паренхиматозное и внутрижелудочковое кровоизлияние, гидроцефалию. Можно выявить локализацию источника при подоболочечном кровоизлиянии.
Магнитно-резонансная томография (МРТ) по сравнению с КТ более надежна при диагностике мелких гематом, локализующихся в области моста и продолговатого мозга, а также гематом, рентгенологическая плотность сгустков крови внутри которых выравнивалась с плотностью мозговой ткани. МРТ позволяет установить также доступные хирургическому вмешательству артериовенозные мальформации, которые очень трудно диагностируются при КТ, особенно без контрастного усиления.
Исследование спинномозговой жидкости показано лишь в случаях, когда компьютерная томография недоступна. Кровь в ликворе выявляется во всех случаях САК, а также при кровоизлияниях в мозжечок и мост; при небольших кровоизлияниях в скорлупу и таламус эритроциты в ликворе могут появится лишь через 2-3 суток.
Рентгенография черепа выявляет кальцинированные мальформации и аневризмы. Ее, как правило, не проводят.
Церебральную ангиографию обычно проводят непосредственно перед операцией для уточнения локализации и анатомического характера аневризмы, а также для подтверждения наличия или отсутствия очагового церебрального вагоспазма. В тяжелых случаях ангиографию лучше проводить только при неясном диагнозе и особенно при показаниях к хирургической декомпрессии.
- Дифференциальный диагноз инсультов
Кровоизлиянию в мозг предшествуют церебральные кризы; заболевание начинается бурно, внезапно, чаще днем в связи с физическим напряжением или волнением. Характерны предвестники (приливы к лицу, головная боль, видение предметов в красном цвете); развиваются продолжительные коматозные состояния (иногда несколько дней); лицо бывает гиперемировано; повышается температура; дыхание клокочущее, хриплое; пульс напряженный, редкий; акцент второго тона на верхушке; артериальное давление повышено; миоз или мидриаз на стороне очага; выявляются очаговые симптомы в виде быстрого развития гемиплегии с понижением тонуса мышц, рефлексов, кожной температуры; иногда возникают эпилептиформные припадки или ранние контрактуры (тонические спазмы, защитная гиперрефлексия); выражены менингеальные явления, стволовые расстройства (нарушение дыхания, рвота, плавающие движения глазных яблок); псевдобульбарные рефлексы определяются редко, наблюдается задержка или недержание мочи; на глазном дне видны кровоизлияния в сетчатку; спинномозговая жидкость геморрагическая, ксантохромная, давление повышено; в крови лейкоцитоз, протромбин не повышен; в моче эритроциты, иногда сахар и белок.
Ишемическому тромботическому инсульту предшествуют преходящие нарушения мозгового кровообращения. Заболевание развивается постепенно, чаще ночью, под утро или во время сна; бывают предвестники (головокружения, кратковременные расстройства сознания); характерна неполная или непродолжительная утрата сознания; лицо больного бледное, температура обычно не повышается; дыхание замедленное, пульс слабый; тоны сердца глухие; артериальное давление не повышено; величина зрачков чаще всего не меняется; очаговые симптомы появляются в виде гемиплегии или моноплегии с низким мышечным тонусом, односторонним рефлексом Бабинского; гемиплегия развивается постепенно и бывает нестойкой; эпилептиформные припадки не характерны; менингеальные явления отсутствуют; стволовые явления наблюдаются редко (при обширных очагах); при повторных инсультах возникают псевдобульбарные рефлексы; иногда бывает недержание мочи; на глазном дне видно сужение и неравномерность сосудов; спинномозговая жидкость прозрачная, давление нормальное; в крови выявляется гиперкоагуляция; удельный вес мочи низкий.
Нетромботическому ишемическому инсульту предшествуют кризы, стенокардии, инфаркт миокарда и т. п.; заболевание развивается внезапно днем, чаще после физической нагрузки; зачастую без предвестников; характерна кратковременная потеря сознания, сопор; лицо бывает бледное; температура повышена; дыхание ослабленное замедленное; пульс аритмичный, ослабленный; тоны сердца глухие, иногда мерцательная аритмия; артериальное давление понижено, зрачки сужены; развивается преходящая гемиплегия с нерезко повышенным тонусом мышц, односторонним рефлексом Бабинского; эпилептиформные припадки наблюдаются редко; менингеальные и стволовые явления выражены редко; часто определяются псевдобульбарные рефлексы; бывает недержание мочи; на глазном дне виден склероз и сужение сосудов сетчатки; спинномозговая жидкость прозрачная, давление ее иногда повышено; в крови бывает повышен протромбин, в моче определяются следы белка.
- Лечение геморрагического инсульта
Общие принципы. Наряду с дифференцированной терапией геморрагического инсульта важную роль играет базисная терапия, направленная на поддержание жизненноважных функций организма. Чем тяжелее течение инсульта, тем более необходима многосторонняя и комплексная базисная терапия, которая проводится индивидуально, под контролем лабораторных показателей и функций всех органов и систем.
В связи с современными патогенетическими представлениями особую важность приобретает ранняя диагностика мозгового инсульта, уточнение его характера и организация срочной медицинской помощи на догоспитальном и госпитальном этапах. Эффективность лечебных мероприятий зависит от своевременности их начала и от преемственности терапии во всех периодах заболевания.
Преемственность лечебных мероприятий определяется общей тактикой ведения больного и сопряжена с решением организационных проблем: быстрой транспортировкой больного, четкой организацией работы приемного отделения; ранним уточнением диагноза и решением вопроса о направлении в соответствующее отделение; отлаженной работой всех звеньев оказания помощи.
Нейрохирургическое вмешательство. Проблема геморрагического инсульта, по мнению большинства исследователей, в большей степени является нейрохирургической. Если ишемический инсульт — это процесс развития гемодинамических и метаболических изменений, заканчивающийся в основном через несколько дней после острого нарушения мозгового кровообращения, то геморрагический инсульт — это свершившийся факт кровоизлияния, и его патогенез подразумевает вторичные явления уже излившейся крови.
Удаление гематомы после внутримозгового кровоизлияния, если она локализована в доступном участке мозга (например, в мозжечке, скорлупе, таламусе или височной доле), может спасти жизнь больного. Операция показана как можно раньше (24-48 часов) при разрывах аневризмы, если состояние больного не улучшается и появляются признаки вклинения. Основная операция — клипирование шейки аневризмы, проводится и укутывание аневризмы мышцей или, реже, экстракраниальная окклюзия внутренней сонной артерии.
Пациенты, состояние которых соответствует 0 — III степени по шкале Hunt, не имеют противопоказаний по данной шкале для госпитализации в нейрохирургическое отделение (табл. 1).
Дифференцированная консервативная терапия. Консервативные терапевтические воздействия при геморрагическом инсульте дожны быть направлены на быструю коррекцию артериального давления на оптимальных для конкретного больного значениях; на борьбу с развивающимся отеком мозга и на проведение кровоостанавливающей и укрепляющей сосудистую стенку терапии.
Коррекция и контроль артериального давления. Следует по возможности не допускать повышения артериального давления (АД). Стараются удержать гипотензивными препаратами (бета-блокаторы, антагонисты кальция, спазмолитики, ингибиторы АПФ) давление в пределах нормы. Для предотвращения эмоциональных реакций назначают седативную терапию (диазепам, элениум). Иногда с профилактической целью назначают фенобарбитал (по 30 мг внутрь три раза в сутки), так как он оказывает еще и противосудорожное действие.
Для исключения натуживания назначают слабительные препараты (регулакс, глаксена, сенаде и др.). Необходимо создать условия для “охранительного торможения”; оградить от света и шума.
Кровоостанавливающая терапия и терапия, направленная на укрепление сосудистой стенки. Назначают дицинон (этмазилат натрия) внутривенно или внутримышечно (250 мг четыре раза в сутки); антипротеазные препараты на 5-10 дней: гордокс (100 тыс. ЕД. четыре раза в день внутривенно капельно) или контрикал (30 тыс. ЕД. сразу, а потом по 10 тыс. ЕД. два раза в день в/в).
Хорошо укрепляют сосудистую стенку препараты кальция (кальций пантотенат, беррокка, глюконат кальция — в/м, хлорид кальция — в/в), рутин, викасол, аскорбиновая кислота.
Большое значение имеет антифибринолитическая терапия в виде гамма-аминокапроновой кислоты до 30 г в сутки (100-150 мл 5% раствора в/в капельно, затем внутрь). Можно вводить с малыми дозами реополиглюкина, улучшающего микроциркуляцию.
Борьба с отеком мозга. При появлении заторможенности или признаков вклинения лучше назначить осмотические диуретики маннитол (0,5 - 1,5 г/кг массы тела больного, в/в) или глицерин (1 г/кг внутрь). Реже назначаются кортикостероиды — дексазон по схеме (8+4+4+4 мг в/в). Более эффективны лазикс (20 мг в/в два раза в день) и/или реоглюман (200 мл в/в капельно два раза в день).
Лечение спазма мозговых сосудов. Признаки спазма мозговых сосудов (сонливость, очаговая симптоматика) появляются после двух-трех суток и чаще всего на седьмые сутки после имевшего места геморрагического инсульта. Полагают, что он обусловлен высвобождением серотонина, катехоламинов, пептидов и других вазоактивных веществ. Назначают при спазме, а еще лучше с профилактической целью заранее. Антагонисты кальция — нимотон (10 мг в/в капельно) — 10-14 дней или нимодипин (по 30-60 мг каждые четыре часа внутрь). В этом случае необходима коррекция гипотензивной терапии, так как антогонисты кальция влияют на артериальное давление.
Восстановительное лечение. Восстановительная терапия проводится длительно и на всех этапах лечения, но особенно большое значение она имеет после острого периода инсульта. Лечебная физкультура сочетается при этом с физиотерапией, точечным и классическим массажем, иглорефлексотерапией, электростимуляцией, магнитотерапией.
Необходима трудотерапия — обучение навыкам самообслуживания, работа на учебно-тренировочных стендах и трудовых тренажерах. Эффективна психотерапия: индивидуальная, групповая, семейная; рекомендуются аутогенные, адаптативные тренировки и др. У лиц с нарушениями речевых функций обязательны логопедические занятия.
Больной нуждается в лечении в общей сложности не менее трех-четырех месяцев. Этот срок при тяжелых инсультах в зависимости от состояния больного может быть увеличен до полугода и более. Больные состоят на диспансерном учете. При затянувшемся периоде восстановления функций больных переводят на инвалидность.
В настоящее время различают пять классов социально-бытовой активности (табл. 2).
Группа инвалидности определяется соответственно выраженности нарушений функции и профессии. Больные с параличом конечностей, афазией нуждаются в уходе посторонних лиц и признаются инвалидами I группы. При глубоком парезе, когда сохраняется возможность к самообслуживанию, но утрачена трудоспособность, назначается II группа инвалидности. Больные II группы приспосабливаются к работе на дому: печатают, собирают детали, занимаются диспетчерской деятельностью на телефоне и т. п.
Инсульт – внезапное нарушение кровообращения мозга, закупорка или разрыв какого-либо сосуда головного мозга. При закупорке сосудов возникает ишемический инсульт, при разрыве — геморрагический инсульт. Его принято считать самым распространенным заболеванием головного мозга у взрослого населения. Причем с возрастом риск возникновения инсульта значительно возрастает. По статистике в год инсультом поражает 0,1 — 0,4 % населения в зависимости от страны проживания. Инсульт является лидером среди причин инвалидности человека и занимает 3 место среди причин смертности населения.
Научные исследования доказали, что раньше инсульт поражает мужчин, но и женская половина человечества немало страдает от этого заболевания. Поэтому каждому нужно обязательно знать первые признаки инсульта, чтобы своевременно оказать помощь больному человеку, ведь промедление в этом случае недопустимо.

Инсульт – острое нарушение мозгового кровообращения
Еще до активного развития инсульта у больного могут появляться признаки переходящего нарушения кровообращения мозга .
Предвестники инсульта:
- человек ощущает внезапную и ничем не объяснимую головную боль. Она появляется не из-за стресса или каких-то иных объяснимых причин;
- появляется головокружение, теряется координация движений или равновесие;
- может онеметь какая-то часть тела: язык, лицо, рука или нога, туловище. Такое явление присутствует на одной стороне тела – на правой или на левой и сопровождается слабостью;
- неожиданное ухудшается зрение. Больному становится плохо видеть, как одним, так и двумя глазами;
- нарушается сознание и ориентация в окружающей обстановке;
- может быть расстройство речи.
- успокоить больного и уложить его в постель. Желательно, чтобы он повернул голову набок. Если человек возбужден, постоянно уговаривайте его, чтобы он успокоился. До приезда медиков его нельзя перемещать в другое место;
- на голову пострадавшего от инсульта положите намоченное в холодной воде полотенце. Подойдет и пакет со льдом или любые замороженные продукты;
- измерить артериальное давление. Если оно высокое, нужно дать больному препарат, который понижает давление, но препарат должен быть тем, который обычно принимает больной;
- создать доступ свежего воздуха в помещение. Нужно сразу же убрать больного из душного, особенно накуренного помещения. Обязательно откройте окна, расстегните стесняющую дыхание одежду – нужно как можно больше воздуха.
Чтобы проверить, что это признаки инсульта можно провести несложный тест: попросите улыбнуться, если половина лица остается неподвижной – это инсульт. Попросите удержать руки поднятыми вверх, при слабости мышц это не удастся сделать, попросите повторить простую фразу, если вслед за вами повторить не удается, значит есть проблемы с артикуляцией и это острый приступ нарушения кровообращения. Попросите высунуть язык — его кончик отклоняется в сторону очага в головном мозге, если есть инсульт. Если такие симптомы возникают - это ишемический инсульт, симптомы которого однозначны и позволяют предположить нарушение кровообращения мозга. Чем раньше будет оказана экстренная медицинская помощь, тем более благоприятным будет прогноз столь тяжелого заболевания. Оптимально, если обратиться за помощью в течение 2-3 часов после начала приступа.

Отличие инсульта и его причин у женщин, от инсульта у мужчин.
Признаки инсульта у женщин.
Симптомы заболевания, как у женщин, так и у мужчин, прежде всего, будут зависеть от той части мозга, которая подверглась атаке недуга. Если поражена его правая часть, то симптомы болезни появляются в левой половине тела и, наоборот – при поражении левой части головного мозга изменения ощущаются на органах, которые находятся справа.
Основные симптомы инсульта у женщин бывают следующие:
- невыносимая головная боль без веских на то причин;
- лицо начинает неметь, присутствует слабость мимических мышц;
- немеет по одной стороне тела нога и рука;
- женщина неспособна жестикулировать;
- нарушается речь, больная не может сказать ни слова или говорит невнятно, также она не может понять, что говорят ей;
- нарушается зрение, вплоть до его потери, это актуально особенно для одного глаза. Может двоиться в глазах;
- нарушается координация движений;
- может быть резкая потеря равновесия, в ногах, руках или другой половине тела появляются судороги;
- больная может упасть, так как появляется ничем не объяснимое головокружение;
- при инсульте возможно развитие депрессии и женщина не может управлять своими эмоциями – плачет или смеется без причины;
- появляется тошнота, вплоть до рвоты, икота, повышается температура, нарушаются глотательные функции;
- на небольшой промежуток времени может быть потеря сознания. Перед этим лицо у женщины становится красное, она начинает часто и глубоко дышать, пульс понижается, а зрачки перестают реагировать на свет.
Признаки инсульта у мужчин.
Главные симптомы заболевания у представителей мужского пола практически такие, как и у женщин и к ним относятся:
- невыносимая внезапно появляющаяся головная боль, которая сопровождается головокружением;
- появляется резкая слабость, которую ничем не объяснить;
- начинает неметь пораженная недугом часть тела. Если инсульт левосторонний, то боль и онемение ощущается в правой части тела, а если болезнь задела правую сторону – то онемение с болевыми ощущениями присутствуют слева;
- может быть ухудшение зрения и расстройство речи;
- очень часто бывают судороги, тошнота, переходящая в рвоту, повышение температуры тела, потеря сознания и даже кома.
Также специалистами были выявлены атипичные симптомы. К ним относят сухость во рту, боль в грудине, психические нарушения. По отдельности они не вызывают подозрений на апоплексический удар, но в комплексе с типичными дают серьезные основания для немедленного обращения к врачу.
Симптомы геморрагического инсульта у молодых людей.
Эта болезнь поражает не только людей зрелого возраста, она развивается и у молодежи. На это влияет разрыв аневризмы церебрального сосуда, такое явление чаще всего наблюдается в молодом возрасте. В оболочку головного мозга происходит кровоизлияние и появляется такая сильная головная боль, что человек кричит от невыносимых болевых ощущений. Дальше начинается рвота и потеря сознания, но потом больной приходит в сознание. Такие больные чувствуют постоянную сонливость и заторможенность, которые не покидают их несколько дней подряд, при этом сильно болит голова, возможна рвота, но параличей нет.
Предотвратить инсульт поможет правильное питание и здоровый образ жизни
Ни один человек на планете не застрахован от страшных болезней или преждевременной смерти. Но у каждого есть возможность предотвратить беду. В случае с инсультом у женщин, особенно молодых, специалисты рекомендуют придерживаться следующих рекомендаций. Некоторые из этих полезных советов помогут предотвратить инсульт не только у женщин, но и мужчин любого возраста:
- сократить употребление соленой и жирной пищи;
- воздержаться от курения и одновременного принятия гормональных противозачаточных средств;
- в случае заболевания сахарным диабетом необходимо тщательным образом контролировать уровень сахара в крови;
- не злоупотреблять алкогольными и энергетическими напитками;
- заниматься спортом или ежедневно делать зарядку;
- следить за режимом сна — недосыпание также может привести к нарушению кровообращения в сосудах головного мозга;
- следить за весом — лишние килограммы подталкивают организм ко множеству заболеваний;
Содержание
Что такое инсульт?
Заболевание представляет собой острое нарушение кровообращения в головном мозге человека. Приступ развивается стремительно. Чтобы человек серьезно пострадал – порой необратимо – требуется от нескольких минут до нескольких часов. Медики называют пределом оказания эффективной помощи временной промежуток в 6 часов. После этого восстановиться пациент уже не сможет, если выживет. Последствия инсульта – это гибель клеток мозга в связи с кислородным голоданием.
Наиболее распространены два вида инсульта:
- По ишемическому типу (ишемический) – занимает долю 75%. Особенность этой патологии – закупорка сосудов либо их сдавливание. Повреждение случается в результате наличия эмболии, тромбоза и некоторых других патологий крови, сосудов, сердца. Смертность – до 15%.
- По геморрагическому типу (геморрагический) – происходит в 20-25% случаев. При этом типе инсульта сосуды разрываются, происходит кровоизлияние в мозг. Смертность – до 35%.

Пройти обследование вы можете в нашей клинике по адресу: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Осложнения после инсульта
Паралич
Такое состояние может сохраняться от нескольких часов до нескольких лет. Кома случается по причине повреждений коры и подкоркового вещества головного мозга, в результате чего тормозятся все сигналы. В коме у пациента угнетено дыхание и сердечная функция, он находится в бессознательном состоянии, нарушены рефлексы. Некоторые впадают в кому стремительно, а кто-то – постепенно. Во втором случае в течение нескольких часов:
- пациент часто зевает;
- чувствуется общая усталость и недомогание;
- изменяется пульс;
- тело немеет;
- координация движений нарушается;
- конечности утрачивают чувствительность и подвижность;
- наблюдается нарушение сознания;
- дыхательная деятельность становится поверхностной.
Отек мозга
Одно из самых опасных проявлений инсульта. Симптоматика включает: судороги вкупе с психомоторной возбудимостью, головную боль, тошноту и рвоту на фоне повышенного внутричерепного давления.
Отек разделяют на два вида:
- Цитотоксический. Клетки головного мозга отекают в связи с дефицитом кислорода и аденозинтрифосфата. В результате неправильно работают мембранные насосы, в клетки проникают ионы натрия, накапливается вода.
- Связанный с нарушением оттока межклеточных и межтканевых жидкостей, а также крови. Происходит при повреждении капилляров.
Афазия
Нарушение речи и способности писать. Может выражаться в невозможности понять, что говорят другие, замедленной речи, трудностях с запоминанием и письмом.
Нарушение координации
При инсульте нарушается тонус мышц, а также координация движений. В результате человек не может передвигаться без посторонней помощи. Мышцы также спазмируются, в результате чего действия больного еще более затруднены, так как он вынужден преодолевать сопротивление собственного тела.
Апраксия ходьбы
Человек может делать шаги, но в целом процесс хождения контролировать не может.
Рецидив заболевания, почему он бывает?
Провоцирующими факторами второго и последующих приступов выступают атеросклероз, гипертония, тромбозы, неправильное строение сосудов, диабет. Кроме того, часто пациенты вредят сами себе. Поборов первые трудности, они пренебрегают посещением врача и выполнением его рекомендаций. Многие снова возвращаются к вредным привычкам, не лечат сопутствующие патологии.
У кого может произойти инсульт? Предрасполагающие факторы
Основные факторы риска:
При этом симптомы и причины различаются у женщин и мужчин.
Главные отличительные черты женских приступов:
У мужчин
Основные факторы риска – это нарушенное кровообращение, закупорка сосудов, разрыв артерий с последующим кровоизлиянием, сгущение крови вследствие различных заболеваний, ожирение, сахарный диабет, дефицит двигательной активности, неправильный рацион и нарушение режима питания, вредные привычки, сильные физические нагрузки, вегетососудистая дистония, гипертония.
Основные признаки инсульта у мужчин могут проявляться периодически, но через время проходить. В этой ситуации самое опасное – решить, что беда миновала. Ведь, скорее всего, это просто преходящие ишемические атаки, сигнализирующие о приближении инсульта.
При ишемическом типе мужчина может ощущать головокружение, сильную головную боль (ее не купируют обезболивающие), слабость, снижение чувствительности в конечностях и их онемение, присутствуют непродолжительные обмороки, рвота.
Геморрагический приступ выражается потерей сознания, резким повышением давления, лицо сильно краснеет, при дыхании слышны шумы, заметна асимметричность лица, бывает рвота.
Предвестники инсульта
Симптомы перед приступом проявляются уже за несколько дней. Однако многие не обращают на них внимания, потому что признаки надвигающегося инсульта исчезают сами собой.
- головные боли, которые появляются внезапно и быстро проходят;
- неожиданная для человека слабость;
- беспричинная тошнота;
- недлительные головокружения;
- частые смены настроения.
Также нужно обязательно обратить внимание на такую симптоматику, как:
- нарушения зрения и слуха;
- замедленный пульс;
- онемение конечности;
- приливы крови к лицу;
- нарушение речевой функции или координации движений;
- резкая потливость.
При наличии этих симптомов нужно срочно обратиться к врачу, так как предупредить инсульт еще возможно.
- трудности при глотании;
- нестерпимая головная боль, которая приводит к обморокам;
- сильное головокружение;
- рвота;
- судороги;
- сбои в дыхании;
- тахикардия.
На этом этапе пострадавшему требуется срочная госпитализация. При своевременном оказании первой помощи снизится вероятность тяжелых осложнений.
Главное – вовремя обратиться к врачу
Современным методом диагностики патологии является УЗ дуплексное сканирование сосудов шеи. Формируется изображение сосуда, отображается его проходимость и строение. Диагностика позволяет вовремя выявить и предотвратить сосудистые заболевания, включая инсульт.
Пройти исследование нужно при:
- частых обмороках, головных болях, головокружении;
- гипертонии;
- аритмии;
- повышенном уровне холестерина;
- черепно-мозговых травмах;
- нарушениях сна, зрения и слуха;
- ослабленном внимании, снижении памяти.
Необходимые исследования назначает врач-невролог. На основе данных диагностики прописывается лечение, которое различается, в зависимости от типа инсульта.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Препараты при инсульте
После приступа больной должен принимать препараты, которые помогут ему быстрее восстановиться.
Обязательно нужно принимать следующие лекарства:
- гипотензивные таблетки;
- противоотечные;
- вазотонические;
- кардиотоничесикие;
- спазмолитические.
После стабилизации пациента ему могут прописать антидепрессанты, чтобы снять стрессовый фактор, объясняющийся боязнью нового приступа.
После ишемического инсульта в первые часы назначают:
- тромболитики для растворения тромбов;
- антикоагулянты.
При геморрагическом инсульте прописывают:
- гемостатики;
- ангиопротекторы;
- препараты для нормализации артериального давления;
- при неэффективности последних – ганглиоблокаторы.
Средства профилактики ишемического инсульта:
- гипотензивные средства;
- гиполипидемическое лечение;
- антигипертензивная терапия.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская

Врач-невролог, нейрофизиолог, гомеопат, нутрициолог, гирудотерапевт со стажем работы более 23 лет. Окончила Санкт-Петербургскую Государственную медицинскую академию. Квалификационная категория - высшая. Член Ассоциации неврологов России.

Как и мигрень, головная боль напряжения является первичной, то есть она не связана с какой-либо иной патологией. Методами объективного исследования не удается выявить это заболевание.

Из этой статьи вы узнаете, чем занимаются врачи-неврологи, какие болезни лечат, в каких случаях стоит пройти обследование у невролога.

Рассказываем как применяют ботокс при лечении неврологических заболеваний, уменьшении болей после инсульта, при мигрени и гипергидрозе (излишней потливости).
Геморрагический инсульт (ГИ) – клинический синдром, при котором происходит резкое развитие очаговой и/или общемозговой неврологической симптоматики по причине спонтанного кровоизлияния в вещество головного мозга или в подоболочечные участки. Патологический процесс запускают факторы нетравматического генеза. Этот вид кровоизлияния имеет самую высокую инвалидизирующую способность и сопряжен наивысшими рисками раннего смертельного исхода.
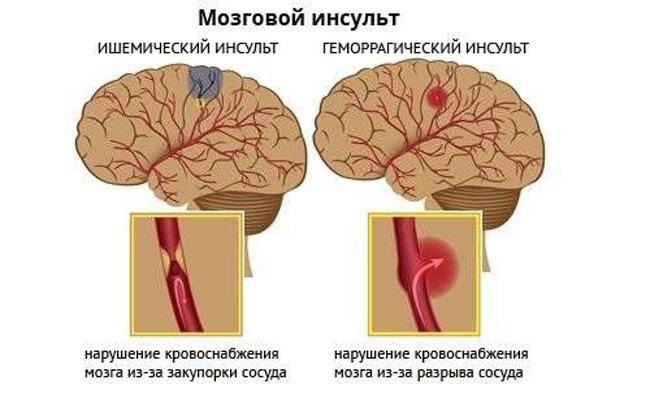
Факты статистики из достоверных источников
В общей структуре всех типов инсультов геморрагический занимает 10%-15%. Частота его распространения среди мирового населения составляет порядка 20 случаев на 100 тыс. человек. Специалисты, базируясь на ежегодную динамику, оповещают, что примерно через 50 лет все эти показатели увеличатся в два раза. Конкретно в Российской Федерации ежегодно диагностируют около 43000-44000 случаев ГИ. Что примечательно, приблизительно в 1,5 раза он чаще возникает у мужчин, однако летальность от его последствий преобладает у женщин.
Согласно клиническим наблюдениям, при данном диагнозе смерть наступает у 75% людей, которые находятся на ИВЛ, и у 25% людей, не нуждающихся в ней. Проведенные консолидированные исследования показали, что в среднем 30%-50% больных погибает в течение 1-го месяца с момента приступа геморрагии, причем 1/2 из них умирает уже в течение первых 2-х суток. Инвалидизация (из-за паралича лица и конечностей, афазии, слепоты, пр.) среди выживших пациентов достигает 75%, из них 10% остаются прикованными к постели. И лишь 25% больных спустя 6 месяцев независимы в повседневной жизни.
Первоочередной фактор, который влияет на прогноз исхода, – оперативность оказания адекватной медицинской помощи больному.
Провокаторы геморрагического инсульта
Пусковым механизмом появления ГИ могут послужить достаточно разнообразные факторы, оказывающие негативное воздействие на внутричерепную гемодинамику и состояние церебральных сосудов:
- стойкая артериальная гипертония (в 50% случаев);
- церебральная амилоидная ангиопатия (12%);
- оральный прием лекарств из спектра антикоагулянтов (10%);
- внутричерепные новообразования (8%);
- другие причины – артериовенозные и кавернозные мальформации, тромбозы синусов головного мозга, аневризмы, васкулиты интракраниальных сосудов и пр. (20%).
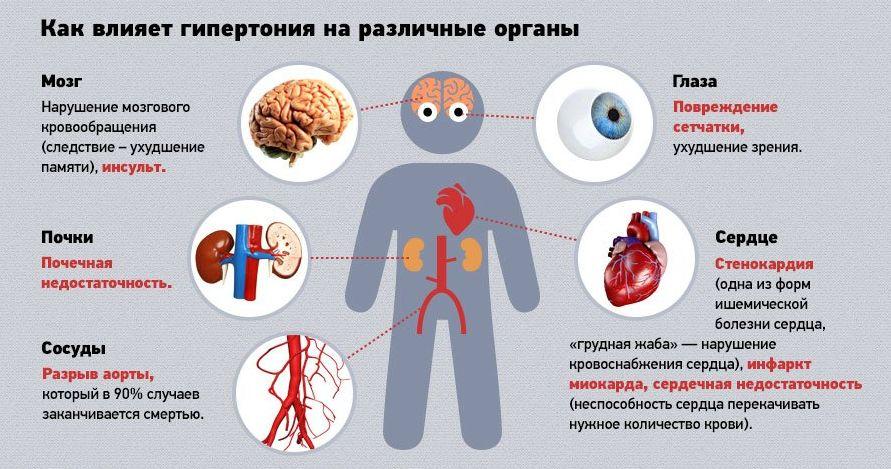
Многие из пациентов с геморрагическим ударом в анамнезе имеют сахарный диабет. Доказанный факт, что диабетики, как и гипертоники, входят в группу риска. При сахарном диабете с долгим сроком течения сосуды, включая церебральные, разрушаются из-за модификации химии крови с преобладанием глюкозы. Если на фоне повышенного сахара в крови есть склонность к постоянным повышениям АД, вероятность геморрагического инсульта возрастает в 2,5 раза.
Патогенетически геморрагический эффект может развиться вследствие разрыва сосуда (преобладающий механизм) или просачивания элементов крови в окружающие ткани мозга сквозь стенки капилляров из-за нарушенного их тонуса и проницаемости. Во втором варианте разрыва нет и как такового обильного кровоизлияния тоже. Просто мелкий сосуд пропускает кровь точечно. Но и мелкоточечные геморрагии, сливаясь, способны превратиться в весьма обширные очаги, с не меньшими роковыми последствиями, чем после разрыва артерии или вены.
Клинические проявления ГИ
Незадолго до приступа могут предшествовать предынсультные клинические симптомы-предвестники (не всегда), по которым можно заподозрить надвигающуюся опасность:
- покалывания, онемение одной лицевой половины;
- онемение пальцев рук или ног;
- внезапная слабость, головокружение, шум в голове;
- резкая болезненность в глазах, мушки, двоение, видение в красном цвете;
- внезапное пошатывание при ходьбе;
- беспричинная тахикардия;
- приступы гипергидроза;
- повышение артериального давления;
- необоснованное появление тошноты;
- заторможенность в общении и восприятии чужой речи;
- прилив крови к лицу, гипертермия.
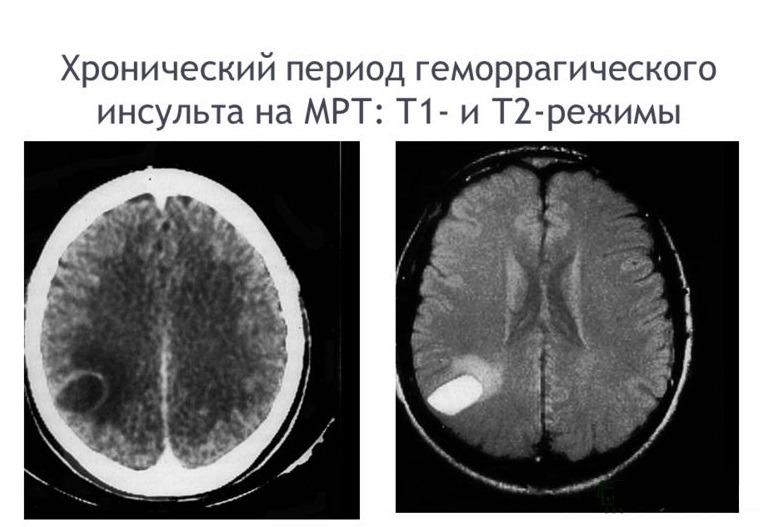
Для мозгового удара с кровоизлиянием все же характерен мгновенный острый дебют без предвестников, который случается в процессе или почти сразу же после активной деятельности, стрессовой ситуации, волнения. О геморрагическом инсульте свидетельствуют классические симптомы, которые развиваются внезапно, они ярко выражены и бурно прогрессируют:
- резкая и сильная головная боль;
- неукротимая рвота;
- длительное угнетение сознания, кома;
- кровяное давление выше 220 мм.рт.ст.
Распространенными признаками состоявшегося шока также являются шумное дыхание, эпилептические припадки, отсутствие реакции зрачков на свет, спастический миоз. В зависимости от расположения очага может присутствовать поворот головы и обращение глазных яблок в направлении пораженного полушария или контрлатерально. Обнаружив признаки ГИ у пострадавшего, рядом находящийся человек обязан немедленно вызвать скорую помощь!

Остро развившаяся геморрагия приводит к тому, что кровь свободно поступает в определенные структуры мозга, пропитывая их и образуя полость с гематомой. Излитие крови длится несколько минут или часов, пока не образуется тромб. За небольшой отрезок времени гематома быстро увеличивается, оказывая на затронутые зоны механическое воздействие. Она растягивает, давит и смещает нервную ткань, вызывает ее отек и гибель, что ведет к интенсивному нарастанию неврологического дефицита (угнетению дыхания, выпадению чувствительности одной половины тела, речевым нарушениям, утрате зрения, парезу глотательных мышц и пр.).
По размерам кровяное скопление может быть небольшим (до 30 мл), средним (от 30 до 60 мл) и большим (более 60 мл). Объемы излившейся жидкости могут достигать и критических масштабов, вплоть до 100 мл. Клинические наблюдения показывают, что при внутричерепных кровоизлияниях, превышающих 60 мл, патология оканчивается смертью у 85% больных в течение 30 суток.
Типичная локализация кровоизлияний
Наиболее часто, а это порядка в 55% случаев, геморрагии происходят в путаментальной зоне. Путаментальное кровотечение образуется вследствие разрыва дегенерированных лентикулостриарных артерий, из-за чего кровь попадает в скорлупу мозга. Виновником патогенеза с такой локализацией обычно становится длительно существующая гипертония. В ряде случаев кровотечения путамента прорываются в желудочковую систему, что чревато тампонадой ЖС и острым окклюзионно-гидроцефальным кризом.
Следующей по распространенности локализацией является субкортикальная область (подкорковая). Субкортикальные ГИ наблюдаются в 17%-18% случаев. Как правило, ведущими источниками такого кровоизлияния являются разорвавшиеся АВМ и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, – лобная, теменная, затылочная или височная доля.
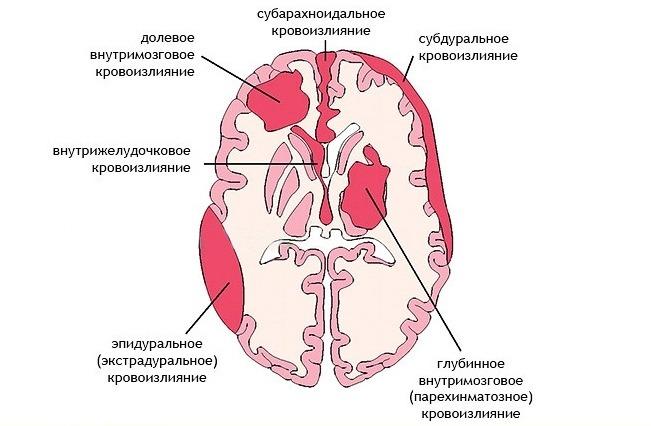
Третье по встречаемости место, где в 14%-15% случаев определяют геморрагию мозга, – это зрительный бугор, или таламус. Таламические геморрагии наступают по причине выхода крови из кровеносного сосуда вертебробазиллярного бассейна. Патогенез может быть связан с любым этиологическим фактором, однако, как всегда, достоверно чаще отмечена причастность гипертензивного синдрома.
На четвертом месте (7%) по частоте развития встречаются мостовые ГИ. Они концентрируются в задней части ствола мозга, то есть в варолиевом мосту. Через мост осуществляется связь коры с мозжечком, спинным мозгом и другими главнейшими элементами ЦНС. Этот отдел включает центры контроля над дыханием и сердцебиением. Поэтому мост – самая опасная локализация кровоизлияния, практически несопоставимая с жизнью.
Принципы диагностики заболевания
Золотым стандартом в установлении диагноза является метод компьютерной томографии (КТ). В раннем периоде после приступа (1-3 сутки) этот способ нейровизуализации наиболее информативен, чем МРТ. Свежий геморрагический материал, включающий 98% гемоглобина, на КТ отображается высокоплотным, хорошо очерченным, ярко-светлым включением на фоне более темной мозговой ткани. На основании компьютерной томограммы определяются зона эпицентра, объемы и форма образования, уровень поражения внутренней капсулы, степень дислокации мозговых структур, состояние ликворной системы.
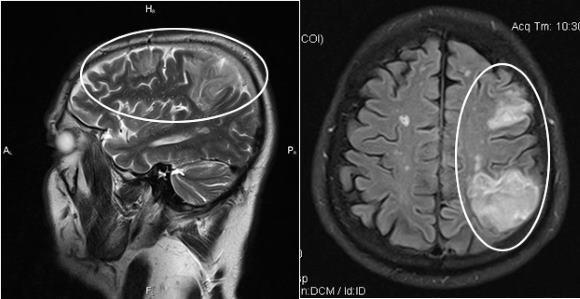
С началом подострой фазы (через 3 суток) красные клетки гематомы по периферии разрушаются, в центре железосодержащий белок окисляется, очаг становится ниже по плотности. Поэтому наряду с КТ в сроки от 3 дней и позже обязательным является проведение МРТ. В подострой и хронической форме МР-сигнал, в отличие от КТ, лучше визуализирует гематому с производными окисления гемоглобина (метгемоглобином), переходящую в изоденсивную стадию. Ангиографические методы обследования применяются у пациентов с неопределенной причиной развития геморрагического инсульта. Ангиографию в первую очередь проводят лицам молодого возраста с нормальными показателями АД.
Для адекватного ведения пациентов после приступа внутримозгового кровоизлияния обязательно проводятся ЭКГ и рентген органов дыхания, берутся анализы на электролиты, ПТВ и АЧТВ.
Медицинская помощь в стационаре
Все больные на раннем этапе получают интенсивную терапевтическую помощь в нейрореанимационном стационаре. Первоначальные лечебные мероприятия направлены на:
- нормализацию микроциркуляции, гемореологических нарушений;
- купирование мозгового отека, лечение обструктивной гидроцефалии;
- коррекцию кровяного давления, температуры тела;
- функциональную регуляцию сердечно-сосудистой системы;
- поддержание водно-электролитного баланса;
- предупреждение возможных судорог;
- профилактику внечерепных последствий воспалительной и трофической природы (пневмонии, эмболии, отека легких, пиелонефрита, кахексии, ДВС-синдрома, эндокардита, пролежней, мышечной атрофии и др.);
- проведение респираторной поддержки (если больной в ней нуждается);
- устранение внутричерепной гипертензии при ГИ с дислокацией.
Операция при гемморагическом инсульте
Вторым этапом лечебного процесса выступает нейрохирургическое вмешательство. Его целью является удаление жизнеугрожающей гематомы для повышения выживаемости и достижения максимально возможного удовлетворительного функционального исхода. Чем скорее проведут операцию, тем лучших прогнозов можно будет ожидать. Однако ранняя операция, как правило, предполагает выполнение хирургических манипуляций не раньше чем через 7-12 часов после инсульта. В ультра-раннем периоде она может привести к повторным кровотечениям.
В какой срок разумнее приступить к удалению сгустков крови, решается сугубо компетентными нейрохирургами. Отмечено, что к положительному эффекту могут приводить и операции, совершенные даже спустя 2-3 недели (включительно) после состоявшегося ГИ. Так что вопрос, когда прооперировать пациента, полностью берется под ответственность врача. Рассмотрим основополагающие методы операций, широко применяемые при геморрагических инсультах.
- Открытая декомпрессивная краниотомия показана при средних и крупных подкорковых, а также больших путаментальных и мозжечковых кровоизлияниях. К ней обращаются и при выраженном смещении и нарастающем отеке мозгового компонента, ухудшении неврологического статуса больного. Открытая операция выполняется под полной общей анестезией с применением микрохирургической оптики. Извлечение скопившегося сгустка реализуется через классический трепанационный доступ. Далее делается экономная энцефалотомия, затем патологический компонент отсасывается специальным прибором. Плотные скопления удаляются окончатым пинцетом. В конце операционное поле досконально промывается раствором хлорида натрия, выполняется тщательный гемостаз посредством коагуляции и антигеморрагических средств.
- Пункционно-аспирационная процедура рекомендуется при небольших геморрагиях таламического, путаментального, мозжечкового расположения. Способ заключается в создании маленького отверстия в черепной коробке, пункции гематомы с последующим освобождением мозга от ее жидкой массы посредством аспирации. Такая технология может быть реализована одним из двух миниинвазивных приемов: по принципу стереотаксической или нейроэндоскопической аспирации. Иногда их целесообразно сочетать с локальным фибринолизом. Фибринолиз подразумевает установку дренажа после пункции и аспирации в полость гематомы. Через дренаж в течение нескольких дней вводят фибринолитики для активации растворения (разжижжения) кровяного сгустка и выведения лизированных элементов крови.
Функции аппарата ЦНС, к сожалению, после геморрагических инсультов полностью восстановить невозможно. Но в любом случае, в интересах больного будет обращение в клинику, где работают врачи международного уровня по диагностике и хирургическому лечению внутримозговых поражений. Только так можно рассчитывать на организацию адекватного и безопасного хирургического обеспечения. Следовательно, минимизацию осложнений, более продуктивные результаты в восстановлении качества жизни.
Акцентируем, что идеальное исполнение операции в правильные сроки в 2-4 раза повышает процент выживаемости. Грамотный послеоперационный уход сокращает вероятность рецидива. Нельзя не предупредить, что повторный инсульт с кровоизлиянием у 99,99% пациентов приводит к летальному исходу.
В качестве рекомендации считаем важным сказать, что в уровне развития сферы нейрохирургии мозга на территории Европы Чехия показывает хорошие результаты. Чешские медцентры славятся безупречной репутацией и отличными показателями благополучного восстановления даже самых тяжелых пациентов. И это не все: в Чехии минимальные цены на нейрохирургическую помощь и одна из лучших послеоперационная реабилитация. Выбор медучреждения для прохождения оперативного вмешательства, безусловно, остается за пациентом и его родственниками.
Нарушением мозгового кровообращения (НМК) называют снижение доступа крови к головному мозгу. Это настоящая сосудистая катастрофа. Вес мозга составляет примерно 2% от массы тела человека. Относительно небольшой орган потребляет 20% всей поступающей энергии. Мозг не накапливает нужных для его деятельности веществ. Для нормального функционирования ему нужен непрерывный поток глюкозы, кислорода, некоторых других элементов, поступающих с кровью.
Мозговое кровообращение отличается многоуровневой системой дублирующих сосудов и несколькими механизмами регуляции. Но иногда этого оказывается недостаточно. Прекращение кровоснабжения мозга на 10 секунд достаточно, чтобы нанести ему непоправимый вред.
Причины нарушений кровообращения в головном мозге
- Систолическое давление менее 60 или более 180 миллиметров ртутного столба.
- Недостаточный метаболический контроль, сопровождающийся необоснованным расширением сосудов головного мозга.
- Атеросклероз сосудов головного мозга.
- Снижение насыщения крови кислородом.
Компенсаторные возможности головного мозга велики. Сосудистые анастамозы позволяют распределять кровь по всему объёму органа, даже если нарушается приток по левой или правой сонной артерии. Однако эти механизмы работают недолго, спустя некоторое время развивается кислородное голодание, появляются первые признаки болезни. Именно поэтому важно обращаться за медицинской помощью немедленно.
Чаще всего НМК развивается на фоне:
- черепно-мозговых травм в анамнезе;
- хронической венозной недостаточности;
- гипертонической болезни,
- атеросклероза, ИБС,
- остеохондроза,
- сахарного диабета,
- гормонального дисбаланса,
- лишнего веса,
- стресса,
- хронической усталости,
- сбоя липидного обмена,
- употребления алкоголя,
- курения.
Симптомы НМК
Различают острое и хроническое нарушение. Острое возникает внезапно. Хроническое характеризуется длительным течением с периодическим обострением.
Таблица 1. Признаки и симптомы НМК
Нарушения мозгового кровообращения
Резкая слабость, потеря сознания.
Онемение части тела.
Головокружение, головная боль.
Расстройство речи, зрения.
Периодически возникающие головокружение, боль в голове.
Снижение эмоционального фона, интеллектуальной деятельности.
Изменение походки, периодические падения.
Лёгкое расстройство речи.
Острые нарушения кровообращения головного мозга. Симптомы
Согласно данным Всемирной организации здравоохранения (ВОЗ) ежегодно инсульт диагностируют у 17 миллионов человек. Пять миллионов из них умирает, ещё 5 миллионов остаются инвалидами.
Таблица 2. Виды НМК
Инфаркт мозга (ишемический инсульт).
Прекращение кровоснабжения участка мозга.
Длится до суток.
Транзиторная цереброваскулярная ишемическая атака.
Разрыв сосуда с последующим излиянием крови в ткани мозга.
Кровоизлияние в субарахноидальное пространство.
Закупорка сосуда тромбом.
Перекрытие сосуда эмболом.
Признаки и симптомы острых нарушений мозгового кровообращения в зависимости от зоны поражения мозга
Бассейн внутренней сонной артерии – парестезии, парезы, параличи с противоположной стороны лица, тела. Патология речи, зрения на один глаз.
Вертебробазилярный бассейн – системное головокружение, боль в затылке, шаткая походка, выпадение зрительных полей, двоение в глазах, невозможность глотать, говорить.
Ствол мозга – паралич глаз, потеря слуха, расстройство глотания и речи, парестезии кожи лица.
Продолговатый мозг – двусторонний паралич.
Височная доля – потеря пространственной и временной ориентации, нарушение памяти.
Признаки длительных нарушений мозгового кровообращения. Симптомы
Хроническая патология имеет три стадии, каждая из которых имеет характерные симптомы.
Таблица 3. Стадии хронического НМК
Мигрень, бессонница, небольшие провалы в памяти.
Забывание недавних событий.
Неспособность концентрировать внимание.
Выраженный шум в ушах.
Частичная или полная амнезия.
Невозможность самостоятельного передвижения.
Диагностика НМК
- Ультразвуковое дуплексное исследование сосудов.
- Контрастная флебография, ангиография.
- КТ, МРТ.
- Транскраниальная допплерометрия.
- Лабораторные исследования – клинический, биохимический анализы крови с определением липидного профиля, гематокрита.
- Исследование глазного дна.
- Выявление снижения слуха, обоняния, вкуса, патологии вестибулярного аппарата.
Лечение
При остром нарушении мозгового кровообращения лечение нужно начинать немедленно. Счёт идёт на минуты.
При хронической патологии курс терапии составляется индивидуально после проведённой диагностики. Врач учитывает возраст, сопутствующие заболевания, стадию процесса.
Базовое лечение включает, в том числе 3 обязательных рекомендации.
- Коррекция питания. Оно должно способствовать нормализации липидного обмена, снижению холестерина в крови. Обычно ограничивают употребление мяса, мясных деликатесов, жиров животного происхождения. Рекомендуют есть больше овощей, зелени, кисломолочных продуктов.
- Повышение двигательной активности. Способствует нормализации кровотока, повышению тонуса сосудов.
- Снижение веса. Коррекция питания и увеличение физической нагрузки обычно способствуют избавлению от лишних килограммов, хорошей физической форме. Если этого недостаточно, прибегают к помощи врача эндокринолога.
При нарушении мозгового кровообращения, при разных симптомах, назначают лечение:
- физиотерапию;
- лечебную физкультуру;
- медикаменты;
- оперативное лечение.
Профилактика
Чтобы избежать резкого появления нарушения мозгового кровообращения нужно вести активный образ жизни. Заниматься посильной физической нагрузкой, утренней гимнастикой. Больше гулять, плавать, принимать контрастный душ. Обязательно контролировать артериальное давление.
Следует отказаться от курения и употребления спиртосодержащих напитков.
Рекомендуется употреблять больше продуктов, богатых витаминами С, Д, Е, клетчаткой. Минимизировать приём жареных, жирных, острых, солёных блюд. Если имеются хронические заболевания, нужно их обязательно лечить. При гипертонической болезни – контролировать цифры артериального давления.
Читайте также:

