Как сделать иллюзию что нет пальца инструкция
Обновлено: 08.07.2024
Клиническая характеристика врожденных пороков развития верхних конечностей.
1. Дефекты, характеризующиеся нарушением линейных и объемных параметров верхней конечности в сторону уменьшения, поперечные дистальные.
Указанный вид пороков развития принято обозначать, как врожденные недоразвития кисти.
При классификации данной патологии за основу принят один принцип – последовательность редукции отдельных сегментов пальцев и пястных костей по мере утяжеления порока развития. На основании анализа данных рентгенометрии целесообразно выделение следующих вариантов патологии (рис.01).
Брахидактилия кисти – характеризуется тем, что при легких формах дефекта имеется недоразвитие или отсутствие средних фаланг, при деформациях средней степени тяжести недоразвитыми являются средние и основные фаланги, при тяжелых степенях патологии – средние, основные фаланги, а также пястные кости. Наиболее характерно для данного порока – сохранение даже при наиболее выраженной патологии ногтевых фаланг с прикрепляющимся к ним сухожильным аппаратом.
Эктродактилия кисти – подразделяющаяся на первичную и вторичную.
При первичной эктродактилии в легких случаях речь идет о недоразвитии ногтевых фаланг, по мере утяжеления порока отмечаются дефекты ногтевых и средних фаланг, при тяжелых степенях отсутствуют ногтевые, средние и практически полностью основные фаланги.
Вторичная эктродактилия характеризуется такой же последовательностью редукции отдельных сегментов, однако совершенно иными видами сопутствующих деформаций и отсутствием четкого тератологического ряда.
Гипоплазия кисти – подразделяемая нами на радиальную, центральную и ульнарную, характеризуется в легких случаях недоразвитием коротких мышц кисти и уменьшением объемных размеров пальца и пястной кости, в более тяжелых случаях недоразвитием пястной кости большей или меньшей степени выраженности и, наконец, при максимальной выраженности наличием только гипопластичных фаланг пальца.
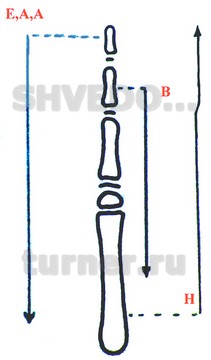
Рис. 01. Принципиальная схема тератологических рядов дефектов, характеризующихся уменьшением линейных и объемных параметров кисти, Е,A,A - эктродактилия, адактилия, аплазия, В – брахидактилия, Н - гипоплазия.
Адактилия кисти – определяется при сохранении только пястных костей, причем в легких случаях последние сохранены полностью, в более тяжелых – представлены проксимальными половинами или рудиментами.
Аплазия кисти – характеризуется полным отсутствием лучей кисти с наличием на стороне поражения лишь костей запястья.
Конечно, подобная схема является лишь принципиальной, поскольку сам тератологический ряд дополнительно коррелирует с имеющимися комбинациями дефектов (см. далее), в финале тератологического ряда при максимальной степени выраженности имеющиеся варианты патологии уже не имеют принципиального клинического отличия друг от друга.
Тератологический ряд врожденной брахидактилии кисти.
В тератологическом ряду врожденной брахидактилии кисти, как уже указывалось ранее, целесообразно выделить три основные группы патологии (рис. 02).
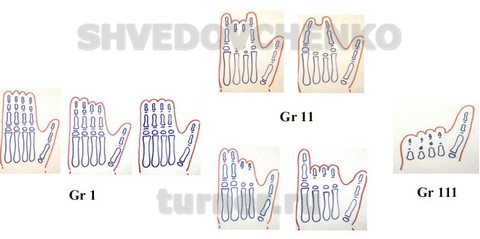
Рис. 02. Тератологический ряд врожденной брахидактилии кисти.
Группа 1 – брахидактилия с преимущественным укорочением всех средних фаланг различной степени выраженности, с недоразвитием средних фаланг 4-5 пальцев и их полным отсутствием на 2-3 пальцах, с полным отсутствием средних фаланг 2-5 лучей.
Основными клиническими проявлениями сопутствующих деформаций в этой группе патологии являются синдактилии 1-5 пальцев, причем сращение 2-3 и 4-5 лучей наблюдаются в 100% случаев, клинодактилии и сгибательные контрактуры, неполная ротация 1-го луча с резким ограничением возможности оппозиции, гипоплазия мышц тенара и недоразвитие грудных мышц.
Брахидактилия с преимущественным недоразвитием средних и основных фаланг (группа 11) является наиболее сложным разделом тератологического ряда и сопутствующим деформациям.
В соответствии с локализацией поражения целесообразно выделение следующих типов патологии (у данной категории детей полностью отсутствуют средние фаланги пальцев):
- недоразвитием основных фаланг 3-4 пальцев.
- полным отсутствием фаланг 3-4 пальцев.
- недоразвитием основных фаланг 2-3 пальцев.
- недоразвитием основных фаланг 2-3-4 пальцев.
Для указанных деформаций типичной является синдактилия кисти, наблюдающаяся с частотой 55-70%, клинодактилии и контрактуры пораженных сегментов, неполная ротация первого луча со значительным ограничением возможности оппозиции, гипоплазия мышц тенара и недоразвитие межкостных мышц.
Брахидактилия с недоразвитием средних, основных фаланг и пястных костей (группа 111) имеет четкую клиническую картину – 2-5 лучи представлены резко укороченными ногтевыми фалангами и рудиментами пястных костей, размеры которых не превышают 10% нормы, при этом первый луч сохранен по линейным параметрам, однако имеет выраженное недоразвитие коротких мышц.
Тератологический ряд врожденной эктродактилии кисти.
При врожденной эктродактилии кисти, под которой целесообразно понимать вариант недоразвития с последовательным укорочением сегментов за счет ногтевых фаланг (группа 1), ногтевых и средних фаланг (группа 11), ногтевых, средних и основных фаланг (группа 111) целесообразно выделение первичных и вторичных форм патологии.
Последовательность редукции сегментов типична, однако эти формы резко отличаются по своим клиническим проявлениям и сопутствующим деформациям.
При первичной эктродактилии кисти выделяются следующие основные группы больных (рис.03).
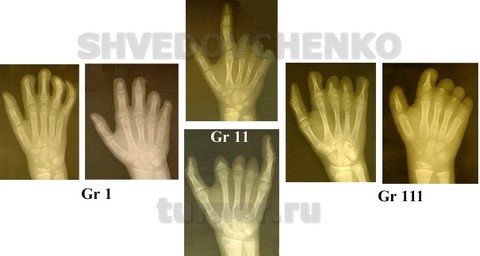
Рис.03. Основные варианты эктродактилии кисти.
Деформации с недоразвитием ногтевых фаланг (группа 1) подразделяются на следующие основные типы патологии:
- с укорочением 2-3-4 пальцев.
- укорочением 2-5 лучей.
Из сопутствующих деформаций отмечаются весьма незначительные по протяженности базальные синдактилии
При недоразвитии ногтевых и средних фаланг (группа 11) типы деформаций следующие:
- с укорочением 3-5 пальцев.
- недоразвитием 2-4 пальцев.
При недоразвитии ногтевых, средних и частично основных фаланг (группа 111) помимо указанных дефектов отмечается укорочение пястных костей в пределах 15-30 % от нормы.
Следует отметить, что в перечисленных видах патологии речь идет в основном об уменьшении линейных размеров отдельных сегментов и практически полном отсутствии сопутствующих мягкотканых деформаций.
Вторичная эктродактилия кисти имеет свои специфические особенности, заключающиеся в следующем.
Последовательность редукции типична для эктродактилии, однако разнообразие поражений по отдельным сегментам, различная степень их выраженности, частота и многообразие сопутствующей патологии заставляют лишь в данном случае рассматривать группы патологии по количеству деформированных лучей (рис. 04).
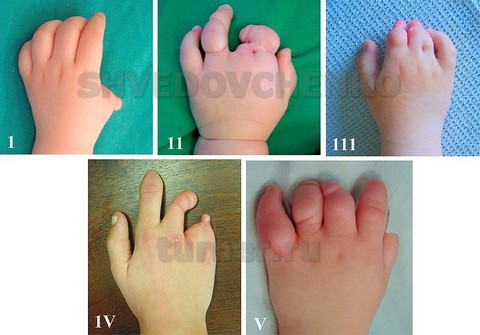
Рис. 04. Основные варианты клинических форм вторичной эктродактилии кисти
Группа 1 (поражение одного пальца) характеризуется дефектом 1, 2-го или 4-го лучей.
Группа 11 – поражение 2-3 или 3-4 пальцев.
Группа 111 – отмечается недоразвитие 2-3-4 или 3-4-5 пальцев.
Группа 1У – деформации 2-5 или 1-4 пальцев.
Группа У - поражение всех сегментов кисти.
Анализ сопутствующих деформаций показывает, что врожденные перетяжки наиболее типичны для 11-111-У1 групп, синдактилия проявляется с возрастанием в зависимости от количества пораженных сегментов ( от 3% в 1 группе до 100% в У группе).
Тератологический ряд врожденной гипоплазии кисти.
При врожденной гипоплазии кисти, под которой мы понимаем вариант недоразвития с прогрессированием деформации от проксимального конца луча к дистальному, целесообразно выделение вариантов радиальной, центральной и ульнарной локализации дефекта.
Щёлкающий палец (медицинское название заболевания — стенозирующий лигаментит, также называют болезнью Нотта) представляет собой патологию кисти, при которой поражается кольцевидная связка в области сухожилия сгибателя кисти. Проще говоря, после сжатия кисти в кулак один или несколько пальцев выпрямляются не сразу и с характерным щелчком. Часто щелчку сопутствуют болевые ощущения.
Причины болезни Нотта
Часто пациенты не понимают, почему щёлкают пальцы при разжимании кулака и принимают это за нормальное поведение тканей после напряжения. Однако это не так. Предпосылками к развитию такого недуга могут быть:
- генетическая предрасположенность;
- сильные физические нагрузки на кисть, чрезмерное напряжение пальцев;
- нарушение обменных процессов;
- болезни суставов и связок (артриты, артрозы);
- системные заболевания соединительной ткани;
- травмы кисти;
- воспалительные процессы.
Иногда проявляется болезнь Нотта у детей. В эти случаях причинами могут служить наследственность и болезни, поражающие соединительную ткань.
Симптомы щёлкающего пальца на руке
Распознать проблему можно по следующим признакам (в порядке появления):
- болезненные ощущения в основании фаланги поражённого пальца, которая усиливается при надавливании или движении;
- припухлость в области поражения и образование уплотнения, которое ощущается при пальпации;
- затруднение при сгибании и особенно разгибании пальца: разгибается с болезненным ощущением и щелчком, заметной задержкой (приходится прикладывать усилия);
- боли становятся сильнее, ощущаются даже в покое;
- невозможность разогнуть палец усилием кисти.
С усугублением болезни симптомы становятся более выраженными и болезненными, нарушается нормальная функция кисти. Поэтому я рекомендую обращаться к грамотному травматологу-ортопеду уже на самой ранней стадии.
Диагностика щёлкающего пальца на руке
Для точной постановки диагноза необходимы:
- осмотр квалифицированного врача;
- сбор анамнеза (симптомы, жалобы пациента);
- рентгенография.
Этот недуг сложно отличить от артрозов и артритов по причине того, что они могут иметь похожие симптомы. Даже снимки рентгенографии могут быть схожими. Также часто путают с последствиями травм и контрактурой Дюпюитрена. Поэтому крайне важна квалификация врача.
Щёлкающий палец - лечение
Для лечения болезни Нотта применяют как консервативное, так и оперативное лечение. Отмечу сразу: консервативное лечение помогает далеко не всегда и требует много времени. Для этого применяются следующие меры:
- снятие нагрузок с поражённой кисти;
- обеспечение неподвижности пальца;
- физиотерапия;
- приём противовоспалительных препаратов (если заболевание развивается на фоне воспалительных процессов);
- местно производятся инъекции с лекарственными препаратами.
Начать с консервативного лечения можно, но стоит иметь в виду, что это может оказаться лишней тратой времени. Если после него всё ещё сохраняются симптомы, назначается операция.
Операция болезни Нотта выполняется при местном обезболивании. При этом проводится рассечение ущемляющего кольца связки — очень тонкая работа, которую может выполнять только опытный ортопед-травматолог.
После проведения операции функция пальца восстанавливается сразу. Исчезают боли. Реабилитация не требуется. Пациент сразу может приступить к труду. Как и для контрактуры Дюпюитрена существует методика рассечения кольцевидной связки без традиционного разреза и швов. В течение этого времени пациент находится под наблюдением врача.
Стоит ли беспокоиться, если кисти рук или пальцы немеют после физических нагрузок или в этой области появляется дискомфорт? Причинами тому могут быть самые разнообразные факторы, особенно если учитывать, что кисть имеет сложное анатомические строение и каждый из ее элементов может "выходить из строя". Одной из проблем может быть сужение запястного канала, в котором проходят основные сосуды и нервы, отвечающие за нормальную работу кисти и пальцев.
При синдроме запястного канала отмечается поражение срединного нерва, который проходит в этом анатомическом образовании. Данный нерв отвечает за чувствительность и работу пальцев кисти (особенно первых трех). Заболевание характеризуется уменьшением объема канала вследствие какого-либо патологического процесса, сдавлением срединного нерва и нарушением его кровоснабжения, что и приводит к развитию специфических симптомов. Болезнь характеризуется медленным и постепенным течением.
Зачастую пациенты не придают внимания первым признакам и не обращаются за медицинской помощью. В тот момент, когда синдром запястного канала становится выраженным, ограничивает движения и приводит к развитию осложнений, эффективное лечение провести уже очень сложно. Врачу приходится применять сложные хирургические операции, которые требуют длительной реабилитации и не всегда позволяют полностью восстановить функции кисти. Чтобы избежать таких последствий, необходимо своевременно обращаться за квалифицированной медицинской помощью при первых симптомах болезни.
Почему развивается синдром запястного канала
Как уже было отмечено, главная причина развития заболевания – это сужение запястного канала. Этот патологический процесс может быть следствием других заболеваний и состояний, среди которых отмечаются:
- Воспалительные поражения запястья. К ним относятся артриты, синовиты, ревматоидный артрит, остеоартроз, тендовагинит, подагра и др.
- Травмы запястья. В результате ушибов, вывихов, переломов запястный канал может сужаться не только за счет смещения костей, но также и за счет отека тканей.
- Профессиональная деятельность. Повышенная травматизация запястья отмечается у плотников, виолончелистов, пианистов и других людей, работа которых связана с длительным сгибанием и разгибанием кисти. Кроме того, повышенный риск развития синдрома запястного канала отмечается у людей, которые длительно работают на компьютере, а именно – печатают на клавиатуре.
- Другие причины, которые связаны с отеком тканей. Это может быть длительный прием оральных контрацептивов, эндокринные заболевания, патология почек, беременность и др.
- Акромегалия. При этом нейроэндокринном заболевании отмечается избыточный рост костей, за счет чего кисти становятся диспропорциональными. Синдром запястного канала является одним из наиболее частых признаков акромегалии.
Заболевание может развиваться и у абсолютно здоровых людей, у которых запястный канал является узким с рождения. По этой же причине синдром запястного канала чаще всего выявляется у женщин, так как у них он более узкий от природы.
Как проявляется синдром запястного канала
Основными симптомами заболевания является онемение, а также боль в области кисти и пальцев рук. При начальных формах эти проявления выражены незначительно, но по мере увеличения сужения запястного канала они постепенно усиливаются. Боль может распространяться по ходу срединного нерва в предплечье или пальцы. Для нее характерно усиление в ночное время. При этом боль сильнее выражена на той конечности, которая более активна. Болезненные ощущения могут уменьшаться при растирании рук, опускании их вниз или встряхивании.
Если своевременно не проводить лечение синдрома запястного канала, то в клинической картине появляются более серьезные симптомы, которые связаны с двигательными нарушениями. У пациента может нарушаться функция большого пальца, что затрудняет выполнение простейших бытовых действий (держать книгу или мобильный телефон одной рукой, управлять автомобилем, писать). Также отмечается снижение точности и координации движений, появляются жалобы на похолодание или чувство жара в области кисти, кожа в области поражения может иметь бледный или красноватый оттенок.
Методы диагностики и лечения синдрома запястного канала
Обследование начинается с осмотра и консультации невролога. Специалист может выявить снижение мышечной силы, оценить рефлексы, определить область нарушения или выпадения чувствительности, также применяются дополнительные тесты и функциональные пробы, которые помогут подтвердить диагноз. Синдром запястного канала может быть похож на другие неврологические заболевания, поэтому, чтобы отличить одну болезнь от другой, может потребоваться более углубленное обследование, в которое могут входить следующие методы:
- электромиография;
- рентген лучезапястного сустава;
- в отдельных случаях возможно проведение МРТ лучезапястного сустава;
- анализы крови на выявление общего воспаления, ревматоидного фактора, дефицита важных микроэлементов для проведения импульса по нервам.
Эффективное лечение подразумевает устранение причин, которые привели к сужению запястного канала. Для этого могут назначаться различные методы – противовоспалительные препараты, физиотерапия, введение обезболивающих препаратов непосредственно в запястный канал (блокада).
При неэффективности консервативной терапии назначается операция, суть которой заключается в рассечении связки запястного канала, за счет чего появляется дополнительное пространство в запястье. Такое вмешательство может проводиться открытым способом, либо с применением эндоскопических инструментов. После операции необходимо пройти реабилитацию, продолжительность которой составляет несколько месяцев.
Материал подготовил
специалист медицинского центра "УРО-ПРО"
Мурашова Оксана Викторовна,
врач УЗИ, невролог, первая категория,
стаж 10 лет
3. Makoto Takeo, Wei Chin Chou, Qi Sun, Wendy Lee, Piul Rabbani, Cynthia Loomis Wnt activation in nail epithelium couples nail growth to digit regeneration. Published online 2013 Jun 12. doi: 10.1038/nature12214 [PubMed]
5. Yingzi Yang Wnt signaling in development and disease. Published online 2012 Apr 20. doi: 10.1186/2045-3701-2-14 [PubMed].
6. Zhang, Y. et al. Activation of b-catenin signaling programs embryonic epidermis to hair follicle fate. Development 135, 2161-2172 (2008) doi:10.1242/dev.017459 [PubMed]
Вероятно, что каждый человек, который видел в детстве ящерицу, задавался вопросом, почему оторванный хвост вырастает? А люди не обладают такими свойствами: как рост отрезанных конечностей- рук и ног, и даже пальцев. Для того чтобы найти ответ на данный вопрос понадобилось несколько десятков лет.
Раньше считалось, что у людей пальцы не регенерируют. После ампутации делали культю и применяли протезы. Но в 1972 году в результате врачебной ошибки мальчику, после ампутированного пальца рану не зашили лоскутом кожи. Спустя 3 дня хирург Синтия Иллингвор обнаружила, что кончик пальца начал регенерировать. Клинические исследования врачей подтвердили, что пальцы регенерируют при потери дистальной фаланги до определенного уровня.
Ученые провели множество исследований на мышах, которые позволили сделать несколько выводов: первый, есть популяция стволовых клеток под ногтевой пластинкой; второй, Wnt играет ключевую роль в регенерации кончика пальца.
В данной статье мы опишем последние исследования по вопросу регенерации дистальной фаланги пальца и ногтя, и современные подходы по ведению таких больных.
Кончики пальцев млекопитающих могут восстанавливаться после ампутации, как и у амфибий. Но неизвестно, почему эта способность ограничена областью, связанной с ногтем. Стволовые клетки ногтей NSC находятся в проксимальной матрице и механизмы, определяющие дифференциацию NSC, напрямую связаны с их способностью координировать регенерацию пальцев. NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы, что в конечном счет приводит к регенерации кости, мышц и отпечатков пальца (остаются прежними) [5].
Одна гипотеза гласит о том, что гематопоэтические стволовые клетки, могут проникать в поврежденные ткани и трансдифференцироваться в потерянные типы клеток.
Другая концепция заключается в том, что остаточные локальные зрелые клетки различных типы могут дедифференцироваться, в плюрипотентный класс клеток.
Третья идея состоит в том, что гомеостаз ткани и регенерация происходит из видов тканеспецифических стволовых клеток, которые первоначально отвечали за их эмбриональное развитие.
На протяжении десятилетий предполагалось бластема образуется из недифференцированной популяция плюрипотентных клеток, которые, как полагают, были получены из зрелых клеток посредством дедифференцировки. Однако последние исследования показывают, что широкий диапазон клеток способствует восстановлению дистальной фаланги мыши. Трансплантация гематопоэтических стволовых клеток и клеток, участвующих в ангиогенезе подтвердил, что стволовые клетки предшественники находятся в живых тканях. Эти результаты в совокупности демонстрируют, что бластему образуют тканевые стволовые клетки, а не плюрипотентные клетки, которые первоначально отвечали за их эмбриональное развитие [4].
Рост и дифференцировка этих мезенхимальных клеток приводит к регенерации пальца. Однако, если ампутация произведена проксимальнее ногтя, то регенерация ни ногтя, ни пальца не возможна, и неизвестно, почему это ограничение существует.
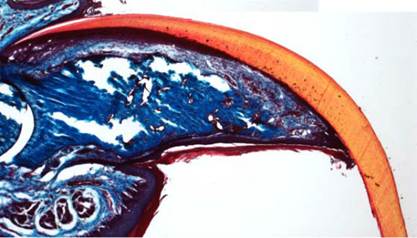
Рис.1. Микрофотография: через пять недель после ампутации кончика пальца мышиный организм отращивает его заново.
Предыдущие исследования показали, что трансплантация ногтей после ампутации на средней фаланге может вызвать эктопическую дифференцировку кости. Это приводит к гипотезе о том, что эпителий ногтей имеет специальную функцию в регенерации пальцев. Изучение этой гипотезы может дать ответы на вопросы: почему регенерация ограничена и связана с ногтевой частью пальца, и как эпителиальные клетки могут влиять на мезенхимальные клетки, участвующие в регенерации пальцев.
Существует гипотеза, что NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы. Чтобы проверить роль активации Wnt в регенерации эпителия ногтей, ученые удалили b-catenin, который является важным медиатором передачи сигналов Wnt. Ученые ждали 2 месяца, но восстановление ногтя не произошло. Это подтверждает важную роль передачи сигналов Wnt в дифференцирующий ноготь.
Потом, чтобы определить, как дифференциация ногтя связана с регенерацией пальцев, ученые лечили мышей тамоксифеном. У контрольных мышей ноготь и кость возобновили свою первоначальную структуру через 5 недель после ампутации.
Под Wnt-активной регенерирующей матрицей мезенхимальные клетки активно пролифирируют. Они определили, что большинство этих клеток экспрессируют Runx2, маркер приверженец остеобласта.
Кроме того, нервы, которые жизненно необходимы для регенерации расположены в пролиферативной мезенхиме Runx2 рядом с Wnt-активным эпителием [6]. Они приравниваются к паракринному фактору, который воздействует на Wnt. Чтобы доказать это, были удалены нервы до ампутации, затем было обнаружено подавление роста бластемы в них. Через 3 недели после ампутации в денериврованных пальцах была значительно снижена сигнализация фибробластного фактора роста (FGF), тогда как в иннервированных пальцах бластема продолжала расти.
Вышеприведенные результаты показывают, что активация Wnt в эпителии ногтя выполняет двойные функции: регенерации ногтей и рост мезенхимных клеток, через его способность индуцировать нервно-зависимую FGF2.
Почему же пальцы не восстанавливаются после ампутации, проксимальнее ногтя? Исследование ампутированных пальцев показало, что ампутации проксимальнее ногтя не смогли активировать эпителиальную сигнализацию Wnt, о чем свидетельствует отсутствие ядерной экспрессии b-catenina и TCF1, что приводит к неспособности регенерировать ноготь и палец.
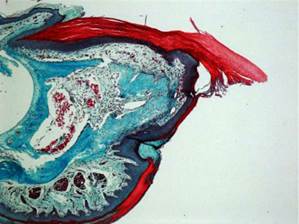
Рис.2. Если ампутирован слишком крупный кусок пальца, то восстановления не произойдёт в силу повреждения эпителиального слоя.
Двойная функция передачи сигналов Wnt является ключевым механизмом в регенерации наконечника пальца. Дальнейшие исследования механизмов, регулирующие НСК, и их взаимодействие с мезенхимными клетками могут привести к новым путям лечения пациентов с ампутацией [3].
В настоящее время консервативным лечением ампутированного кончика пальца у людей является применение окклюзионной повязки, которая обеспечивает герметичную изоляцию пострадавшего участка тела для предотвращения контакта с водой и воздухом. Таким образом, она участвует в создании микроокружения, которое играет важную роль в предоставлении сигналов, которые инициируют регенерацию. После повреждения пальца у людей происходит немедленное высвобождение различных факторов роста, цитокинов и хемокинов, которые запускают и контролируют последовательные стадии восстановления раны.
В восстановлении микроокружения ран важную роль играют следующие факторы:
· тромбоцитарный фактор роста (PDGF)- вызывает миграцию клеток в рану, усиление пролиферации фибробластов и производство внеклеточного матрикса.
· эпидермального фактора роста (EGF) играет важную роль реэпителизации и васкуляризация при восстановлении раны.
· фактор роста эндотелия сосудов (VEGF) и другие факторы роста- им принадлежит решающая роль в ангиогенезе раны, которые затем влияют на общие процессы восстановления.
У трех пациентов в регенерирующей раневой жидкости были найдены все эти факторы роста.

Для дальнейшего исследования были выбраны 5 мужчин (средний возраст 50 ± 15 лет). Окклюзионную повязку применяли при поступлении и меняли один раз в неделю без ополаскивания раны в течение 5 недель. У пациентов было 9 консультаций в течение первых 6 месяцев. Клиническая и морфологическая оценка проводилась через три месяца после травмы.
Рис.3. Репрезентативные изображения ампутированных пальцев. а) при поступлении и до применения окклюзионной повязки; (б) Три месяца после травмы и при клинико-морфологической оценке.
По общему мнению, способность регенерировать кончики пальцев теряется или уменьшается у человека по возрасту. Здесь мы показываем, что у всех наших взрослых пациентов (средний возраст 50 лет) кончики пальцев прошли регенерацию с удовлетворительным клиническим исходом. По определению, повторный рост клеток или тканей во время регенерации заменяет как форму, так и функцию в поврежденных органах. Действительно, клиническая оценка регенерированных кончиков пальцев у наших пациентов показала, что они имеют сопоставимые морфологические и функциональные характеристики с не поврежденными кончиками пальцев. Однако мы наблюдали ключевые механические изменения в регенерированных кончиках пальцев. Увеличение эластичности сопровождалось высокой васкуляризацией в регенерированных кончиках пальцев, что указывало на то, что повышенная сосудистая структура во время регенерации влияет на эластичность этих тканей. Тем не менее, долгосрочные исследования необходимы для подтверждения того, связаны ли эти события и сохраняются ли они во времени после завершения процесса регенерации [2].
В настоящее время в РФ применяют:
· Гильотинный способ-это наиболее простой и быстрый способ: все мягкие ткани пересекают на одном уровне с костью. Раневая поверхность в результате сокращения мышц и кожи приобретает конусовидную форму, отток раневого отделяемого не затруднен. Однако способ имеет явные недостатки. Обширная раневая поверхность обнажена, происходит длительное заживление с краев с исходом в рубцевание.
Ученые провели серию экспериментов на мышах, которые позволили сделать два важных вывода. Во-первых, была обнаружена популяция стволовых клеток под ногтевой пластиной: отвечающая за формирование новых тканей на месте утраченных и локализованная в эпителии, а не более глубоких слоях. Во-вторых, ученым удалось доказать важность своевременной активации определенного гена: кодирующего белок с кодовым обозначением Wnt.
Этот белок не является новым, открытым только в ходе описываемого исследования. Он достаточно давно изучается как важный элемент системы регуляции активности стволовых клеток и эмбрионального развития. Мыши, у которых в стволовых клетках этот белок не работал, так и не смогли отрастить себе новые кончики пальцев вместо утраченных.
У людей регенерация кончиков пальцев возможна при применении окклюзионной повязки, если ампутация была произведена дистальнее ногтевой матрицы. Дальнейшее исследование этой темы поможет найти новые пути лечения пациентов.
Читайте также:

